Capitolo 15 • Tetralogia di Fallot e anomalie dell’efflusso ventricolare destro
135
Capitolo 15
Tetralogia di Fallot e anomalie
dell’efflusso ventricolare destro
Descrizione della lesione
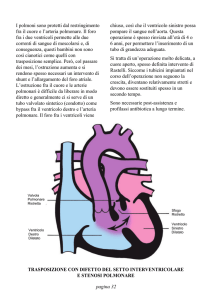
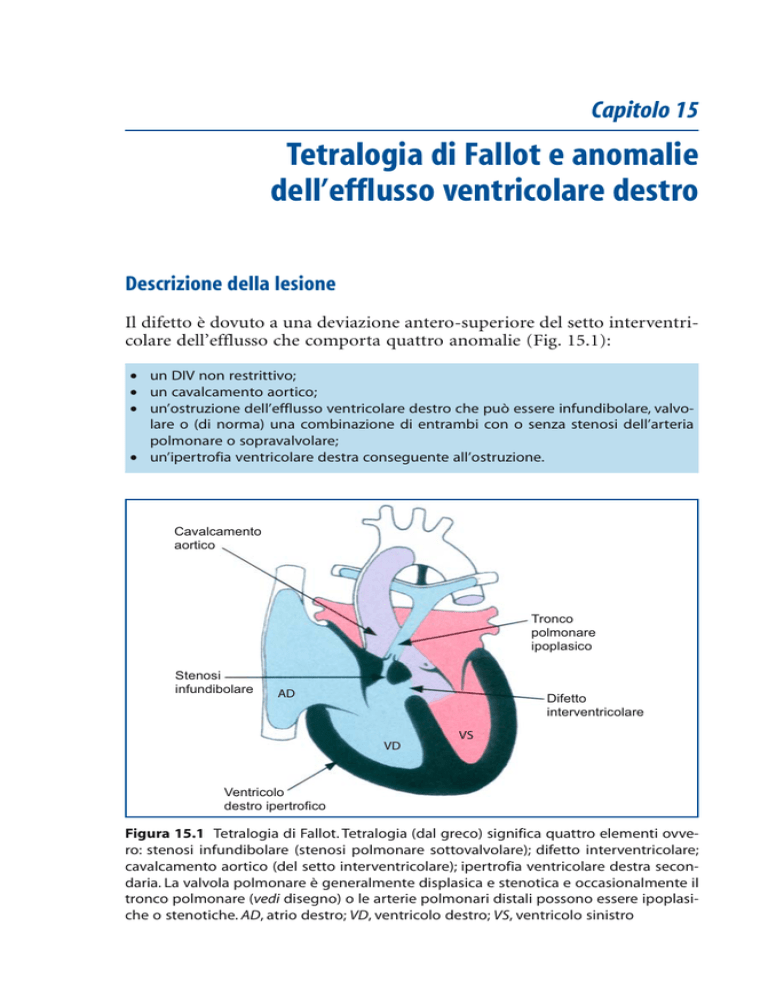
Il difetto è dovuto a una deviazione antero-superiore del setto interventricolare dell’efflusso che comporta quattro anomalie (Fig. 15.1):
• un DIV non restrittivo;
• un cavalcamento aortico;
• un’ostruzione dell’efflusso ventricolare destro che può essere infundibolare, valvolare o (di norma) una combinazione di entrambi con o senza stenosi dell’arteria
polmonare o sopravalvolare;
• un’ipertrofia ventricolare destra conseguente all’ostruzione.
Cavalcamento
aortico
Tronco
polmonare
ipoplasico
Stenosi
infundibolare
AD
Difetto
interventricolare
VS
VD
Ventricolo
destro ipertrofico
Figura 15.1 Tetralogia di Fallot. Tetralogia (dal greco) significa quattro elementi ovvero: stenosi infundibolare (stenosi polmonare sottovalvolare); difetto interventricolare;
cavalcamento aortico (del setto interventricolare); ipertrofia ventricolare destra secondaria. La valvola polmonare è generalmente displasica e stenotica e occasionalmente il
tronco polmonare (vedi disegno) o le arterie polmonari distali possono essere ipoplasiche o stenotiche. AD, atrio destro; VD, ventricolo destro; VS, ventricolo sinistro
136 Cardiopatie congenite
Incidenza ed eziologia
• La tetralogia di Fallot è la più comune forma di cardiopatia congenita
cianogena dopo un anno di vita, con un’incidenza prossima al 10% di
tutte le forme di cardiopatie congenite.
• Circa il 15% di pazienti con tetralogia di Fallot ha una delezione del cromosoma 22q11.
Manifestazioni e decorso in età pediatrica
La manifestazione clinica varia a seconda del grado di ostruzione dell’efflusso ventricolare destro. Con un’ostruzione di grado medio la manifestazione è caratterizzata da un aumento del flusso vascolare polmonare
con dispnea e cianosi minima, la cosiddetta “tetralogia rosa”, o Fallot acianotico. La maggior parte dei bambini tuttavia ha una significativa ostruzione dell’efflusso destro con conseguente shunt destro-sinistro.
Gestione chirurgica
• Procedure palliative (per incrementare il flusso vascolare polmonare):
– shunt di Blalock-Taussig (classico o modificato – tra l’arteria succlavia e l’arteria polmonare con una connessione termino-laterale o
interposizione di un innesto);
– shunt di Waterston (connessione tra l’aorta ascendente e il ramo polmonare destro);
– shunt di Potts (connessione tra l’aorta discendente e l’arteria polmonare sinistra).
• Riparazione (attualmente si esegue in età infantile). La chirurgia riparativa comporta:
– chiusura del difetto interventricolare con un patch di Dacron;
– rimozione dell’ostruzione dell’efflusso destro. La rimozione può
comportare la resezione della porzione muscolare infundibolare e
l’inserzione di un patch transanulare a livello dell’efflusso (Fig. 15.2).
Complicanze tardive
• Palliazione: la palliazione era raramente considerata una strategia terapeutica permanente e la maggior parte di questi pazienti dovrebbe essere sottoposta a correzione chirurgica.
• Riparazione
– Rigurgito polmonare: un rigurgito polmonare (RP) significativo è quasi sempre
evidenziato quando è stata utilizzata la tecnica riparativa con patch transanula-
Capitolo 15 • Tetralogia di Fallot e anomalie dell’efflusso ventricolare destro
a
137
b
I–III
aVR–F
V1–3
V4–6
I–III
aVR–F
V1–3
V4–6
Figura 15.2 Elettrocardiogramma a riposo di due pazienti sottoposti precedentemente a chirurgia riparativa per tetralogia di Fallot. La durata del QRS dopo riparazione di
tetralogia di Fallot si correla alle dimensioni del ventricolo destro; il grado e la frequenza del suo prolungamento – col tempo – predicono la tachicardia ventricolare sostenuta e la morte cardiaca improvvisa. Riquadro a sinistra: paziente con ventricolo destro
dilatato, dovuto alla lunga persistenza di una insufficienza polmonare severa con una
durata del QRS di 180 ms. Il paziente si è presentato clinicamente con palpitazioni,
dispnea ed è stato indirizzato per impianto di una valvola polmonare. Riquadro a destra:
paziente con una modesta stenosi polmonare residua senza dilatazione del ventricolo
di destra. Da notare un blocco di branca destro incompleto con un QRS fine. Il soggetto è a basso rischio per una tachicardia ventricolare e morte cardiaca improvvisa
re. Il rigurgito polmonare generalmente è ben tollerato se di grado mediomoderato. Tuttavia una insufficienza polmonare cronica severa può comportare
la comparsa di sintomi da dilatazione del ventricolo destro e disfunzione. La
severità dell’insufficienza polmonare e gli effetti deleteri a lungo termine possono essere potenziati dalla concomitanza di una stenosi polmonare prossimale o distale o da un’ipertensione dell’arteria polmonare (non comune).
– Dilatazione del ventricolo destro: la dilatazione del ventricolo destro è generalmente dovuta a una prolungata insufficienza polmonare unita o meno a un’ostruzione dell’efflusso, o come conseguenza di chirurgia sull’efflusso (approccio
138 Cardiopatie congenite
–
–
–
–
–
–
–
–
–
transventricolare, ora abbandonato). Un’insufficienza tricuspidalica significativa
può insorgere come conseguenza di una dilatazione del ventricolo destro, che
ne favorisce l’ulteriore dilatazione.
Ostruzione residua dell’efflusso destro: l’ostruzione residua dell’efflusso destro
può avvenire a livello infundibolare, a livello della valvola polmonare e del tronco polmonare, distalmente al di là della biforcazione e occasionalmente a livello dei rami polmonari di destra e di sinistra (Fig. 15.3).
Dilatazione aneurismatica dell’efflusso destro: è relativamente comune nei pazienti sottoposti a riparazione con patch transanulare e successivo rigurgito polmonare importante. La dilatazione aneurismatica dell’efflusso destro può associarsi
a una ipocinesia ventricolare destra. Il rallentamento del flusso sanguigno può
interferire con la valutazione al Doppler del tratto interessato. Non esistono a
oggi indicazioni di episodi di rottura improvvisa in queste aree. Inoltre quest’area
va ben valutata in quanto possibile causa di tachicardia ventricolare sostenuta.
Difetto interventricolare residuo: i DIV residui possono essere dovuti sia al parziale distacco dei patch sia al completo insuccesso della procedura di chiusura.
Insufficienza valvolare aortica con o senza dilatazione della radice aortica: l’insufficienza aortica può essere dovuta a un danneggiamento della valvola aortica
durante la chiusura del difetto interventricolare o secondaria a un’anomalia della radice aortica (comune nei pazienti con atresia polmonare e collaterale sistemico-polmonare). Il substrato patologico per la dilatazione della radice aortica
sembrerebbe essere una necrosi cistica mediale.
Disfunzione ventricolare sinistra: occasionalmente la disfunzione ventricolare sinistra può essere dovuta a vari fattori: ad esempio, una protezione miocardica inadeguata durante una precedente riparazione, un sovraccarico di volume del ventricolo sinistro dovuto a una lunga permanenza di uno shunt arterioso palliativo
e/o alla presenza di un difetto interventricolare residuo con possibile coronaria
anomala (non comune) o una cianosi di lunga durata prima dell’intervento.
Endocardite: le lesioni residue che determinano un flusso turbolento (DIV residuo, ostruzione dell’efflusso destro, rigurgito polmonare, rigurgito tricuspidale)
frequenti in pazienti dopo la riparazione iniziale, possono costituire un terreno
facile per l’instaurarsi di endocardite.
Aritmia sopraventricolare: sia il flutter sia la fibrillazione atriale sono relativamente comuni in questa tipologia di pazienti adulti con precedente riparazione
di tetralogia. Le tachiaritmie atriali, presenti in circa un terzo dei pazienti adulti,
contribuiscono a una tardiva morbilità e persino mortalità.
Tachicardia ventricolare: una tachicardia ventricolare monomorfa sostenuta è relativamente poco comune. L’aritmia abituale si osserva soprattutto a livello dell’efflusso ventricolare destro e a livello di una precedente infundibulectomia o in sito
riparato di tetralogia. La dilatazione ventricolare destra a seguito di una compromissione della funzione emodinamica è condizione che può favorire un circuito di
rientro all’interno del ventricolo destro. La durata del QRS rispetto ai valori standard
di un ECG normale è stata utilizzata per verificare la correlazione con il ventricolo
destro in questi pazienti (Fig. 15.2). La durata massima del QRS di 180 ms o più è un
ottimo marker di tachicardia sostenuta e spiega la morte improvvisa di pazienti
adulti precedentemente sottoposti a riparazione di una tetralogia di Fallot.
Morte improvvisa: l’incidenza di morte improvvisa di probabile natura aritmica in
un follow-up tardivo varia dallo 0,5% al 6% oltre i trent’anni e rappresenta da un
terzo a metà dei decessi successivi.
Capitolo 15 • Tetralogia di Fallot e anomalie dell’efflusso ventricolare destro
139
Esame fisico
• Soggetto sottoposto a chirurgia riparativa: itto puntale destro in seguito a dilatazione ventricolare destra, un primo tono normale con un secondo tono più flebile e ritardato con soffio diastolico a bassa intensità e una insufficienza polmonare
ben auscultabile a livello della linea margino-sternale sinistra. Un soffio eiettivo
sistolico da ostruzione dell’efflusso ventricolare destro associato a un soffio diastolico di alta intensità da insufficienza valvolare aortica può essere ben auscultabile; lo stesso dicasi di un soffio olosistolico da DIV residuo per imperfetta aderenza del patch.
Indagini strumentali utili
• ECG: un blocco di branca destro completo successivo alla riparazione
chirurgica è la norma, specialmente se associato a una precedente ventricolotomia. Il QRS ampio riflette il grado di dilatazione ventricolare
destra e rappresenta una sorta di marker prognostico per le tachicardie
ventricolari sostenute e morte improvvisa (in particolare se supera i
180 ms).
• Radiografia del torace: successivamente alla chirurgia è possibile rilevare una cardiomegalia per dilatazione del ventricolo destro. Si può vedere una dilatazione dell’aorta ascendente.
• Ecocardiografia: in seguito a riparazione bisogna determinare la stenosi polmonare residua e l’insufficienza, il difetto ventricolare residuo, le dimensioni e la funzione del ventricolo destro e sinistro, il
diametro della radice aortica e il grado di insufficienza valvolare aortica.
Raccomandazioni per il follow-up
Tutti i pazienti con tetralogia di Fallot sottoposti a interventi palliativi o a
riparazione completa dovrebbero sottoporsi al controllo almeno una volta l’anno dal proprio cardiologo. Occorre prestare particolare attenzione a:
• grado del reflusso polmonare o della stenosi;
• grado di dilatazione del ventricolo destro e funzione del ventricolo
destro preferibilmente misurate dalla risonanza (Fig. 15.3);
• stratificazione del rischio: una tachicardia ventricolare sostenuta con
conseguente morte improvvisa.
Raccomandazioni per l’endocardite
Tutti i pazienti con una riparazione per tetralogia di Fallot o in storia
naturale dovrebbero assumere una profilassi contro l’endocardite batterica.
140 Cardiopatie congenite
Figura 15.3 Tetralogia di Fallot. Stenosi delle arterie polmonari periferiche dopo riparazione chirurgica di tetralogia di Fallot (risonanza magnetica cardiaca). Paziente con
una stenosi moderata-severa all’origine del ramo polmonare destro, visibile nella parte
superiore sinistra del riquadro con un flusso turbolento distalmente e un’insufficienza
polmonare severa (non visibile). Il paziente è stato indirizzato a un trattamento transcatetere prima di una sostituzione chirurgica della valvola polmonare
Attività fisica
• I pazienti senza significative lesioni emodinamiche residue, con funzione
biventricolare conservata, senza dilatazione dell’arco aortico e con un QRS
relativamente corto non necessitano di limitazioni dell’attività fisica.
• I pazienti clinicamente stabili con tetralogia di Fallot riparata devono
limitare l’attività fisica alla classe 1A.
• I pazienti con un’aritmia potenzialmente fatale non devono praticare
alcuna attività fisica.
Gravidanza e contraccezione
• La gravidanza in una paziente non operata è associata a un elevato
rischio di complicanze sia per la madre sia per il feto. Tale rischio
aumenta se l’ossigenazione a riposo è inferiore all’85%. La caduta delle
resistenze periferiche durante la gravidanza e l’ipotensione durante il
travaglio e il parto possono aumentare lo shunt destro-sinistro e aggravare una cianosi preesistente.
• Il rischio per le donne sottoposte a correzione dipende fortemente dal
loro stato emodinamico. Con un’emodinamica buona il rischio, confrontato con la popolazione in generale, è basso. Nelle pazienti con
una significativa ostruzione del flusso destro, un’insufficienza polmonare severa con o senza valvola tricuspide rigurgitante e una disfunzione al ventricolo destro, l’aumento del carico di volume provocato
dalla gravidanza può comportare la comparsa di insufficienza del
cuore destro e aritmia.
Capitolo 15 • Tetralogia di Fallot e anomalie dell’efflusso ventricolare destro
141
• Tutte le pazienti con tetralogia di Fallot dovrebbero consultare il cardiologo per una valutazione prima del concepimento. Inoltre è necessario verificare l’eventuale delezione del cromosoma 22q11 con ibridazione fluorescente in situ (FISH).
Outcome a lungo termine
• La sopravvivenza complessiva dei pazienti sottoposti a riparazione iniziale è eccellente: la sopravvivenza a 25 anni è superiore al 94%.
• Oltre l’85% dei pazienti sottoposti riparazione intracardiaca è asintomatico durante il follow-up.
• La sostituzione della valvola polmonare per rigurgito polmonare cronico o per ostruzione dell’efflusso ventricolare destro, dopo una prima
riparazione intracardiaca, può essere fatta con sicurezza. Il tasso di mortalità è dell’1%.
• La sostituzione della valvola polmonare, se eseguita per una significativa insufficienza della stessa, comporta un netto miglioramento della tolleranza all’esercizio fisico e delle dimensioni del ventricolo destro e della sua funzione.
• Le procedure crioablative per la tachicardia ventricolare associate a un
reintervento per una lesione emodinamicamente significativa sembrano
determinare una bassa ricorrenza di tachicardia ventricolare.
Elementi clinici chiave
• I pazienti ad alto rischio di tachicardia ventricolare e/o morte improvvisa si riconoscono dalla dilatazione ventricolare destra e da una durata del QRS uguale o superiore a 180 ms.
• Lo sviluppo di aritmie cardiache importanti, generalmente caratterizzate dalla
comparsa di flutter e/o fibrillazione o tachicardia ventricolare sostenuta, riflette in
genere un deterioramento emodinamico e dovrebbe essere trattato con riparazione chirurgica dei disturbi emodinamici, nonché con intervento ablativo del
focus aritmico.
• La sostituzione della valvola polmonare dovrebbe essere eseguita nei pazienti con
insufficienza polmonare severa e dilatazione altrettanto importante del ventricolo
destro.
Letture consigliate
Gatzoulis MA, Till JA, Somerville J & Redington AN (1995) Mechanoelectrical
interaction in tetralogy of Fallot. QRS prolongation relates to right ventricular
size and predicts malignant ventricular arrhythmias and sudden death.
Circulation, 92, 231-237
142 Cardiopatie congenite
Gatzoulis MA, Balaji S, Webber SA et al (2000) Risk factors for arrhythmia and
sudden death in repaired tetralogy of Fallot: a multi-centre study. Lancet, 356,
975-981
Ghai A, Silversides C, Harris L, Webb G, Siu Sam & Therrien J (2002) Left ventricular dysfunction is a risk factor for sudden cardiac death in adults late after
repair of tetralogy of Fallot. Journal of the American College of Cardiology, 40,
1675-1680
Murphy JG, Gersh BJ, Mair DD et al (1993) Long-term outcome in patients
undergoing surgical repair of tetralogy of Fallot. New England Journal of
Medicine, 329, 593-599
Nollert G, Fischlein T, Bouterwek S et al (1997) Long-term results of total repair
of tetralogy of Fallot in adulthood: 35 years follow-up in 104 patients corrected at the age of 18 or older. Thoracic and Cardiovascular Surgeon, 45, 178-181
Nollert G, Fischlein T, Bouterwek S, Bohmer C, Klinner W & Reichart B (1997)
Long-term survival in patients with repair of tetralogy of Fallot: 36-year follow-up of 490 survivors of the first year after surgical repair. Journal of the
American College of Cardiology, 30, 1374-1383
Therrien J, Siu S, Harris L et al (2001) Impact of pulmonary valve replacement on
arrhythmia propensity late after repair of tetralogy of Fallot. Circulation, 103,
2489-2494
Therrien J, Marx GR & Gatzoulis MA (2002) Late problems in tetralogy of Fallot:
recognition, management and prevention. Cardiology Clinics, 20, 395-405
Vliegen HW, van Strated A, de Roos A et al (2003) Magnetic resonance imaging
to assess the hemodynamic effects of pulmonary valve replacement in adults
late after repair of Tetralogy of Fallot. Circulation, 106, 1703-1707