La terapia di supporto
nell’esperienza “real life” di una
Unità di Medicina
d’Urgenza/Medicina Interna
Daniele Coen
Grande Ospedale Metropolitano
Niguarda, Milano
Il paziente settico è un paziente
da medicina interna?
Niguarda 2016
Pazienti con diagnosi codificata di sepsi in uscita
dal PS: 303
– Ricoverati
– Trasferiti
– Deceduti in PS
– Dimessi
278
10
6
9
Niguarda 2016
Reparto di ricovero dei 278 pazienti ricoverati da PS con
diagnosi codificata di sepsi:
–
–
–
–
–
–
–
–
–
Terapia intensiva
Terapia subintensiva
Medicina d’urgenza
Medicina alta intensità
Medicina generale
Malattie infettive
Nefrologia
Altri reparti medici
Altri reparti chirurgici
10
7
61
35
97
10
20
11
27
Siamo in buona compagnia
La maggior parte dei pazienti settici vengono gestititi
in Pronto Soccorso e nei reparti di Medicina
(Levy MM, 2012);
Solo il 30% circa dei pazienti con sepsi vengono
ricoverati in Terapia Intensiva.
(Esteban EA, 2007)
“The most sophisticated ICU becomes unecessarily
expensive terminal care once the pre ICU system fails”
Peter Safar
I pazienti «della Medicina»
1. Prima gestione di sepsi insorta in reparto
2. DNR o esclusa indicazione a TI
3. Sepsi con numero e gravità limitata di organi
insufficienti (No shock? SOFA <?)
Conviviamo con l’incertezza
Quality of evidence
Recommendations SSC 2016
•
•
•
•
•
High
Moderate
Low/very low
No recommendation
Best practice
7
28
36
4
18
Strength of recommendation
SSC 2016
•
•
•
•
Strong
Weak
No recommendation
Best practice
32
39
4
18
Le certezze e le incertezze della non
invasività
∆IVC e fluid responsiveness
In aggregate, our study indicates that ∆IVC
measured with point-of-care ultrasonography is
of great value in predicting fluid responsiveness,
particularly in patients on controlled mechanical
ventilation.
Zhang Z, et al. Ultrasound in Med &Biol 2014;40:845-53
Conclusions: In SBP with suspected hypovolemia,
vena cava size and respiratory variability do not
predict fluid responsiveness. In contrast, a cIVC
>42 % may predict an increase in CO after fluid
infusion.
Airapetian N, et al. Crit Care. 2015;19:400.
Airapetian N, et al. Crit Care. 2015;19:400.
Coen D, et al.
Am J Emerg Med 2014
Ecografia polmonare
Coen D, et al.
Am J Emerg Med 2014
Agocannula periferica
per infondere vasopressori
Frequenza, dosi e complicazioni dei farmaci
vasoattivi somministrati in vena periferica
NORADRENALINA
Numero
Dose mcg/Kg/min (media + SD)
Stravasi di farmaco
506
0,70 + 0,23
16
DOPAMINA
Numero
Dose mcg/Kg/min (media + SD)
Stravasi di farmaco
101
12,7 + 5,23
3
FENILEFRINA
Numero
Dose mcg/Kg/min (media + SD)
Stravasi di farmaco
101761
3,26 + 1,79
0
J Hosp Med 2015:10:581-5
Caratteristiche dell’accesso venoso periferico per
l’infusione di farmaci vasoattivi
1.
2.
3.
4.
5.
6.
7.
8.
9.
Usare arto superiore controlaterale a quello sul quale si misura la PA
Non utilizzare vene di mano, polso, regione antecubitale
Misurare ecograficamente diametro della vena > 4 mm
Documentare ecograficamente la posizione endovenosa
dell’agocannula prima di iniziare l’infusione
Verificare reflusso di sangue dalla vena prima di iniziare l’infusione
Utilizzare agocannula 18-20 gauge
Controllare il buon funzionamento dell’infusione ogni 2 ore
Non infondere più a lungo di 72 ore
Allertare immediatamente il medico in caso di stravaso per la pronta
somministrazione del trattamento locale
J Hosp Med 2015:10:581-5
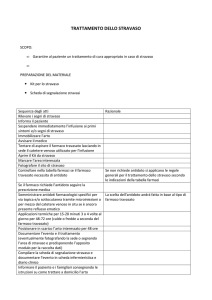
Trattamento dello stravaso di farmaci vasoattivi
infusi in vena periferica
1. Sospendere immediatamente l’infusione
2. Aspirare il farmaco residuo dall’accesso venoso e rimuovere
l’agocannula
3. Segnare sulla cute le dimensioni dello stravaso come riferimento per
il monitoraggio
4. Ricostituire un flacone di fentolamina 5mg con 5 mL di fisiologica per
ottenere una concentrazione di 1 mg/mL ed inettare 0,5-1,0 mL di
soluzione in 5 punti diversi lungo il contorno dello stravaso con aghi
da insulina, cambiando ago ad ogni inoculo
5. Applicare nitroglicerina in crema (cerotto?) sulla zona interessata
6. Compilare modulo di segnalazione di reazione avversa
J Hosp Med 2015:10:581-5
Gli strumenti organizzativi
1.
2.
3.
4.
5.
6.
Formazione appropriata, intensiva ed estensiva
Area ad alta intensità di osservazione
Protocolli terapia AB e resuscitazione volemica
Disponibilità di esami colturali h24
Emogasanalizzatore con lattati
Ecografo e competenza in ecografia d’urgenza
?
Lotta alla sepsi ospedaliera
“Regione Lombardia”
Studio Regione Lombardia
12 Ospedali della Regione
Reparti di PS e MI
Questionario aspetti organizzativi 2011/12
Valutazione applicazione Sepsis Six 2011/12 (circa
500 pz)
• Formazione medici e infermieri 2012
• Questionario aspetti organizzativi 2013
• Rivalutazione applicazione Sepsis Six ( circa 600
pz)
•
•
•
•
Risultati principali
• Sviluppo di protocolli per la sepsi e di
protocolli di terapia AB in oltre il 50% dei
reparti coinvolti (prima <10%)
• Aumentate tempestività e adeguatezza delle
emoculture
• Incremento nell’applicazione dei Sepsis Six
Emoculture prima della terapia AB
= p < 0.05
Properly: ≥ 40 mL in 2 sets of bottles
I Sepsis Six (nella prima ora)
1.
2.
3.
4.
5.
6.
Misurare la diuresi
Misurare il lattato
Prelevare emoculture
Somministrare ossigeno
Somministrare antibiotici
Somministrare liquidi
Compliance agli elementi del Sepsis Six prima e
dopo l’intervento formativo