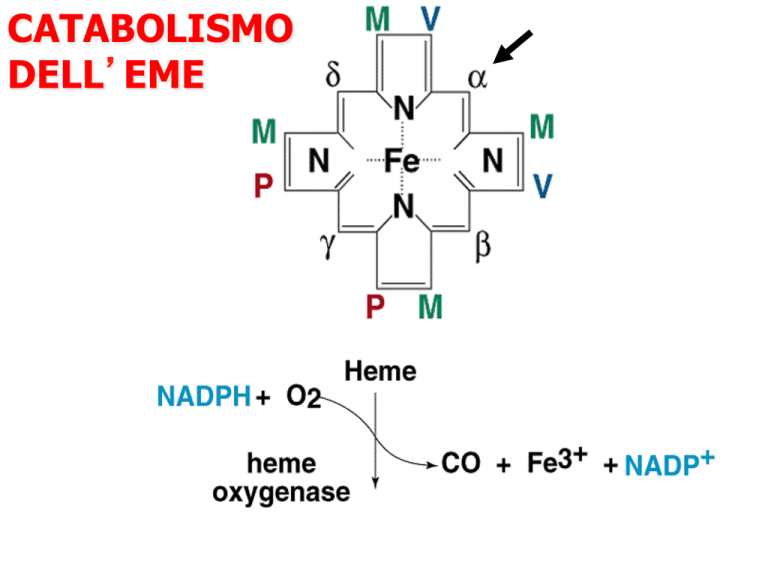
CATABOLISMO
DELL’EME
Bilirubina diglucuronide
Degradazione dell’eme
Sistema reticoloendoteliale:
- reticolociti (milza, polmoni, midollo osseo,
linfonodi)
- macrofagi
- cellule di Kupffer (fegato)
² La bile è composta da acqua per l'82%, quindi da acidi biliari (12%),
lecitina ed altri fosfolipidi (4%) e colesterolo non esterificato (0,7%).
² I sali biliari primari (colico e chenodesossicolico) vengono sintetizzati
dalle cellule epatiche a partire dal colesterolo endogeno, coniugati con
glicina e taurina, ed in parte vengono riassorbiti con la circolazione
enteroepatica. Gli acidi biliari primari sono metabolizzati nel colon ad
opera di batteri e vengono trasformati negli acidi biliari secondari il
desossicolico .
² Nell'intestino i sali biliari esplicano la loro funzione emulsionante o
detergente sulle particelle di grasso alimentare, frammentandole in
particelle più piccole e rendendole idrosolubili.
BILIRUBINA
La bilirubina circolante prodotta per l'80-90% dalla lisi dei globuli rossi giunge
al fegato legata all'albumina (non idrosolubile). Le cellule epatiche provvedono a
"catturarla" ed a renderla solubile legandola a sostanze particolari (acido
glucuronico e ione solfato). Viene poi secreta nei canalicoli biliari e attraverso
le vie biliari extraepatiche, giunge nel duodeno dove, per azione della flora
batterica intestinale, viene trasformata ed eliminata con le feci come
stercobilinogeno ed in parte riassorbita ed eliminata per via urinaria come
urobilinogeno.
BILIRUBINEMIA
Valori ematici normali
Bilirubina totale: 0.3 - 1.0 mg/dl
Bilirubina diretta: 0.0 - 0.4 mg/dl
Bilirubina indiretta: 0.3 - 1.0 mg/dl
Il destino fisiologico della bilirubina è quello di esser legata dalla proteina albumina che la trasporta
fino al fegato. Qui la bilirubina viene coniugata con l'acido glucuronico per divenire maggiormente
solubile e passare poi nella cistifellea ed essere riversata, con la bile, nell'intestino dove per opera
di alcuni batteri viene ridotta ad urobilinogeno e stercobilinogeno.
Questi ultimi due prodotti possono essere eliminati con le feci.
Perchè si esegue l'analisi?
La presenza di bilirubina nel circolo sanguigno e la sua conseguente diffusione nei tessuti è la causa
di un classico sintomo dei danni epatici e degli eritrociti: l'ittero. Le cause possono essere
un'elevata distruzione dei globuli rossi (ittero emolitico), disturbi del fegato (ittero epatocellulare) o
un diminuito deflusso della bile (ittero da ostruzione dovuto a calcoli biliari). L'aumento della
bilirubina diretta, cioè coniugata all'acido glucuronico, indica la presenza di un danno epatico.
Mentre un aumento della bilirubina totale, cioè sia glucuronata che legata all'albumina, indica la
presenza di danni extraepatici.