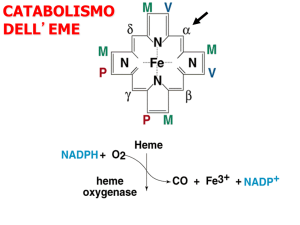
CATABOLISMO DELL'EME
E
DIAGNOSTICA
DELLE
IPERBILIRUBINEMIE
1
La precisa conoscenza della biochimica dei pigmenti biliari è indispensabile per
poter interpretare correttamente i test di laboratorio che ne riflettono il
metabolismo
La bilirubina (il principale pigmento biliare) è il prodotto terminale del
catabolismo dell’eme.
.
Il gruppo eme deriva principalmente dal catabolismo dell’emoglobina (85-90%) e,
in misura minore, dal catabolismo della mioglobina, dei citocromi e di enzimi eminici
come la catalasi (10-15%)
Ciclo vitale degli eritrociti
120 giorni
I globuli rossi invecchiati vengono riconosciuti e fagocitati dai macrofagi del
sistema reticolo endoteliale della milza, del fegato e del midollo osseo
(emocateresi).
L’emoglobina liberata viene scissa nella componente proteica, la globina, e nel
gruppo eme.
2
FORMAZIONE della BILIRUBINA dall’EME
I
I
II
IV
III
=CH- metenilico
–CH=CH2
vinile V;
–CH2-CH2-COOH propionile P;
–CH3 metile. M
3
EME
EME OSSIGENASI
Fe 3+
II
III
IV
Riciclato
I
BILIVERDINA RIDUTTASI
bilirubina
V = vinile –CH=CH2;
P = propionile –CH2-CH2-COOH;
M = metile –CH3.
Queste reazioni avvengono nei macrofagi
del sistema reticolo endoteliale della
4
MILZA, ma anche fegato e midollo
5
There are three known isoforms of heme oxygenase.
Heme oxygenase 1 (HO-1) is an inducible isoform in
response to stress such as oxidative stress, hypoxia, heavy
metals, cytokines, etc.
Heme oxygenase 2 (HO-2) is a constitutive isoform that is
expressed under homeostatic conditions.
Both HO-1 and HO-2 are ubiquitously expressed and
catalytically active.
A third heme oxygenase (HO-3) is not catalytically active, but
is thought to work in oxygen sensing.
In addition to the physiological substrate heme, HO-1 responds
to induction by a wide variety of stimuli associated with
oxidative stress. Such inducing agents include hypoxia,
hyperoxia, cytokines, nitric oxide (NO), heavy metals,
ultraviolet-A (320–380 nm) radiation, heat shock, shear stress,
hydrogen peroxide, and thiol (-SH)-reactive substances. The
multiplicity of toxic inducers suggest that HO-1 may function as
a critical cytoprotective molecule. Many studies have suggested
that HO-1 acts as an inducible defense against oxidative stress,
in models of inflammation, ischemia-reperfusion, hypoxia, and
hyperoxia-mediated injury. The mechanisms by which HO-1 can
mediate cytoprotection are still poorly understood. All three
products of the HO reaction potentially participate in cellular
defense
7
La bilirubina rilasciata in circolo si lega all’albumina
(quest’ultima ha due siti di legame, uno ad alta affinità ed uno a bassa) e
raggiunge il fegato dove viene coniugata nei microsomi dell’epatocita
(il trasporto della bilirubina all’interno dell’epatocita avviene tramite uno specifico
trasportatore, la ligandina)
8
REAZIONE DI CONIUGAZIONE
III
IV
Bilirubina di-glucuronide (idrosolubile)
Questa molecola si forma nei microsomi dell’ epatocita per azione della
bilirubina:UDP-glucuronil trasferasi (isoforma UGT1A1)
Bilirubina + 2 UDP-glucuronato bilirubina-diglucuronide + 2 UDP
Secreta nella Bile per trasporto attivo 9
Esistono 2 forme di BILIRUBINA :
- NON CONIUGATA o INDIRETTA: è la bilirubina che si forma nei macrofagi del
sistema reticolo endoteliale. E’ liposolubile e raggiunge il fegato legata all’ALBUMINA
- CONIUGATA, DIRETTA o DIGLUCURONIDE, idrosolubile, si forma nei microsomi
dell’epatocita ed è secreta per trasporto attivo nei canalicoli biliari partecipando alla
formazione della BILE
(secrezione esocrina del fegato di colore verde formata da
bilirubina, sali biliari, colesterolo, fosfolipidi, ioni inorganici e una quota limitata di
proteine)
Individui normali:
Bilirubina totale ematica
0,2-1,1 mg/dL
Bilirubina coniugata o diretta ematica
0-0,2 mg/dL
11
Diazo-reazione di Van den Bergh.
La bilirubina diglucuronide o coniugata viene anche denominata
BILIRUBINA DIRETTA in quanto, essendo idrosolubile, reagisce
direttamente con il DIAZOreattivo di Van den Bergh producendo un prodotto
colorato utilizzato per la sua determinazione.
La bilirubina non coniugata viene denominata INDIRETTA in quanto la sua
reazione con il diazoreattivo è possibile solo dopo l’aggiunta, alla miscela di
reazione, di alcool o altri composti (pr es. caffeina-sodio benzoato) che la
dissociano dall’albumina e la solubilizzano.
In pratica la concentrazione della bilirubina INDIRETTA si ricava sottraendo
la bilirubina DIRETTA dalla bilirubina TOTALE
Bil. TOTALE - Bil. DIRETTA =
Bilirubina INDIRETTA
Attualmente si usano metodi automatizzati basati sulla diazoreazione che
utilizzano diazoreattivi stabili
12
La BILIRUBINA CONIUGATA, DIRETTA o DIGLUCURONIDE secreta con la
BILE raggiunge l’INTESTINO dove viene idrolizzata (-glucuronidasi) e ridotta
(enzimi batterici) in UROBILINOGENO, prodotto incolore e solubile. Quest’ultimo
può imboccare tre vie:
- la quota maggiore nell’intestino CRASSO viene ossidata a STERCOBILINA
(molecola che conferisce il colore bruno alle feci).
- una piccola quota, riassorbita a livello intestinale, ritorna al fegato attraverso il
circolo portale e risecreta (Circolo entero-epatico dei bilinogeni).
- una piccola quota, non riassorbita dal fegato, immessa nella circolazione
sistemica (vena epatica) viene eliminata con le urine attraverso i reni dove viene
ossidata in UROBILINA.
13
Bilirubina:UDP-glucuronil
trasferasi
Eme ossigenasi
Biliverdina reduttasi
Circolo enteroepatico
dei bilinogeni
-glucuronidasi
- Riduzione da parte degli
anaerobi intestinali
urobilinogeno
Ossidazione
spontanea
nell’intestino crasso
FORMAZIONE E TRASPORTO DEI PIGMENTI BILIARI
14
Schema generale della FORMAZIONE DEI PIGMENTI BILIARI
Sistema reticolo-endoteliale di fegato, milza e midollo
Catabolismo dell’emoglobina
Globina (7g/die)
Eme
EME
Ferro riciclato (7mg/die)
Bilirubina indiretta (250mg/die)
FEGATO
Bile
(glucuronidi della bilirubina)
Rene
Urobilina (0,5-3,5 mg/die)
Intestino
Circolazione
entero-epatica Stercobilina (230 mg/die)
15
Gli ITTERI
Le situazioni di iperbilirubinemia che si manifestano
clinicamente con colorazione gialla più o meno intensa delle
sclere e della cute prendono il nome di itteri (bilirubinemia > 2
mg/dL);
sub-ittero: solo colorazione gialla delle sclere e della
mucosa sublinguale;
- Si distinguono tre tipi di ittero:
1. Ittero pre-epatico o emolitico (accumulo di bilirubina indiretta nel
sangue);
2. Ittero epatico o epatocellulare (accumulo di bilirubina sia diretta
che indiretta nel sangue);
3. Ittero post-epatico o colestatico (accumulo di bilirubina
glucuronata nel sangue).
16
1. Ittero pre-epatico:
- aumentata distruzione di globuli rossi,
- aumenta la quota di bilirubina indiretta o non coniugata legata
all’albumina perché il fegato non è in grado di captare e coniugare
l’eccesso di bilirubina.
- aumentata escrezione fecale ed urinaria di urobilinogeno e
stercobilinogeno.
Itteri iperemolitici: anemie emolitiche EREDITARIE o ACQUISITE
(ad es. favismo, sferocitosi, emoglobinopatie, incompatibilità Rh
materno-fetale, farmaci, trasfusioni incompatibili);
17
2. Ittero epatico o epatocellulare
iperbilirubinemie non coniugate ereditarie: difetti della coniugazione.
1. sindrome di Crigler-Najiar, CN, autosomica recessiva, incapacità di coniugazione per
mancanza della bilirubina:UDP-glicuronil trasferasi, UGT1A1.
CN1: iperbilirubunemia neonatale molto grave: assenza di attività dell’enzima da mutazioni
nonsense o frameshift con formazione di proteina tronca.
Bilirubinemia > 26 mg/dL
Neurotossicità
CN2: iperbilirubinemia neonatale più lieve: perdita parziale dell’attività dell’enzima da
mutazioni missense
Bilirubinemia < 20 mg/dL
raramente determina encefalopatia
2. sindrome di Gilbert, forma benigna
parziale riduzione dell’attività UGT1A1 lieve iperbilirubinemia cronica che fluttua da valori
normali sino a 5 mg/dL
variante del promotore che lo rende meno efficiente: la TATA box contiene dinucleotidi TA
ripetuti in tandem sequenza normale A(TA)6TAA. Ripetizioni più lunghe del dinucleotide (TA)7
o (TA)8 sono associate con minore efficienza del promotore.
18
2. Ittero epatico o epatocellulare
iperbilirubinemie coniugate ereditarie: difetti della
secrezione biliare
incapacità a secernere la bilirubina coniugata nei
canalicoli biliari per difetto nel trasporto
1. sindrome di Dubin-Johnson da difetto di un trasportatore
canalicolare multispecifico per gli anioni organici: ABCC2.
19
2. Ittero epatico o epatocellulare
iperbilirubinemie acquisite
Difetti secondari della captazione, glucuronazione e
secrezione canalicolare della bilirubina in numerose
epatopatie tossiche o infettive acute e croniche.
20
3. Ittero post-epatico o colestatico
aumentata quantità di bilirubina coniugata o diretta nel sangue dovuta ad un’ostruzione
delle vie biliari che determina un reflusso del pigmento biliare nel circolo ematico. La
bile ha difficoltà a raggiungere il duodeno.
Le cause della colestasi possono essere di natura
intraepatica, associata a lesioni dell’epatocita:
- epatiti virali, alcoliche
- steroidi progestinici di sintesi, per meccanismi tossici sulle vie biliari
- fenotiazine per precipitazioni intracanalicolari
- cirrosi biliari primitive e secondarie
- colangite su base tossica e batterica;
o extraepatica :
- calcoli o carcinoma del dotto biliare comune o dell’ampolla di Vater
- atresia dei dotti extraepatici
- compressione tumorale estrinseca, per carcinoma della testa del pancreas, linfonodi e
cisti.
21
In caso di COLESTASI si ha un aumento nel circolo ematico di
- bilirubina coniugata, sali biliari (colalemia), colesterolo ed
- alcuni enzimi sierici:
1. Fosfatasi alcalina ( forma billiare ALP-1, 90-280 U/l)
2. -glutamiltranspeptidasi (GT, < 55 U/l)
3. 5’- Nucleotidasi (5’-NT)
4. leucin aminoacil-peptidasi (LAP)
22
FINE
24