PROGETTO DI FORMAZIONE PER
OPERATORI DEL DIPARTIMENTO DI SALUTE MENTALE
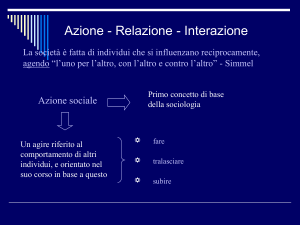
Dalla presentazione del Prof. Rossi Monti:
I. PRESUPPOSTI ED ESIGENZE
Un progetto di formazione degli operatori si inserisce all’interno di una realtà di lavoro già
in atto, caratterizzata da aspetti di carattere quantitativo (dotazione del servizio in termini
di operatori, strutture, mezzi, etc.) e strumenti di carattere qualitativo.
Se gli strumenti legislativi hanno la funzione di definire la cornice istituzionale nella quale il
servizio deve svolgere il suo lavoro, assicurandogli la dotazione istituzionale necessaria, il
servizio stesso deve poi sviluppare all’interno di questa cornice un funzionamento
sufficientemente buono dal punto di vista qualitativo.
Ovviamente, al di sotto di una certa dotazione, nessun servizio è in grado di assicurare
una prestazione adeguata. Tuttavia, anche una dotazione pressoché adeguata dal punto
di vista quantitativo, non assicura di per se stessa la qualità dell’intervento.
La disponibilità di strumenti incide naturalmente anche sulla qualità del funzionamento:
alla mancanza di determinati strumenti fa riscontro la necessità di usare gli strumenti a
disposizione in maniera impropria, snaturandone o appesantendone la caratteristiche e
rendendoli in genere meno efficaci. Gunderson ha mostrato con grande chiarezza come
l’apparente risparmio in termini di strutture si traduca invece in un maggior aggravio di
spesa (oltre che in inefficacia clinica) nel caso del trattamento istituzionale dei pazienti con
disturbi borderline di personalità : “il principio generale è che non è mai una cosa buona
avere un paziente in un livello di assistenza più elevato del necessario”.
Ma anche in presenza di parametri di carattere quantitativo adeguati, questi ultimi non
garantiscono la qualità (Saraceno, 2005): in altri termini la quantità di risorse disponibili
non è proporzionale alla qualità del sistema.
Oltre che sulla adeguatezza quantitativa delle risorse, è necessario dunque lavorare sulla
qualità, vale a dire su quegli aspetti che rendono un gruppo di operatori un gruppo di
lavoro efficace, che assume una metodica di lavoro comune, che si dà degli obiettivi a
breve e lungo termine sufficientemente condivisi, nei quali ciascun membro del gruppo,
nella diversità dei ruoli, riesce a riconoscersi.
Là dove “condivisione” non vuole indicare uno stato di totale assenza di conflitto: anzi, al
contrario, vuole indicare la opportunità di condividere il conflitto, di considerarlo cioè non
tanto un elemento di disturbo, ostacolo o addirittura paralisi del lavoro del gruppo, ma al
contrario uno continuo stimolo alla promozione di una migliore qualità del lavoro. Perché
questo accada è necessario però che il conflitto possa svolgersi all’interno di una serie di
regole condivise: le regole del gioco.
Così ad esempio visioni conflittuali della problematica o del futuro di un paziente devono
poter contare (grazie alla funzione di salvaguardia del gruppo di lavoro svolta dal leader)
su uno spazio stabile di discussione nel quale il conflitto possa emergere e diventare
oggetto di riflessione per tutto il gruppo. Il conflitto quindi non va visto come una
componente da eliminare dal lavoro di gruppo, ma come invece il carburante stesso del
1
lavoro di gruppo, purché esista uno spazio in cui le parti in conflitto possano parlare tra
loro, innescando un processo di riflessione comune.
Lo sviluppo di una cultura condivisa (o meglio – si potrebbe dire - conflittualmente
condivisa) si fonda sul riconoscimento di alcuni punti ineludibili che costituiscono il
fondamento di ogni ulteriore riflessione: è necessario cioè strutturare un linguaggio
comune che non può essere solo quello della psichiatria alla DSM-IV, centrata sulla
descrizione dei comportamenti, né quello di un modello teorico (come ad esempio quello
offerto dalla psicoanalisi) svincolato dalla prassi dei servizi e anche dalle situazioni cliniche
delle quali servizi si fanno carico (così diverse da quelle della pratica psicoanalitica
tradizionale).
In particolare, centrare l’attenzione quasi esclusivamente sui comportamenti vuol dire
pensare che il proprio campo di intervento sia rappresentato da situazioni cliniche già
ampiamente strutturate, senza quindi potere cogliere quegli aspetti personologici ed
evolutivi insiti in ogni disturbo, soprattutto nelle sue fasi più precoci.
Per mettere a fuoco questi aspetti è necessaria una diagnosi, ma una diagnosi che non sia
solo nosografica ma clinica in senso pieno e capace di individuare anche le possibili
risorse della persona o i punti di forza della sua personalità.
In questo senso la diagnosi si deve fondare sulla attenzione ai fenomeni visibili
oggettivabili (molti degli item DSM) ma anche sulla conoscenza e sulla analisi delle
esperienze interiori consapevoli del soggetto, della sua storia, del suo mondo di valori,
delle sue disposizioni e capacità.
Una diagnosi del genere è accessibile solo all’interno di un setting che preveda la
possibilità di una intervista basata sul colloquio e sull’ascolto e non solo mirata alla
individuazione di indicatori di disturbo esteriori ed oggettivabili.
Al di là di questi due temi (l’intervista e la diagnosi) si pone la necessità di una conoscenza
approfondita delle varie condizioni cliniche di cui si occupa ogni servizio psichiatrico. Una
conoscenza dei disturbi dal punto di vista descrittivo ma anche delle configurazioni di
esperienze soggettive che sono tipiche di ciascuna condizione, in modo che ogni
operatore abbia la possibilità di rappresentare a se stesso una serie di condizioni
prototipiche potendone cogliere le caratteristiche essenziali.
In sostanza è necessario che ogni operatore abbia una rappresentazione condivisa di ciò
che si prova ad essere psicotico, ad essere schizofrenico, così come ad essere depresso,
maniacale, in crisi di panico, etc.
Solo dalla convergenza di una conoscenza realizzata dall’esterno (la descrizione dei vari
disturbi) e di una conoscenza realizzata dall’interno (che cosa si prova a…?) sarà
possibile fare scaturire un progetto terapeutico degno di questo nome. Che non sia cioè
una sorta di programma sovrammesso in maniera impersonale ad un individuo visto come
semplice portatore di una diagnosi.
II. RELATORI
Vista la ampiezza del campo di applicazione mi sembrerebbe opportuno suddividere il
carico di lavoro tra più docenti, tutti appartenenti alla medesima area culturale
(psicopatologia fenomenologica e psicopatologia psicoanalitica). Tra i nomi dei possibili
2
docenti indico – oltre a me medesimo - i seguenti, incaricandomi eventualmente di
contattarli e di coordinare i loro lavori:
prof. Arnaldo Ballerini – Psichiatra – Presidente della Società Italiana per la Psicopatologia
dr. Giampaolo Di Piazza – Psichiatra
prof. Giovanni Stanghellini – Psichiatra – Professore associato di psicologia dinamica
(Univ. Di Chieti)
dr. Primo Lorenzi
dr. Cappellari Ludovico – Primario dei Servizi Psichiatrici della Regione Veneto
Ad una fase introduttiva del Corso centrata sui concetti di diagnosi e di intervista
psichiatrica, dovrebbe quindi seguire una fase successiva dedicata alla conoscenza dei
vari quadri psicopatologici esaminati nel loro versante oggettivo e soggettivo.
Calendario
08.02.2007
1. LA DIAGNOSI IN PSICHIATRIA
prof. Mario Rossi Monti
02.03.2007
2. L’INTERVISTA PSICHIATRICA
prof. Giovanni Stanghellini
13.04.2007; 04.05.2007
3. IL DELIRIO ED I SUOI ORGANIZZATORI
prof. Arnaldo Ballerini
12.06.2007
4. L’AUTISMO e AREA NEGATIVA della SCHIZOFRENIA
dr. Cappellari Ludovico
21.09.2007
5. L’AREA DEI DISTURBI DELL’UMORE: PARADIGMI DELLA DEPRESSIONE
dr. Giampaolo Di Piazza
26.10.2007
6. PSICOPATOLOGIA DEL VISSUTO CORPOREO
dr. Primo Lorenzi
08.11.2007
7. LA QUESTIONE BORDERLINE: L’IMPATTO DEI DISTURBI DI PERSONALITÀ
prof. Mario Rossi Monti
3