È dovuto ad un’alterazione di alcune cellule della ghiandola
mammaria che, trasformandosi in cellule maligne , invadono
il tessuto circostante
In Situ: non in grado di sviluppare metastasi
Invasivo: capace di infiltrare i tessuti circostanti e di
andare incontro a metastasi
In genere, si presenta come un nodulo palpabile e indolore
Sono 2 i principali tipi di cancro al seno:
Carcinoma duttale (70-80% di tutte le forme di
cancro al seno)
Carcinoma lobulare (10%)
Presenza di un nodulo alla palpazione nella mammella o nella zona
ascellare.
Variazioni delle dimensioni o della forma della mammella.
Secrezione siero-ematica dal capezzolo o retrazione dello stesso.
Rilievi o infossamenti sulla superficie della mammella(pelle a buccia
d’arancia).
Cambiamento dell’aspetto della pelle, della mammella, del capezzolo o
dell’areola(arrossamento, aspetto squamoso, gonfiore) o sensazione di
calore avvertita in tali zone.
Diagnosi Precoce
=
Neoplasia più facilmente
curabile e trattabile
No intervento demolitivo
attraverso
Migliore prognosi
Autoesame del seno
(autopalpazione)
AUTOESAME DEL SENO
OGNI DONNA VIVE UN INUTILE RISCHIO
SE NON LO EFFETTUA MENSILMENTE
MAMMOGRAFIA
= ESAME RADIOLOGICO
DEL TESSUTO MOLLE
permette di evidenziare addensamenti microcalcificazioni,
noduli anche di pochi mm, prima che siano palpabili)
La Società americana obbliga una mammografia di
base a tutte le donne tra i 35 e i 40 anni.
MAMMOGRAFIA
In assenza di fattori di rischio l’esame deve
essere ripetuto almeno ogni 2 anni tra i 40 e i 49
anni.
L’esame va ripetuto ogni anno dopo i 50 anni e
nelle donne di età superiore ai 40 anni in
presenza di importanti fattori di rischio
Ecografia mammaria
Utilizza ultrasuoni
Si esegue alle donne di età
Si esegue a tutte le donne che si sottopongono ai controlli periodici
35 anni
per la diagnosi precoce (con mammografia + visita senologica)
Consente di stabilire se un nodulo è solido o a contenuto liquido
ago aspirato :
Procedura semplice, di
breve durata, ambulatoriale.
Con ago e siringa si preleva
un campione di un nodulo
mammario e lo si invia per
esame citologico.
Può essere utilizzata per
drenare una cisti.
È una procedura
diagnostico-terapeutica.
AGOBIOPSIA
il calibro dell’ago è maggiore e
consente di eseguire una biopsia.
ECOCOLOR- DOPPLER consente di visualizzare i vasi
sanguigni che alimentano il nodulo;
è importante per differenziare le
lesioni maligne da quelle benigne.
BIOPSIA ESCISSIONALE è una procedura diagnosticoterapeutica; si esegue in anestesia
e consente di prelevare l’intero
nodulo che viene inviato per
l’esame istologico.
ETA’
:
il rischio aumenta con l’età (>40 anni) è particolarmente
elevato oltre i 60 anni
STORIA FAMILIARE DI CA.MAMMARIO
MODIFICAZIONI GENETICHE vi sono alcuni geni che
predispongono a questo tipo di tumore: sono il BRCA1,BRCA2;
mutazioni di questi geni sono responsabili del 50% circa delle forme
ereditarie di tumore del seno e dell’ovaio.
ANAMNESI DI TUMORE DELLA MAMMELLA
per le donne che hanno già avuto un cancro al seno il rischio di
recidiva è maggiore
ANAMNESI DI TUMORE
DELL’OVAIO,DELL’ENDOMETRIO O CANCRO DEL COLON
M0DIFICAZIONI MAMMARIE chi ha avuto una diagnosi di iperplasia
atipica (mastopatia fibrocistica) o di carcinoma lobulare in situ è
maggiormente soggetto ad ammalarsi di cancro.
DENSITA’ DELLA MAMMELLA
RADIOTERAPIA
GRAVIDANZA TARDIVA
MENARCA PRECOCE e MENOPAUSA TARDIVA
NULLIPARITA’
TERAPIA CON ESTROGENI chi si è sottoposta a terapia
ormonale sostitutiva o ha fatto uso di contraccettivi orali, ad
alta percentuale estrogena e bassa concentrazione
progestinica, per lunghi periodi.
OBESITA’ o SOVRAPPESO IN MENOPAUSA
FUMO
CONSUMO DI ALCOOL
ABITUDINI ALIMENTARI
dieta ricca di grassi saturi e proteine animali povera di frutta e
verdura;dieta ricca in età prepubere o puberale
SCARSA ATTIVITA’ FISICA
IL PROGRAMMA DI PREVENZIONE MIRATA è composto da
vari elementi
1.FAVORIRE UN CORRETTO METABOLISMO DEGLI
ESTROGENI (estrone,estradiolo,estriolo)
2.EVITARE LA CARENZA DI PROGESTERONE
3.DETERMINARE LE PREDISPOSIZIONI GENETICHE
4.FARE ESERCIZIO FISICO REGOLARMENTE
RIDURRE e SELEZIONARE I GRASSI
Gli acidi grassi omega3 contenuti in noci, pesce, semi di lino
sono anti-infiammatori e anti-tumorali.
Gli acidi grassi omega 6 contenuti in alcuni oli vegetali e in
grassi animali sono pro-infiamma-tori e potenzialmente
cancerogeni
ARRICCHIRE L’ALIMENTAZIONE CON ANTI-OSSIDANTI
e FIBRA
L’eccessiva produzione di radicali liberi è una fonte
di danno al DNA.
Una dieta ricca di anti-ossidanti aiuta a ridurre
l’impatto di queste sostanze nocive.
EVITARE ALCOL,TABACCO,PESTICIDI,TOSSINE e STRESS
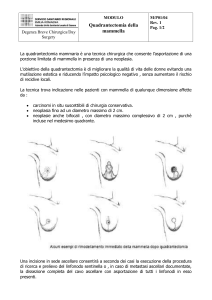
La scelta dell’intervento è motivata dall’estensione della
neoplasia le cui caratteristiche riguardano:
• le dimensioni del tumore-T
•
l’interessamento linfonodale-N
• le metastasi a distanza-M
TUMORECTOMIA
MASTECTOMIA
SEGMENTARIA
asportazione del
tumore e di una
piccola porzione di
tessuto circostante
Asportazione di un
quadrante mammario
e dei linfonodi ascellari
omolaterali
MASTECTOMIA TOTALE
(SEMPLICE)
Asportazione dell’intera
mammella e dei
linfonodi ascellari
MASTECTOMIA RADICALE
MODIFICATA
Asportazione dell’intera
mammella, del
rivestimento dei muscoli
e dei linfonodi ascellari
MASTECTOMIA RADICALE
Asportazione della
mammella, dei muscoli
pettorali di tutti i linfonodi
ascellari
La stadiazione del tumore della mammella prevede una valutazione
clinica, strumentale e anatomo- patologica del tumore primitivo, dei
linfonodi ascellari e dell'eventuale presenza di metastasi a distanza
( classificazione TNM). Queste informazioni consentono di formulare
la prognosi della malattia e di programmare una appropriata terapia.
Sappiamo che il carcinoma della mammella, nella sua evoluzione
naturale, diffondendosi per via linfatica colpisce i linfonodi ascellari,
prima stazione di drenaggio linfatico del territorio mammario ; quindi
necessario conoscere lo stato dei linfonodi in questa sede per definire
lo stadio della malattia.
Le probabilità che i linfonodi ascellari siano interessati dalla malattia superiore
nei tumori a dimensioni maggiori ma non si dispone attualmente di una
metodica strumentale non invasiva che consenta una sicura definizione dello
stato linfonodale (N+/-).
Questa definizione ottenibile con certezza solo sottoponendo il linfonodo ad
esame istopatologico dopo averlo asportato chirurgicamente. Per questo motivo
tutti gli interventi per tumore della mammella prevedevano in passato
l'asportazione dei linfonodi ascellari: nel 30% dei casi i linfonodi asportati
risultavano positivi all'esame istologico definitivo ma nel 70% delle pazienti i
linfonodi asportati risultavano negativi. Inoltre l'intervento di dissezione
ascellare presentava una specifica morbilità: dal banale sieroma al più
complesso linfedema cronico dell'arto superiore ai fortunatamente rari deficit
neurologici con conseguenti alterazioni di motilità del braccio e della spalla.
Il tracciante per via linfatica raggiunge e si fissa alla prima stazione
drenante: il linfonodo sentinella. In camera operatoria il chirurgo,
utilizzando una sonda per la chirurgia radioguidata, gamma probe,
individua il punto dove il segnale maggiore ed in questa sede viene
ricercato ed asportato il linfonodo sentinella. Il patologo procede
all'esame istologico del linfonodo esaminando numerose sezioni seriate
- ogni 50 / 100 micron - così da individuare non solo metastasi massive
ma anche la presenza di micrometastasi o di cellule tumorali isolate.
.
La accuratezza della metodica è stata ampiamente validata da numerosi
studi randomizzati che hanno paragonato i risultati della tecnica
conservativa con quella invasiva di svuotamento del cavo ascellare
riportando risultati sovrapponibili in termini di percentuale di positività
nei due gruppi di pazienti all'esame istologico. In conclusione la tecnica
del linfonodo sentinella risulta adeguata allo scopo di documentare la
presenza di metastasi ai linfonodi ascellari risparmiando ad un elevato
numero di donne, quelle con linfonodo negativo, un intervento inutile
Le indicazioni all'asportazione del linfonodo sentinella sono:
- carcinomi della mammella con citologia o istologia positiva senza evidenza
clinica e strumentale di linfonodi ascellari patologici;
- quadro clinico e strumentale suggestivo per neoplasia con citologia
sospetta.
Le controindicazioni assolute sono:
- carcinoma infiammatorio;
- positività per cellule tumorali nell'agoaspirato di un linfonodo ascellare.
Gli
studi
clinici
hanno
permesso
di
rimuovere
alcune
iniziali
controindicazioni alla metodica quali la plurifocalità del tumore, le
dimensioni, la chemioterapia preoperatoria, tumori insorti in gravidanza.
RADIOTERAPIA
CHEMIOTERAPIA
TERAPIA ORMONALE
PREPARAZIONE FISICA
Nel periodo preoperatorio possiamo distinguere
varie fasi:
Valutazione dello stato generale della Paziente: per mezzo di
indagini cliniche e strumentali, stadiazione e pre-trattamento
della malattia
Programmazione di fisiokinesi terapia e mobilizzazione
postoperatoria.
Preparazione dietetica: per portare la paziente all’ intervento
terapeutico in buono stato trofico.
Il giorno precedente all’ intervento chirurgico è
somministrata una dieta povera di scorie.
È concessa l’ assunzione di liquidi fino alla
mezzanotte, dopodiché è vietata l’ ingestione di
qualsiasi tipo di alimento.
Alla luce dei molteplici studi effettuati da
ricercatori
in
attualmente
è
campo
psico-oncologico,
indispensabile
un
approccio
multidisciplinare alla donna affetta da carcinoma
mammario.
La riabilitazione psico - sociale deve iniziare già prima del
momento terapeutico ed ha come finalità quella
di insegnare alle pazienti a convivere nel migliore dei modi
possibile con il “problema cancro”,
di ridurre e minimizzare le conseguenze del trattamento del
carcinoma mammario (chirurgia, chemioterapia, radioterapia).
Il supporto psicologico deve essere fornito
dal partner e dalle persone affettivamente significative per la
donna,
dalle figure professionali (medici, infermieri, psicologi,
fisioterapisti), che devono necessariamente informarla sulla
modalità degli interventi terapeutici, delle loro finalità.
Sarà compito dell’ infermiere, in équipe, con
specifica preparazione professionale, quello di
dissipare con competenza i dubbi e le perplessità
vissuti dalla paziente.
Un obiettivo fondamentale da raggiungere è quello di
aiutare la donna nell’accettazione dell’ intervento
terapeutico come reale soluzione alla malattia
neoplastica, instaurando un rapporto chiaro e sereno
che consenta alla paziente di essere consapevole della
propria condizione e di collaborare insieme per ridurre
la reazione negativa allo stress operatorio.
Tempo conclusivo della mastectomia è
l'asportazione delle stazioni linfatiche che
drenano la linfa in direzione del cavo ascellare.
Quando i linfonodi sono invasi da metastasi la
loro asportazione assume significato terapeutico.
La dissezione ascellare si attua allo scopo di accertare
l'eventuale diffusione di cellule neoplastiche nei
linfonodi dell'ascella, per stabilire l'opportunità di
ulteriori trattamenti.
Dopo un intervento di mastectomia, il sistema
linfatico cerca all’inizio di sopperire a queste
difficoltà, ma, dopo un po' di tempo, non è più in
grado di farlo
Tra tutte le sequele del trattamento del carcinoma mammario, il linfedema è il
più frequente: l’ incidenza di quest’ affezione è riscontrata in una percentuale
variabile dal 6,7 al 62,5 %.
Il linfedema post-mastectomia compare in genere entro un anno dall’ intervento
chirurgico ma è stato osservato anche in pazienti operate da oltre 15 anni: la
frequenza e l’ importanza di quest’ entità nosologica può essere pertanto
scatenata ed aggravata da un incremento dell’attività muscolare , da un trauma a
carico del distretto, da una flogosi o dall’ obesità.
Per questo il braccio rimane rigido, si perde quindi la sua
mobilità, si gonfia e può anche causare dolore di diversa
intensità.
In questi casi dopo l’intervento si consiglia alla paziente di
non usarlo per alcuni giorni, né per operazioni basilari, né per
attività domestiche,
sanitario.
né per
tecniche eseguite in ambito
In seguito bisognerà riabilitarlo con movimenti appropriati, molto
semplici, che vengono insegnati dal personale ospedaliero (meglio
se dal fisioterapista) e che bisognerà continuare ad eseguire da sole
anche a casa.
Il linfedema che compare nel post-operatorio di solito ha una
risoluzione spontanea in pochi giorni ed una facile prevenzione con
il drenaggio posturale e la mobilizzazione dell'arto.
Il linfedema vero e proprio si produce generalmente dopo 612 settimane.
Insorge gradualmente ed interessa tutto l'arto superiore,
compresa la mano.
Ha una evoluzione lenta ma se non trattato, raggiunge gli
stadi più avanzati di organizzazione. Il trattamento prevede
sedute quotidiane di drenaggio linfatico manuale associate a
bendaggio elasto-compressivo dell'arto superiore.
L’ edema linfatico dell’ arto superiore può essere fisicamente
debilitante e psicologicamente invalidante:
diviene pertanto essenziale il precoce riconoscimento di
quest’ affezione e il suo trattamento riabilitativo ed il
ripristino di un livello ottimale dello stato di salute, attraverso
un intervento medico, fisico e psicologico.
Nel trattamento delle donne operate, devono essere
anche considerati eventuali altri sintomi quali:
pesantezza dell’ arto
dolori riferibili a ipomobilità scapolo-omerale
parestesie dolorose della faccia mediale del braccio
algie a carico dell’ arto e/o del dorso .
In particolare, il trattamento fisioterapico dovrebbe
prevenire l’ edema del braccio:
tale affezione è molto più frequente di quanto non si
creda comunemente ed è spesso causa di inabilità di
vario grado.
Per la valutazione del linfedema, si impiegano sostanzialmente
due metodiche:
1) misurazione della circonferenza dei due a livello dei diversi
segmenti dell’ arto superiore.
2) valutazione della distribuzione dell’ edema mediante indagine
ecografica.
I costi diretti e indiretti del carcinoma mammario sono stimati
ammontare a 1,7 miliardi di dollari /anno (USA ) questo anche se
alcuni costi non sono quantificabili (mutilazione, dolore, stress
emotivo della paziente e famiglia, impatto sociale,...).
La gravità delle sequele che fanno seguito alla mastectomia è certamente ridotta
da un insieme di manovre messe in atto precocemente:
la riabilitazione dovrebbe iniziare già al momento della linfoadenectomia
ascellare con l’ impiego di tecniche chirurgiche idonee e di accorti consigli
alla paziente per evitare l’ insorgenza di quest’ affezione
mentre la riabilitazione fisica e psico-sociale possono tangibilmente ridurre
questi costi.
SIGNIFICATO DELLA MAMMELLA PER LA DONNA
ll seno rappresenta un archetipo culturale proiettato sulla struttura
anatomica (ghiandola mammaria):
Esso rappresenta infatti la proiezione della femminilità, della
maternità, della sua immagine erotica e della sua proiezione
corporea.
La malattia neoplastica che interessa la mammella riveste un
carattere del tutto peculiare e particolarmente incisivo per la
donna che ne risulta affetta.
SESSUALITÀ:
per quanto concerne la sfera sessuale, molte donne con un
carcinoma mammario riconoscono che l’ attività sessuale si
riduce e talvolta cessa dopo l’ intervento di mastectomia.
Il primo problema legato alla donna è la sensazione che
avverte di sentirsi indesiderabile, priva di attrattive e vive la
malattia come un ostacolo irreversibile in relazione ai
contatti fisici.
Contrariamente al passato la chirurgia della
mammella
tende
oggi
ad
essere
più
conservativa, cioè meno mutilante rispetto al
passato con indubbi vantaggi sul piano
estetico e psicologico.
Una delle critiche mosse alla mastectomia radicale è
stato l’elevato costo psicologico dell’intervento in
rapporto ai vantaggi.
La convalescenza psicologica dopo un intervento
mammario è più lenta di quella fisica, a volte può
richiedere anni.
La paziente
mastectomizzata è esposta continuamente a
traumi psicologici.
Il processo di riadattamento a un fisico diverso varia spesso
da persona a persona e dipende dalla personalità, dall’assetto
di vita e dall’età del soggetto.
Una personalità chiusa e timida ha più difficoltà a recuperare
un ruolo sociale femminile rispetto a una donna più
aggressiva.