UNIVERSITA’ DI VERONA
Facoltà di Medicina e Chirurgia
Corso di Laurea in TECNICA DELLA RIABILITAZIONE PSICHIATRICA
A.A. 2011/2012
METODOLOGIE E TECNICHE RIABILITATIVE
2° anno , 1° semestre
Dott.ssa Andreoli Mara
L’ASSESSMENT CLINICO
L’assessment clinico può essere definito come una complessa strategia di raccolta ed
elaborazione di informazioni relative al soggetto e alle sue problematiche in diverse
aree della vita.
Questo insieme di procedure finalizzate alla raccolta ed all’organizzazione delle
informazioni sono ritenute rilevanti per impostare e monitorare l’intervento
riabilitativo.
Si tratta quindi di un processo di valutazione, che possiamo vedere articolato in:
Assessment
iniziale
Assessment
concomitante al
trattamento
Assessment finale
Nell’assessment iniziale l’operatore raccoglie le informazioni per conoscere il paziente,
la sua storia familiare, psicopatologica, le sue condizioni, le sue risorse, la motivazione e
la disponibilità alla cura.
In questa fase del progetto riabilitativo l’assessment iniziale non si limita passivamente a
vagliare le aree di disabilità ed il quadro clinico ma è alla ricerca delle risorse e degli
aspetti positivi della persona e del suo ambiente.
L’assessment concomitante al trattamento ha una funzione di integrazione fra clinica
e programma terapeutico, monitora i cambiamenti del paziente, valuta e definisce i
bisogni e gli strumenti più adeguati a rispondervi, fornisce informazioni standardizzate
per confrontare gruppi e percorsi di pazienti.
Un assessment permanente e sistematico, va inteso come una valutazione
e verifica dell’iter riabilitativo che diviene un utile riferimento di confronto e
riflessione e permette di contrastare la tendenza alla cronicizzazione ed alla
dipendenza che sempre si annida all’interno delle strutture psichiatriche.
PRINCIPALI STRUMENTI UTILIZZATI NELL’
ASSESSMENT
STRUMENTI DI
VALUTAZIONE
OSSERVAZIONE
COLLOQUIO
Un intervento riabilitativo si basa sul funzionamento globale del paziente e in
primis sul grado di disabilità che esso presenta.
L’OMS afferma che la disabilità è caratterizzata dalla perdita o dalla restrizione
delle capacità di svolgere ruoli sociali attesi per lui dai famigliari, dai conoscenti e
dal tipo di società in cui egli vive. A queste vanno aggiunte inoltre le aspettative
dell’individuo rispetto a se stesso, ovvero il ruolo che ogni individuo attribuisce o
desidera attribuire a se stesso.
Secondo Wing Morris (1981) le cause della disabilità in campo psichiatrico sono di
tre tipi:
1) Le menomazioni primarie o intrinseche sono costituite dai sintomi psichiatrici
che il paziente presenta e che hanno causato il contatto con i servizi psichiatrici.
Idee deliranti, allucinazioni, comportamenti bizzarri o socialmente inaccettabili,
apatia o inerzia determinano un grave deterioramento delle relazioni sociali del
paziente. Pertanto far fronte alla disabilità indotta da questi sintomi è il principale
obiettivo dell’attività riabilitativa.
2) L’handicap secondario è invece ascrivibile alle reazioni dell’individuo e del suo
ambiente di fronte al disturbo psichiatrico. Dopo una crisi es. psicotica le reazioni
individuali assumono due forme: la persona può perdere stima di se stessa,
sentirsi sfiduciata e depressa, questo atteggiamento di evitamento la porterà a
chiudersi maggiormente in se stessa e a non impegnarsi più in attività e relazioni
sociali, fino all’isolamento e all’apatia. All’opposto la persona può negare ogni
problema rifiutando il pensiero d’aver avuto importanti difficoltà e può rimanere
attaccata ad obiettivi poco realistici o irrealizzabili, rifiutando la terapia. Questi
atteggiamenti sono fonte di notevole difficoltà nel processo riabilitativo.
3) Gli handicap estrinseci sono legati ad una svantaggiata condizione sociale e
familiare. Povertà, solitudine, mancanza di un lavoro o di una abitazione sono
tutti fattori cha amplificano la disabilità, dovuta agli handicap primari o secondari.
La disabilità inoltre può essere ricondotta a difetti nello sviluppo che rendono il
soggetto più vulnerabile nei confronti di eventi traumatici o semplicemente rispetto ai
normali compiti evolutivi, che quindi non vengono portati a termine con successo.
Il soggetto, incapace di affrontare con sufficiente competenza le relazioni
interpersonali, il lavoro, la separazione dalla famiglia di origine o di sopportare le
frustrazioni della esistenza entra in un circolo vizioso in cui i fallimenti sociali
incrementano la patologia e la patologia i fallimenti sociali.
La disabilità che accompagna i disturbi psichatrici è causata quindi da
molteplici fattori tra i quali i principali sono i difetti dello sviluppo, i sintomi
psichiatrici, le reazioni negative dell’individuo e dell’ambiente alla malattia,
le condizioni sociali e ambientali circostanti.
La riabilitazione è il processo attraverso il quale vengono identificati,
prevenuti e possibilmente ridotti questi fattori e in cui l’individuo disabile
viene aiutato ad utilizzare al meglio le sue capacità residue, in un
contesto sociale il più possibile adeguato.
Da un recente studio effettuato sulla popolazione australiana
che indagava la prevalenza dei disturbi psichici e la derivata
disabilità da essi prodotta, risultò che:
Circa il 23% della popolazione generale NEI DODICI MESI precedenti l’intervista
presentava o aveva presentato uno o più disturbi psichiatrici
Il 14% di questo campione (23%) aveva avuto il disturbo nelle ULTIME 4 SETTIMANE
precedenti all’intervista:
-Nelle ultime 4 settimane per quanti giorni non ha potuto lavorare o svolgere le
sue normali attività per motivi di salute?
- Escludendo i giorni di cui mi ha appena parlato, nelle ultime 4 settimane per
quanti giorni ha reso meno per motivi di salute?
La somma delle due risposte dà i cosiddetti GIORNI DI DISABILITA’.
Dallo studio emerse che solo 1/3 delle persone affette da disturbo psichiatrico nel mese
precedente l’intervista riferì di aver avuto “giorni di disabilità” (il numero di giorni varia
con la diagnosi).
Sommando i giorni di disabilità per i vari disturbi si arriva ad un valore di circa
14 MLN di giorni di disabilità in un mese su una popolazione generale adulta di circa
13,5 MLN ossia 1,1 giorni di disabilità per abitante in un mese.
Questi 14 MLN di GIORNI DI DISABILITA’
corrispondono a circa il 20% dei GIORNI DI
DISABILITA’ TOTALI DI TUTTE LE PATOLOGIE
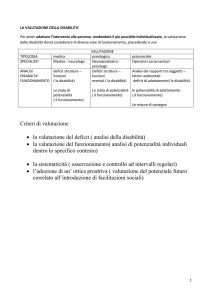
LA VALUTAZIONE DELLA DISABILITA’
STORIA INDIVIDUALE
DEL PAZIENTE
COMPORTAMENTO
SIA ATTUALE CHE
PASSATO
CONSIDERA
SEPARATAMENTE
L’EVOLUZIONE
NEL CONTESTO
PSICOSOCIALE E I
SINTOMI
PSICHIATRICI
Utilizzare regolarmente la VERIFICA del processo riabilitativo incentrato sulla
valutazione delle abilità quotidiane, permette di verificare l’efficacia dell’intervento
Le informazioni dovrebbero essere raccolte
dal maggior numero possibile di fonti
Paziente stesso, famigliari, colleghi di lavoro,
psichiatri ed operatori di riferimento, medico
di base
Perché?
Per evitare il rischio di generalizzare i giudizi
ALCUNE DIFFICOLTA’ INTRINSECHE
AL PROCESSO DI VALUTAZIONE DELLE DISABILITA’
Il grado di disabilità non è stabile con il tempo
E’ importante stabilire se il livello di stabilità individuato è realmente
rappresentativo della situazione del paziente nelle ultime settimane
Spesso i pazienti schizofrenici non generalizzano, non estendono cioè i risultati del
lavoro riabilitativo da un contesto all’altro
Considerare questa eventualità sin dall’inizio del trattamento, predisponendo con il
paziente dei programmi che prevedano lo svolgimento delle attività in contesti
diversi
I tempi molto lenti e graduali dei pazienti,
fanno correre il rischio di dimenticarsi dei pazienti
Regolarità nella supervisione
LE AREE DI OSSERVAZIONE DELLA
DISABILITA’
1) VITA DOMESTICA (deve essere valutata la capacità del paziente di curare la
propria persona, di mantenere in ordine le proprie cose e la propria abitazione,
di cucinare, di amministrare il proprio denaro e in generale la sua capacità di
affrontare i compiti quotidiani.)
2) RELAZIONI SOCIALI (relazioni familiari, ruoli e funzioni che svolge all’interno
della famiglia di origine o di quella acquisita, partecipazioni ad attività sociali
all’esterno della famiglia, la presenza di amici)
3) L’ATTIVITA’ LAVORATIVA/DI STUDIO (va valutato il grado di relazione
interpersonale che il paziente è riuscito ad allacciare, la capacità di sostenere i
ritmi di lavoro o di studio, performance lavorativa e/o scolastica)
LA VALUTAZIONE
COMPRENSIONE
VISSUTI INTERNI
INDIVIDUAZIONE DI
SPECIFICI BISOGNI
GLI STRUMENTI
DI VALUTAZIONE
FORMALI
O
STRUTTURATI
INFORMALI
O NON
STRUTTURATI
LA VALUTAZIONE
STRUTTURATA
(Scale di valutazione, test,
interviste semistrutturate,
questionari auto/etero
somministarti)
Il paziente viene invitato a compiere azioni o a
rispondere a domande specifiche per valutare il
grado di funzionamento in una determinata area (le
scale più diffuse valutano la disabilità sociale).
Gli strumenti differiscono tra loro per la matrice
teorica di riferimento, il campo di osservazione (una
settimana prima, due mesi…), i criteri oggettivi o
soggettivi di verifica ed infine il soggetto a cui si
rivolgono (paziente, famiglire, operatore chiave…).
E’ maggiormente indicata per un assessment iniziale
e per il monitoraggio dell’esperienza.
Preferibilmente somministrato da un operatore
addestrato.
Il maggior vantaggio nell’applicare la valutazione strutturata
è la possibilità che si ha di effettuare validi paragoni sia tra
pazienti diversi che per lo stesso paziente in tempi diversi e
produrre risultati confrontabili anche se raccolti da
operatori diversi
BREVE RASSEGNA DI STRUMENTI UTILIZZATI
NELL’ASSESSMENT RIABILITATIVO
-SAS (Social Adjustment Scale) è una intervista rivolta al paziente che indaga sei aree:
lavoro, tempo libero, famiglia, socializzazione, cura del Sé e benessere personale. Si
riferisce ai due mesi precedenti l’intervista.
- SIS (Social Interview Schedule) rivolta al paziente, valuta le diverse componenti del
funzionamento sociale secondo tre assi: circostanze oggettive di vita, adeguatezza e
soddisfazione. La valutazione del tempo è relativa al momento dell’intervista tranne che
per il lavoro che si valutano i due anni precedenti.
-DAS (Disability Assessment Scale) messo a punto dall’OMS. Esso si rivolge ad una
figura chiave ed è diviso in due aree: comportamento generale (cura del Sé, isolamento,
capacità di esecuzione dei compiti …) e ruoli sociali (ruolo familiare e sociale, vita
familiare) facendo riferimento all’ultimo mese precedente l’intervista.
-La LIFE SKILLS PROFILE. E’ una scala di etero valutazione che permette di valutare il
livello di adattamento sociale dei pazienti schizofrenici. La compilazione è agevole e
rapida e può essere effettuata da personale non addestrato. La scala copre un ambito
molto vasto di performances sociali.
-VADO (Valutazione delle Abilità e Definizione degli Obiettivi) di Morosini, Magliano,
Brambilla, 1998. Metodologia di derivazione cognitivo comportamentale per la
strutturazione del progetto riabilitativo. È un’intervista semistrutturata rivolta al paziente
che indaga ben 28 aree facendo riferimento all’ultimo mese. Le disabilità vengono
codificate secondo 5 livelli di gravità, su cui poi si costruisce il percorso riabilitativo.
LA VALUTAZIONE NON
STRUTTURATA
(L’osservazione e il colloquio)
Non è supportata da strumenti standardizzati, ma permette
di raccogliere informazioni per un periodo più lungo di
tempo e di valutare il paziente mentre svolge le attività
riabilitative quotidiane.
È tutta l’equipe che osserva quotidianamente l’agire
quotidiano, non un operatore adeguamente addestrato.