Benzodiazepines and barbiturates
Pharmacological Properties
L’ansia è innata e fa parte
della natura umana.
È la normale risposta del nostro organismo che si
prepara ad affrontare ciò che avverte come un
pericolo.
Diventa patologica, quando l’ansia è eccessiva per intensità, durata o
sproporzione con lo stimolo inducente, determinando vari gradi di
sofferenza e limitazione funzionale dell’individuo.
3° Ed.
“nevrosi d’ansia”
L’ansia è innata e fa parte
della natura umana.
È la normale risposta del nostro organismo che si
prepara ad affrontare ciò che avverte come un
pericolo.
Diventa patologica, quando l’ansia è eccessiva per intensità, durata o
sproporzione con lo stimolo inducente, determinando vari gradi di
sofferenza e limitazione funzionale dell’individuo.
Disturbi d’ansia
• Disturbo d’ansia generalizzato (GAD)
• Disturbo da attacchi di panico (DAP)
• Fobia sociale
• Disturbo post-traumatico da stress
• Disturbo ossessivo-compulsivo (DOC)
“difficoltà nell’iniziare e/o mantenere il sonno”
“sensazione di sonno non riposante”
“difficoltà nell’iniziare e/o mantenere il sonno”
“sensazione di sonno non riposante”
(benzenico)
un gruppo arilico
Meccanismo d’azione delle benzodiazepine.
negli anni 1974-5: evidenze biochimiche ed elettrofisiologiche che le
benzodiazepine potenziano l’azione dell’acido gamma amino butirrico
(GABA)
Nel 1977: identificazione del recettore centrale delle benzodiazepine.
Aumentano la frequenza
in presenza di GABA
di
apertura
del
canale
al
Cl-
GABA
GABA +
diazepam
5
mV
1sec
Iniezione
Recenti scoperte: subunità specifiche del recettore GABAA sono
responsabili
di
proprietà
farmacologiche
specifiche
delle
benzodiazepine composti con maggiore selettività
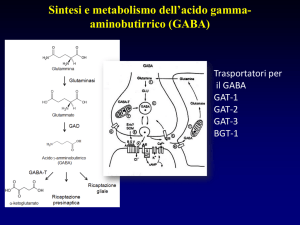
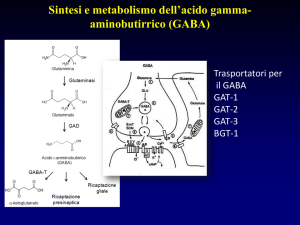
Il GABA, acido gamma-aminobutirrico, fu identificato per
la prima volta nel 1950 ad opera di Robers and Frankel
• amminoacido
• neurotrasmettitore inibitorio
• 35-40% delle sinapsi presenti a livello centrale sono
GABA-ergiche
• ruolo nella fisopatologia di numerose “malattie mentali” e
non solo (ansia, epilessia)
Recettore GABAB
Fig. 2.32. – Rappresentazione schematica del
recettore GABAB.
Recettore GABAA
glicoproteina eteropentamerica di ~ 275kDA
Clonato nel 1987
differenti subunità polipeptidiche.
Sono state identificate:
6 subunità
4
“
3
“
1
“
1
“
1
“
3
“
α
β
γ
δ
ε
θ
ρ
(GABA C)
possibili combinazioni diverse
diversa distribuzione
controllo di funzioni diverse.
Sottotipi di recettori GABAA
GABAA α1
BZ1/ω1
GABAA α2
GABAA α3
BZ2/ω2
GABAA α5
I recettori contenenti la subunità 1 sembrano mediare
l’attività dei farmaci sedativo-ipnotici mentre quelli contenenti la
subunità 2 sembrano mediare l’attività ansiolitica
Legame del GABA al proprio recettore
apertura del canale al cloro
Le benzodiazepine
• Sono MODULATORI ALLOSTERICI del recettore GABAA
•
•
Aumentata frequenza di apertura del canale per il ClNo effetti in assenza di GABA
(GABA mimetici indiretti)
I neuroni noradrenergici del locus
coeruleus svolgono un ruolo
essenziale nella regolazione del
tono dell’umore e degli stati
emozionali, come pure nelle
manifestazioni somatiche
associate all’ansia (tachicardia,
ipertensione, secchezza delle
fauci).
Lo stress acuto stimola la
funzione del locus coeruleus e la
liberazione di NA.
Gli agonisti GABAergici
antagonizzano i sintomi dell’ansia
riducendo la liberazione di NA dai
neuroni del locus coeruleus.
AGONISTI PIENI: alta attività intrinseca Diazepam, Midazolam, flunitrazepam
AGONISTI PARZIALI: debole attività intrinseca ; antagonizzano gli effetti degli
agonisti pieni. Clonazepam, Bretazenil, Clordiazepossido
ANTAGONISTI: Flumazenil
AGONISTI INVERSI PARZIALI: antagonisti non competitivi del recettore.
AGONISTI INVERSI TOTALI: producono una modificazione allosterica opposta
agli agonisti con tendenza a chiudere il canale del Cl, rendendo il neurone
particolarmente vulnerabile all’eccitazione. b-carboline
Effetti non GABA-mediati
•Alte dosi
–inibizione ricaptazione adenosina
–inibizione canali del Ca2+
–inibizione esocitosi NT Ca2+-dipendente
–inibizione canali del Na+
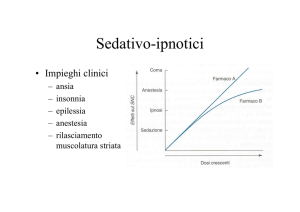
sedativo
ipnotico
Esistono differenze tra le diverse BDZ di ordine:
Farmacodinamico: effetto predominante (ansiolitico – anticonvulsivante…)
Farmacocinetico:
rapidità e durata d’azione ;
metabolizzazione in metaboliti attivi
differenza di potenza
Differenti affinità per il recettore
(potenza) ed attività intrinseca
(efficacia) delle BDZ
Farmaco
•
•
•
•
•
•
•
•
•
•
•
IC50 (nM)
Triazolam
0,49
Imidazenil
0,90
Clonazepam
0,95
Flunitrazepam
1,10
Lorazepam
2,47
Bretazenil
2,60
Clordesmetildiazepam
2,75
Alprazolam
7,34
Diazepam
12,10
Flurazepam
12,50
Clordiazepossido
360,00
Effetti farmacologici
Riduzione dell’ansia
Riduzione dell’ansia e dell’aggressività
amnesia anterograda
Effetto di “ammansimento”
No specifici effetti antidepressivi
Paradossalmente,
possono
determinare
un
aumento
dell’irritabilità e dell’aggressività in alcuni soggetti.
AZIONE DELLE BENZODIAZEPINE SUGLI STADI DEL SONNO
Stadio
0 (veglia)
Effetto delle benzodiazepine
(1-2%)
Diminuito
Fase non REM
1 (sonnolenza “discendente”) (36%)
2 (sonno)
(40-50%)
-
Diminuito da flurazepam,
lorazepam (Tavor), nitrazepam
Aumentato
3 (passaggio al sonno “profondo”)
(5-8%)
Diminuito
4 (sonno “cerebrale”)
Diminuito
Fase REM
25-35%
Diminuisce numero risvegli
tolleranza
zolpidem
(10%)
- Diminuito (in genere) di durata
- Aumentato il numero di fasi
REM durante la notte
Effetti anticonvulsivanti
Inibizione sviluppo e propagazione di attività
epilettiforme
Effetto selettivo del clonazepam
nitrazepam, lorazepam e diazepam
(rivotril),
Effetto miorilassante
ad alti dosaggi depressione della trasmissione a
livello della giunzione neuromuscolare scheletrica.
Diazepam azione a livello midollare
aumento del tono muscolare: caratteristica comune
degli stati di ansia
Respirazione
- soggetti sani, a dosi ipnotiche, sono prive di effetti sulla respirazione;
- depressione respiratoria in pazienti con patologie polmonari
-apnee ostruttive in pazienti che già ne soffrono
Sistema cardiovascolare
effetti minimi nei soggetti sani
A dosi preanestetiche: ↓pressione sanguigna e frequenza cardiaca.
Tratto gastrointestinale
migliorano molti disturbi g.i. di “origine ansiosa”.
Le Bz proteggono parzialemente dalle ulcere da stress nel
ratto il diazepam la secrezione gastrica notturna
nell’uomo.
Farmacocinetica
Assorbimento
Buon assorbimento per os:
diazepam e midazolam Cmax entro 1h;
prazepam, oxazepam e alazepam Cmax dopo 3 ore;
clordiazepossido, lorazepam, triazilam e alprazolam Cmax intermedio
Somministrazione i.m: assorbimento meno rapido e completo;
Somministrazione rettale: valida alternativa a quella orale
Somministrazione per via e.v: permette un effetto immediato
Diazepam nello status epileticus; midazolam in anestesia
Distribuzione
Alto legame alle proteine plasmatiche
Spiccata liposolubilità
Alto Vd (≈ 1l/kg)
Passano la barriera placentare; presenti latte materno
Metabolismo
Citocromo P450: CYP3A4 e CYP2C19
Metabolismo delle benzodiazepine.
dealchilazione
t½ ≈ 60h
idrossilazione
Metabolismo delle benzodiazepine.
dealchilazione
t½ ≈ 60h
idrossilazione
TEMPO DI DIMEZZAMENTO O EMIVITA
tempo necessario affinchè la conc. plasmatica di un farmaco si dimezzi
(riduca del 50%)
Classificazione delle benzodiazepine in base
alla loro durata d’azione
durata d’azione lunga
durata d’azione intermedia
durata d’azione breve/brevissima
Fattori che possono influenzare la farmacocinetica
delle Benzodiazepine
• Età
Emivita plasmatica (ore) del diazepam in funzione dell’età
Prematuro
75 ± 37
Neonato a termine
31 ± 2
Infanzia
20 ± 3
Adulto
20 ± 4
Anziano
100 ± 20
• Epatopatie
• Terapie farmacologiche
Influenza negativa
anterograda)
sui
processi
di
apprendimento
Alterazioni del sensorio: disorientamento temporale e spaziale
Perdita di memorizzazione e breve termine (blackout)
Affettività alterata (espressione esteriore dei sentimenti)
- Droghe da stupro: sedazione cosciente
(amnesia
Rang and Dale (1991)
All’età di 91 anni la nonna di uno degli autori stava diventando sempre più
smemorata, avendo preso regolarmente per anni nitrazepam per l’insonnia.
Un oculato medico di base riuscì ad identificare il problema.
La sospensione del trattamento con nitrazepam produsse un incredibile
miglioramento
Rang and Dale (1991)
All’età di 91 anni la nonna di uno degli autori stava diventando sempre più
smemorata, avendo preso regolarmente per anni nitrazepam per l’insonnia.
Un oculato medico di base riuscì ad identificare il problema.
La sospensione del trattamento con nitrazepam produsse un incredibile
miglioramento
sedazione diurna, compromissione della normale funzione
psicomotoria, confusione mentale, riduzione memoria a breve
termine e dell ’ attenzione, agitazione, alterazione
performances, disturbi equilibrio, effetti paradossi
EFFETTI COLLATERALI DELLE BENZODIAZEPINE
Effetti collaterali durante uso terapeutico
•Eccessiva sedazione( concentrazione e coordinazione, debolezza musc…)
•Astenia; ipotonia muscolare
•Ridotte perfomances psicomotorie e cognitive
•Effetti residui (hangover)
•Amnesia anterograda (possibili black-out)
•Depressione
Negli anziani: Confusione mentale
Turbe mnesiche
Atassia
Vertigini
Ipotensione
Effetti paradossi
In gravidanza: Teratogenesi ???
Alterazioni dell’embriogenesi (labbro leporino e palatoschisi)
Sindrome d’astinenza nel neonato
Conclusion
CBT-I is an effective treatment for insomnia that can produce durable
results in a relatively brief number of visits.
Low- to moderate quality evidence suggests it has greater effectiveness
than medications for treatment of insomnia six months or more after
therapy is completed.
Additional research is needed to validate its effectiveness in longtermstudies beyond 1–2 years and in patients with comorbid insomnia.
Additional research is also needed to establish a benefit for CBT-I with
respect to important psychological outcomes including quality of life.
Per il trattamento a lungo termine di disturbi come
l’insonnia, l’ansia generalizzata, le fobie e i disturbi da crisi
di panico o quelli da stress post-traumatico, sono preferibili
trattamenti comportamentali e con f. antipsicotici atipici o
antidepressivi, piuttosto che un terapia con BDZ.
In alcuni casi, infatti, dove veniva usata una combinazione di
terapie cognitivo-comportamentali e BDZ per trattare
l’ansia, le BDZ avevano il potenziale di interferire con la
terapia cognitiva, riducendone significativamente l’efficacia.
( né il pz né il suo terapista sono in grado di definire quali sarebbero le abilità cognitive del pz in assenza
del farmaco)
INTERAZIONI BENZODIAZEPINE-ALTRI FARMACI
• alcool e altri depressivi SNC: potenziamento effetto
• macrolidi e fluorochinolonici: inibizione metabolismo del
midazolam (profonda sedazione)
• cimetidina e omeprazolo: inibizione metabolismo del
diazepam e midazolam
• antivirali (efavirenz, indinavir, ritonavir) antimicotici :
aumento effetto del midazolam
• contraccetivi orali: inibizione processi di ossidazione
Sintomatologia da sovradosaggio nel neonato
“floppy infant syndrome”
•decreased muscle tone; muscles feel soft and doughy
•ability to extend limb beyond its normal limit
•failure to acquire motor skill developmental milestones (such as
holding head up without support from parent, rolling over, sitting up
without support, walking)
•feeding problems (inability to suck or chew for prolonged periods)
•mouth hangs open with tongue protruding (underactive gag reflex)
EFFETTI COLLATERALI DELLE BENZODIAZEPINE
alto indice terapeutico
Tossicità acuta
A dosi tossiche
Sedazione profonda
Sonno con astenia muscolare
Ipotensione ortostatica
Ipotermia
Stato confusionale
Turbe del linguaggio
Può essere letale l’associazione con farmaci deprimenti del SNC
Antagonista efficace = Flumazenil
L'intossicazione da benzodiazepine di solito è una urgenza ma
raramente è una emergenza. Lo diventa soprattutto in occasione di
intossicazioni miste.
Tolleranza (progressiva perdita di efficacia)
• L’uso prolungato (cronico) di BDZ comporta la
comparsa di tolleranza
• Fenomeno particolarmente spiccato per gli effetti
ipnotici **e anticonvulsivanti*
• La tolleranza agli effetti sedativi può risultare
terapeuticamente utile nel trattamento dei disturbi
d’ansia
Dipendenza
Il 15-44 % dei pazienti va incontro a disturbi d’astinenza dopo brusca
sospensione terapia cronica
sintomi di astinenza
I sintomi sono più comuni:
ansia
irritabilità
agitazione psicomotoria
nausea
cefalea
palpitazioni
tremori alle mani
Meno comuni:
dolori muscolari
vomito
più raramente convulsioni e sintomi psicotici
•
“Te lo prescrivono con leggerezza com’è capitato a me, e non
puoi più farne a meno” scrive in un social network Lloollee: “la
dipendenza è la tortura delle 3 sole confezioni al mese che
puoi prendere in farmacia” [...] Help racconta: “Ho 34 anni e
da più di 10 sono dipendente del maledetto Minias (1 flacone al
giorno) non so più che fare, voglio smettere perché mi sento
un tossicodipendente” [...]
Ogni settimana Lugoboni ricovera nel suo
reparto due pazienti dipendenti da
Minias gocce per disintossicarli. Sulla
rivista scientifica ‘Risk management and
healthcare policy ’
ha analizzato
l ’ attività degli ultimi 7 anni del suo
reparto: 4 letti per circa 150 pazienti
l’anno. Su 879 pazienti trattati per ogni
tipo di dipendenza (droghe, alcol ecc.),
281
(32%)
erano
dipendenti
da
benzodiazepine. In vendita ci sono 26
principi attivi diversi, e 20 diversi tipi di
generici a base di lormetazepam, ma la
metà dei casi di dipendenza sono da
Minias gocce. Focus ha contattato
l’azienda produttrice del Minias, Bayer,
che ha commentato: “ Siamo sensibili al
problema e adotteremo tutte le misure
che si renderanno necessarie o che
l’Aifa vorrà adottare”.
Focus n.243 gennaio 2013
DIPENDENZA
Stato di intossicazione cronica prodotta dall ’ assunzione
ripetuta di una sostanza, caratterizzato da un incontrollabile
bisogno di assumere, di aumentarne la dose e da uno stato di
soggezione psichica e talora anche fisica ai suoi effetti.
Organizzazione Mondiale della Sanità
Aumento della
trasmissione dei neuroni
dopaminergici che
originano dalla VTA e
proietaano al NC ed alla
corteccia prefrontale
PROGRAMMA DI TRATTAMENTO DELLA CRISI D’ASTINENZA
1. scalaggio lento della BDZ (possibile sostituire una BDZ a breve con
una a lunga emivita)+ CBT;
2. contemporanea copertura con GABA-agonisti non benzodiazepinici
che possono fungere anche da anticomiziali (carbamazepina,
valproato, dipropilacetamide); considerando che le BDZ diminuiscono
il turnover di catecolamine e serotonina, è possibile utilizzare anche
antidepressivi sedativi e neurolettici;
3. l ’ eventuale trattamento sintomatico della sindrome di astinenza
(antidolorifici, miorilassanti);
4. il ricorso a farmaci come la clonidina ed il propranololo, utili come
anti-astinenziali sia sintomatici (ipertensione, tachicardia) che
eziopatogenetici in virtù dell’attività anti-noradrenergica;
5. trattamento della depressione reattiva alla perdita dell’oggetto di
dipendenza e degli eventuali fenomeni rebound: antidepressivi a
spettro ansiolitico ed ipnoinducente come l’amitriptilina ed alcuni
antidepressivi atipici (trazodone, mianserina)…;
Indicazioni terapeutiche delle BDZ
Terapia dei disturbi d’ansia
Terapia dell’insonnia
Anticonvulsivanti: terapia dell’epilessia nello stato di male epilettico
Premedicazione in anestesia
Sedazione per l’esecuzione di manovre terapeutiche e/o
diagnostiche
Induzione e mantenimento dell’anestesia bilanciata ( midazolam)
Controllo delle astinenza da alcool
Rilasciamento della muscolatura nella spasticità di origine centrale
Nelle malattie psicosomatiche (ulcera gastrica, asma bronchiale,
ipertensione essenziale, ecc.)
In tutte le malattie organiche con spiccata componente ansiosa
sovrapposta
Benzodiazepina
Principio attivo
Range terapeutico (mg)
Effetto
ansiolitico
Effetto
ipnotico
0.25-0.50
*
1.50-3
6-12
5-10
15-30
Flunitrazepam (es.roipnol)
*
2-4
Flurazepam (es flunox)
*
15-30
1-2.5
3.5-7.5
Lormetazepam (minias)
*
1-4
Oxazepam (es limbial)
15-30
60-75
5-10
20-40
*
0.125-0.50
Alprazolam (es xanax)
Bromazepam (es lexotan)
Diazepam (es ansiolin)
Lorazepam (es tavor)
Temazepam (es normison)
Triazolam (es halcion)
L’ambito dei dosaggi riportati in tabella si riferisce all’effetto che si può ottenere dopo una singola
somministrazione orale.
* Dose “ansiolitica” o “ipnotica” non ben definita perché il farmaco è stato introdotto sul mercato
esclusivamente a scopo ipnotico o ansiolitico.
CONTROINDICAZIONI DELLE BENZODIAZEPINE
Insufficienza respiratoria (pneumopatie croniche ostruttive,
cuore polmonare cronico, ecc.)
Insufficienza epatica grave
Vecchiaia
Stati depressivi (rischio di suicidio)
Personalità labili (rischio di farmacodipendenza)
Gravidanza
Uso contemporaneo di alcol (o di altri depressivi del SNC)
Flumazenil
•
Imidazobenzodiazepina
con un azione
antagonista sul
complesso recettoriale
GABA-BDZ
Attività intrinseca di
scarsa rilevanza clinica
disponibile per usi
clinici dal 1991
Farmacocinetica del flumazenil
•
•
•
•
•
Disponibile solo per somministrazione ev
Rapida comparsa dell’effetto terapeutico (1-2 min)
Metabolizzato quasi interamente a livello epatico
Scarso legame alle proteine plasmatiche
Emivita di un ora circa (la più bassa tra le BDZ usate nella pratica
anestesiologica)
• Effetti clinici di 60 min. (max 2 ore)
Effetti collaterali
Nausea e vomito, agitazione psicomotoria.
Più raramente: convulsioni, ipotensione ed aritmia, attacchi di panico
Snd di astinenza in pazienti che hanno sviluppato dipendenza fisica alle
BDZ.
In pazienti che hanno ingerito BDZ con antidepressivi triciclici
possono verificarsi convulsioni e aritmie cardiache
Indicazioni d’uso del flumazenil
• Annullamento dell’effetto delle BDZ:
0,1-0,2 mg ripetuti fino a 3 mg
NOTA BENE:
La dose richiesta per annullare ciascuna BDZ dipende dalla
BDZ residua e dalla particolare BDZ. Per le BDZ più potenti
sono richieste dosi più alte.
Il grado di annullamento dovrebbe essere titolato ripetendo
somministrazioni di 0,2 mg ogni 1-2 min., finché si raggiunge
il livello desiderato di annullamento.
•
•
Un uso promettente è nella terapia dell’encefalopatia epatica
Non usare nelle intossicazioni miste da benzodiazepine,
triciclici ed analettici
Zopiclone, Zolpidem, Zaleplon
Effetti tossici
Sonnolenza, vertigini, diarrea
I livelli di M. aumentano
all’avvicinarsi dell’ora di coricarsi;
Rimangono stabili durante il sonno
notturno;
Diminuiscono al risveglio
In base all’esame dei dati e delle risposte fornite dalla ditta
il CHMP aveva espresso un parere negativo e non aveva
raccomandato il rilascio dell’autorizzazione all’immissione in
commercio di Ramelteon per il trattamento dell’insonnia
primaria in pazienti adulti.
L’efficacia di Ramelteon infatti era stata misurata in base ad
un solo aspetto dell’insonnia, il tempo necessario per
addormentarsi. Inoltre, in uno soltanto dei tre studi condotti
nell’ambiente naturale è stata riscontrata una differenza nel
tempo impiegato per addormentarsi tra i pazienti trattati con
Ramelteon e quelli trattati con placebo. Tale differenza è
comunque stata considerata troppo piccola per essere
significativa.
Circadin (melatonina 2mg a rilascio prolungato) è
indicato come monoterapia per il trattamento a breve
termine dell'insonnia primaria caratterizzata da una
qualità del sonno scadente in pazienti da 55 anni di età
Circadin può causare sonnolenza.
(in Italia dal 2013)