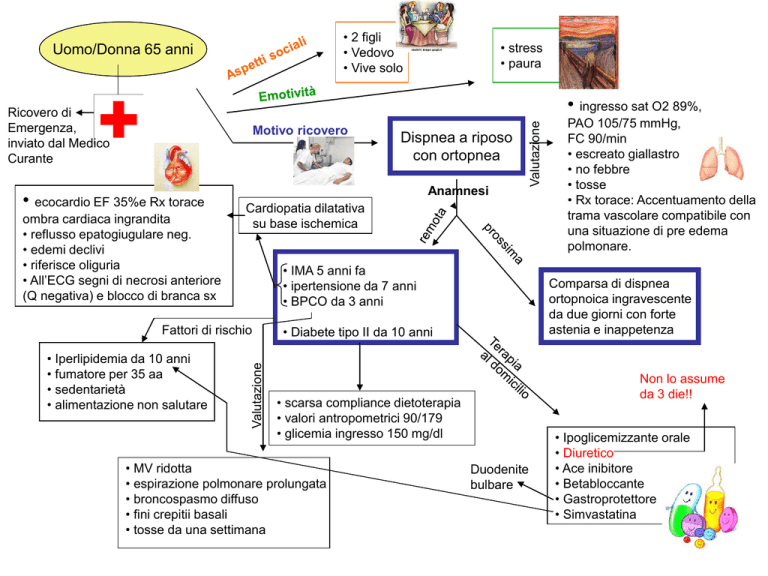
• 2 figli
• Vedovo
• Vive solo
Uomo/Donna 65 anni
• stress
• paura
Motivo ricovero
• ecocardio EF 35%e Rx torace
ombra cardiaca ingrandita
• reflusso epatogiugulare neg.
• edemi declivi
• riferisce oliguria
• All’ECG segni di necrosi anteriore
(Q negativa) e blocco di branca sx
Anamnesi
Cardiopatia dilatativa
su base ischemica
• IMA 5 anni fa
• ipertensione da 7 anni
• BPCO da 3 anni
Valutazione
Fattori di rischio
• Iperlipidemia da 10 anni
• fumatore per 35 aa
• sedentarietà
• alimentazione non salutare
Dispnea a riposo
con ortopnea
PAO 105/75 mmHg,
FC 90/min
• escreato giallastro
• no febbre
• tosse
• Rx torace: Accentuamento della
trama vascolare compatibile con
una situazione di pre edema
polmonare.
Comparsa di dispnea
ortopnoica ingravescente
da due giorni con forte
astenia e inappetenza
• Diabete tipo II da 10 anni
Non lo assume
da 3 die!!
• scarsa compliance dietoterapia
• valori antropometrici 90/179
• glicemia ingresso 150 mg/dl
• MV ridotta
• espirazione polmonare prolungata
• broncospasmo diffuso
• fini crepitii basali
• tosse da una settimana
Valutazione
• ingresso sat O2 89%,
Ricovero di
Emergenza,
inviato dal Medico
Curante
Duodenite
bulbare
• Ipoglicemizzante orale
• Diuretico
• Ace inibitore
• Betabloccante
• Gastroprotettore
• Simvastatina
PIANO
D’ASSISTENZA
PROBLEMI
Ipossia correlata ad aumento del fluido
interstiziale polmonare e riduzione della
forza contrattile cardiaca e
vasocostrizione periferica che si manifestano
con dispnea, ortopnea, rumori
1
respiratori, ansia
Eccesso del volume di liquidi
correlato a ritenzione idrosalina
che si manifesta con edemi,
oliguria e dispnea
2
Disturbi del sonno con
peggioramento della qualità di vita
correlati a congestione polmonare
che si manifesta con dispnea notturna,
senso di paura
Ansia, paura del futuro, delle
ricadute o della morte
correlata alla sensazione di
inadeguatezza di fronte ai
5
problemi da affrontare
Mancanza o scarsa adesione al regime
terapeutico correlata alla complessità
e agli effetti del trattamento e agli effetti
della cronicità
4
Intolleranza all’attività fisica correlata ad
3
ipoperfusione periferica e
ipossia tessutale che si manifesta con debolezza,
stanchezza, riduzione delle attività quotidiane
6
Ipossia correlata ad aumento del fluido
interstiziale polmonare e riduzione della
forza contrattile cardiaca e
vasocostrizione periferica che si manifestano
con dispnea, ortopnea, rumori
respiratori, ansia
Entro una settimana dal ricovero il paziente presenterà/manterrà:
• campi polmonari liberi all’auscultazione
• una SaO2 > a 90% in aria ambiente
• una frequenza cardiaca inferiore a 100 pulsazioni/minuto
• una pressione sistolica ottimale
• una riduzione degli edemi periferici o assenti
• un ritmo cardiaco stabile
• assenza di ortopnea
• consumerà i tre pasti principali seduto al tavolo, mantenendo una posizione
seduta per almeno un’ora dopo, senza evidenziare segni di ipossia
• camminerà sino alla fine del corridoio con un girello senza presentare
dispnea.
______________________________________________________
Somministrazione dell’ ossigeno terapia
con maschera Venturi FiO2 24%
(4 litri/min) mantenendo una saturazione > a 95%
Assicurare un’adeguata
ossigenazione con un
posizionamento idoneo
Eccesso del volume di liquidi
correlato a ritenzione idrosalina
che si manifesta con edemi,
oliguria e dispnea
Monitoraggio
dei parametri vitali
Somministrazione dei farmaci
cardiologici prescritti e osservare gli
effetti terapeutici e gli eventuali
effetti collaterali
Entro una settimana dal ricovero il paziente presenterà:
• un bilancio idrico sostanzialmente normale
• una perdita di peso che non superi i 900 gr/die.
• i valori ematici di sodio, potassio, creatinina e azoto entro i
parametri
previsti
________________________________________________
Somministrare farmaci
diuretici prescritti
Monitorare funzionalità
renale ed elettroliti
Impostare una dieta
iposodica e a contenuto
idrico controllato
Pesare il paziente
giornalmente e
monitorare gli edemi
periferici
Registrare il bilancio idrico
posizionando catetere vescicale
con sacchetto di raccolta per diuresi oraria
Intolleranza all’attività fisica correlata ad
ipoperfusione periferica e ipossia tessutale
che si manifesta con debolezza, stanchezza,
riduzione delle attività quotidiane.
Entro una settimana dal ricovero il paziente:
• Non mostrerà segni di tromboflebite o di embolia polmonare;
• Manterrà un modello di evacuazione normale
• Presenterà un miglioramento soggettivo con assenza di
ortopnea e riduzione della sensazione di fatica e della dispnea
(miglioramento scala di Borg)
• Non presenterà lesioni da decubito
• Deambulerà con l’aiuto di un girello senza lamentare profonda
stanchezza
__________________________________________________
Aumentare quotidianamente il
livello di attività fisica sulla base
senza superare la riserva energetica
del cuore
Aumentare con la dieta l’assunzione di
fibre per favorire l’evacuazione e insegnare
al paziente ad evitare la manovra di Valsalva
Effettuare mobilizzazione
passiva durante i primi
giorni di allettamento
e posizionare calze
antitrombo
Controllare la PAO e il polso; frequenza,
profondità e modello di respirazione;
livello di coscienza e di coordinamento ad
ogni mobilizzazione
Curare l’igiene e
l’idratazione cutanea
Educare all’uso degli ausili
per la mobilizzazione
Somministrare antitrombotici
o anticoagulante secondo
prescrizione












