La riproduzione
Nozioni di genetica
Riproduzione – meccanismo che genera nuovi organismi della stessa specie per garantirne
la sopravvivenza.
Riproduzione asessuata – formazione di 2 individui uguali dalla cellula genitrice attraverso
la mitosi (si duplica il materiale genetico, gli organelli e la cellula si divide) la riproduzione
a
sessuata garantisce una crescita rapida.
Riproduzione sessuata – crea nuovi individui con caratteri ereditati da entrambi i genitori
(maschio - femmina). Il nuovo individuo ha il 50% del patrimonio della madre e il 50% del
patrimonio del padre. Il patrimonio genetico viene
ricombinato in maniera casuale determinando una
grande varietà genetica. Si generano individui
sempre diversi anche se figli degli stessi genitori. Solo
i gemelli omozigoti hanno le stesse caratteristiche
genetiche.
Scopo della riproduzione sessuata è creare variabilità
che da’ più probabilità di sopravvivenza alla specie.
Questo perché combinando patrimoni genetici molto
diversi si crea un individuo con geni molto vari,
capace di resistere a diverse tipi di malattie e
avversità ambientali.
Materiale genetico è rappresentato da acidi nucleici: DNA, RNA. DNA si trova nel
nucleo della cellula mentre RNA si sposta nelle varie parti della cellula compreso il
nucleo. DNA e RNA sono costituiti da sequenze di nucleotidi
Un nucleotide è formato da:
1 molecola di zucchero (5 atomi di carbonio)
1 gruppo fosfato
1 base azotata
Le basi azotate del RNA sono 4 e si accoppiano:
Adenina – Uracile (A-U)
Guanina – Citosina (G-C)
Le basi azotate nel DNA sono 4 e si accoppiano:
Adenina – Timina (A-T)
Guanina – Citosina (G-C)
Il DNA si trova nel nucleo della cellula e contiene l’informazione genetica, questa viene
copiata sull’ RNA che la porta dal nucleo al
citoplasma. Nella sequenza delle basi azotate
sul DNA è scritto il codice genetico per la
sintesi proteica.
Alla sequenza di basi azotate sul DNA
corrisponde la sequenza di aminoacidi su una
proteina Le sequenze di 3 basi azotate sul
DNA costituiscono 1 amminoacido (totale 20
tipi
di
amminoacidi).
Amminoacidi
costituiscono le proteine che vengono
sintetizzate nel reticolo endoplasmatico rugoso
(nel citoplasma). Durante le divisioni cellulari ci
possono essere degli errori nella duplicazione
del DNA. Un errore nel DNA si riflette in una
proteina difettosa. Generalmente questi errori
vengono corretti, alcune volte no, e quindi si ha
una mutazione.
Le mutazioni che avvengono nelle cellule somatiche di un individuo possono determinare
malattie come i tumori se le mutazioni avvengono nei gameti la mutazione viene trasmessa
ai figli (avviene nella meiosi). Quando la mutazione avviene durante la mitosi, nelle cellule
embrio-fetali (che è molto attiva) si potrà tradurre in malformazioni fisiche – sensoriali –
ritardi mentali…
Gli errori del DNA possono essere dovuti ad agenti mutageni, possono essere favoriti da
alcuni comportamenti errati ma anche da sostanze presenti nell’ambiente (radiazioni,
sostanze inquinanti, virus, farmaci, alcool, droga, …).
Tipologie di Mutazioni:
mutazione genetica – si modifica un solo gene
mutazione cromosomica – si riferiscono ad un pezzo di cromosoma che viene perso
mutazione genomica – numero di cromosomi è diverso ( es.: sindrome di Down)
Le mutazioni genetiche possono essere ereditarie se già presenti nel patrimonio genetico
dei genitori, o multifattoriali se originate ex novo o nei gameti o nelle fasi embrio-fetali.
I filamenti del DNA si avvolgono a spirale e formano i cromosomi. Il numero dei cromosomi
è tipico di ogni specie. Nella specie umana sono organizzati in 23 coppie, per un totale di 46.
Si parla di coppie perché ogni persona eredita 1 cromosoma dal padre e 1 dalla madre ed è il
risultato dell’interazione dei caratteri di entrambi i genitori. I cromosomi dalla copia 1 alla
coppia 22 sono uguali sia nel maschio che nella femmina.
La coppia 23 identifica il sesso: XX – femmina; XY – maschio; la mappa completa dei
cromosomi è presente in tutte le cellule del corpo umano. I cromosomi di una coppia si
chiamano cromosomi omologhi e contengono geni per gli stessi caratteri. Sui cromosomi
distinguiamo delle sezioni chiamate geni – porzioni di DNA che contengono l’informazione
completa per una proteina e quindi per un carattere. Ci sono tanti geni quante sono le
nostre proteine. Il patrimonio umano è costituito da 30.000 geni.
I geni corrispondenti di uno stesso carattere su cromosomi omologhi si chiamano alleli. Se i
2 alleli sono uguali l’individuo si dice omozigote per quel carattere che può essere
omozigote dominante oppure omozigote recessivo (AA, aa).
L’individuo che possiede 2 alleli diversi per un carattere si dice eterozigote (Aa). In alcuni
casi, tra 2 alleli, non c’è dominanza o recessività ed entrambi gli alleli concorrono alla
formazione del carattere, si parla quindi di codominanza.
L’assetto dei geni prende il nome di genotipo. L’espressione esterna dei geni prende il nome
di fenotipo.
Quando le cellule entrano in divisione, il patrimonio genetico si deve duplicare per cui i
cromosomi omologhi si accoppiano e poi si duplicano. Abbiamo 2 tipi di divisione cellulare:
meiosi e mitosi.
La mitosi – processo che avviene nelle cellule somatiche e produce 2 cellule figlie uguali alla
cellula madre e sono cellule
diploidi (46 cromosomi). La
mitosi permette l’accrescimento
dell’individuo e la sostituzione
di cellule morte o danneggiate.
La meiosi - processo che porta
alla formazione dei gameti
maschili e femminili per cui da
una cellula madre si formano 4
cellule figli con metà del
patrimonio genetico e quindi
sono aploidi (23 cromosomi).
Crossing over – è lo scambio casuale di alcuni geni tra cromosomi omologhi, avviene nella
meiosi prima della duplicazione, aumentando la varianza genetica.
Gameti:
cellule uova (femminili)
spermatozoi (maschili)
Gameti sono prodotti dalle gonadi.
Gonadi:
ovaie (femminili)
testicoli (maschili)
Dalla fusione di una cellula uovo con uno spermatozoo si forma lo zigote che è la prima
cellula del nuovo individuo ed è diploide e quindi si riforma il patrimonio genetico della
specie, metà cromosomi paterni e metà cromosomi materni.
Apparato genitale maschile
Testicoli – sono 2 ghiandole che si trovano nella borsa scrotale all’esterno della cavità
addominale per stare a temperature più basse
(spermatozoi sono sensibili al calore). Al loro interno
sono presenti tubuli seminiferi che producono gli
spermatozoi (prodotti attraverso la meiosi).
Spermatozoi + liquido seminale = sperma. I testicoli
svolgono una funzione endocrina – producono gli
ormoni sessuali testosterone
Spermatozoi – sono formati da una testa dove è
contenuto il patrimonio genetico. Sull’apice della
testa sono presenti degli enzimi che aiutano lo
spermatozoo ad entrare nella cellula uovo. Nella coda
sono presenti numerosi mitocondri che forniscono
energia per il movimento del flagello.
Gli spermatozoi attraverso il dotto deferente vengono trasportati in 2 differenti ghiandole
esocrine:
prostata – sotto alla vescica urinaria. Ha lo scopo di produrre liquido seminale che
serve per nutrire e proteggere gli spermatozoi e aiuta a mantenere la loro mobilità.
Con l’età la prostata tende ad ingrossarsi e porta all’ipertrofia prostatica (può
degenerare in tumore)
2 vescicole seminali – producono liquido seminale per immagazzinarlo e farlo uscire al
momento dell’orgasmo.
Dopo la prostata, il dotto deferente confluisce nell’uretra (canale seminale e urinario
coincidono).
Pene – è un organo genitale esterno presente in tutti gli animali maschi che si riproducono
sessualmente (con fecondazione interna). Serve per far uscire l’urina e per l’eiaculazione
dello sperma.
Apparato genitale femminile
Ovaie – 2 ghiandole biancastre simmetriche a forma di mandorla collegate all’utero
attraverso le tube di Falloppio. Le ovaie producono le
cellule uovo e secernono ormoni estrogeno,
progesterone. Ogni mese, in una delle 2 ovaie,
matura un ovulo e viene rilasciato dal follicolo
durante l’ovulazione.
Questo avviene dopo 12-14 giorni dall’inizio della
mestruazione per le donne che hanno cicli regolari.
Utero – sacco muscolare fibroso. La muscolatura
serve per permettere all’utero di dilatarsi quando il
feto è al suo interno e favorire la nascita con le
contrazioni muscolari. Se l’utero è girato nel verso
opposto si chiama utero retroverso. L’utero è formato
da 3 membrane:
interna – endometrio: tessuto epiteliale mucoso
intermedia – miometrio: tessuto muscolare liscio
esterna – tessuto connettivo
Tube di Falloppio – connettono l’utero con le ovaie (ghiandole sessuali femminili).
Ormoni prodotti dalle ovaie:
progesterone
estrogeno
La produzione di spermatozoi continua per tutta la vita perciò sono sempre nuovi. In ogni
eiaculazione sono presenti 300 milioni di spermatozoi di cui 1 solo potrà fecondare una sola
cellula uovo (più raramente 2 o più cellule uovo). Quando uno spermatozoo entra nell’uovo,
si forma un guscio che impedisce l’entrata ad altri spermatozoi. Le cellule uovo sono presenti
tutte nella femmina già dalla nascita. Dalla pubertà alla menopausa arriverà a maturazione
una cellula uovo al mese, quindi le cellule uovo, con gli anni, invecchiano e con gli anni
anche subiscono gli effetti di farmaci, inquinamento, …
Vagina – è un canale muscolo-membranoso lungo 12-13 cm alla fine del quale troviamo il
collo dell’utero. Nel canale vaginale sono presenti delle ghiandole che producono del muco
per favorire il passaggio degli spermatozoi. Inoltre permette l’uscita del flusso mestruale.
Ormoni sessuali
Nell’individuo che diventa adulto con la pubertà si attivano le gonadi. L’ipotalamo (regola
vita vegetativa) segnala quando la maturità fisica è raggiunta e quindi si raggiunge quella
sessuale. Ipotalamo stimola ipofisi a produrre 2 ormoni: LH e FSH. Questi ormoni agiscono
sia nell’uomo che nella donna.
NEL MASCHIO
LH – agisce stimolando
i testicoli, i quali producono testosterone (ormone
mascolinizzante). Il testosterone stimola lo sviluppo dei caratteri sessuali secondari:
crescita dei peli(ascellari, pubici) e barba.
aumento della muscolatura
cambia il comportamento
cambio della voce (a causa dell’aumento della laringe)
si attivano le ghiandole sudoripare e sebacee
FSH – agisce stimolando i testicoli nella produzione di spermatozoi
NELLA FEMMINA
FSH – agisce stimolando i follicoli ovarici
(presenti all’interno delle ovaie – sono un
raggruppamenti di cellule che contengono le future uova). FSH fa’ crescere i follicoli ovarici
che si ingrossano finchè la cellula uovo diventa matura. Durante la maturazione, i follicoli
ovarici producono estrogeni che agiscono sull’utero. Questa fase dura 14 giorni. Il primo
giorno della mestruazione è il 1° giorno del ciclo successivo. Estrogeno è anche ormone
femminilizzante che determina lo sviluppo dei caratteri femminili secondari:
crescita dei peli (ascellari, pubici)
sviluppo del seno
arrotondamento dei fianchi
comparsa della prima mestruazione (menarca)
si attivano le ghiandole sudoripare e sebacee.
LH – ha un picco di produzione intorno al 14°del ciclo mestruale. Agisce sulle ovaie
stimolando ovulazione (uscita dell’uovo al 14° giorno dal follicolo ovarico). L’Uovo uscito
finisce nelle tube di Falloppio. Il follicolo vuoto si chiama corpo luteo.
Il Corpo luteo produce progesterone che agisce sull’utero aumentando la mucosa uterina
che è ricca di vasi sanguigni. In questo modo si prepara per la fecondazione. Se non avviene
la fecondazione l’uovo scorre lungo la tuba e il corpo luteo regredisce, il progesterone non
viene più prodotto, i vasi della mucosa uterina si restringono ed essa viene eliminata, si ha
coì la mestruazione. Questo avviene intorno al 28° giorno.
Se l’ovulo incontra lo spermatozoo nelle tube, viene fecondato e si forma lo zigote. La
produzione del progesterone continua ed agisce sull’ipofisi inibendo la produzione degli
ormoni LH e FSH. In questo modo funzionano anche le pillole anticoncezionali che
contengono ormoni: estrogeni e progesterone che agiscono in modo da bloccare
l’ovulazione.
Gravidanza (gestazione)
La fecondazione avviene nelle tube di Falloppio. Quando l’uovo è stato fecondato si forma
lo zigote (diploide = 46 cromosomi). Subito dopo la zigote comincia a dividersi per mitosi.
Questo processo avviene molto
velocemente. La prima masserella di
cellule al 5°- 6° giorno si chiamano
morula (piccola mora). La morula
cade nella cavità uterina e prende il
nome di blastocisti (blastula 7°-8°
giorno – massa di cellule con al
centro una cavità contenete liquido).
Dopo una settimana la blastocisti
cade nell’utero ed emette delle
piccole estroflessioni come delle
piccole radici che si attaccano alla
parete uterina. Queste estroflessioni
sono i villi coriali (parte esterna
della placenta). In questo periodo è
possibile diagnosticare la gravidanza
perché i villi coriali producono l’ormone della gravidanza , beta-HCG ,che viene prodotto
per tutta la gravidanza ed è presente nel sangue e nelle urine. Il risultato positivo del test di
gravidanza con le urine non può essere falso; il risultato negativo invece può essere falso se
è fatto prima della produzione dell’ormone beta-HCG.
Nelle prime 2 settimane di gravidanza tutte le cellule sono uguali tra loro (cellule staminali
totipotenti) cioè non sono differenziate (specializzate). Tra la 2° e la 3° settimana, le cellule
cominciano a differenziarsi e si distinguono 3 strati (foglietti embrionali):
ectoderma – più esterno, da cui si formeranno tessuto cutaneo e annessi (capelli, unghie),
sistema nervoso, ghiandole esocrine……………
mesoderma – intermedio, da cui si formeranno strutture interne come ossa, cartilagine,
cuore, umori circolanti, sistema muscolare…..
endoderma – più interno, da cui si formeranno l’apparato gastroenterico, dotti renali,
vescica…………...
Da questi strati si formerà l’embrione vero e proprio.
Periodo blastemico – dal concepimento alla fine della 2° settimana
Periodo embrionale – dalla 3° settimana al 3° mese
Periodo fetale – dal 3° mese fino alla fine della gravidanza
La gravidanza dura circa 40 settimane = 273-281 giorni (può variare da 38 a 42). Questo è il
tempo necessario per lo sviluppo di tutti gli organi e degli apparati.
Embrione si trova dentro cavità amniotica dove c’è liquido amniotico (funzione:
protezione dai traumi, termoregolazione, nutrizione, facilita uscita durante il parto).
Il periodo embrionale è la fase più delicata della gravidanza, perché possono manifestarsi
anomalie genetiche che possono comportare l’aborto spontaneo. Alla fine del 3° mese inizia
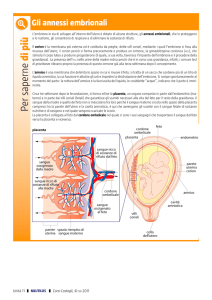
a formarsi la placenta – struttura a disco costituita in parte da tessuto materno e in parte
da tessuto fetale. Posizionata solo da un lato del sacco amniotico, serve per portare nutrienti
e O2 e immunoglobuline al feto e porta via prodotti di scarto e CO2 dal feto. Non c’è
scambio di sangue tra madre e feto. Visto che la placenta serve per il filtraggio delle
sostanze nocive (virus, batteri) e prima dei 3 mesi la placenta non si è formata, il periodo
embrionale è quello più rischioso. Placenta e feto sono collegati dal cordone ombelicale.
La placenta è composta da 2 membrane:
amnios – interna
corion – esterna – dove ci sono delle estroflessioni (villi coriali) i quali rappresentano la
parte fetale della placenta. I villi permettono gli scambi materno-fetali: respirazione,
nutrizione ed escrezione.
Placenta produce ormoni:
HCG – mantiene la mucosa adatta alla gestazione
HPL – stimola la produzione del latte
estrogeno
progesterone
Parto
Comporta la fine della gravidanza e l’espulsione del feto e degli annessi embrionali. Questo
evento si verifica tra la 38° e la 42° settimana (in media alla 40° settimana). Il parto avviene
quando c’è improvvisa una caduta di progesterone e, contemporaneamente, aumento di
ossitocina – ormone prodotto dall’ipofisi che stimola la contrazione uterina.
Può essere:
eutocico - naturale
distocico – quando c’è intervento del medico
cesareo – quando il feto si presenta in una posizione anomala, c’è sofferenza fetale
(insufficienza placentare, cordone ombelicale troppo lungo o troppo corto), o se il feto
pesa più di 5 kg, quando le contrazioni uterine sono troppo deboli e quando c’è stato un
parto cesareo precedente.
Il Parto in una gravidanza gemellare è più rischioso. Spesso viene fatto il cesareo.
Parto multiplo gemellare può essere:
biovulare (bizigote) – 2 o più ovuli sono stati fecondati da 2 o più spermatozoi, 2 sacchi
amniotici, 2 placente diverse, 2 cordoni ombelicali. Nascono fratellini con patrimoni
cromosomici diversi.
monovulare (monozigote) – 1 ovulo è stato fecondato da 1 solo spermatozoo, 1 sacco
amniotico, 1 placenta, 1 cordone ombelicale che si divide. Nascono 2 gemelli
fenotipicamente molto simili perché possiedono un patrimonio cromosomico identico
Si può usare l’ anestesia epidurale per togliere dolore durante il parto. Mezz’ora dopo il
parto viene espulsa la placenta. Nel sangue del cordone ombelicale ci sono delle cellule
staminali multipotenti (danno origine a nuove cellule del sangue). Questo sangue può essere
donato e viene raccolto in una banca del sangue ombelicale.
Fattori di rischio in gravidanza
Alcuni fattori sono rischiosi in gravidanza perché possono avere un effetto teratogeno
sull’embrione o sul feto – modificano il DNA:
farmaci – tossicità dipende dalla dose, dalla
durata e dalla capacità di attraversare la
placenta
radiazioni
ionizzanti
–
comportano
malformazioni agli arti ed all’encefalo
raggi X
– in dipendenza dai tempi e dalle
dosi assorbite portano ad aborti, ritardi
nell’accrescimento, effetti tumorali
tabagismo, alcolismo, tossicomanie
– deficit mentali, anomalie craniofacciali,
disfunzioni nel SNC, rallentamento della crescita, malformazioni cardiovascolari,
complicazioni renali, gastriche
agenti infettivi (gruppo TORCH)
toxoplasmosi – protozoo presente nel suolo, nelle verdure contaminate da feci di
gatto, nelle carni di molti animali a sangue caldo. È una malattia a trasmissione
oro-fecale. Per prevenirla bisogna lavare bene la verdura o meglio cuocerla. Se il
feto viene colpito entro il 6° mese di gravidanza, rischia danni encefalici. Se
viene colpito dopo il 6° mese di gravidanza, il neonato sarà sano, ma dopo 10
anni di vita possono comparire deficit visivi e neurologici.
rosolia – malattia esantematica. Se contratta dalla madre entro i primi 3 mesi di
gravidanza determina nel feto danni cardiaci, deficit uditivi e visivi, ritardi
mentali.
cytomegalovirus – comporta deficit uditivi, psicomotori, mentali. La trasmissione è
per via aerea
herpes genitale – nel feto comporta ritardo nello sviluppo, microcefalia, idrocefalia,
deficit visivi e di altri organi
Altri virus vengono trasmessi al feto attraverso la placenta o durante il parto: sono HIV, HBV
(epatite B).
Controlli e tecniche di diagnosi prenatale
analisi del sangue – servono per controllare la
presenza degli anticorpi del gruppo
TORCH e per determinare il gruppo sanguigno della madre. In gravidanza non si
possono fare vaccinazioni se non con vaccini con virus o batteri uccisi. Con gli esami del
sangue si misura anche la glicemia (per controllare il diabete gravidico), bilirubina (per
controllare la gestosi da parto)
ecografia
-
la prima ecografia viene fatta all’8° settimana per controllare il punto
dell’impianto dell’embrione e il battito cardiaco. Capita a volte che si formi il sacco
embrionale, ma che sia vuoto. Con la prima ecografia si controlla anche se è una
gravidanza gemellare. Ecografia morfologica – intorno alle 18 settimane si misura
l’accrescimento del feto. (In caso di nanismo si iniettano ormoni GH nel funicolo
ombelicale). Viene utilizzata anche per diagnosticare la spina bifida. Un’ecografia di
controllo si fa’ anche alla fine della gravidanza
translucenza nucale (a 11-12 settimane) - misura lo spessore della nuca del feto (zona
scura alla base posteriore del collo). Se lo spessore è aumentato può essere un indice
di rischio per malattie cromosomiche.
amniocentesi
– introduzione nell’addome di un ago - transaddominale (guidato
attraverso ecografia) per prelevare il liquido amniotico che determinerà il corredo
cromosomico fetale. Il dosaggio AFP (alfa - fetoproteina) una glicoproteina prodotta dal
feto che aumenta proporzionalmente in presenza di malformazioni del tubo neurale
( es.: spina bifida). Si esegue tra la 16° e la 20° settimana di gravidanza
villocentesi – prelievo dei villi coriali per via transaddominale o transcervicale , il prelievo
è guidato attraverso ecografia. Si esegue tra l’8° e la 12° settimana. E serve sempre per
determinare il corredo cromosomico fetale.
due-test – si esegue nel 1° trimestre di gravidanza e consiste nel dosaggio di 2 sostanze
nel sangue per individuare situazioni ad alto rischio
tri-test – si esegue nel 2° trimestre di gravidanza
e consiste nel dosaggio di 3 sostanze
nel sangue per individuare situazioni ad alto rischio.
Un indagine comparata fra questi esami ematochimici e la translucenza nucale danno un
risultato che migliora la capacità di individuare il rischio di possibili anomalie fetali.
Legge 194/78 – IVG (interruzione volontaria della gravidanza)
Prevede l’ interruzione della gravidanza entro i primi 90 giorni (3 mesi) della gravidanza.
Nell’art.4 di questa legge, la donna deve fare richiesta al consultorio o alle strutture di
competenza. La madre e il padre vengono intervistati per vedere se ci sono soluzioni ai
problemi che portano a questa scelta.
Metodo utilizzato per l’IVG è aspirazione (isterosuzione).
La gravidanza può essere interrotta anche dopo il terzo mese di gravidanza in caso di:
malattie gravi del feto
quando la gravidanza mette a rischio la vita della madre (in questo caso, IVG può
essere fatta al 5°- 6° mese di gravidanza)
Si parla di aborto terapeutico
Periodo neonatale
età neonatale (primi 15giorni di vita)
Prima infanzia
età del lattante (fino al 6° mese)
età dello svezzamento (fino al 2° anno)
Al momento della nascita, con il taglio del cordone ombelicale, il feto diventa neonato. Il
periodo neonatale dura 15 giorni. Le prime ore dopo il parto rappresentano una fase
molto delicata perché il neonato deve mettere in atto tutte le tecniche ed i meccanismi per
adattarsi alla vita autonoma. Con il primo vagito del neonato, l’aria entra nei polmoni e si
chiude il
forame di Botallo tra parte destra del cuore (sangue deossigenato) e parte sinistra (sangue
ossigenato). Appena nato, quando è ancora in sala parto, al neonato vengono fatte delle
valutazioni sullo stato di salute. Per prima cosa viene asciugato e avvolto in un panno caldo,
viene pesato e fatta la valutazione secondo l’indice di Apgar
Punteggio
superiore a 7 – neonato normale
tra 4 e 6 – moderatamente a rischio
tra 0 e 3 – grave rischio, terapia di rianimazione
L’indice di Apgar viene misurato alla nascita e rivalutato dopo 5 minuti.
Al neonato viene aspirato il muco dalle vie respiratorie e vengono messe delle gocce
antibiotiche negli occhi per evitare
congiuntivite. Durante le prime 24
ore, viene controllato. In questo
periodo il neonato comincia a fare
le prime scariche di meconio –
sostanza verdastra vischiosa e
scura
che
viene
eliminata
gradualmente,
si
trova
nell’intestino. Questo significa che
l’apparato digerente è aperto.
Viene attaccato al seno materno
per stimolare la lattazione. Prima del latte esce
colostro - liquido che contiene anticorpi ed ha funzione idratante.
Il neonato può avere difficoltà a termoregolare e se la temperatura scende di qualche grado,
viene messo nella culla termica.
Nel periodo neonatale si possono individuare eventuali malattie metaboliche mediante il
Test di Guthrie - prelievo di sangue dal tallone:
carenza degli ormoni della tiroide (ipotiroidismo) che comporta cretinismo
fenilchetunuria – incapacità di utilizzare l’amminoacido fenilanalina
galattosemia – incapacità di digerire il galattosio
Neonato prematuro è una situazione molto rischiosa, perché se il piccolo nasce troppo
presto non riesce ad adattarsi all’ambiente. L’ultimo organo a formarsi sono i polmoni.
L’apparato respiratorio è formato, dal punto di vista anatomico, alla 25° settimana, ma la
maturazione funzionale polmonare si ha alla 35° settimana con produzione di surfactante –
lipoproteina che garantisce la funzionalità alveolare. In caso di parto prematuro i polmoni
vengono trattati con surfactante. Se al neonato viene somministrato ossigeno per lungo
tempo, i polmoni e le congiuntive possono subire un danno.
Cause di parto prematuro:
insufficienza placentare
placenta pervia
collo dell’utero non chiude bene il sacco, si ricorre al cerchiaggio dell’utero
gestosi gravidica – avvelenamento del feto a causata da un difetto placentare che libera
sostanze tossiche. Nella madre determina ipertensione , proteinuria, edemi.
Nei primi giorni, il peso fisiologico del neonato diminuisce del 10% circa. Dopo pochi giorni
dalla nascita, inizia l’accrescimento, che non è omogeneo. Il peso alla nascita, per essere
normale, deve variare tra 2.5 e 4.5kg. La lunghezza media di una femmina neonata è di
49cm, di un maschio di 50cm. L’altezza che potrà raggiungere l’individuo da grande sarà la
media tra l’altezza della madre e del padre.
Fattori che aiutano una crescita ottimale:
Stimolano la produzione dell’ ormone della crescita: GH
serenità del bambino (affettività)
regolare sonno/veglia
buona alimentazione
attività fisica
Durante la pubertà si ha il massimo della crescita. Le
bambine crescono fino al primo menarca (mestruazione), il
maschio fino ai 18-20 anni. Dopo questa età ci può essere
ancora la crescita di qualche cm. Fino a 18-20 nelle
femmine ,fino a 23 anni nei maschi. Alla fine della crescita, lo
scheletro è completamente calcificato, prima nello scheletro
erano presenti le strutture cartilaginee che permettevano la crescita.
Se dopo i 20 anni continua la produzione di GH – gigantismo.
Se GH non viene prodotto nell’infanzia – nanismo.
Nanismo può essere:
ipofisario – carenza di GH
ipotiroidismo congenito – carenza di ormoni tiroidei: TSH, T3, T4 (ipotiroidismo comporta
sia nanismo che cretinismo)
Se improvvisamente l’ipofisi produce GH in età adulta – acromegalia (accrescimento della
mandibola, fronte, mani, piedi, naso).
L’accrescimento dei bambini si misura in percentile (peso, altezza, circonferenza della testa).
Embriopatie e fetopatie nel neonato:
anossia – mancanza di ossigeno
ipossia – carenza di ossigeno
asfissia – mancanza di ossigeno e aumento di anidride carbonica. Le cause sono dovute:
danno prenatale (distacco della placenta, cordone intorno al collo, infezione materna),
danno perinatale (parto troppo lungo, feto troppo grosso). Bambino non riesce ad
attivare una sufficiente capacità respiratoria. Può essere causa insufficienza mentale,
paralisi cerebrale.
malattia emolitica del neonato (MEN) - Se la madre risulta RH- e il padre RH+, il
bambino potrà essere RH+ e quindi, al momento del parto, a causa della mescolanza del
sangue (globuli rossi del bambino entrano nella circolazione del sangue materno). I
globuli bianchi materni produrranno anticorpi anti RH+. Questo potrà, in una futura
gravidanza, portare ad un aborto o se gli anticorpi materni attraversano la placenta
provocano la distruzione dei globuli rossi fetali con conseguenze di anemia, ittero,
iperbilirubinemia e epatosplenomefalia. In questo caso per prevenzione, alla madre,
subito dopo il parto si fanno delle iniezioni di immunoglobuline umane anti RH che
distruggono subito i globuli rossi del neonato nella circolazione della madre.
embriopatia – danno embrionale che non permette il corretto sviluppo di un organo
fetopatia – danno fetale, provoca un danno alla funzione dell’organo
ittero neonatale – fisiologico ma può essere patologico e quindi molto grave con aumento
del volume del fegato e della milza.