Azienda sanitaria Provinciale
Enna
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
Rev.0.1
16/09/2015
U.O. Q.
Pagina 1 di 17
ALLEGATO 1 ALLA PROCEDURA DI SOMMINISTRAZIONE
PROCEDURA DI GESTIONE DEGLI
STRAVASI DI FARMACI
CHEMIOTERAPICI ANTIBLASTICI IN
ONCOLOGIA
Nome/Funzione
Dott.ssa Giuseppa Cinzia Di
Redazione
Martino
Responsabile UFA
Dott. Carlo Santangelo
Dirigente Medico U.O.C.
Oncologia
Dott. Giuseppe Scollo
Farmacista Borsista
Dott.ssa Maria Teresa
Verifica
Perricone
Direttore U.O.C. Farmacia
Dr. Emanuele Cassarà
Approvazione
Direttore Sanitario Aziendale
Dr.ssa Giovanna Fidelio
Adozione
Direttore Generale
Data
Firma
Azienda sanitaria Provinciale
Enna
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
Rev.0.1
16/09/2015
U.O. Q.
Pagina 2 di 17
- SOMMARIO 1.
Scopi..................................................................................................3
2.
Modifiche alle revisioni precedenti ..........................................................3
3.
Campo d’applicazione ...........................................................................3
4.
Definizioni...........................................................................................3
5.
Responsabilita’ ....................................................................................3
6.
Descrizione delle attività .......................................................................4
6.1. Premessa
4
6.1.1. Fattori Di Rischio Associati Allo Stravaso ...............................................5
6.1.2. Prevenzione ......................................................................................8
6.1.3. Classificazione degli antiblastici in base alla tossicità tissutale ..................8
6.1.4. Diagnosi e sintomi dello stravaso .........................................................9
6.2. Trattamento dello stravaso ................................................................. 10
6.2.1. Norme generali:
10
6.2.2. Procedimenti speciali nel trattamento dello stravaso............................. 10
6.2.3. Antidoti…………………………………............................................................. 11
6.3. Procedure specifiche di trattamento ..................................................... 14
6.3.1. Farmaci necrotizzanti …………………………………………………………………………………14
6.3.2. Farmaci vescicanti…….………………………………………………………………………………..14
6.4. Stravasi e accessi venosi centrali ......................................................... 15
6.4.1.Cause di stravaso in catetere venoso centrale ...................................... 15
7.
Riferimenti Bibliografici ....................................................................... 16
8.
Indicatori.......................................................................................... 17
9.
Lista di Distribuzione .......................................................................... 17
Azienda sanitaria Provinciale
Enna
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
1.
Rev.0.1
16/09/2015
U.O. Q.
Pagina 3 di 17
SCOPI
La presente procedura ha l’obiettivo di definire le modalità operative relative alla
gestione degli stravasi dei farmaci antitumorali in Oncologia, identificando i profili di
responsabilità ad essa connessi, a tutela dei pazienti e degli operatori
2.
MODIFICHE ALLE REVISIONI PRECEDENTI
Revisione
data
00.01.00
16 – 09 - 2015 Aggiornamento periodico
3.
Motivo dell’aggiornamento
CAMPO D’APPLICAZIONE
U.O.C. di Oncologia.
4.
DEFINIZIONI
UU.OO. Unità Operative
U.O.C.
Unità Operativa Complessa
CTA
Chemioterapici Antiblastici
5.
RESPONSABILITA’
I Direttori della U.O. di Oncologia in collaborazione con i rispettivi Coordinatori
Infermieristici, Direzione Sanitaria, Risk Manager, Ufficio Qualità e UFA, sono incaricati
alla corretta applicazione di quanto riportato in procedura da parte di tutto il personale
sanitario operante nei rispettivi settori.
Tutti gli operatori coinvolti nel processo (farmacisti, coordinatori infermieristici,
infermieri professionali, tecnici di laboratorio, OSS) sono responsabili ognuno per la loro
competenza.
Rev.0.1
Azienda sanitaria Provinciale
Enna
16/09/2015
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
6.
DESCRIZIONE DELLE ATTIVITÀ
6.1.
PREMESSA
U.O. Q.
Pagina 4 di 17
La cura complessa delle neoplasie maligne comprende anche l’impiego dei farmaci
chemioterapici somministrati nella maggior parte dei casi per via parenterale. I farmaci
antiblastici hanno, proprio per la loro natura di uccidere cellule tumorali, la proprietà di
essere tossici. La somministrazione endovenosa presenta pertanto degli effetti
collaterali di per sé già previsti o attesi, come prevedibili possono essere le diverse
complicanze: una di queste è rappresentata dallo stravaso. Le problematiche legate alla
prevenzione e gestione dei danni dovuti allo stravaso di chemioterapici antiblastici
(CTA) sono recenti: la prima descrizione di uno stravaso da CTA è del 1967.
Lo stravaso è la fuoriuscita di un farmaco dal letto vascolare utilizzato per la
somministrazione nei tessuti circostanti; le conseguenze possono essere di diversa
entità: dall’arrossamento locale alla necrosi tissutale, che può coinvolgere tendini e
legamenti, causando gravi danni funzionali. Per quanto riguarda la prevalenza di questo
fenomeno, vengono suggerite percentuali che vanno dall’1% al 6,5%: questo dato
suggerisce che lo stravaso sia un incidente spesso sottostimato, frequentemente non
riconosciuto, quindi non trattato né segnalato. a mancanza di dati precisi ed accurati
sulla prevalenza della necrosi tissutale nei casi di stravaso non trattati, rende difficile
poter stabilire l’efficacia dei trattamenti adottati. Comunque si assume che circa un
terzo degli stravasi di farmaci vescicanti non trattati esiterà in ulcere e necrosi.
Un grosso problema è la mancanza di studi clinici controllati per poter stabilire quale
sia, per ogni farmaco, l’approccio più efficace. E’ difficile infatti raggiungere la
numerosità necessaria per condurre uno studio clinico controllato, randomizzato e
multicentrico.
Disponiamo
di
molti
studi
condotti
su
modelli
animali,
diverse
segnalazioni isolate e studi clinici prospettici (EBM: Livello di evidenza IV).
Le gravi complicanze del fenomeno dello stravaso hanno portato ad un aumento
dell’impiego degli accessi venosi centrali, che di fatto riducono notevolmente questo
evento; riduzione ma non assenza del problema perché continua a presentarsi quando il
paziente per motivi diversi non è portatore di accesso venoso centrale ed a volte, molto
raramente, anche con l’impiego degli stessi, come nel caso di una non corretta gestione
Rev.0.1
Azienda sanitaria Provinciale
Enna
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
16/09/2015
U.O. Q.
Pagina 5 di 17
del Port per rottura o mal-posizionamento dell’ago di Huber o altro.
Sono questi tutti i presupposti che confermano la necessità di affidare la cura del
paziente neoplastico ad un infermiere professionista competente, che possieda le
conoscenze teoriche e le abilità pratiche, che sappia creare i propri protocolli operativi,
che li sappia applicare ed in grado di affrontare situazioni cliniche critiche.
6.1.1. FATTORI DI RISCHIO ASSOCIATI ALLO STRAVASO
L’entità del danno dovuta allo stravaso di un chemioterapico antiblastico può variare
notevolmente, perché è determinata da molteplici fattori:
1)
errore associato alla tecnica di somministrazione
2)
errore associato ai dispositivi di somministrazione
3)
fattori associati al paziente
4)
caratteristiche fisico-chimiche del farmaco.
1) L’eliminazione dell’errore umano è impossibile, tuttavia Il rischio associato a
questi fattori deve essere minimizzato da un atteggiamento di buon training, non solo
come corsi di preparazione “stand-alone”, ma come formazione continua. L’operatore
addetto alla somministrazione dei CTA deve:
•
conoscere le caratteristiche ed il meccanismo d’azione dei farmaci
•
conoscere il tipo di tossicità locale
•
conoscere i tempi e le modalità di somministrazione della terapia antiblastica
•
saper gestire i diversi accessi venosi centrali e periferici
•
saper utilizzare i diversi presidi di infusione
•
riconoscere precocemente i segni di stravaso e porre in atto le misure
necessarie di intervento.
2) Per quanto riguarda i dispositivi da utilizzare:
•
se presente, un accesso venoso centrale deve costituire sempre la prima scelta
•
se non presente un accesso venoso centrale o se non utilizzabile, è indispensabile
incannulare una vena dell’arto superiore ritenuta più idonea ai fini del minimo danno
possibile in caso di stravaso
Azienda sanitaria Provinciale
Enna
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
Rev.0.1
16/09/2015
U.O. Q.
Pagina 6 di 17
è stato dimostrato da molti studi che la cannula rigida in acciaio provoca molti più
•
problemi della cannula flessibile in teflon o in silicone
gli aghi di piccolo calibro provocano aumento della resistenza e diminuzione del
•
flusso del farmaco
l’ago-cannula deve essere posizionato in punti facilmente osservabili e soprattutto
che non permettano la disinserzione in caso di
• movimenti bruschi del paziente
•
le vene da preferire sono rappresentate dalle vene mediane dell’avambraccio e
quindi le dorsali della mano; le vene da evitare sono quelle della piega antecubitale,
quelle fragili e tortuose, quelle degli arti inferiori, quelle di zone con circolo linfatico o
venoso compromesso (es. arto immobilizzato), le zone sottoposte a precedente
radioterapia o chemioterapia vescicante; le giunture e le pieghe devono essere evitate
perché rappresentano spazi anatomici ricchi di nervi e tendini
•
evitare di coprire il punto d’inserzione con cerotto,preferire la medicazione in
poliuretano trasparente
•
utilizzare raccordi ad Y e rubinetti a 3 vie per poter somministrare prima, dopo ed
eventualmente durante l’infusione una soluzione per lavaggio della vena (indicati
soprattutto nella somministrazione di farmaci vescicanti)
•
tutti i dispositivi di infusione devono essere dotati di raccordi luer-lock.
3) Fattori associati al paziente.
• Alcuni parametri patologici come il linfedema nella patologia mammaria o altre
malattie di base come il diabete o patologie della circolazione periferica (malattia
di
Raynaud), possono modificare la teoria del giusto ed appropriato posizionamento e
corretta somministrazione. Pazienti che hanno ricevuto una precedente chemioterapia o
radioterapia diventano a rischio maggiore di stravaso per indurimento della zona da
pungere e per sclerosi venosa: questo è conosciuto come fenomeno del “recall-injury”
ed è
nota nei pazienti che hanno già ricevuto doxorubicina o altri farmaci
necrotizzanti/vescicanti
• Zone trattate chirurgicamente presentano un tessuto fibrotico quindi con maggior
Rev.0.1
Azienda sanitaria Provinciale
Enna
16/09/2015
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
U.O. Q.
Pagina 7 di 17
rischio di stravaso
Nei bambini e negli anziani la fragilità cutanea e venosa può risultare responsabile di
stravaso;
inoltre,
soprattutto
nei
bambini,
l’oggettiva
difficoltà
a
segnalare
tempestivamente gli eventuali sintomi sentinella, può concorrere ad aggravare il
danno tissutale
• La capacità di collaborazione del paziente è molto importante, quindi il malato deve
essere informato sul significato della terapia antiblastica e sui possibili effetti collaterali;
deve essere istruito opportunamente in modo da riconoscere immediatamente anche il
minimo disturbo in sede di infusione e l’importanza di avvisare l’infermiere addetto alla
terapia.
4) E’ a tutt’oggi ben documentato che fattori fisico-chimici influenzino
l’aumento del danno da stravaso; questi fattori includono:
• la capacità del farmaco di legare direttamente il DNA, caratteristica dei CTA, è
sicuramente responsabile del danno tissutale
• capacità di uccidere cellule in replicazione
• capacità di causare vasodilatazione o vasocostrizione
• pH fuori dal range: 5.5-8.5
• osmolarità: l’osmolarità non dovrebbe superare i 290 mosml/l
• eccipienti: ad es. nel caso dell’etoposide sembra che il danno sia dovuto agli eccipienti
oleosi contenuti nella soluzione e non al farmaco stesso
• concentrazione: per molti farmaci, come il cisplatino o i taxani, il danno dei tessuti è
funzione della concentrazione della soluzione e del volume stravasato. Per altri farmaci,
come le antracicline, anche minime concentrazioni e minime quantità possono produrre
danni molto severi; in uno studio condotto su animali è stato dimostrato che la
diluizione di doxorubicina ad una concentrazione < 0.25 mg/ml ha diminuito il rischio di
danni tissutali; secondo alcuni autori la stessa può provocare necrosi quando raggiunge
nei tessuti una concentrazione di 0,010- 0,020ng/ml
volume: maggiore è il volume della soluzione, maggiore sarà il tempo necessario per
l’infusione e maggiore sarà il rischio di
Rev.0.1
Azienda sanitaria Provinciale
Enna
16/09/2015
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
U.O. Q.
Pagina 8 di 17
• dislocamento dell’ago e quindi di stravaso.
6.1.2. PREVENZIONE
Per ridurre al minimo il rischio di stravaso, si raccomanda di seguire le seguenti
precauzioni:
• adottare procedure adeguate;
• formare adeguatamente il personale addetto alla somministrazione;
• intervenire tempestivamente, quindi saper riconoscere i segni dello stravaso:
l’intervento deve essere eseguito entro 10 minuti; è stato dimostrato che dopo 24 ore
questo non sarà più curativo, ma si potrà al massimo arginare i danni;
• adottare un protocollo per il trattamento dello stravaso;
• conoscere i farmaci;
• per infusione protratte o per farmaci ad alto rischio usare accessi venosi centrali;
• è preferibile somministrare farmaci citotossici in aghi-cannula posizionati solo a
questo scopo;
• somministrare farmaci vescicanti o necrotizzanti sempre come prima infusione e con
push endovenosi seguiti o alternati da abbondanti lavaggi con soluzione fisiologica;
• verificare la sicurezza dell’infusione dei farmaci necrotizzanti e vescicanti tramite
precedente infusione veloce di soluzione fisiologica;
• non affrettare mai il processo;
6.1.3. CLASSIFICAZIONE DEGLI ANTIBLASTICI IN BASE ALLA TOSSICITÀ TISSUTALE
1) Necrotizzanti: sono farmaci che producono un danno immediato e, legandosi al
DNA, rimangono a lungo nei tessuti provocando un
danno tissutale progressivo con ulcerazione; spesso richiedono un intervento chirurgico
e possono determinare sintomatologia algica ed esiti molto gravi da un punto di vista
funzionale
(antracicline,
mitomicina
C,
alcaloidi
della
vinca,
actinomicina,
mecloretamina).
2) Vescicanti: sono farmaci che vengono rapidamente metabolizzati, provocano un
danno immediato seguito da riparazione dei tessuti (mostarde azotate, mitoxantrone,
aclarubicina, carmustina, dacarbazina, taxani e cisplatino, etoposide).
Rev.0.1
Azienda sanitaria Provinciale
Enna
16/09/2015
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
U.O. Q.
Pagina 9 di 17
3) Irritanti: causano soltanto infiammazione ed irritazione; l’azione lesiva dipende
soltanto dal volume stravasato (bleomicina, carboplatino,
ciclofosfamide, ifosfamide,
fluorouracile, melphalan, streptozotocina, tiotepa, oxaliplatino).
4)
Neutrali: non provocano reazioni locali (citarabina, claribina, asparaginasi,
estramustina, gemcitabina, irinotecan, methotrexate, raltitrexed, topotecan, alimta).
6.1.4. DIAGNOSI E SINTOMI DELLO STRAVASO
La scoperta precoce di stravaso è di fondamentale importanza. Se ci troviamo di fronte
ad un evento tra i seguenti, la probabilità di uno stravaso è alta:
•
rallentamento o interruzione del flusso venoso;
•
aumento della resistenza durante l’infusione;
•
gonfiore o eritema;
sintomatologia riferita dal paziente come bruciore o dolore pungente. Da non
confondere con flebiti, cioè infiammazione della vena durante l’infusione tipico delle
antracicline a causa del loro pH o della dacarbazina che provoca dolore durante
l’infusione; questi casi si risolvono generalmente con diminuzione della velocità di
infusione. Esistono due tipi di stravaso:
1) Tipo I: è lo stravaso con formazione di vescica che definisce una zona indurita
intorno al punto di inserzione dell’ago. Questo tipo di stravaso è comunemente
associato ad un bolo endovenoso rapido, dove la pressione applicata dall’operatore
causa una raccolta di fluido intorno al punto di inserzione dell’ago. Accade anche con
pompe di infusione in sopra-pressione (pressione elevata rispetto alla capacità venosa).
2) Tipo II o infiltrante: è caratterizzato da dispersione di liquido nello spazio extracellulare, causando uno stravaso spesso non visibile in superficie. Questa lesione è
associata all’infusione mediante pompe oppure ad infusione a caduta libera con
dislocazione dell’ago.
Il trattamento dei 2 tipi è il medesimo, ma il successo dello stesso è significativamente
differente.
Rev.0.1
Azienda sanitaria Provinciale
Enna
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
6.2.
16/09/2015
U.O. Q.
Pagina 10 di 17
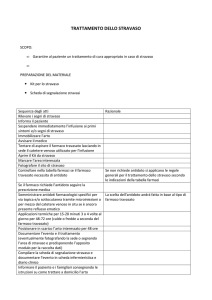
TRATTAMENTO DELLO STRAVASO
6.2.1. NORME GENERALI:
• Avvisare il medico oncologo
• In tutti gli stravasi l’ago non deve essere rimosso, ma va aspirato più farmaco e
sangue possibile; se l’intervento è tempestivo, il processo ha spesso successo nelle
lesioni di tipo I dove la vescica e cioè la raccolta di farmaco stravasato può essere
aspirata, ma non ha successo nelle lesioni di tipo II, dove il farmaco ha infiltrato i
tessuti;
• l’area stravasata può essere chiaramente disegnata, così che la dimensione e la
zona può essere memorizzata durante tutto il trattamento curativo ed il follow-up
(sarebbe opportuno poter fotografare la lesione);
• rimuovere l’ago (può essere evitato quando siano da infondere antidoti attraverso
esso stesso);
applicare l’antidoto previsto dal protocollo operativo come da prescrizione medica;;
• coprire con garza sterile ed applicare calore o ghiaccio a seconda del tipo di farmaco;
• documentare tutto l’evento nelle apposite schede di rilevazione;
• somministrare antistaminico per via orale (prescritto dal medico);
• somministrare un analgesico in caso di dolore (prescritto dal medico);
• monitorare il paziente per tutto il follow-up: controllare con attenzione l’evoluzione
della lesione per almeno 1-2 settimane ed in alcuni casi fino ad 1 mese; se presente
ulcerazione, eseguire medicazioni di pulizia a giorni alterni; nelle necrosi importanti
richiedere l’intervento del chirurgo plastico per i trattamenti specifici quali la rimozione
del tessuto necrotico e l’esecuzione di trapianti cutanei.
6.2.2. PROCEDIMENTI SPECIALI NEL TRATTAMENTO DELLO STRAVASO
Tecnica del “wash-out”: questa tecnica prevede il posizionamento di aghi sottili
intorno alla zona stravasata ( almeno 6) ed al centro della lesione (si può non
rimuovere l’ago di somministrazione del chemioterapico fuoriuscito) e l’infusione
sottocutanea di soluzione fisiologica (glucosata nel caso di stravaso di Oxaliplatino) fino
ad un massimo di 500 ml.
Azienda sanitaria Provinciale
Enna
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
Rev.0.1
16/09/2015
U.O. Q.
Pagina 11 di 17
Il tessuto sottocutaneo viene così ad essere “ sospeso “ ed il farmaco stravasato è in
questo modo diluito, permettendo inoltre che la lesione non raggiunga le strutture
sottostanti. Alcuni autori consigliano poi l’aspirazione o l’incisione della lesione sospesa
per far fuoriuscire il farmaco (l’incisione è di competenza strettamente medicochirurgica).
Questa tecnica deve essere praticata immediatamente dopo lo stravaso e prima
dell’applicazione di qualsiasi antidoto; già dopo 1 ora l’efficacia risulterebbe pressoché
inutile. E’ particolarmente consigliata in caso di stravaso di farmaci necrotizzanti e
vescicanti.
Tecnica del “pin-cushion”: si procede instillando per via sottocutanea intorno
all’area stravasata un piccolo volume (0,2-0,4 ml) di antidoto. La puntura
sottocutanea
è
somministrata
con
ago
sottile.
Questa
procedura
provoca
generalmente dolore al paziente e quindi si
rende necessario somministrare anestetici locali.
E’ particolarmente indicata in caso di stravasi di grosso volume, dove sarebbe inutile la
tecnica precedente e quando il farmaco in questione non risulti particolarmente lesivo.
6.2.3. ANTIDOTI
Di seguito viene proposto il kit di antidoti per il trattamento dello stravaso, che
potrebbe essere utile avere a disposizione nelle U.O. in cui vengono somministrati
antiblastici:
•
DMSO al 99% (dimetilsulfossido);
•
Ialuronidasi fl;
•
Sodio Tiosolfato 3% (fiale da 10 ml);
•
Sodio bicarbonato 8,4% (fiale da 10 ml);
•
Idrocortisone 100 mg fl;
•
Sodio cloruro 0,9% fl;
•
Aghi, siringhe, garze sterili;
•
Borsa termica (caldo/freddo);
Rev.0.1
Azienda sanitaria Provinciale
Enna
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
16/09/2015
U.O. Q.
Pagina 12 di 17
DMSO: viene impiegato a concentrazioni comprese tra 50% e 99%. Va applicato sulla
superficie cutanea interessata con un contagocce
2
(2-3 gtt per cm ) e lasciato asciugare all’aria. E’ uno “scavenger” (spazzino) perché
lega radicali liberi formati dal meccanismo biochimico
di alcuni farmaci: penetrando nello strato cutaneo, altera reversibilmente la struttura
delle proteine favorendo la penetrazione dei farmaci dal sito dello stravaso alla
circolazione
sistemica.
Possiede
anche
proprietà
antinfiammatorie:
sembra
che
impedisca la liberazione di istamina, analgesiche e vasodilatatorie.
Effetti collaterali: bruciore, prurito, eritema, edema, leggera desquamazione superficiale
della cute, alito agliaceo. Interrompere il trattamento in caso di vesciche. E’ opportuno
non coprire la zona trattata con garze ma lasciare asciugare all’aria, per evitare la
formazione di vesciche. Non applicare sulla cute sana. Dagli studi di più recente
pubblicazione sembra essere il farmaco d’elezione nel trattamento di stravasi da
antiblastici necrotizzanti e vescicanti.
Ialuronidasi: antidoto particolarmente utilizzato negli stravasi di alcaloidi della vinca,
etoposide e taxani. E’ un enzima che idrolizza l’acido ialuronico, perciò “scolla” le cellule
del tessuto connettivo e ne modifica la permeabilità: in questo modo viene favorita la
diffusione e dispersione del farmaco nei tessuti circostanti.
Non deve essere somministrato per via endovenosa. Può dar luogo a reazioni allergiche.
Trattandosi di un enzima è una molecola piuttosto instabile perciò le fiale vanno
ricostituite al momento dell’uso. Si utilizza, dopo aver circoscritto la zona stravasata,
con iniezioni multiple sottocutanee (circa 0,2 ml) lungo la circonferenza dell’area
interessata.
Sodio tiosolfato: si impiega per via endovenosa, attraverso lo stesso ago utilizzato per
la somministrazione di CTA e/o iniezioni multiple s.c. (circa 0,2) lungo la circonferenza
dell’area interessata.
Protegge i tessuti dai danni provocati da farmaci alchilanti (derivati del platino,
mecloretamina, dactinomicina, carmustina, dacarbazina, mitoxantrone) perché fornisce
un substrato alternativo.
Azienda sanitaria Provinciale
Enna
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
Rev.0.1
16/09/2015
U.O. Q.
Pagina 13 di 17
Sodio bicarbonato: può essere indicato per il suo pH alcalino nel caso di stravaso
di farmaci massimamente stabili a pH acido. Deve essere usato con la massima
attenzione perché lo stesso bicarbonato può provocare necrosi tissutale, sia perché
iperosmolare, sia per il
pH elevato.
Deve essere applicato al centro della lesione e non alla periferia. E’ consigliabile
infiltrare l’area con 1-3 ml di soluzione, lasciare agire per 2 minuti, quindi aspirare di
nuovo.
Cortisonici: l’uso per via locale e/o topica, in passato raccomandato per contrastare
l’effetto infiammatorio della sostanza stravasata, non trova evidenze scientifiche nei
lavori più recenti che anzi lo considerano di dubbia utilità se non addirittura dannoso.
6.2.4 Trattamento chirurgico
Spesso per ulcere da stravaso si rende necessario un intervento chirurgico. Il
“timing” dell’intervento chirurgico è controverso: alcuni autori raccomandano un
intervento precoce per prevenire ulcerazioni, altri preferiscono un approccio
conservativo. Considerando che solo un terzo degli stravasi da farmaci vescicanti
esita in una ulcerazione dopo trattamento specifico, l’approccio chirurgico non deve
costituire l’intervento di prima scelta. Indicazioni al trattamento chirurgico sono:
edema persistente, eritema, dolore, oppure la presenza di un’ampia ulcera o di
un’area di tessuto necrotico. Il trattamento chirurgico adotta diverse tecniche: da un
semplice trapianto cutaneo, alla preparazione di lembi limitrofi alla lesione da
utilizzare per metodi di ricostruzione più complessi. Per il trattamento della necrosi è
necessario delimitare la cute sana favorendo il distacco dell’ulcera necrotica,
pertanto è opportuno procedere nel modo di seguito descritto:
• effettuare medicazioni che mantengano la parte umida e garantiscano l’asepsi:
generalmente si usa clorossidante elettrolitico (Amuchina da diluire al 50%)
• coprire (senza comprimere!) la parte con garze impregnate di acido ialuronico-sale
sodico (Connettivina)
• nel dubbio di infezione, si possono effettuare tamponi colturali cutanei per una terapia
antibiotica mirata. Procedere quindi alla pulizia chirurgica.
Azienda sanitaria Provinciale
Enna
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
6.3.
Rev.0.1
16/09/2015
U.O. Q.
Pagina 14 di 17
PROCEDURE SPECIFICHE DI TRATTAMENTO
6.3.1. FARMACI NECROTIZZANTI
a) tutte le antracicline, la mitomicina C, dactinomicina (nomi commerciali:
farmorubicina,
doxorubicina,
epirubicina,
adriblastina,
mitomicina,
daunorubicina, doxorubicina liposomiale): aspirare più farmaco possibile ed anche
più sangue possibile senza rimuovere l’ago; praticare immediatamente la tecnica del
“wash-out” così da “sospendere” il farmaco stravasato; applicare subito DMSO al 99%
su tutta l’area stravasata e poi ogni 2 ore per le prime 24 ore, poi ogni 6 ore per
almeno 7 giorni e comunque fino a completa risoluzione. Alternare impacchi di ghiaccio
della durata di 30 minuti ogni 8 ore per 3 giorni. Controllare periodicamente l’evoluzione
della lesione (ogni 3 giorni) ed in caso di evidenza di necrosi, contattare il chirurgo
plastico per eventuale escissione chirurgica. Annotare l’evento, il trattamento ed il
follow-up nell’apposita scheda di registrazione.
N.B.: chiedere sempre consiglio e collaborazione di personale maggiormente
esperto.
b) tutti gli alcaloidi della vinca (nomi commerciali: vinblastina, vindesina,
vincristina)
aspirare più farmaco possibile ed anche più sangue possibile senza rimuovere l’ago,
praticare immediatamente la tecnica del “wash-out” (come sopra): infiltrare l’area
con 1500UI di jaluronidasi circoscrivendo la lesione e nell’ago non rimosso (tecnica
del “pin-cushion”).
Applicare borsa dell’acqua calda per le successive 24 ore. Controllare periodicamente
la lesione (ogni 3 giorni). Annotare l’evento, il trattamento ed il follow-up nell’apposita
scheda di registrazione.
6.3.2. FARMACI VESCICANTI
a) i taxani (taxotere, docetaxel, taxolo, paclitaxel), etoposide (vepesid),
oxaliplatino:
aspirare più farmaco e sangue possibile; infiltrare l’area di stravaso con jaluronidasi
300UI secondo la tecnica del “pin-cushion”; applicare borsa dell’acqua calda nelle 24
Azienda sanitaria Provinciale
Enna
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
Rev.0.1
16/09/2015
U.O. Q.
Pagina 15 di 17
ore successive.
b)
cisplatino,
dacarbazina
(deticene),
mecloretamina,
mitoxantrone
(onkontrone): aspirare più sangue e farmaco possibile; applicare sodio tiosolfato
3% secondo la tecnica del pin-cushion”; impacco di ghiaccio.
Per tutti gli altri farmaci non si rende necessario alcun trattamento mirato. Si rende
comunque sempre necessaria un’accurata valutazione dello stravaso ed un controllo
accurato anche per quanto riguarda il follow-up: da ricordare che il danno dipende
moltissimo non solo dalle caratteristiche fisico-chimiche, ma anche dalla concentrazione
e dalla quantità stravasata.
6.4.
STRAVASI E ACCESSI VENOSI CENTRALI
I farmaci istolesivi se non opportunamente diluiti danneggiano l’intima della parete
venosa provocando flebiti croniche. L’effetto vescicante sulla parete venosa di una vena
centrale è quindi solo diluito fino a non avere normalmente manifestazione clinica. Non
è però possibile affermare che non vi siano manifestazioni di stravaso di CTA con
l’impiego di un accesso venoso centrale. In realtà queste avvengono per lo più per
malfunzionamento del catetere conseguenti a complicanze meccaniche.
E’ obbligatorio utilizzare siringhe da 20 cc
6.4.1. CAUSE DI STRAVASO IN CATETERE VENOSO CENTRALE
1) Fibrin-sleeve: è quella maglia di fibrina che può avvolgere il catetere e consentire il
reflusso del farmaco fino al sottocute. Segni di malfunzionamento sono: parziale o
totale occlusione del catetere, impossibilità a prelevare sangue dal CVC, possibile
stravaso in corrispondenza del sito di inserzione del catetere e/o lungo il tunnel
sottocutaneo durante l’infusione tramite CVC.
In caso di stravaso il paziente potrebbe avvertire la sensazione di bruciore, nel qual
caso l’operatore sospenderà immediatamente l’infusione ed avvertirà il medico.
2) Pinch-off: lesione meccanica del catetere fino alla rottura completa, per
compressione tra clavicola e prima costa. Segni di malfunzionamento: presenza di
Azienda sanitaria Provinciale
Enna
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
Rev.0.1
16/09/2015
U.O. Q.
Pagina 16 di 17
dolore sottoclaveare all’infusione sotto pressione; deformazione del profilo del catetere
alla radiografia.
Non somministrare alcun tipo di farmaci, attendere radiografia.
3) Dislocazione del reservoir (Port): spostamento della camera di infusione del
catetere dalla sua originaria sede di impianto. Può inoltre avvenire la rotazione o il
ribaltamento del reservoir. Segni di malfunzionamento: sono soprattutto da riferirsi a
difficoltà di posizionamento dell’ago di Huber: si deve procedere assolutamente ad una
indagine radiologica.
4) Disconnessione del reservoir: complicanza che può verificarsi per eccessiva
pressione durante i lavaggi soprattutto con siringhe troppo piccole. Segni di
malfunzionamento: dolore e bruciore durante i lavaggi del Port. Anche in questo caso è
da effettuare un’indagine radiologica.
7.
•
RIFERIMENTI BIBLIOGRAFICI
Camp-Sorrell D. Developing extravasation protocols and monitoring outcomes. J.
Intraven Nurs 1998 ; 21 (4) : 232-9
•
Mullin S, Beckwith M, Tyler L. Prevention and management of antineoplastic
extravasation injury. Hosp Pharm 2000; 35: 57-74
•
Mazzufero F, La gestione degli stravasi da farmaci antiblastici. Congresso AIOM
2003
•
Joanna Briggs Institute, Intranenous administration of Cytotoxic Therapy.
•
Pattison J. Managing cytotoxic extravasation. Nurs Times 2002; 98 (44):32-4
•
Kessner E. Evaluation and treatment of chemotherapy extravasation injuries.
J.Pediatric Oncol Nurs 2000; 17 (3): 135-48
•
How C, Brown J. Extravasation of cytotoxic chemotherapy from peripheral veins.
Eur J Oncol Nurs 1998; 2 (1): 51-8
•
Schulmeister L, Camp-Sorrell D. Chemotherapy extravasation from implanted ports.
Oncol Nurs Forum 2000; 27 (3): 531-40
•
Bos AM, Van der Graaf WT, willemse PH. A new conservative approach to
extravasation of anthracyclines with dimethylsulfoxide and dexrazoxane. Acta Oncol
Rev.0.1
Azienda sanitaria Provinciale
Enna
16/09/2015
PROCESSO DI GESTIONE DELLA TERAPIA
ANTITUMORALE IN
UFA – ONCOLOGIA - EMATOLOGIA
U.O. Q.
Pagina 17 di 17
2001; 40 (4): 541-2.
8.
INDICATORI
TITOLO
n.
stravasi
/
totale
procedure
/
totale
procedure
Valore
Valore
Attuale
Atteso
Valore Target
eseguite (DH)
n.
stravasi
eseguite (Ricovero)
n.
stravasi
per
Dislocazione
del
reservoir (Port) / n. stravasi (DH)
Dislocazione del reservoir (Port) / n.
stravasi (Ricovero)
9.
LISTA DI DISTRIBUZIONE
Direzioni Sanitarie degli Stabilimenti Ospedalieri di Enna e Leonforte
UU.OO. di Farmacia e Oncologia