1 • General Philosophy
Diverticolite acuta*
26
PER-OLOF NYSTRÖM
Pensate alla diverticolite acuta come ad una appendicite acuta sinistra che, comunque,
viene di solito trattata senza intervento chirurgico.
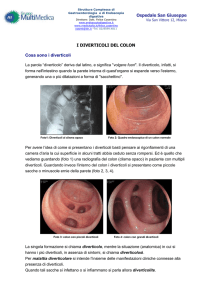
I diverticoli del colon non sono dei “veri” diverticoli bensì delle erniazioni
della mucosa attraverso un punto debole della parete muscolare dell’intestino.
Possono formarsi ovunque nel colon anche se sono più frequenti nel sigma. La
mucosa sporge dai punti di penetrazione dei vasi sanguigni che attraversano la
parete intestinale su entrambi i lati, dove il mesentere si unisce all’intestino. Si ritiene che la pressione all’interno del sigma, che può essere molto elevata, causi l’espulsione della mucosa. La muscolatura liscia del colon sigmoideo interessato, a differenza di quella del resto del colon e del retto, è spesso ipertrofica. Questa ipertrofia è sempre localizzata nella parte superiore del sigma e raramente si estende
per più di 15 cm. I diverticoli compaiono principalmente in questo segmento ispessito di ansa sigmoidea, ma non si limitano ad esso. L’ipertrofia muscolare può interessare la giunzione retto-sigmoidea, ma non si estende mai al retto (15 cm dalla
rima anale) è invece frequente riscontrare dei diverticoli che si estendono nel colon
discendente. Sappiate che la diverticolosi – la semplice presenza di diverticoli nel
sigma – è più frequente in individui che seguono una dieta di tipo occidentale,
mentre la diverticolite acuta – l’infiammazione del segmento colico contenente
diverticoli – è relativamente più rara.
Patologia chirurgica
Il termine “diverticolite acuta” copre un ampio spettro di condizioni patologiche, ognuna delle quali è correlata ad uno specifico quadro clinico che a sua volta richiede un trattamento selettivo.
In corso di intervento per diverticolite acuta, il sigma appare come una massa
fusiforme ispessita, contenente soltanto qualche diverticolo, ma ci sono anche casi in
cui vi è un ispessimento minore e numerosi diverticoli, uno dei quali, perforandosi,
è causa della flogosi acuta. Tali osservazioni fanno riflettere sulla patologia di base
della diverticolite acuta. B.C. Morson, il famoso patologo del St. Mark’s Hospital di
*Al termine del capitolo troverete un commento dei curatori.
229
230
Per-Olof Nyström
Londra, ha evidenziato come l’ipertrofia della parete intestinale sia la patologia primaria. Ora, noi siamo inclini ad accettarlo, aggiungendo che anche il tessuto adiposo mesenterico ha un ruolo importante: difatti esso, “risalendo” lungo la parete intestinale, va incontro a flogosi, determinando un flemmone o un ascesso e, guarendo,
una fibrosi. Secondo la nostra esperienza sarebbe più corretto definire molti casi di
diverticolite acuta delle sigmoiditi acute – riconoscendo che si tratta di una infiammazione acuta della parete intestinale e del mesentere ispessiti. Quando è un diverticolo ad essere eroso da un coprolita, si riscontra una flogosi localizzata che individua la sede della perforazione mentre, se ci troviamo di fronte ad una peritonite stercoracea diffusa, l’agente causale è un diverticolo perforato. Frequentemente in questi casi il mesentere, le appendici epiploiche, sbarrano la perforazione favorendo così
la formazione di un ascesso peri-colico. A volte poi la perforazione si fa strada nel
solo mesentere, con conseguente flemmone o ascesso mesenterico. Quest’ultimo può
successivamente perforarsi nella cavità peritoneale libera dando però segni addominali e sistemici minori; altre volte può causare invece una setticemia – di solito in
pazienti in cui non è possibile circoscrivere ed isolare la perforazione. La diverticolite e la sigmoidite tendono facilmente a formare aderenze locali e a fistolizzare. Il meccanismo che determina la formazione di fistole è ignoto; la maggior parte dei pazienti con questo tipo di problema, non si presenta in urgenza e spesso non riferisce
neanche all’anamnesi di aver avuto precedenti attacchi di diverticolite acuta. Molto
spesso la fistolizzazione avviene in vescica. Il paziente si rivolge al medico per una
pneumaturia o una infezione persistente del tratto urinario.
Le fistole possono anche comunicare con le tube di Falloppio, l’utero, l’intestino tenue o la cute. Di solito si ritiene che la fistola sia la sequela di un ascesso ma,
spesso, non vi sono segni di ascesso associato e comunque, se realmente presente,
sicuramente doveva essere stato silente o essersi drenato spontaneamente attraverso il tratto fistoloso.
Caratteristiche cliniche, diagnosi ed approccio
È clinicamente pragmatico pensare ad una diverticolite acuta o ad una sigmoidite acuta come ad una “appendicite acuta sinistra”. Tuttavia, a differenza dell’appendicite, la maggior parte degli episodi di diverticolite acuta si risolve senza un
intervento chirurgico (così come in realtà potrebbe risolversi la maggior parte degli
episodi di appendicite acuta. Vedi ●❯ Cap. 28 – i curatori).
Di fatto, riteniamo utile inquadrare gli scenari clinici della diverticolite acuta
in ordine di gravità crescente:
diverticolite flemmonosa semplice
–
–
–
–
e FORME COMPLICATE:
ascesso peri-colico
perforazione libera con peritonite purulenta
perforazione libera con peritonite stercoracea
26 • Diverticolite acuta
Diverticolite flemmonosa
La maggior parte dei pazienti ricoverati in ospedale per diverticolite acuta ha
un flemmone ed è ancora in grado di avere una risposta anti-infiammatoria che
soffoca l’infiammazione. Questi pazienti sono in buone condizioni generali, ma
sono affetti da dolore acuto e da dolorabilità alla palpazione in fossa iliaca sinistra
ed ipogastrio. Sempre all’esame clinico dell’addome o all’esplorazione rettale è possibile palpare una massa. Ci sono segni di flogosi sistemica con febbre, aumento
della PRC (proteina C-reattiva) e leucocitosi con formula leucocitaria spostata a
sinistra. A questo stadio la diagnosi è clinica. Il paziente viene trattato con terapia
conservativa e, di solito, risponde positivamente.
Trattamento conservativo della diverticolite acuta
Generalmente i pazienti con diverticolite flemmonosa “lieve” sono ricoverati
in ospedale, dove sono trattati con digiuno assoluto, infusione di liquidi per ev, antibiotici ad ampio spettro che vengono protratti fino a quando i segni dell’infiammazione sistemica non si riducono. Tuttavia il colon contiene le feci e continuerà a contenerle anche dopo qualche giorno di digiuno. Perciò qual è la base logica del regime “tradizionale”? Controbattiamo che, in assenza di ileo intestinale associato, potete nutrire il paziente o almeno somministrargli liquidi per os piuttosto che per endovena. Lo stesso vale per gli antibiotici: potete ottenere una “copertura” perfettamente adeguata per batteri anaerobi ed aerobi del colon con farmaci per os quali il
metronidazolo e la ciprofloxacina. Perciò se la terapia endovenosa non è necessaria,
perché ricoverare il paziente? Difatti è possibile trattare la diverticolite acuta lieve
ambulatorialmente, con la semplice somministrazione di antibiotici per os.
Diverticolite complicata
In una minoranza di pazienti con diverticolite i segni locali e sistemici di flogosi persistono o si accentuano dopo un paio di giorni. A questo punto dovreste
iniziare a considerare la presenza di forme complicate di diverticolite: è il momento di prescrivere una TC addome (●❯ Cap. 5) per definire meglio il quadro clinico
anatomo-patologico.
P. Ambrosetti di Ginevra ha individuato dei criteri per classificare in maniera clinicamente significativa la diverticolite acuta alla TC1:
Attacco lieve: ispessimento della parete intestinale >5 mm con segni di flogosi del grasso peri-colico;
Attacco grave: in aggiunta ai segni suddetti, presenza di ascesso, di gas extraluminale o spandimento del mezzo di contrasto.
–
–
1 Ambrosetti
P, Grossholz M, Becker C, Terrier F, Morel P (1997) Computed tomography in
acute left colonic diverticulitis. Br J Surg 84:532-534.
231
232
Per-Olof Nyström
Circa metà dei pazienti con “attacco grave” dimostrato alla TC richiede un
intervento chirurgico durante il ricovero o successivamente ad esso, tuttavia, è
significativo che la metà di questi pazienti non necessiti di intervento: è opportuno che i reperti TC siano utilizzati in associazione al quadro clinico per poter personalizzare il trattamento più idoneo. Dovete richiedere una TC di routine ogni
qualvolta vi sia un paziente con sospetta diverticolite acuta? È senza dubbio “eccessivo” dato che la maggior parte dei pazienti risponde positivamente al trattamento conservativo. Inoltre, in molti casi di diverticolite clinicamente lieve, la TC è
negativa.
Approccio alla diverticolite complicata
Un ristretto numero di pazienti presenta sin dall’inizio una peritonite diffusa
con o senza aria libera intra-addominale alla Rx diretta addome (●❯ Capp. 3-5). In
questo caso è ovvio che una TC possa rivelarsi una perdita di tempo: meglio utilizzare questo tempo in una Unità di Terapia Intensiva per la preparazione preoperatoria (●❯ Cap. 6). La diagnosi finale verrà perciò stabilita all’intervento. Questo vale
anche per i pazienti che mostrano segni di peritonite diffusa e flogosi sistemica
ingravescente accompagnati da tachicardia, tachipnea, ipovolemia con oliguria,
ipossia o acidosi.
I reperti TC di un “attacco grave” (gas extraluminale, spandimento del mezzo
di contrasto o ascesso) in pazienti che non hanno risposto positivamente a qualche
giorno di terapia antibiotica non sono necessariamente indicazioni all’intervento
chirurgico immediato. È curioso vedere che, in assenza di segni addominali diffusi
o di deterioramento sistemico, anche i piccoli ascessi peri-colici (<5 cm) generalmente guariscono senza intervento (è probabile che si drenino spontaneamente nell’intestino). In tal caso, consigliamo di continuare il trattamento conservativo.
Gli ascessi peri-colici più voluminosi (>5 cm) devono essere drenati: meglio
se il tutto viene fatto per via percutanea sotto guida TC. Dopo che il drenaggio è
riuscito, si consiglia di eseguire una resezione del sigma “in semi-elezione”. Ora,
non sappiamo se questo intervento sia assolutamente necessario poiché è probabile che, in una percentuale non nota di pazienti, non si verifichi un altro attacco
di diverticolite acuta.
L’intervento per diverticolite acuta
Se sarete “costretti” ad operare una diverticolite acuta, l’intervento di scelta
sarà la sigmoidectomia. Si apre l’addome con una incisione mediana inferiore che
deve essere estesa al di sopra dell’ombelico per permettere l’accesso al colon
discendente; potrà poi essere estesa ulteriormente per raggiungere la flessura colica sinistra nel caso in cui questa debba essere mobilizzata. Spesso il sigma infiammato si ripiega su se stesso nella pelvi – adeso al margine sinistro della pelvi e
adagiato sulla vescica o sull’utero. A volte scende più in profondità nella pelvi tra
il retto e la vescica nell’uomo o dietro all’utero e la vagina superiore nella donna,
26 • Diverticolite acuta
a seconda di quanto è profonda la fossa pelvica. Una diagnosi differenziale facile
facile è con una neoplasia perforata. Ricordiamoci che la flogosi si trova sempre
alla sommità dell’ansa sigmoidea! Il retto e la giunzione retto-sigmoidea, anteriori al promontorio, non sono mai coinvolti. Di solito si accede al retto anteriore, dal lato destro della pelvi, per poter identificare il sigma ripiegato. In questi
casi, dove sono presenti flogosi e aderenze, cercate di non eseguire una dissezione con tagliente, la dissezione con le dita è la cosa più sicura: “pizzicare” delicatamente con le dita i piani, consente di separare il sigma infiammato dalle aderenze alle strutture circostanti.
Non è un intervento per cancro; il vostro obiettivo è quello di rimuovere il
sigma che è, del resto, l’origine del problema. Restare vicini alla parete intestinale
può tenervi fuori dai guai, ben lontani dall’uretere sinistro e dai vasi gonadici che
possono far parte della massa flogistica. È meglio iniziare a sezionare il mesentere
lontani dal processo infiammatorio, al di sotto e al di sopra del sigma. Dopo aver
sezionato e clampato (o usato una suturatrice meccanica) il sigma ad entrambe le
estremità, occupatevi del resto del mesentere sigmoideo. È più prudente suturare
con punto transfisso i vasi nel mesentere ispessito-edematoso piuttosto che utilizzare delle semplici legature che possono scivolare via. Un’altra – anche se più costosa – alternativa per controllare il mesentere è quella di utilizzare una cartuccia
vascolare con una suturatrice meccanica (oppure utilizzare la tecnologia più recente – ULTRACISION, Ethicon – che utilizza gli ultrasuoni per sigillare e, contemporaneamente, tagliare il tessuto consentendoci una maggior rapidità di esecuzione
dell’intervento – ma certamente a costi immediati maggiori – NdT). Rimuovete il
sangue, il pus o il contenuto intestinale residui (●❯ Cap. 12) e pensate al prossimo
passo (l’autore di questo capitolo ritiene che anche il mesentere infiammato debba
essere rimosso).
Anastomizzare o non anastomizzare?
Le due estremità intestinali devono essere anastomizzate o è meglio eseguire un intervento sec. Hartmann con una colostomia sigmoidea terminale? Nella
maggior parte dei pazienti è giustificato confezionare una anastomosi, ma ci sono
diversi fattori da prendere in considerazione. Sicuramente una peritonite localizzata o un ascesso non costituiscono delle controindicazioni all’anastomosi e
neanche una peritonite generalizzata di per sé lo sarebbe, sebbene il chirurgo debba tenerla in speciale considerazione. Una peritonite diffusa di fatti, che sia purulenta o fecale, comporta un insulto maggiore (rispecchiato dallo score corrispondente dell’APACHE II) ed un rischio più elevato di mortalità (●❯ Cap. 6). Il trauma operatorio viene a sommarsi alla SIRS post-operatoria (sindrome da risposta
infiammatoria sistemica) ed alla MODS (sindrome da disfunzione multiorgano)
(●❯ Cap. 48). La maggior parte dei pazienti con peritonite generalizzata da perforazione di diverticolite presenta un deficit immunologico che impedisce la delimitazione del processo; di solito questi pazienti sono affetti da una malattia polmonare ostruttiva cronica o da una artrite cronica ed inoltre da una dipendenza
da farmaci anti-infiammatori o steroidei che dura da anni. Altre volte sono stati
233
234
Per-Olof Nyström
sottoposti a chemioterapia o si stanno riprendendo da un intervento di chirurgia
maggiore come ad es. un by-pass coronarico. D’altra parte i pazienti senza deficit
immunologico sono generalmente in grado di circoscrivere l’infiammazione e
raramente hanno una peritonite diffusa. Ovviamente i pazienti con peritonite diffusa non sono in grado di tollerare una deiscenza anastomotica perciò è molto
meglio non doversi preoccupare dell’integrità di una anastomosi nel decorso
post-operatorio e quindi, in questi pazienti, preferiamo eseguire un intervento di
Hartmann con sigmoidectomia, colostomia terminale ed affondamento del moncone rettale.
È nostra impressione che i chirurghi facciano poca attenzione alle conseguenze del trauma chirurgico associato ad una flogosi acuta. Ci sono chirurghi
che, in caso di decorso sfavorevole in alcuni di questi pazienti, danno la colpa alla
diverticolite e alla peritonite, ritenendo che il problema sia l’infezione residua.
Dovrebbero invece sempre temere il trauma chirurgico e la SIRS post-operatoria.
Prendete il seguente esempio. Se un paziente defedato viene gettato dalla finestra
(accidentalmente, è ovvio!) e il chirurgo dà la colpa alla patologia di base per il
decorso successivo, diremmo tutti che si tratta di un errore di valutazione.
L’altezza da cui cade il paziente è il trauma chirurgico. Più è lungo l’intervento,
più è estesa la dissezione, più è cospicuo il sanguinamento, maggiore sarà il trauma chirurgico. Questa metafora racchiude in sé il concetto moderno di “Damage
Control” (●❯ Capp. 12 e 35): i chirurghi dovrebbero capire bene quando è il
momento di fermarsi.
Fecologia
La presenza di una modesta quantità di feci nel colon non è una controindicazione all’anastomosi. Potete evacuare gran parte del materiale fecale dal colon
sinistro, spremendolo in un contenitore. Tuttavia, a volte, il colon può contenere
una grossa quantità di materiale fecale a causa della sigmoidite che ha determinato uno stato sub-occlusivo nei giorni precedenti l’attacco acuto. Una massiva quantità di feci è un fattore che controindica l’esecuzione dell’anastomosi. Per ovviare a
questo problema, è stata proposta l’irrigazione intestinale anterograda sul tavolo
operatorio (attraverso il ceco o il moncone appendicolare) per pulire il colon prima di eseguire l’anastomosi.
A meno che questo tipo di irrigazione non sia normalmente eseguito nel
vostro ospedale e abbiate perciò tutto l’equipaggiamento necessario, ci vorrà almeno mezz’ora, e spesso anche di più, per completarla. Per la successiva anastomosi ci
vorranno altri 20-30 minuti da aggiungere alla durata dell’intervento. Se le cose
dovessero stare proprio così, il confezionamento di un ano preter-naturale è più
veloce e consente maggiormente di rispettare i criteri del “Damage Control”. In breve: prendete in considerazione l’eventualità di confezionare una anastomosi nei
pazienti in buone condizioni di salute, senza peritonite diffusa. Non dovrebbero
esserci problemi tecnici nel confezionare una anastomosi se i monconi intestinali
sono indenni e non sottoposti a tensione (come farlo? Consultate il ●❯ Cap. 13).
26 • Diverticolite acuta
Alcune controversie
–
Alcuni chirurghi ritengono che il mesentere sede di flogosi debba essere anatomicamente resecato con il sigma, asserendo che questa tattica di solito consente
di ottenere un miglior controllo dell’infezione e una anastomosi più sicura, senza
che il mesentere possa interporsi. Benché la sigmoidite coinvolga la sommità del
colon sigmoideo, il mesentere è spesso retratto dall’infiammazione. La transezione
distale dell’intestino dovrebbe essere sempre eseguita alla giunzione retto-sigmoidea poiché lasciando una parte del sigma distale si determina la recidiva della diverticolite. Per queste ragioni alcuni ritengono che sia meglio effettuare la resezione del
sigma utilizzando la stessa tecnica e la stessa accortezza che si usa quando si interviene per una resezione per cancro.
La flessura sinistra deve essere sempre mobilizzata? No. Questo è indicato soltanto in una minoranza di pazienti nei quali il colon prossimale non raggiunge
facilmente il retto e quindi non si riesce a confezionare una buona anastomosi senza tensione o nei pazienti con dubbio flusso dell’arteria marginale. I diverticoli del
colon discendente sono frequenti, ma non esitiamo ad anastomizzare al retto un
colon discendente contenente diverticoli. La recidiva di una diverticolite prossimalmente al sigma è estremamente rara.
Cosa dovete fare in caso di diverticolite flemmonosa, riscontrata incidentalmente all’intervento, senza perforazione franca o suppurazione? Probabilmente
nulla; limitatevi a chiudere e a somministrare antibiotici. La maggior parte di questi pazienti non ritorna in ospedale.
–
–
Concetti recenti
Sono stati riportati casi in cui il trattamento laparoscopico consistente nel lavaggio peritoneale della diverticolite perforata – causa a sua volta della peritonite
generalizzata – senza resezione dell’intestino coinvolto, ha avuto successo. Tutti i
pazienti hanno avuto un decorso normale e al follow-up di 12-24 mesi sono risultati in buona salute. Il concetto emergente è che il processo patologico può essere invertito senza una resezione intestinale, che può essere differita o non eseguita affatto. È
tuttavia necessaria una più ampia esperienza per validare questo tipo di approccio.
Dopo l’attacco
La maggior parte dei pazienti con diverticolite risponde positivamente alla
terapia conservativa; è calcolato che circa un quarto ha una recidiva. Questi dati
possono provocare disorientamento e vengono ora interpretati come una conferma
alla necessità di poter eseguire l’intervento chirurgico in elezione o anche come
dimostrazione che la maggior parte dei pazienti non ha bisogno il più delle volte di
essere operata. Un secondo attacco può essere una indicazione alla sigmoidectomia
“in elezione”: questo è valido soprattutto per i pazienti più giovani.
235
236
Per-Olof Nyström
Se guardiamo il “quadro generale”, risulta che operiamo troppo presto i
pazienti con diverticolite acuta, che eseguiamo troppe TC, che posizioniamo troppi drenaggi percutanei, che rimuoviamo troppi colon, che confezioniamo troppe
colostomie, che ri-operiamo in elezione troppi pazienti e che effettuiamo troppo
pochi trial randomizzati controllati per capire cos’è giusto e cos’è sbagliato.
Commento dei curatori – Altre forme
La diverticolite sigmoidea è molto frequente nella pratica giornaliera, tuttavia
esistono altre forme di diverticolite che devono essere ricordate.
Con l’orribile quantità di cibo “spazzatura” che viene consumata nella
“società occidentale”, assistiamo ad un numero sempre più crescente di giovani
pazienti con pandiverticolosi colica che si estende dalla giunzione retto-sigmoidea
alla valvola ileo-cecale. Non pochi presentano una diverticolite acuta del colon
destro o trasverso che può simulare una colecistite acuta o una appendicite acuta.
In questi casi la chiave per stabilire la diagnosi è eseguire una TC addome che evidenzi un flemmone localizzato del colon. Si eviterà così l’esecuzione di una laparotomia inutile e la conseguente tentazione di procedere ad una resezione colica:
la stragrande maggioranza dei pazienti generalmente risponde al trattamento conservativo con terapia antibiotica.
Diverticolite “solitaria” del cieco. Questa è una entità diversa: pazienti giovani,
in prevalenza di sesso maschile, con uno o due diverticoli nel ceco, ma senza diverticoli distali. Una volta o due l’anno vi capiterà un paziente con quella che riterrete
essere una “classica” appendicite acuta, ma all’intervento reperterete una massa cecale flogistica o un flemmone di varie dimensioni. La presenza di una perforazione
libera e di una peritonite localizzata non è frequente. Alla TC un buon radiologo
dovrebbe essere in grado di distinguere una diverticolite del ceco da una appendicite acuta ed in questo caso, potrete instaurare un trattamento conservativo dato che
questi pazienti in genere rispondono positivamente agli antibiotici – esattamente
come quelli con diverticolite del sigma. Naturalmente, in pazienti trattati con terapia conservativa sono state riportate diverticoliti cecali recidivanti. C’è da dire però
che la maggior parte dei pazienti viene sottoposta ad intervento sia perché di solito
non viene eseguita la TC, sia perché i reperti TC vengono erroneamente interpretati per appendicite acuta. Quello che farete all’intervento dipenderà dall’entità del
processo: si va da una diverticolectomia (posizionate una suturatrice meccanica alla
base del diverticolo – compresa la parete sana del ceco – e sparate) ad una cecotomia parziale (di nuovo, utilizzate la suturatrice stando attenti a non restringere la
giunzione ileo-cecale). I chirurghi inconsapevoli della presenza di questa condizione o che non sono in grado di riconoscerla, spesso si fanno prendere la mano ed eseguono una emicolectomia destra. Ma, a questo punto, sapete che è inutile. I chirurghi che durante una appendicectomia laparoscopica repertano tale processo, di solito non capiscono quello che vedono (è necessario palpare) e devono convertire.
Per “completezza”, accenniamo che la diverticolite acuta molto raramente
colpisce i pazienti con diverticolosi digiunale. Questi pazienti presentano segni
sistemici di flogosi e segni peritoneali localizzati in mesogastrio. La chiave per
–
–
–
26 • Diverticolite acuta
Fig. 26.1. “Quale dobbiamo rimuovere?”
poter stabilire una diagnosi e un trial sul trattamento non chirurgico, con antibioticoterapia (solitamente con risultati positivi), è la TC, che mostra la presenza
di una massa flogistica coinvolgente un segmento del digiuno ed il suo mesentere.
Se sarete costretti ad operare, limitatevi ad una resezione segmentale del tenue e
all’anastomosi.
La ●❯ Figura 26.1 vi ricorda che i diverticoli intestinali possono insorgere in
qualsiasi persona, che possono causare complicanze ma che, la maggior parte, può
essere trattata senza un intervento chirurgico. Nel cuore dell’Africa raramente
vedrete un caso di diverticolite acuta: la gente lì ancora non mangia le schifezze che
mangiamo noi.
237