SISTEMA CIRCOLATORIO
RUOLO ATTIVO DELL’ENDOTELIO
REGOLAZIONE DELLA PRESSIONE ARTERIOSA
II valore della pressione arteriosa dipende principalmente da
variazioni
* della forza di contrazione cardiaca (inotropismo)
* della volemia
* delle resistenze periferiche
gittata cardiaca (GC) il volume di sangue che i ventricoli
riescono ad espellere in un minuto:
FREQUENZA CARDIACA x GITTATA SISTOLICA
(VOLUME DI EIEZIONE VENTRICOLARE)
GITTATA SISTOLICA: circa 70 ml
FRQUENZA CARDIACA: circa 70-75 battiti al minuto
GITTATA CARDIACA: circa 5 litri di sangue al minuto
FRAZIONE DI EIEZIONE =
gittata sistolica rispetto a VOLUME TELE DIASTOLICO (55%)
Misura efficienza pompa. Si valuta con ecocardiografia
ECOCARDIOGRAMMA
- Regolazione intrinseca della gittata cardiaca
Tensione ottimale delle fibre cardiache
- Regolazione estrinseca della gittata
cardiaca:
è dovuta alle innervazioni orto e parasimpatica del cuore, che
regolano:
FREQUENZA:
Ortosimpatico: sulle cellule pacemaker con effetto stimolante
(noradrenalina, : recettori β1 adrenergici);
Parasimpatico: sulle cellule pacemaker con effetto inibente
(acetilcolina, bersagli: recettori muscarinici M2).
FORZA DELLA CONTRAZIONE:
azione stimolante del sistema ortosimpatico sui ventricoli.
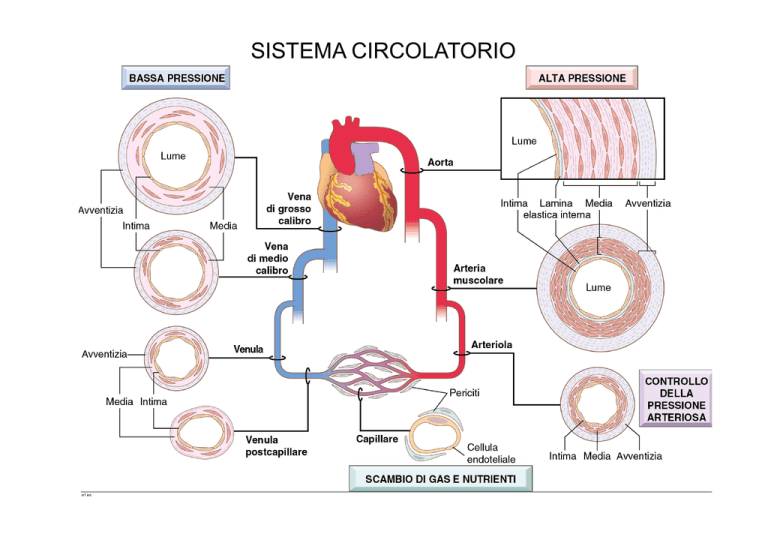
Regolazione tramite variazioni della resistenza periferica
R=
lunghezza del vaso (λ) e alla viscosità (η)
raggio4
Arteriole più del 60% della resistenza totale
1) CONTROLLO INTRINSECO: ipossia e stiramento
2) Riflessi simpatici (o estrinseco neuronale):
- Noradrenalina-recettori α1 adrenergici- costrizione
- Adrenalina-recettori β2 adrenergici- dilatazione
3) CONTROLLO ORMONALE
- Angiotensina II potente vasocostrittore
- Vasopressina /ADH vasocostrittore
4) Regolazione della volemia
- Aldosterone (rene riassorb sodiio)
- Vasopressina (rene riasorb sodio)
- ANP (rene aumenta escr sodio)
REGOLAZIONE DELLA PRESSIONE ARTERIOSA
SENSORI DELLA PRESSIONE SISTEMICA E RISPOSTE
IPERTENSIONE!
ARTERIOSA
Cos’è ?
E’ un costante rialzo della pressione con cui il
sangue circola nelle arterie.
Tale aumento può essere riferito:
alla pressione MASSIMA o SISTOLICA he(che si
sviluppa cioè durante la contrazione del cuore)
e/o alla pressione MINIMA o DIASTOLICA(che si
sviluppa invece durante la fase di rilasciamento
cardiaco),
Come si scopre?
La pressione arteriosa è caratterizzata da
ampie variazioni sia nell’arco di un singolo
giorno sia nell’arco di giorni, mesi o stagioni
diverse, pertanto la diagnosi di ipertensione
arteriosa dovrebbe basarsi su misurazioni
ripetute eseguite in occasioni diverse
nell’ambito
di un prolungato periodo di
tempo.
Come si misura la pressione?
- E’ importante che la misurazione avvenga in
ambiente tranquillo,con il soggetto in posizione
seduta da alcuni minuti.
- Posizionare il bracciale a livello del cuore
qualunque sia la posizione del soggetto e il
fonendoscopio all’altezza della faccia superiore
della piega del gomito.
- Gonfiare il bracciale fino a valori di circa 200 mmHg.
La comparsa della pulsazione corrisponde alla
pressione SISTOLICA, la scomparsa, di quella
DIASTOLICA.
Con quale strumento?
Nessuno degli strumenti di rilevazione pressoria da polso attualmente
disponibili è stato validato in modo soddisfacente.
Sfigmomanometro aneroide
E stetoscopio
POLSO CENTRALE
- CAROTIDEO avanti lo scm sotto l’angolo mandibolare
(si sente fino a 30 mmHg)
- FEMORALE (piega inguinale, si snte fino a 60 mmHg)
POLSO PERIFERICO (spariscono per primi in caso di shock)
-
-
-
-
-
-
RADIALE (minimo 90 mmHg)
POPLITEO
PEDIDIO
TEMPORALE
BRACHIALE
TIBIALE POSTERIORE
Quando si è ipertesi?
Secondo l’OMS esistono differenti livelli di pressione
arteriosa:
Classificazione della Pressione Arteriosa
per adulti di età => 18 aa.
European Society of Hypertension Guidelines 2003
Ottimale
Normale
Normale alta
PA sistolica
PA diastolica
<120 mmHg
<130
130-139
<80 mmHg
<85
85-89
IPERTENSIONE
Stadio I (lieve)
140-159
Stadio II (moderata)
160-179
Stadio III (grave)
=>180
IPERTENSIONE SISTOLICA
ISOLATA
=>140
90-99
100-109
=>110
< 90
Classificazione della Pressione Arteriosa
per adulti di età => 18 aa.
Seventh US Joint National Committee on prevention, detection,
evaluation and treatment of high Blood Pressure 2003
• PA NORMALE
• PRE-IPERTENSIONE
< 120 / 80
120-139 / 80-89
>> precocità di diagnosi,
provvedimenti sullo stile di vita,
terapia
DIAGNOSI DI IPERTENSIONE
• Deve essere basata sulla media di almeno 2
misurazioni effettuate durante due o più visite
dopo un iniziale “screening”
• “Ipertensione labile”
• “Ipertensione da camice bianco”
Significativa percentuale (ca. 10-20%) di individui
la cui PA, misurata nell’ambulatorio di un
medico, è persistentemente più alta di quella
misurata a casa o in circostanze occasionali
PREVALENZA IPERTENSIONE
IPERTENSIONE PRIMARIA: 90-95%
IPERTENSIONE SECONDARIA: 5-9%
CIRCA IL 25% DELLA POLPOLAZIONE ADULTA MONDIALE!
FATTORI DI RISCHIO IPERTENSIONE
• dieta ad elevato contenuto in sodio (sale da cucina
ma sempre più diffusamente come conservante di
alimenti, sotto forma di alginato e/o glutammato ) e
povera in potassio
• dieta ipercalorica associata a ridotta attività fisica
• fumo di tabacco
• eccessivo uso di alcolici
Risultano sotto controllo genetico
* il sistema di trasporto ed eliminazione del sodio
* il sistema renina-angiotensina-aldosterone
Quali sono i fattori di rischio?
• ETA’:
M > 55
F > 65 anni
• Abitudine al FUMO
• DISLIPIDEMIA
- Colesterolo LDL > 115 mg/dL
- Colesterolo HDL < 40 mg/dL
- TRIGLICERIDI > 150 mg/dL
- A DIGIUNO TRA 102 – 125 mm/dl
- DOPO CARICO : ALTERATA
●
GLICEMIA
●
OBESITA’ ADDOMINALE CIRCONFERENZA VITA > 102 cm M
> 88 cm F
●
FAMILIARITA’ MALATTIE CARDIOVASCOLARI PRECOCI:
M < 55 anni
F < 65 anni
Diabete e rischio
cardiovascolare
• I diabetici sono a rischio per coronaropatie, disturbi ischemici
cerebrali, insufficienza arteriosa
• L’ipertrigliceridemia e bassi livelli di HDL sono condizioni
comuni nei diabetici
• Nei diabetici con dislipidemia (eccesso di colesterolo e/o
trigliceridi nel sangue) sono fondamentali le modificazioni
dello stile di vita
• L’ipertrigliceridemia in particolare, conferisce un rischio
maggio di aterosclerosi nei diabetici
• Mentre è fattibile ridurre il colesterolo LDL con la dieta, non è
semplice aumentare le HDL. L’attività fisica e l’assunzione di
soia possono aiutare anche in questo caso
SINDROME METABOLICA:
Predittore di futura ipertensione
Se già presente di malattie cardiovascolari
* aumento della circonferenza addominale oltre 102 cm
nell'uomo e 88 cm nella donna
*intolleranza al glucosio segnalata da una glicemia a
digiuno eguale o
maggiore a 110 mg/dl
* indice di massa corporea superiore a 30**
* colesterolemia totale superiore a 200 mg/dl
* trigliceridemia superiore a 150 mg/dl
* preipertensione
Fattori di rischio
cardiovascolare
•
•
•
•
•
•
•
•
Età > 50 anni
Sesso maschile (o menopausa)
Familiarità (predisposizione genetica)
Elevato colesterolo totale con basso
colesterolo HDL
Fumo di sigaretta
Sedentarietà
Ipertensione
Diabete di tipo II
•
•
•
•
•
•
Quali modifiche allo stile di
vita?
Abolizione del fumo ( anche di poche sigarette al
giorno!!)
Calo ponderale e stabilizzazione del peso
Riduzione dell’ eccessivo consumo alcolico
Incremento dell’ esercizio fisico
Riduzione del sodio nella dieta
Incremento del consumo di frutta e verdura e
riduzione di quello di grassi saturi (burro ecc..)
SINTOMI IPERTENSIONE
•
•
•
•
•
Nessuno
Mal di testa
Vertigini
Ronzio alle orecchie
Retinopatia ipertensiva a esame FO
• Direttemente sintomi complicanze
•
•
•
•
SEGNI CLINICI DI
IPERTENSIONE
Aumento di intensità di S2
Aumento dell’itto
Soffio peri-ombelicale da stenosi di arteria renale
Pulsazioni anomale
ECG
• Aumento dei voltaggi con segni di sovraccarico VS
(inversione onda T)
• Deviazione assiale sinistra
ECOCARDIOGRAFIA
• Aumento spessore setti IV, aumento di spessore pareti
VS
• Insufficienza cardiaca diastolica
Cosa comporta
l’ipertensione?
L’ipertensione causa un significativo incremento del
rischio di accidenti cardiovascolari mediante una serie di
eventi che comportano danno ai seguenti organi:
CUORE: Ipertrofia miocardica , aumenta il rischio di
disfunzione del muscolo( insufficienza).
ARTERIE: Ipertrofia della parete e aterosclerosi,in tutti i
distretti corporei, con aumentato rischio di danno a
organi come cervello e cuore.
RENE: ridotta funzionalità renale associata anch’essa ad
aumento del rischio di eventi cardiovascolari.
OCCHIO: alterazioni della retina che comportano danno
visivo irreversibile.
ENCEFALO: ICTUS, ossia infarto cerebrale.
RISPOSTA AL DANNO VASALE: ISPESSIMENTO DELL’INTIMA
ARTERIOLOSCLEROSI
PLACCA ATEROSCLEROTICA
COLESTEROLEMIA DIABETE IPERTENSIONE FUMO
COLESTEROLEMIA DIABETE IPERTENSIONE FUMO
Rischio cardiovascolare globale
assoluto
• Si definisce come rischio cardiovascolare
globale assoluto la probabilità di essere colpiti da
un evento fatale o non fatale, coronarico o
cerebrovascolare nei successivi 10 anni,
conoscendo il livello di alcuni fattori di rischio
• A livello individuale è possibile calcolarlo sulla
pagina del sito del progetto cuore: http://
www.cuore.iss.it/sopra/calc-rischio.asp
Quando iniziare la terapia?
La decisione di iniziare la terapia antipertensiva si
basa su 2 criteri:
- Il livello di PRESSIONE ARTERIOSA
- La presenza di FATTORI DI RISCHIO aggiunti
1) P.A < 140/90 in assenza di Diabete e/o patologie
cardiovascolari in corso : E’ sufficiente apportare
Modifiche allo stile di vita.
2) P.A. > 140/90 (più o meno fattori di rischio e
malattie cardiovascolari): modifiche allo stile di vita e
TERAPIA FARMACOLOGICA antipertensiva.
Terapia
Poggia su due cardini fondamentali:
1) modificazione dello stile di vita
2) somministrazione di farmaci
II trattamento deve imporsi di ottener valori pressori
inferiori od eguali a 140/90:
se nella storia del paziente emergono pregressi accidenti
vascolari e/o di sofferenza renale e/o coesiste diabete
l'obiettivo irrinunciabile è ottenere valori inferiori od eguali
a 130/80 mmHg.
L’ipertensione e il suo
trattamento
• I pazienti con una pressione sistolica di 130-139 mmHg o
una diastolica di 80-89 mmHg devono modificare lo stile di
vita (riduzione del peso corporeo se in sovrappeso, attività
fisica aerobica regolare, dieta iposodica e riduzione
dell’apporto di alcol, stop fumo)
• E’ importante ridurre al minimo l’uso del sale da cucina,
sostituendolo con erbe e spezie (pepe, curcuma, paprika,
cumino, curry, noce moscata, chiodi di garofano, aneto,
erba cipollina)
• Ridurre il consumo di alimenti ad elevato contenuto di
sodio, soprattutto: prodotti in scatola, insaccati e formaggi
(anche i fiocchi di latte sono ricchi di sodio!)
Se cambiare stile di vita non
basta?
Bisogna comunque mantenere un
comportamento che riduca i fattori di
rischio, ma se nonostante ciò, i valori
pressori rimangono elevati è il momento di
rivolgersi al proprio medico curante al fine di
eseguire
le PROCEDURE DIAGNOSTICHE
del caso e le eventuali
TERAPIE FARMACOLOGICHE!!
Pressione bassa: le tre tipologie principali
Possiamo suddividere l’ipotensione in tre
tipologie:
• ipotensione ortostatica
• ipotensione neuronale mediata
• ipotensione grave da shock.












