Il tratto digerente fornisce all’organismo
tutte le sostanze di cui esso ha bisogno:
acqua, elettroliti e nutrienti.
Motoria
Movimento del cibo attraverso il tratto gastro-intestinale
Secretoria-digestiva
Secrezione di succhi digestivi e digestione del cibo
Assorbimento
Assorbimento dei prodotti digeriti
Circolazione di sangue attraverso i vari organi per rimozione dei cataboliti
Controllo nervoso ed ormonale di tutte le funzioni
Le varie sostanze che vengono introdotte
nell’organismo sono assunte attraverso il
canale gastrointestinale che provvede a
elaborare meccanicamente queste sostanze,
digerirle, assorbirle, immagazzinarle ed
eliminare i prodotti di rifiuto.
Tutte queste operazioni sono coordinate da:
Bocca
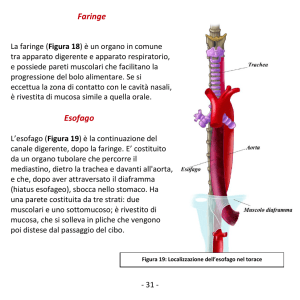
Faringe
Esofago
Stomaco
Duodeno
Digiuno
Ileo
Colon
Retto
Ano
Nervi estrinseci del sistema nervoso autonomo
Ormoni dell’apparato gastrointestinale
Sistema nervoso enterico (intrinseco)
Ghiandole annesse:
Motilità
Secrezione
Digestione
Assorbimento
Ghiandole salivari
Fegato
Pancreas esocrino
Strutture ossee e muscolari
Ghiandole esocrine producono
saliva:
25% parotidi (ptialina)
70% sottomandibolari
5% sottolinguali
}
miste
a) Epitelio:
la struttura varia in rapporto alla specifica regione
b) Lamina propria
c) Muscolaris mucosae
Lesioni ai nervi compromettono
Il processo della deglutizione è complicato perché la faringe assolve alla funzione
della deglutizione solo per pochissimo tempo, mentre è coinvolta nella respirazione.
È importante quindi che la funzione respiratoria non venga compromessa dalla
funzione della deglutizione.
Si divide in tre fasi:
fase volontaria che inizia il processo
fase faringea, involontaria (dalla faringe all’esofago)
fase esofagea (dall’esofago allo stomaco)
Quando il bolo è pronto per essere deglutito esso è spinto volontariamente indietro
con movimenti della lingua. Da questo punto in poi la deglutizione diviene automatica
e non può essere bloccata.
DEGLUTIZIONE DIFFICOLTOSA.
Riguarda dapprima i boli solidi, la cui deglutizione è facilitata
dall’ingestione di liquidi, solo tardivamente anche i liquidi.
E’ provocata da cause organiche o funzionali che agiscono a livello
faringeo o esofageo (o entrambi).
Cause organiche:
Cause funzionali (discinesie):
Neoplasie
Acalasia e spasmo dell’esofago,
Esofagiti
Incoordinaz. faringo-esofagea
Diverticoli
Spasmo esofageo diffuso
Sclerodermia
Variante importante è la DISFAGIA PARADOSSA: difficoltà alla
deglutizione dei liquidi più che dei solidi (cause funzionali)
Fase orale
Fase oro-faringea
Tumori
Processi infiammatori
Glossite, faringite, tonsillite
Ostacoli meccanici
Bolo fisso, ematoma, edema
Compressioni
Tiroiditi, flemmoni del collo,
lussazioni della colonna
Ca tiroide, faringe, linfomi,
Fase faringea
Tumori
Stenosi cicatriziali da:
Esofagite da ref, ulcere, micosi
Malformazioni
Stenosi estrinseche da:
Tumori del collo,dei bronchi e del
mediastino,
Pleurite,pericardite
Aneurismi del cuore e
dei grossi vasi
Acalasia
Ritardo dello svuotamento dell’esofago
per difettoso svuotamento del cardias
Alterazione neuro-muscolare dell’esofago provoca
un alterato rilasciamento dello sfintere esofageo inferiore (LES).
(Dal Greco: “ mancato rilasciamento”)
Malattia presente a tutte le età ma più frequente tra i 30 e i 50 anni
Il sesso maggiormente colpito è quello femminile (67%)
La malattia da reflusso gastro-esofageo
(MRGE) è dovuta al passaggio del
contenuto gastrico nell’esofago.
E’ spesso confusa con patologie affini
ma non coincidenti, come l’ernia
iatale da scivolamento e l’esofagite.
Il riflusso avviene quando si ha perdita
del gradiente di pressione
tra esofago e stomaco
La MRGE insorge quando l’equilibrio fisiologico tra fattori aggressivi e
protettivi si altera a favore dei primi, consentendo un prolungato contatto del
materiale di provenienza gastrica con la mucosa esofagea.
Disfunzioni dello sfintere esofageo inferiore (LES)
La maggior parte (60-70%) degli episodi di reflusso
sono correlati con rilasciamenti transitori,
spontanei ed inappropriati del LES, non evocati dalla deglutizione
La presenza di un’ernia iatale
impedisce ai pilastri del diaframma
una corretta opposizione
agli aumenti pressori intraddominali
Una peristalsi esofagea insufficiente
ed un’alterazione della secrezione salivare
provocano un prolungato tempo di contatto
fra il materiale gastrico e la mucosa esofagea.
Sclerodermia, gravidanza, fumo, farmaci anticolinergici,
Agenti miorilassanti, nitrati, calcio-inibitori
ESOFAGITE DA REFLUSSO
Lesione legata all’irritazione chimica della mucosa esofagea
in seguito al contatto con il contenuto acido gatrico e/o alcalino duodenale
(per acloridria, gastrite atrofica, dopo chirurgia gastrica, ecc.).
Il danno correla con la quantità di reflusso e la frequenza degli episodi
SINTOMI TIPICI
Tosse
Pirosi
Rigurgito
Eruttazione
Nausea, vomito
Odinofagia
SINTOMI ATIPICI
Anemia
Ematemesi
Disfagia
Chest pain (dolore retrostenale)
Disturbi respiratori
Disturbi ORL
EMORRAGIA
Le ulcere di II° e III° grado causano uno stillicidio ematico
che può portare ad anemia ipocromica (spesso è il primo segno della malattia).
ESOFAGO DI BARRETT
(metaplasia della mucosa)
Lesione precancerosa che nel 5-6% dei casi esita in carcinoma.
STENOSI
Grave complicanza che comporta
un restringimento concentrico del lume esofageo e che si accompagna a disfagia.
Può dar luogo a retrazione longitudinale che esita nell’esofago corto acquisito.
ESOFAGO DI BARRETT
Lesione caratterizzata da metaplasia ghiandolare
con epitelio cilindrico colonnare della mucosa esofagea.
Viene considerata una conseguenza dell’esofagite da reflusso cronica
rischio per lo sviluppo di un’adenocarcinoma dell’esofago (5-6% dei casi).
Area di metaplasia
Pirosi
Sensazione di dolore urente (“bruciore”) epigastrico e retrosternale,
sostenuta da alterazioni dell’attività motoria esofagea,
a sua volta favorita da reflusso gastro-esofageo ed esofagite
(associati a ernia iatale).
Si riteneva che la causa fosse sempre il reflusso acido.
Oggi si pensa a uno spasmo del LES,
secondario al reflusso o ad altre cause
(ulcera peptica, neoplasie esofagee o gastriche, farmaci gastrolesivi,
sclerodermia esofagea, etc.).
1.Tono plastico
Grande distensibilità
2.Contrazioni anulari
mescolano e spingono
il chimo
3. Spinge il materiale
attraverso
lo sfintere pilorico
Funzione:
1.Serbatoio
2.Mescola il cibo ingerito con il succo gastrico
3.Spinge il materiale nel duodeno
Il volume dello stomaco in seguito ad un pasto può arrivare a circa 1.5 litri
Espulsione forzata del contenuto gastrico attraverso la bocca,
sotto il controllo del S.N.C.
(centro del vomito, nella formazione reticolare del bulbo),
che coordina impulsi afferenti ed efferenti
Frequente concomitanza di fenomeni neurovegetativi
(ipotensione, astenia, pallore, bradicardia sudorazione, salivazione)
NAUSEA
La nausea è una sensazione soggettiva,
un disturbo molto comune.
E' caratterizzata
da un senso di malessere indefinito
localizzato all'epigastrio e alla faringe
Il vomito riflesso che accompagna le chinetosi (il mal di mare, di aereo)
è causato dalla eccessiva stimolazione dei recettori vestibolari
(situate nell'orecchio interno)
e la via nervosa lobulo-flocculo-nodulare del cervelletto
Cinetosi:
serie di disturbi che sopravvengono a seguito
di spostamenti o viaggi su mezzi di trasporto quali navi, aerei, treni, automobili.
è causata dal passaggio di una porzione dello stomaco
dall'addome al torace attraverso un foro del diaframma.
Questo foro è chiamato iato diaframmatico esofageo,
proprio perché in condizioni normali consente il passaggio
dell'esofago attraverso il diaframma
Nell’intestino tenue continua la digestione degli alimenti,
e ha luogo l'assimilazione delle sostanze nutritive.
intestino medio o tenue
– duodeno
– digiuno
– ileo
Le pareti interne sono costituite da miriadi di sporgenze microscopiche digitiformi, dette villi,
che aumentano enormemente la superficie di assorbimento.
Contrazioni ritmiche delle pareti muscolari spingono in avanti il cibo che viene scisso dalla bile,
dagli enzimi digestivi e da altre secrezioni.
Le sostanze nutritive, assorbite dai vasi sanguigni contenuti nei villi,
giungono al fegato da cui vengono distribuite al resto del corpo
Condizioni patologiche
Incidenza
Ernie
35%
Aderenze
30%
Invaginazioni e volvoli
20%
Tumori
10%
Lesioni vascolari
0.5%
fuoriuscita di una parte di intestino
ricoperto da sierosa
attraverso un orificio anatomicamente preformato
Congenite
Si distinguono in
Acquisite
Ombelicali
Inguinali + criptorchidee
Da debolezza
Da sforzo
Il viscere che protrude può rimanere intrappolato ed andare incontro ad ischemia e necrosi
Ernie addominali
Aderenze e volvoli
Occlusioni dell’arterie mesenteriche
L'infarto intestinale è la necrosi di un tratto di intestino
provocata da un disturbo vasomotorio o
dall'occlusione della circolazione arterovenosa mesenterica
Intestino posteriore o crasso
Sfintere ileo-cecale
Colon
Retto
Movimenti del colon propulsivi e non propulsivi
Riassorbimento di acqua e elettroliti;
Compattazione del contenuto intestinale in feci;
Assorbimento di vitamine;
Accumulo del materiale fecale
Fatti psichici sembrano influenzare la motilità del colon
Sono ritenuti responsabili del cosiddetto colon irritabile
Colpisce circa il 20% della popolazione ( forse anche 30%)
Crampi, Borborigmi, Meteorismo, vere e proprie coliche addominali,
diarrea o stitichezza,
sono una serie di sintomi che si riconducono
alla nota IBS ovvero Sindrome del Intestino Irritabile.
Colon irritabile
Sindrome caratterizzata da discinesia del colon e disturbi GI
dolori addominali in assenza di alterazioni strutturali evidenti
Frequente sotto i 45 aa
Meccanismi fisiopatologici non chiari:
alterata attività mioelettrica porta a spasmo della muscolatura
con alterato svuotamento dell’intestino
Ruolo del SNC
Esacerbazione dei sintomi in periodi di stress
Nel tratto GI le ghiandole secretorie
hanno due funzioni fondamentali:
Secernono enzimi digestivi lungo tutto il
tratto, dalla bocca all’intestino
Secerenono muco a funzione lubrificante
In generale le secrezioni digestive
avvengono solo in presenza di cibo e sono
differenti a seconda del tipo di cibo
presente.
La secrezione avviene ad opera delle ghiandole salivari
che producono 800-1500ml/die
La saliva ha un pH compreso fra 6 e 7.
contiene grandi quantità di bicarbonato e potassio.
sodio e cloro sono molto meno concentrati che nel plasma
Secrezione sierosa che contiene ptialina.
Secrezione mucosa che contiene mucina
Paramixovirus: parotite
Calcoli
Stenosi esofagee, perdita di saliva, deficit elettrolitico di Na e K
Esistono cellule muco-secernenti
sempre a funzione protettiva e lubrificante
e
ghiandole tubulari che sono:
Ghiandole ossintiche o gastriche:
superficie interna del corpo e del fondo.
secernono pepsinogeno (cellule peptiche o principali),
HCl e fattore intrinseco (cellule ossintiche o parietali).
Ghiandole piloriche:
sono nell’antro e secernono muco protettivo, pepsinogeno e gastrina.
Il volume giornaliero di liquido è di 3l e il ph 1.5
Il contenuto gastrico non esercita danno sulla mucosa
Le lipoproteine della membrana plasmatica e le giunzioni intercellulari la proteggono
E’ possibile la diffusione di sostanze non ioniche, quali:
Ac acetico, propionico, butirrico, detergenti naturali (Sali biliari e lisolecitine),
Etanolo >10%
Ac salicilico e acetilsalicilico
Gastriti
Alterazioni della barriera gastrica
Iperemia e edema della mucosa
Infiltrato di linfociti, macrofagi, occasionalmente neutrofili e eosinofili
Nella mucosa e lamina propria
Le gastriti possono essere classificate: Acute e Croniche
Acidi alifatici:
Detergenti naturali:
Ac.acetico
Propionico
Butirrico
Sali biliari
Lisolecitine
Gastriti acute
Helicobacter Pylori
Alcol
Acetilsalicilico
I
II
III
Ca, PGE
Ruolo delle Prostaglandine:
rilascio di muco e bicarbonato
inibisce la secrezione di cellule parietali
mantiene il flusso sanguigno nella mucosa
restituzione di cellule epiteliali
L’Ulcera Peptica indica una lesione rotondeggiante
che si approfonda nella sottomucosa fino alla mucosa del tratto digestivo
con interessamento dell’epitelio, della tonaca propria,
della muscularis mucosae e della sottomucosa.
•
Ha andamento cronico, è spesso solitaria e può interessare qualsiasi tratto del tubo digerente
che sia esposto alla azione aggressiva della secrezione cloridro-peptica.
•
Il 10 % della popolazione occidentale ha avuto nel corso della propria vita un’ulcera peptica.
•
L’incidenza è dello 0.3 % per anno.
•
Il rapporto maschi/femmine è di 3:1
•
La mortalità per ulcera peptica si è ridotto dal 3.1 – 3.5 all’1 per 100.000 abitanti.
Fattori di rischio
Fattori genetici
– concordanza del 50 % in caso di gemelli omozigoti
– Presente nel 20 – 50 % dei familiari con UP
– Rischio aumentato nei soggetti 0 positivi e associazione con alcuni
sottotipi dell’HLA (B5, B12, Bw35)
Fattori ambientali
– Fumo di sigaretta
– Helicobacter Pylori presente nell’80 % delle UG e 95 % delle UD
– FANS
– Fattori dietetici ed alcool
Fattori psicologici
Stress
– Shock, Ustioni, Gravi traumi
Fattori difensivi
Muco
Bicarbonati
Prostaglandine
Vascolarizzazione
Fattori lesivi
Acido
Pepsina
Ridotta secrezione di bicarbonati
Helicobacter Pylori
Helicobacter pylori:
risiede facilmente nella mucosa gastrica
induce danno alla mucosa
inibisce le difese dell’ospite
Ureasi
permette la batterio di colonizzare lo stomaco
((genera NH3 e aumenta il pH)
Il batterio produce fattori chemotattici per
PMN e monociti
Cag A induce la produzione di citochine
Possibile meccanismo di danno alla mucosa indotto da NSAI
Nausea, dispepsia
serie complicazioni GI
ulcera (3-4%)
• Dolore epigastrico spesso attenuato dall’assunzione del cibo o di
antiacidi.
• Insorge in genere a digiuno.
• Possono essere presenti molti sintomi aspecifici quali:
– Pirosi
– Anoressia
– Gonfiore epigastrico
– Nausea più o meno accompagnata da vomito
Complicanze
Circa 1/3 dei pazienti presenta una complicanza nel corso della propria storia clinica.
Emorragia: 15 – 20 % delle UD e 10 % delle UG
Perforazione-Penetrazione: 10 % delle UD e 5 % delle UG
Stenosi: 5 % delle UD
La quantità di fluido assorbita giornalmente
a livello del tratto gi è di circa 8-9 litri,
di cui la maggior parte è assorbita
nel piccolo intestino.
Valvulae conniventes: estendono la superficie di assorbimento di tre volte
Villi intestinali: protrudono dalle valvulae conniventes aumentando la superficie di
assorbimento di 10 volte
Orletto a spazzola degli enterociti:sono circa 1000 microvilli per ogni cellula e
aumentano la superficie di assorbimento di altre 20 volte.
Maldigestione: alterata digestione dei nutrienti
nel lume intestinale
nella sede finale digestiva del “brush border” di membrana delle
cellule epiteliali della mucosa del piccolo intestino
insieme di sintomi clinici ed ematochimici sostenuti da
una mancata o difettosa assimilazione di uno o più nutrienti
dovuta ad un’alterazione della digestione e/o dell’assorbimento
specifico o generalizzato
Riduzione
della superficie assorbente
(celiachia, intestino corto)
Alterazioni della motilità
(sindrome post-gastrectomia,
farmaci procinetici o lassativi)
Insufficiente tempo di contatto
substrato-mucosa
MALASSORBIMENTO
La diarrea è un aumento del contenuto di acqua nelle feci che si traduce in
un aumento della fluidità e del peso delle feci stesse (> 200 g/24 h) e
della frequenza delle evacuazioni.
Può essere:
acuta se dura da meno di 4 settimane
Infezioni o parassitosi nel 70 % dei casi
Intossicazioni alimentari, intolleranze, allergie, farmaci, radiazioni,
ischemia intestinale, malattia diverticolare nel 30 % dei casi
cronica se dura da più di 4 settimane
Infiammatorie:
colite ulcerosa, morbo di Crohn (rare)
Non infiammatorie
colon irritabile, deficit di lattasi, assunzione cronica di
lassativi, tumori endocrini, alcool, malassorbimento di Sali
biliari, pancreatiti croniche, carcinomi del pancreas,
resezione gastrica, colecistectomia
Queste disaccaridasi se presenti in quantità insufficienti
per la digestione dei disaccaridi,
inducono
situazioni di intolleranza che si manifestano con vomito, diarrea ed altri sintomi.
Fra queste la più nota intolleranza è quella per il lattosio
dovuto ad una deficienza della lattasi,
che è stata ampiamente riscontrata in tutte le popolazioni.
La lattasi viene sintetizzata a partire dalla vita fetale e
raggiunge livelli massimi alla nascita per poi diminuire progressivamente
secondo fattori legati soprattutto a cause genetiche
e non alla quantità di lattosio presente nella dieta come comunemente si crede.
La celiachia è considerata una intolleranza intestinale permanente
il suo innesco richiede sia elementi esogeni
il GLUTINE
sia fattori genetici
Si manifesta:
Infiammazione cronica dell’intestino tenue,
atrofia dei villi e appiattimento della mucosa intestinale
spesso caratterizzata da un malassorbimento
Villi intestinali: normali
infiltrati
atrofici
• Epidemiologia
• colpisce da 1:30 a 1:300 individui
• rapporto uomo/donna pari a 1:2
• età di insorgenza:
primi mesi d’infanziia con sintomi cllassici: diarrea e malassorbimento.
età adultà con un più ampio spettro di sintomi: anemia sideropenica;
affaticamento, depressione, disturbi neurologici e infertilità.
Manifestazioni cliniche:
•Classica:
completamente espressa istologicamente e associata a
sintomi del malassorbimento globale (diarrea, dimagrimento,meteorismo,dolore addominale etc.).
•Atipica:
completamente espressa istologicamente e associata ai sintomi atipici.
•Silente:
completamente espressa istologicamente ma in soggeti asintomatici.
•Latente:
architettura dei villi normale con sviluppo successivodell’atrofia della mucosa.
•Potenziale:
architettura dei villi normale ma alterazioni compatatibile con celiachia e predisposizione genetica.
Eziologia multifattoriale
Ambiente
Geni
Alta prevalenza della malattia
(10%) tra i fratelli di pazienti celiaci
ed elevata concordanza
tra i gemelli monozigoti (75%)
VIRUS
HLA: DR3,DRW2 e B8
Non HLA:geni mappano sul cromosoma 2:
CTLA4,CD28 (prodotti ruolo
chiave attivazione linfociti T e B)
•geni mappano sul cromosoma 5:
T-h2, IL12B, Tim, INF- e IL-18
•geni che mappano sul cromosoma 6:
metalloproteasi (MMP-1 e 3)
Gliandina:
una componente del glutine
si trova anche
nel grano, orzo, segale e avena
Immunità
BATTERI
•DIAGNOSi: dosaggio sierologico degli anticorpi
ANTIGLIADINA (AGA)
ANTIENDOMISIO (EMA)
ANTI-TRANSGLUTAMINASI (ANTI-tTG)
BIOPSIA INTESTINALE
La degenerazione dei villi conduce al malassorbimento di:
1. Carboidrati (diarrea, proliferazione batterica)
2. Proteine (deficit proteico, soprattutto AA essenziali, scarso
accrescimento)
3. Lipidi (steatorrea: accumulo di grassi e nitrogeno nelle feci
4. Ferro e vit. B12 (Hb bassa, anemia sideropenica)
Alimentazione unica forma di cura
Nuovi approcci alla terapia
Il pancreas esocrino produce in 24 ore
1000 – 3000 ml di succo a pH alcalino (7.9 – 8.6)
Il secreto pancreatico è composto:
97 % da acqua ed elettroliti
E’ secreto dalle cellule duttali e centroacinari
Il principale soluto è il bicarbonato
Il bicarbonato è secreto in concentrazione 4 – 5 volte maggiore rispetto al sangue
neutralizza l’acido proveniente dallo stomaco (8 – 18 gr/24 h)
Il bicarbonato determina un pH duodenale ottimale per l’attività degli enzimi (6.8)
3 % da proteine (enzimi digestivi)
E’ secreto dalle cellule zimogene
Componente proteica
Enzimi proteolitici Endopeptidasi (Tripsina, Chimotripsina, Elastasi)
Esopeptidasi (Carbossipeptidasi A e B) Enzimi glicolitici
Alfa amilasi Enzimi lipolitici Lipasi pancreatica
Tutti gli enzimi vengono secreti come proenzimi e sono attivati nel lume intestinale
dalle enterochinasi presenti sull’orletto a spazzola
• E’ una infiammazione acuta del pancreas dovuta
alla attivazione intraparenchimale degli enzimi
pancreatici.
• Presentazione clinica
– Forme lievi (pancreatite edematosa)
• E’ la forma più frequente: 80 % dei casi
• In genere autolimitante in 7 – 15 giorni
– Forme gravi
emorragica)
(pancreatite
necrotico
–
• Comportano il coinvolgimento di altri organi e si
associano ad elevata mortalità