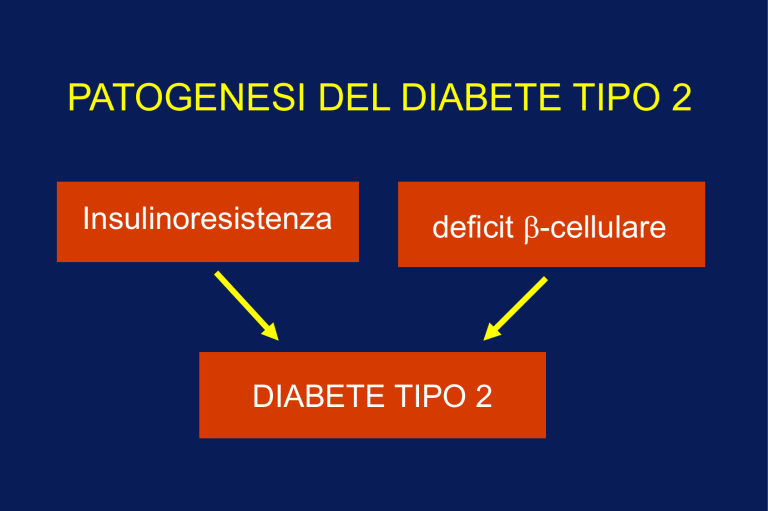
PATOGENESI DEL DIABETE TIPO 2
Insulinoresistenza
deficit -cellulare
DIABETE TIPO 2
INSULIN RESISTANCE: THE ORIGIN OF
SEVERAL ABNORMALITIES IN TYPE 2 DIABETES
AND THE METABOLIC SYNDROME
Hypertension
Thrombophilia
Hyperglycemia
Hyperuricemia
Dyslipidemia
INSULIN RESISTANCE
INSULIN RESISTANCE
INSULIN RESISTANCE
COMPLICANZE CRONICHE DEL DIABETE
Microangiopatia
- retinopatia ---> cecità
- nefropatia ---> insufficienza renale
Macroangiopatia
- infarto, ictus, vasculopatia arti inferiori e carotidi,
gangrena e amputazioni, etc.
Neuropatia
- sensitiva (dolori e perdita di sensibilità)
- motoria (paralisi, atrofia muscolare)
- autonomica (alterato assorbimento nutrienti,
ipotensione ortostatica, aritmie, morte improvvisa,
piede diabetico, etc.)
TERAPIA FARMACOLOGICA
DEL DIABETE
• Insulina*
• Ipoglicemizzanti orali
– stimolanti la secrezione insulinica*
– sensibilizzanti all’azione insulinica
– interferenti con l’assorbimento intestinale dei
carboidrati
*: possono causare ipoglicemia
Esercizio fisico nel diabete
- implicazioni • Effetti benefici dell’esercizio fisico sulla
malattia (prevenzione, terapia, complicanze)
• Alterazioni nell’adattamento all’esercizio fisico
legate al diabete, all’insulinoresistenza e alla terapia
• Rischi legati alle complicanze già presenti
Problematiche specifiche dell’anziano
Glucosio
Lattato
Corpi chetonici
Contributo percentuale dei diversi substrati come
fonte energetica durante esercizio fisico
100
Glicogeno
muscolare
FFA ematici
75
Glucosio ematico
50
25
0
glicogeno
1
2
captazione di
glucosio + FFA
3
4
ore
captazione glucosio
captazione FFA
Glicemia (mg/dl)
180
100
NORMALE
8
12
16
20
24
ore
Principali ormoni coinvolti
nell’omeostasi glicemica
Glucagone
Catecolamine
Cortisolo
GH
Insulina
iperglicemia
ipoglicemia
REGOLAZIONE INSULINICA
DELL'UTILIZZO DI GLUCOSIO
- Tessuti insulinodipendenti (muscolo,
grasso, fegato):
tessuti di deposito, possono utilizzare
glucosio solo in presenza di insulina
- Tessuti non insulinodipendenti
(sistema nervoso, globuli rossi):
tessuti vitali, utilizzano glucosio anche in
assenza di insulina
REGOLAZIONE ENDOCRINA
DELL’OMEOSTASI GLUCIDICA
Ormoni controinsulari
Insulina
FEGATO
_
SANGUE
Glucosio
+
_
+
MUSCOLO/
TESS. ADIP.
SNC/GR
REGOLAZIONE ENDOCRINA
DELL’OMEOSTASI GLUCIDICA
Ormoni controinsulari
Insulina
FEGATO
SANGUE
Glucosio
+
_
+
_
MUSCOLO/
TESS. ADIP.
SNC/GR
INTESTINO
Principali risposte ormonali
all’esercizio fisico
Aumentano:
Glucagone
Catecolamine
Cortisolo
GH
iperglicemia
Si riduce:
Insulina
ipoglicemia
REGOLAZIONE ENDOCRINA DELL’OMEOSTASI
GLUCIDICA DURANTE ESERCIZIO FISICO
Ormoni controinsulari
Insulina
FEGATO
+
_
+
_
SANGUE
TESSUTI
INSULINODIP.
Glucosio
MUSCOLO
CHE LAVORA
SNC/GR
FATTORI CHE AUMENTANO LA
CAPTAZIONE MUSCOLARE DI
GLUCOSIO DURANTE ESERCIZIO
- Aumento del flusso sanguigno ai muscoli
in attività
- Apertura dei capillari con aumento del letto
vascolare
- Reclutamento di trasportatori del glucosio
(GLUT-4)
Effetto dell’insulina e della contrazione sui GLUT-4
Insulin
• • ••
Exercise
Glucose
• • • •• • • •
• • ••••
•
paracrine
Plasma
membrane
Autocrine
IRS-1
?
PI3-kinase
Rab4
•
•
(no adenosine?)
•
•
• •
• •
• •
contraction
?
MAPK/JNKp38
Chronic adaptations?
GLUT4 Vesicles
calcium
Transverse
tubule
Sarcoplasmatic reticulum
Trasporto (nmol/g min)
Curve dose-risposta fra concentrazione di glucosio
e trasporto del glucosio nel muscolo in vitro
contrazioni+insulina
400
300
riposo+insulina (10mU/ml)
contrazioni (48/min)
200
100
riposo
citocalasina B
0
0
10
20
glucosio (mmol/l)
30
(da Nesher et al, 1985)
EFFETTI DELLA CONTRAZIONE SUL
TRASPORTO DEL GLUCOSIO NEL
MUSCOLO
Aumentato
rapporto
AMP/ATP
Attivazione
Kinasi AMPdipendente
Traslocazione
GLUT4
Principali risposte ormonali
all’esercizio fisico
Aumentano:
Glucagone
Catecolamine
Cortisolo
GH
iperglicemia
Si riduce:
Insulina
ipoglicemia
Regolazione endocrina della mobilizzazione
delle riserve energetiche
Catecolamine
T. adiposo
Lipolisi
acidi grassi
GH
Glucagone
Fegato
glicogenolisi
chetogenesi
neoglucogenesi
chetoni glucosio
Cortisolo
Muscolo
Proteolisi
aminoacidi
GH
Produzione ATP
Sintesi proteica
Ruolo degli ormoni controinsulari
nell’adattamento all’esercizio fisico
Effetti emodinamici
• aumento gettata cardiaca
• ridistribuzione del flusso sanguigno
Effetti metabolici
• aumento glicogenolisi muscolare
• aumento produzione epatica di glucosio
• aumento lipolisi e chetogenesi
• riduzione utilizzazione del glucosio
Effetti ventilatori
• broncodilatazione
• aumento frequenza respiratoria
Significato della riduzione dell’insulinemia
nell’adattamento all’esercizio fisico
• favorisce l’effetto di stimolo degli ormoni
controinsulari su produzione epatica di
glucosio e lipolisi
• modula l’effetto iperglicemizzante degli
ormoni controinsulari
• riduce la captazione di glucosio nei
muscoli non impegnati nella contrazione
• non impedisce l’aumento della captazione
di glucosio nel muscolo in attività
Effetti acuti dell’esercizio fisico sulla
produzione e utilizzazione di glucosio
• Aumento utilizzazione muscolare di glucosio,
malgrado la riduzione dei livelli di insulina
(aumento sensibilità periferica all’insulina)
• Aumento produzione epatica di glucosio
(glicogenolisi + neoglucogenesi), a bilanciare
l’aumentato consumo e garantire l’apporto del
substrato per muscolo e SNC
• Graduale sostituzione del glucosio con gli acidi
grassi come substrato energetico muscolare
• Nell’esercizio protratto riduzione progressiva della
glicemia
DIABETE MELLITO
Tipo 1 :
carenza assoluta di insulina
- esordio in genere in età giovane
- peso in genere normale
Tipo 2 :
carenza relativa + inefficacia
dell’insulina (insulinoresistenza)
- esordio in genere in età adulta/senile
- spesso associato a obesità
DIABETE MELLITO
Tipo 1 :
carenza assoluta di insulina
- esordio in genere in età giovane
- peso in genere normale
Tipo 2 :
carenza relativa + inefficacia
dell’insulina (insulinoresistenza)
- esordio in genere in età adulta/senile
- spesso associato a obesità
Il soggetto con diabete tipo 1 può fare
attività fisica?
Steve Redgrave
5 volte oro olimpico
(1984,1988,1992,1996,2000)
Diabete tipo 1
E’ utile che il soggetto con diabete
tipo 1 faccia attività fisica?
Effetti dell’esercizio fisico su insulinemia e
glicemia nel diabete tipo 1
riposo
esercizio
insulinemia (mU/l)
insulina/colazione
glicemia (mmol/l)
.
insulina/colazione
.
.
esercizio
esercizio
16
12
12
9
8
6
4
3
0
0
0
40
minuti
80
120
160
0
40
minuti
80
120
160
(Ronnemaa e Koivisto, 1988)
Mortalità a 7 anni in pazienti diabetici di tipo 1 (n=548)
suddivisi in quintili di attività fisica
25
20
p=0.001
%
15
10
5
0
1
2
3
4
Quintili di attività fisica
5
(Moy et al, 1993)
REGOLAZIONE ENDOCRINA
DELL’OMEOSTASI GLUCIDICA
Ormoni controinsulari
Insulina
FEGATO
_
SANGUE
Glucosio
+
_
+
MUSCOLO/
TESS. ADIP.
SNC/GR
Insulina esogena
Principali fattori che influenzano la risposta
glicemica all’esercizio nel diabete tipo 1
• terapia insulinica
– tipo di insulina e dose
– distanza di tempo dalla somministrazione
– sito di iniezione (evitare arto esercitato)
• controllo metabolico del momento
• alimentazione prima e durante l’esercizio
• intensità e durata esercizio
• temperatura esterna
Andamento dell’insulinemia durante
esercizio nel diabete insulino-trattato
insulinemia
iperinsulinemia
normoinsulinemia
(stabile)
soggetto non diabetico
ipoinsulinemia
durata esercizio
Inconvenienti di un deficit di
insulina durante esercizio fisico
• ridotta captazione di glucosio nel muscolo che
lavora, con scadimento della performance
• mancato bilanciamento effetto iperglicemizzante degli ormoni controinsulari, con aumento
della glicemia
• eccessiva mobilizzazione di acidi grassi, con
aumentata sintesi chetoacidi e rischio acidosi
Inconvenienti di un eccesso di
insulina durante esercizio fisico
• aumento captazione di glucosio indotto dalla
attività muscolare, con rischio di ipoglicemia
(che persiste anche dopo l’esercizio)
• inibizione mobilizzazione acidi grassi, con
ridotta disponibilità di substrati energetici
alternativi al glucosio
Principali fattori determinanti il tipo di risposta della
glicemia all’esercizio in pazienti con diabete tipo 1
• Riduzione della glicemia
- iperinsulinemia relativa
- esercizio protratto (>30-60 min) o intenso
- distanza dal pasto > 3h/mancanza di spuntini
• Glicemia stabile
- esercizio di breve durata
- insulinemia e alimentazione adeguate
• Aumento della glicemia
- ipoinsulinemia
- esercizio estenuante
- eccesso di carboidrati prima/durante esercizio
Esercizio fisico e diabete tipo 1
Principi fondamentali da seguire
•
•
•
•
•
•
Avere una buona conoscenza della malattia e degli
effetti dell’esercizio
Intensificare l’autocontrollo in occasione
dell’esercizio per prevenire effetti metabolici
sfavorevoli e per saggiare la risposta individuale
allo sforzo e ai provvedimenti adottati
Assumere supplementi di carboidrati nel corso
dell’esercizio in caso di sforzo protratto o di
sintomi di ipoglicemia
Sottoporsi a controlli medici regolari
Rendere nota la malattia ad un compagno/allenatore
Evitare sport particolari (roccia, immersione subacquea)
Attività fisica e diabete
Adattamento della terapia
- Ridurre la dose di insulina precedente ed
eventualmente successiva all’esercizio fisico,
tenendo presente il valore della glicemia
- Se la riduzione non è possibile, prevedere un
aumentato consumo di glucosio e compensarlo, se
necessario, con aumentata introduzione di
carboidrati
- Sperimentare le reazioni individuali all’esercizio
fisico e verificare la risposta ai vari aggiustamenti
adottati
Attività fisica nel diabete insulino-trattato
- automonitoraggio -
• controllare le urine prima (chetonuria e glicosuria)
• controllare la glicemia prima (se possibile durante)
e dopo
Attività fisica e diabete tipo 1
Norme pratiche generali
- controllare la glicemia e la chetonuria prima di
iniziare l’esercizio fisico
• con chetonuria: NO ESERCIZIO FISICO
• con glicemia non elevata: INGERIRE CHO
- Attenzione all’ipoglicemia durante e dopo:
al primo segno di malessere assumere
bevande zuccherate o caramelle
Esercizio fisico programmato nel
diabete insulino-trattato
1. Ridurre la dose di insulina pronta precedente
2. Iniziare l’attività fisica 1-2 ore dopo il pasto
3. Iniettare l’insulina in zone non interessate
dall’attività fisica
4. Nelle ore successive assumere un supplemento
di carboidrati, se necessario (misurare glicemia)
Esercizio fisico non programmato nel
diabete insulino-trattato
1. Se la glicemia è vicina alla norma, ingerire CHO
subito e quindi ogni 20-30 minuti
2. Se la glicemia e sopra la norma, iniziare l’esercizio
e assumere CHO dopo 20-30 minuti
3. Se l’esercizio fisico è intenso e protratto, ridurre
la dose insulinica successiva e/o aumentare
l’apporto di CHO
DIABETE MELLITO
Tipo 1 :
carenza assoluta di insulina
- esordio in genere in età giovane
- peso in genere normale
Tipo 2 :
carenza relativa + inefficacia
dell’insulina (insulinoresistenza)
- esordio in genere in età adulta/senile
- spesso associato a obesità
Esercizio fisico nel diabete tipo 2
- elementi da tenere presenti • Effetti benefici dell’esercizio fisico sulla
malattia (prevenzione, terapia) e sui fattori
di rischio CV spesso associati
• Alterazioni nell’adattamento all’esercizio fisico
legate al diabete e all’insulinoresistenza
• Rischi legati alle complicanze già presenti
Problematiche specifiche dell’anziano
PREVALENZA DEL DIABETE IN RAPPORTO ALL’ ETA’
20
Mirano Study (20-59 anni – con OGTT)
Brunico Study (40-80 anni – con OGTT)
Vicenza Study (tutte le età)
Verona Study (tutte le età)
15
% 10
5
0
≤9
10-19
20-29
30-39
anni
40-49
50-59
60-69
≥ 70
Effetti di una singola seduta di esercizio sulla
omeostasi glucidica
• Aumento dell’utilizzazione del glucosio
• Aumentata sensibilità all’insulina per la
captazione del glucosio
Gli effetti possono persistere per diverse ore
dopo la cessazione dell’esercizio
Modificazioni della glicemia e dell’insulinemia durante
esercizio fisico prolungato in pazienti con diabete tipo 2
8
Glicemia (mmol/l)
7
Insulinemia (mU/l)
25
20
diabetici
6
diabetici
15
5
10
4
3
-15 0
controlli
controlli
30
60 90 120 150 180
minuti
5
-15 0
60
120
minuti
(Devlin et al, 1987)
180
Effetti metabolici a lungo termine
dell’esercizio fisico aerobico
• Aumento
della sensibilità insulinica
aumento massa magra
aumento capillarizzazione muscolare
aumento trasportatori di glucosio nel muscolo
aumento attività glicogeno-sintasi
• Modificazioni anti-aterogene del profilo lipidico
aumento colesterolo HDL
riduzione trigliceridi
riduzione colesterolo LDL (specie LDL piccole dense)
Peculiarità del diabete tipo 2 in relazione
all’esercizio fisico
• L’esercizio ha effetti benefici sui meccanismi
patogenetici della malattia e sui fattori di rischio
cardiovascolare associati al diabete: è uno
strumento di cura.
•
Non vi è ipoinsulinemia assoluta: difficilmente
l’esercizio può precipitare uno scompenso
metabolico.
•
L’eventuale
iperinsulinemia
è
in
genere
conseguenza dell’insulinoresistenza e si riduce
con il miglioramento della sensibilità insulinica
(non è così se farmaco-indotta)
CRITERI DIAGNOSTICI DEL DIABETE MELLITO E DELLE ALTRE
CATEGORIE DI ALTERATA REGOLAZIONE GLICEMICA
Concentrazione di glucosio
nel plasma venoso (mg/dl)
Diabete mellito
Digiuno ≥126
Digiuno <126 ma 2-h OGTT ≥200
Ridotta tolleranza glucidica Digiuno<126 e 2-h OGTT 140-199
Alterata glicemia a digiuno
Digiuno 110-125
(prescinde da OGTT)
Normalità
Digiuno <110 e 2-h OGTT<140
Cambiamenti nel peso e nell’attività fisica in 3234 soggetti con IGT
assegnati a un programma intensivo di modifica dello stile di vita*,
metformina o placebo
4
Attività fisica (MET.h / settimana)
peso (kg)
8
Stile di vita
2
Placebo
6
0
-2
4
Metformina
-4
-6
-8
Metformina
Stile di
vita
0 0.5 1.0 1.5 2.0 2.5 3.0 3.5 4.0
anni
2
Placebo
0
* dieta ipocalorica ipolipidica (obiettivo: calo ponderale
≥7%) + attività fisica moderata ≥150 min/settimana
0 0.5 1.0 1.5 2.0 2.5 3.0 3.5 4.0
anni
Diabetes Prevention Program, NEJM 2002
Effetto della modifica dello stile di vita o della terapia
con metformina sulla comparsa di diabete tipo 2
in 3234 soggetti con IGT
40
Placebo
p<0.001
Metformina
(%)
30
Stile di vita
20
10
0
0 0.5 1.0 1.5 2.0 2.5 3.0 3.5 4.0
anni
Diabetes Prevention Program, NEJM 2002
Correlazione tra controllo glicemico, durata del diabete e retinopatia diabetica
Tasso di progressione della retinopatia
(Adattata da : The Diabetes Control and Complications Trial Research Group, 44:968, 1995)
24
Media HbA1c = 11%
10%
9%
20
16
12
8%
8
7%
4
0
1
2
3
4
5
6
Durata del follow-up (anni)
7
8
9
UKPDS - GLUCOSE CONTROL STUDY
AGGREGATE CLINICAL ENDPOINTS
Relative risk & 95%CI
p CI 0.3
1
RR
1.8
Any diabetes-related endpoint 0.88 0.029
Diabetes-related deaths
0.90 0.34
All-cause mortality
0.94 0.44
Myocardial infarction
0.84 0.052
Stroke
1.11 0.52
Microvascular
0.75 0.0099
•
•
•
•
•
•
Favours Favours
intensive conventional
PREVALENZA DI DISORDINI METABOLICI
NEL DIABETE TIPO 2
(Verona NIDDM Complications Study, n=1780)
80
%
60
40
20
0
Sovrappeso
e obesità
Adiposità
centrale
Ipertensione Dislipidemia
arteriosa
SINDROME METABOLICA
E ATEROSCLEROSI
obesità
centrale
iperglicemia
dislipidemia
ipertensione
ATEROSCLEROSI
flogosi
cronica
disfunzione
endoteliale
stress
ossidativo
trombofilia
Probabilità di CHD in 8 anni (%)
RISCHIO E FATTORI DI RISCHIO PER MALATTIE
CARDIOVASCOLARI IN MASCHI DIABETICI DI ETA’ >40 anni
(Framingham Study, 1979)
60
50
46 %
40
30
2% nei non-diabetici
senza fattori di rischio
33 %
32 %
20
10
non
diabetici
8%
3%
0
Fumo
P.A. sistolica
-
-
-
+
135
195
195
195
Colesterolo
185
185
336
336
Perché consigliare l’attività fisica
al soggetto diabetico?
• Migliora il controllo glicemico
• Migliora il profilo cardiovascolare
• Riduce l’incidenza delle complicanze croniche
• Migliora l’aspettativa di vita
• Migliora il senso di benessere psico-fisico
Effetti favorevoli dell’esercizio fisico sui fattori di
rischio cardiovascolare nel diabete tipo 2
•
•
•
•
•
•
•
Riduzione glicemia
Aumento sensibilità insulinica
Riduzione colesterolo LDL e trigliceridi
Aumento colesterolo HDL
Riduzione tessuto adiposo, specie viscerale
Riduzione fattori pro-coagulanti
Controllo dell’ipertensione (lieve)
Riduzione mortalità cardiovascolare
OBIETTIVI TERAPEUTICI
per la riduzione del rischio cardiovascolare nel diabete
mellito di tipo 2
•
•
•
•
•
•
•
•
Riduzione di peso corporeo e obesità viscerale
HbA1c < 7.0 %
Colesterolemia LDL < 100 mg/dl
Colesterolemia HDL > 40 mg/dl
Trigliceridemia < 150 mg/dl
Pressione arteriosa < 135/85 mmHg
Sospensione del fumo
Attività fisica ( > 10 MET)
Effetti del training sul metabolismo
energetico
• Aumento dell’ossidazione dei lipidi
• Diminuzione relativa dell’utilizzazione
del glucosio
• Minore produzione di acido lattico
Attività fisica raccomandata
nel diabete tipo 2
Intensità
Durata
Frequenza
Tipologia
40-60% VO2max
30 – 60 minuti/seduta
Almeno 3-4 volte alla settimana
(preferibilmente tutti i giorni)
Aerobica
CONTRIBUTO DEL GLUCOSIO E DEGLI FFA COME
FONTE ENERGETICA IN RAPPORTO ALLA
INTENSITA’ DELL’ ESERCIZIO
GLUCOSE
glucosio
acidiFFA
grassi
Ra Glucosio e FFA
(µmol·kg-1·min-1)
60
50
40
30
20
10
0
% VO2 max
10
20
30
40
50
60
70
80
90
100
da Brooks e Trimmer, J Appl Physiol 80: 1073, 1996
Rischi connessi con l’esercizio fisico
nel diabete tipo 2
Aggravamento complicanze croniche
severe (retinopatia, piede diabetico)
Evento cardiovascolare acuto
• cardiopatia ischemica (silente!)
• neuropatia autonomica
PERCENTUALE DI SOGGETTI DIABETICI CHE
HANNO RAGGIUNTO IL LIVELLO RACCOMANDATO
DI ATTIVITA’ FISICA E STIME DI ATTIVITA’ MEDIA
DOPO 2 ANNI DI ATTIVITA’ EDUCATIVA INTENSIVA
Intervento
80
60
40
20
0
% >10 MET-h/week
Controllo
30
20
10
0
p<0.01
MET-h/week
Di Loreto et al, 2003
Modificazioni osservate in base al livello di attività fisica raggiunto (MET)
0
1-10
11-20
21-30
31-40
> 40
Peso Kg
+ 0.8
+ 0.6
+ 0.1
- 2.2
- 3.0
- 3.2
Circonf. vita cm
+ 1.0
+ 1.0
- 0.9
- 3.8
- 5.5
- 7.1
HbA1c %
+ 0.03
- 0.06
- 0.44
- 0.88
- 1.11
- 1.19
PA max mmHg
- 1.8
- 1.5
- 6.4
- 5.5
- 6.6
- 9.2
PA min mmHg
- 4.6
- 2.4
- 2.9
- 4.8
- 5.3
- 7.1
Col. tot mg/dl
- 3.8
- 5.6
- 10.2
- 10.7
- 7.4
- 10.9
Col. LDL mg/dl
- 4.5
- 7.1
- 3.4
- 5.3
- 6.3
- 7.7
Col. HDL mg/dl
+ 0.1
+ 1.1
+ 2.9
+ 5.6
+ 10.4
+ 6.3
TG mg/dl
+ 3.4
+ 2.1
- 48.2
- 55.2
- 57.4
- 68.4
CHD %
+ 0.1
- 0.3
- 2.6
- 3.7
- 4.8
- 4.3
p<0.05
Di Loreto et al, Diabetes Care 2005
Massimo carico di lavoro permesso
nei diabetici
Senza complicanze
• Fino alla stanchezza
Con complicanze (clinicamente significative)
• I parametri cardiovascolari e
metabolici devono restare negli
intervalli di normalità
Position Statement 2004
American Diabetes Association
Exercise and Diabetes
• A graded exercise test may be helpful if a
patient…..is at high risk for underlying cardiovascular
disease, based on one of the following criteria:
- age > 35 years
- etc…..
• In patients planning to partecipate in low-intensity
forms of physical activity (<60% of max heart rate),
such as walking, the physician should use clinical
judgment id deciding whether to recommend an
exercise stress test.
Esercizio fisico e diabete tipo 2
Precauzioni generali da adottare
• Preferire attività aerobiche, regolari e non
superiori al 50-60% della VO2 max
• Sottoporsi a visita medica preliminare
• Effettuare autocontrollo glicemico in caso
di terapia farmacologica con insulina o
sulfoniluree
Interazione fra sulfoniluree ed esercizio sull’omeostasi glucidica nel diabete
Dopo assunzione di sulfonilurea (S)
Dopo 60’ di esercizio al cicloergometro (E)
Esercizio + sulfonilurea (E+S)
Glicemia (mmol/l)
11
10
9
8
7
6
70
60
130
50
E
S
*
70
minuti
Glibenclamide
0
esercizio
0
-60
Insulina (pmol/l)
80
190
E+S
40
20
0
-60
S
E+S
E
30
Glibenclamide
*
esercizio
0
70
minuti
130
190
(Larsen et al, Diabetes Care 1999)
Concentrazioni plasmatiche di FFA in 8 pazienti studiati in 3 occasioni:
dopo sulfonilurea (S), dopo esercizio fisico (E) e dopo esercizio fisico
combinato con sulfonilurea (E+S)
0.7
0.6
*
0.5
0.4
*
0.2
Glibenclamide
0.1
0.0
-60
*
0.3
*
*
*
*
*E
FFA (mmol/l)
E+S
S
*
esercizio
0
70
130
190
minuti
(Larsen et al, Diabetes Care 1999)
Attività fisica nella cura del diabete tipo 2
Indagini preliminari
Valutare la presenza e la gravità di:
1. Retinopatia
2. Nefropatia
3. Coronaropatia (forme silenti!) e macroangiopatia
4. Neuropatia somatica
5. Neuropatia autonomica
Position Statement - American Diabetes Association, 2004
Esercizio fisico e diabete
Raccomandazioni in presenza di retinopatia
Retinopatia non proliferante moderata-severa:
• evitare attività che possono incrementare marcatamente
la pressione arteriosa
Retinopatia proliferante:
• evitare qualsiasi attività strenua o che comporti una
manovra di Valsalva, colpi o scuotimenti bruschi
Position Statement - American Diabetes Association, 2004
Esercizio fisico e diabete
Raccomandazioni in presenza di neuropatia periferica
In caso di perdita della sensibilità al monofilamento:
• evitare attività che possono facilitare lesioni al piede
(jogging, step, cammino prolungato, etc)
• favorire nuoto, bicicletta, esercizi agli arti superiori, etc
Il problema della neuropatia autonomica
• Altera il compenso emodinamico allo sforzo
• Espone il paziente ad un elevato rischio
cardiovascolare e di lesioni al piede
• Non consente di utilizzare la frequenza cardiaca
come indice di intensità dello sforzo
• Comporta una ridotta capacità di contrastare e
percepire l’ipoglicemia
• Può provocare problemi digestivi con
incoordinazione temporale fra effetto dei farmaci e
assorbimento dei nutrienti
Opportuno non far superare livelli di attività fisica
percepiti come sforzo moderato
Position Statement of the American Diabetes
Association, 2004
Esercizio fisico e diabete
Raccomandazioni in presenza di neuropatia autonomica
• Considerare scintigrafia con tallio per valutare la
perfusione miocardica
• Monitorare attentamente la risposta pressoria allo
sforzo
• evitare attività strenue o in ambienti caldi o freddi,
porre attenzione all’idratazione
Position Statement of the American Diabetes
Association, 2004
Esercizio fisico e diabete
Raccomandazioni in presenza di nefropatia
• porre attenzione al controllo pressorio
Captazione di ossigeno durante esercizio al
cicloergometro nel diabete tipo 2 non complicato
VO2/ lavoro
VO2 max
12
35
*
25
*
20
15
10
ml x kg x min
ml x kg x min
30
9
6
3
5
0
0
controlli magri sedentari
controlli obesi sedentari
diabetici tipo 2 obesi sedentari
Regensteiner et al, 1998
Risposte all’esercizio submassimale nel
diabete tipo 2 non complicato
Lattacidemia
5
*
*
90
diabetici tipo 2
diabetici tipo 2
%
mmol/l
4
VO2/ VO2 max
3
controlli obesi
60
controlli magri
2
1
controlli magri
0
controlli
obesi
30
0
20 w
30 w
80 w
20 w
30 w
80 w
Regensteiner et al, 1998
Frazione di eiezione del ventricolo sinistro
in diabetici tipo 2 a riposo e durante handgrip
70
*
60
Controlli
T2DM
50
40
30
20
10
0
Resting
* p<0.01 vs controlli
Handgrip
Scognamiglio et al, 2004
Adiposità e VO2 max in soggetti magri normoglicemici
con familiarità di 1° grado per diabete tipo 2
Sensibilità
insulinica
12
30
80
VO2 max
*
70
9
60
6
cm2
*
20
40
10
3
20
ml/kg FFM x min
60
Kg/m2
IMGU (mg/kg FFM x min)
Adiposità
viscerale
BMI
*
50
40
30
20
10
0
0
controlli
familiari di diabetici
0
0
Nyholm et al, 2004
insulinoresistenza
diabete tipo 2
riduzione
attività fisica
Modificazioni della VO2 max dopo 3 mesi di
training nel diabete tipo 2 (3 h/w 70-85% max)
35
*
ml x kg x min
30
25
20
15
10
5
0
controlli magri
*
Base
Dopo training
p<0.05 vs altri gruppi
controlli obesi
diabetici
Brandemburg et al, 1999
Type 2 diabetes
• "Moderate weight training programs that utilize light
weights and high repetitions can be used for maintaining
or enhancing upper-body strength in nearly all patients
with diabetes.“
American Diabetes association
• "It is recommended that resistance training at least 2 days
per week should be included as part of a well-rounded
exercise program for persons with type 2 diabetes
whenever possible. A minimum of 8–10 exercises
involving the major muscle groups should be performed
with a minimum of one set of 10–15 repetitions to near
fatigue. Increased intensity of exercise, additional sets, or
combinations of volume and intensity may produce
greater benefits and may be appropriate for certain
individuals.“
American College of Sport Medicine
Elderly
• "High-resistance exercise using weights may be
acceptable for young individuals with diabetes, but not
for older individuals or those with long-standing
diabetes."
American Diabetes association
• "Because sarcopenia and muscle weakness may be an
almost universal characteristic of advancing age,
strategies for preserving or increasing muscle mass in the
older adult should be implemented.... Strength training, in
addition to its positive effects on insulin action, bone
density, energy metabolism, and functional status, is also
an important way to increase levels of physical activity in
the elderly."
American College of Sport Medicine
Attività fisica nella cura del diabete tipo 2
Norme generali
L’attività fisica è uno strumento di cura e
va fortemente incentivata
L’attività fisica intensa non è necessaria;
anche le passeggiate, effettuate con
regolarità, comportano vantaggi metabolici
L’attività fisica va comunque consigliata e
quantificata singolarmente
Principali effetti degli ormoni tiroidei
sul metabolismo intermedio
+
+
Pentosi
Glucosio
+
+
Glicogeno
+
Lattato/Piruvato
Trigliceridi
+
+
+
FFA
Acetil CoA
+
CO2 + H2O
Aminoacidi
Proteine
+
Azioni metaboliche generali
degli ormoni tiroidei
-aumento consumo di O2 e substrati
-aumento produzione e utilizzo ATP
-aumento produzione calore
aumento fabbisogno energetico
aumento dispersione di calore
aumento lavoro cardiaco a riposo
Ormoni tiroidei
ed esercizio fisico
Gli ormoni tiroidei controllano la produzione di
energia e numerosi aspetti della fisiologia
dell’unità neuromuscolare (modulazione sintesi
proteine contrattili, regolazione flussi ionici
transmembrana).
L’esercizio fisico sembra esercitare modeste
influenze sull’asse ipotalamo-ipofisi-tiroide.
Azioni degli ormoni tiroidei
a livello muscolare
• regolazione sintesi catene pesanti miosina
aumento isoenzima alfa e riduzione isoenzima beta
(prevalenza fibre tipo II, ad elevata attività ATP-asica
ed efficienza contrattile)
• aumento Ca-ATPasi
(potenziamento uptake del calcio nel reticolo
sarco-plasmatico con aumento contrattilità)
• aumento Na/K-ATPasi
(aumento efflusso cellulare di sodio con potenziamento
contrazione e aumento consumo O2 e termogenesi)
AZIONI DEGLI ORMONI TIROIDEI
SUL CUORE
• Dirette
– regolazione geni specifici
– regolazione canali del calcio
• Indirette
– sensibilizzazione alle catecolamine
– vasodilatazione periferica
– aumento volemia
Principali geni modulati direttamente
dagli ormoni tiroidei nei cardiomiociti
• Isoforma alfa della catena pesante della
miosina
• Ca2+ATPasi del reticolo sarcoplasmatico
• Adrenorecettore 1
Effetti emodinamici degli ormoni tiroidei
rilassamento
muscolatura liscia
vasale
T3
az. cronotropa
termogenesi
espressione
adrenorecettori 1
sensibilità alle
catecolamine
resistenze
vascolari
pressione
diastolica
sintesi Ca2+ ATPasi reticolo sarcoplasmatico
contrattilità
miocardica
rilassamento
diastolico
volemia e massa
eritrocitaria
gettata
cardiaca
pressione
sistolica
Effects of thyroid hormones on cardiac contractility
(evaluated by the preejection period)
Preejection period (ms)
140
P<0.0001
110
80
50
Hyperthyroid
Subclin.
Hyperthyroid
Control
Subclin.
Hypothryroid
Hypothyroid
Kahaly and Dillmann, Endocr Rev 2005
Prevalenza alterazioni funzione
tiroidea
Femmine
Maschi
Ipertiroidismo
2
0.2
Ipotiroidismo
6
0.8
Effetti avversi delle disfunzioni tiroidee
sull’apparato osteo-muscolare
Ridotta tolleranza allo sforzo
Osteoporosi (ipertiroidismo)
Miopatia (ipotiroidismo)
Manifestazioni cliniche dell’ipotiroidismo
correlate all’attività fisica
Debolezza, astenia
Dispnea da sforzo
Intolleranza all’esercizio fisico
Pseudoipertrofia muscolare
Cause di ridotta efficienza muscolare
nell’ipotiroidismo
• ridotta riserva cardio-vascolare
riduzione VO2 max
riduzione gittata cardiaca
aumento lattato
• alterazioni metaboliche
riduzione capacità di ossidazione substrati
• ridotta riserva polmonare
• alterata distribuzione flusso sanguigno
• miopatia
Meccanismi di ridotta efficienza
muscolare nell’ipotiroidismo
aumento fibre lente (tipo I)
alterata funzione ossidativa mitocondriale
riduzione ATP
riduzione fosfocreatina
diminuzione pH intracellulare
precoce esaurimento glicogeno
Manifestazioni cliniche
cardiovascolari dell’ipertiroidismo
- tachicardia sinusale
- ipertensione sistolica
- aritmie sopraventricolari
- dispnea da sforzo
SEGNI E SINTOMI DA ECCESSO DI CATECOLAMINE
E DI ORMONI TIROIDEI
Stato
iperadrenergico
Ipertiroidismo
Reversibilità con
-blocco
Frequenza cardiaca
SI
Gettata cardiaca
SI
Pressione arteriosa
variabile
Resistenze vascolari
variabile
differenziale
SI
SI
Contrattilità cardiaca
NO
Metabolismo basale
NO
Retrazione papebrale
SI
SI
SI
Labilità emotiva, ansietà
SI
SI
SI
Forza muscolare
SI
CONSEGUENZE FUNZIONALI
DELL'IPERTIROIDISMO
Aumento di:
- velocità flusso sanguigno
- output cardiaco a riposo
Diminuzione di:
- efficienza utilizzo O 2
- soglia anaerobica
- riserva contrattile
- capacità di lavoro
Manifestazioni cliniche dell’ipertiroidismo
correlate all’attività fisica
- tachicardia a riposo
- ridotta tolleranza allo sforzo
- debolezza muscolare (specie muscoli
prossimali ed estensori)
- riduzione masse muscolari
Meccanismi di ridotta efficienza
muscolare nell’ipertiroidismo
-
aumento frequenza cardiaca a riposo
aumento gettata cardiaca a riposo
aumento frequenza respiratoria e ventilazione
aumento contrattilità del muscolo
aumento consumo ossigeno (non coordinato con
contraz.)
- ridotta efficienza estrazione e consumo
ossigeno
- aumento tendenza all’ipoglicemia nell’esercizio
protratto
Parametri emodinamici nell’ipertiroidismo prima e dopo terapia
Frequenza
120
p<0.05
100
p<0.05
8
l/min x m2
b/min
140
80
60
55
Indice cardiaco
7
6
p<0.005
5
n.s.
4
3
riposo
p<0.05
esercizio
p<0.05
Indice di gettata sistolica
2
prima
dopo terapia
55
riposo
p<0.05
esercizio
p<0.05
Frazione di eiezione
ml/ m2
n.s.
50
50
45
% 45
n.s.
p<0.005
40
40
p<0.005
35
riposo
n.s.
esercizio
p<0.05
35
riposo
n.s.
esercizio
n.s.
Machill e Scholz, 1994
n.s.
3200
2800
2400
Hyperthyroid
Control
2000
100
140
p=0.0001
Work load (watt)
Rate Pressure Product
(bpm x mmHg)
Rate-pressure product (top), as a parameter of cardiac work,
and work load at maximal exercise (bottom) in hyperthyroidism
180
Modified from Kahaly et al, Chest 1996
Ipertiroidismo “subclinico”
Quadro biochimico caratterizzato da
livelli soppressi di TSH con ormoni
tiroidei all’interno dell’intervallo di
riferimento
LEFT VENTRICULAR EJECTION FRACTION
AT REST AND DURING EXERCISE
IN PATIENTS RECEIVING TSH-SUPPRESSIVE THERAPY
rest
exercise
80
% 70
**
60
**
50
40
30
20
10
0
CONTROLS
**p<0.01
L-T4
Biondi et al, JCEM 1996
EXERCISE CAPACITY IN SUBJECTS GIVEN
TSH-SUPPRESSIVE L-T4 THERAPY
Controls
150
Max workload
(watts)
120
90
L-T4
12
Maximal exercise
duration (min)
9
**
**
6
60
30
0
**p<0.01
3
0
Biondi et al, JCEM 1996
ALTERAZIONI NELLA CAPACITA’ DI ESERCIZIO DURANTE
TERAPIA TSH-SOPPRESSIVA
Controlli (n=9)
L-T4 (n=9)
Carico dI lavoro max (watt)
117 + 12
102 + 14 *
VO2 basale (ml/kg min)
3.9 + 0.5
4.2 + 1.2
22 + 3
17 + 3 **
10.4 + 2.3
8.2 + 2.6 *
56 + 7
46 + 8 *
VO2 max (m/kg min)
VO2 / Watt
Soglia anaerobica (% VO2 max)
* p<0.05; ** p<0.01
Mercuro et al, JCEM 2000