TOSSICITÀ GASTROENTERICA E TERAPIA DI SUPPORTO
Chiara Leo
DVM, Resident ACVIM-Oncology
AOI Center, Rothusstrasse 2b, 6331 Hünenberg, CH
[email protected]
Il successo di una chemioterapia non si valuta solo con la risposta del tumore al farmaco, ma anche
attraverso la misura della qualità di vita che il paziente oncologico ottiene con essa.
Ogni proprietario a cui viene offerto un regime chemioterapico o radioterapico per il proprio
animale è spaventato e dubbioso: la prima domanda che si/vi pone è se l’animale starà male ed il
primo riferimento va inconsciamente alla tossicità gastroenterica. La testa del proprietario è piena di
visioni confuse di nausee, vomito e malesseri che potrebbero accompagnare il tempo che resta al
loro amico malato di cancro. La verità è che una scarsa cultura oncologica, l’uso scriteriato di
farmaci o la mancanza di terapie corrette di supporto può davvero esitare in una pessima qualità di
vita che rende vano ogni sforzo, anche di fronte ad un successo terapeutico nei confronti del tumore.
Al contrario, riconoscere i prodromi di tali malesseri, anticiparli, conoscere i farmaci imputati e
intraprendere strategie terapeutiche profilattiche, decisamente contribuisce alla soddisfazione del
paziente, del proprietario ed infine dell’oncologo.
La tossicità gastroenterica da chemioterapici include: anoressia, nausea e vomito (detti CINV,
chemotherapy-induced nausea and vomiting), diarrea, costipazione, ulcere della bocca e stomatiti.
Il gruppo VCOG (Veterinary Cooperative Oncology Group) ha stilato una tabella di classificazione
della tossicità gastroenterica indotta da chemioterapia o radioterapia con gradi di tossicità che
passano dall’I al V, dove il V° grado si riferisce a morte del soggetto.
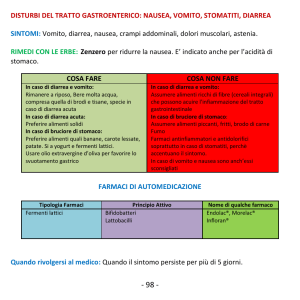
ANORESSIA: è un problema che di regola colpisce più i gatti dei cani. Se di lieve entità, può
essere superata semplicemente con un cambio di dieta: suggerite al proprietario di offrire cibi nuovi,
profumati e caldi che stimolino l’appetito, magari umidi anziché secchi. Nel caso si fosse già
verificato un episodio di anoressia, alla somministrazione successiva di chemioterapico si può
cercare di prevenire il problema attraverso l’uso profilattico di stimolanti dell’appetito
(Ciproeptadina). Se l’anoressia persiste per più di 1-2 giorni, si possono instaurare importanti
condizioni patologiche, specialmente in gatti obesi che rischiano la steatosi epatica per eccessiva
mobilitazione del grasso corporeo. E’ importante quindi adottare tutte le misure indicate per
risolvere l’anoressia, quali uso di stimolatori dell’appetito, anti-emetici fino ad arrivare nei casi più
gravi all’uso di sonde da nutrizione. In particolare, prestare attenzione all’uso della doxorubicina
nei gatti: tra gli effetti collaterali, può verificarsi una anoressia da parziale a totale, che può, nei casi
estremi, esitare nell’eutanasia del soggetto che rifiuta il cibo. Nei soggetti anoressici è bene
controllare spesso lo stato di idratazione ed eventualmente provvedere con somministrazione di
fluidi.
CINV (Chemotherapy-induced nausea and vomiting): il grado si questa sindrome dipende da
diversi fattori tra cui l’ematogenicità intrinseca del farmaco, la dose a cui esso è somministrato e le
peculiarità del soggetto. In medicina umana vengono distinti 5 tipi di CINV: acuto, ritardato,
anticipatorio, breakthrough (?) e refrattario. La sindrome da CINV acuta è stata tradizionalmente
definita come nausea e vomito entro 24 dalla somministrazione di chemioterapici. Quella ritardata
si verifica da 24 ore a 5 giorni dopo la chemioterapia. Il CINV anticipatorio si riferisce a
sintomatologia prima della chemioterapia, in seguito a stimoli visivi, uditivi, olfattori che ricordano
il trattamento precedente. Questo tipo di CINV è possibile che si verifichi anche nei nostri animali,
basti pensare ad alcuni soggetti che salivano copiosamente appena entrano in sala visita. Il
breakthrough CINV si verifica nonostante il paziente venga trattato profilatticamente con
antiemetici, mentre il refrattario permane durante tutto il ciclo di chemioterapia e non risponde a
nessuna strategia anti-emetica.
PATOFISIOLOGIA DEL VOMITO: i meccanismi dell’emesi non sono completamente definiti, ma
probabilmente sono primariamente mediati da neurotrasmettitori a livello di piccolo intestino e di
sistema nervoso centrale. I farmaci chemioterapici, o i loro metaboliti nel sangue o nel liquido
cefalorachidiano, possono avere un effetto diretto su aree del midollo allungato o stimolare il tratto
gastrointestinale attraverso il nervo vago e poi indirettamente il midollo allungato. Il centro del
vomito è localizzato nella formazione reticolare laterale del midollo allungato e coordina i
meccanismi di nausea e vomito. Inoltre, sempre nel midollo allungato, è presente una seconda
importante area chiamata CTZ (Chemoreceptor Trigger Zone) sensibile appunto ai farmaci.
Quando viene somministrato un chemioterapico, questo produce radicali liberi che a loro volta
inducono le cellule enterocromaffini del piccolo intestino a rilasciare localmente serotonina (5-HT)
che reagisce con i recettori serotoninergici dei terminali afferenti vagali della parte intestinale. Le
fibre afferenti raggiungono poi le aree del midollo allungato attraverso il complesso vagale dorsale.
A livello di centri del vomito sono presenti altri mediatori chimici con i rispettivi recettori, quali
dopamina-2, neurokinina-1 prostaglandine, cholecistochinina e sostanza P.
FARMACI ANTIEMETICI: Corticosteroidi: in medicina umana vengono largamente utilizzati
soprattutto in combinazione con anti-serotoninergici. Il meccanismo d’azione non è chiaro ma pare
che sia efficace sia sul vomito acuto che ritardato. In oncologia umana le molecole più utilizzate
sono desametasone e metilprednisolone. In medicina veterinaria non è descritto l’uso come antiemetici, per alcune condizioni neoplastiche o trattamenti chemioterapici non dovrebbero essere
utilizzati per la potenziale induzione alla chemio resistenza.
Anti-dopaminergici: ne fanno parte metoclopramide, clorpromazina e proclorpromazina; in generale
sono considerati anti-emetici a basso indice terapeutico e dovrebbero essere riservati solo a soggetti
con sintomi lievi o quando si utilizzano farmaci a bassa ematogenicità.
Anti-serotoninergici: sono i farmaci che hanno rivoluzionato la qualità di vita nei pazienti
oncologici umani e, costi permettendo, sono eccellenti anche in medicina veterinaria. Le molecole
utilizzate negli animali sono ondasetron (Zofran®) e dolasetron (Anzemet®), quest’ultimo
utilizzato prima della somministrazione per prevenire la nausea. I costi sono piuttosto alti e per
questo motivo si riservano a protocolli chemioterapici ad alto potere emetico (cisplatino,
dacarbazina).
Anti-neurochinasi-1: in medicina veterinaria è stato recentemente registrato il Maropitant
(Cerenia®), che agisce a livello di sistema nervoso centrale.
TERAPIE COMPLEMENTARI: in medicina umana sempre più pazienti ricorrono all’uso
complementare di prodotti omeopatici, fitoterapici o all’agopuntura. In particolare sembra che
l’agopuntura riduca il senso di nausea se applicata prima di una chemioterapia. In medicina
veterinaria non esiste alcuno studio in merito.
DIARREA: la patofisiologia dietro i meccanismi della diarrea (e della costipazione) sono
complessi e non del tutto chiari. In oncologia umana alcuni chemioterapici sono particolarmente
imputati nell’induzione della diarrea (5-Fluorouracile, Irinotecan, Mab), mentre in medicina
veterinaria sono piuttosto gli agenti alchilanti, gli antimetaboliti, le antracicline e gli antibiotici
antitumorali. La normale funzione intestinale è un equilibrio tra ingestione del cibo, secrezione di
enzimi da parte del tratto gastro-intestinale (GIT), riassorbimento di fluidi e metabolismo dei
nutrienti.
I chemioterapici possono alterare questo equilibrio in diversi modi: primariamente una mucosite
dell’intero tratto che impedisce il corretto riassorbimento di fluidi; questa infiammazione,
specialmente a carico dei villi delle cripte intestinali, riduce l’area di assorbimento del contenuto
intestinale; l’effetto “rebound” di iperplasia della mucosa intestinale per risolvere il problema, in
effetti perpetua il meccanismo della diarrea perché le nuove cellule prodotte sono ancora immature
ed il loro orletto a spazzola non è in grado ancora di assorbire. La diarrea può essere anche in parte
di origine osmotica: i chemioterapici possono danneggiare le cripte del colon, di conseguenza gli
ioni cloro non vengono riassorbiti e per ri-equilibrio osmotico l’acqua rimane nel lume intestinale.
Inoltre la diarrea può essere causata da una dismicrobia: la normale microflora intestinale è
coinvolta in numerose funzioni intestinali, compreso il metabolismo delle proteine seriche,
colesterolo, ormoni e vitamine, che influenzano le naturali difese dell’intestino all’aderenza di
batteri patogeni. L’alterazione della microflora può derivare da una transitoria modificazione del pH
e contribuire al peggiorare della diarrea. Capire se la natura della diarrea è osmotica, batterica o di
mancato assorbimento è difficile, per questo motivo in caso di pazienti diarroici si tende ad
instaurare una terapia che copra tutti gli aspetti.
Naturalmente il grado dei diarrea gioca un ruolo nella scelta della terapia: per una diarrea lieve e
limitata nel tempo (1-2 giorni) probabilmente è sufficiente un cambio della dieta; è preferibile
eliminare verdura, frutta, cibi ad alto contenuto di fibre o cereali e somministrare alimenti ricchi in
proteine, calorie e potassio ma a scarso residuo (uova, pollo, tacchino, pesce, patate, riso, banane e
carote).
In caso di diarrea da moderata a grave, si ricorre di solito all’uso di antibiotici contro batteri
anaerobi o protozoi intestinali (metronidazolo oppure associazione amoxicillina/clavulanico +
enrofloxacin), ad anti-diarroici (loperamide) e alla fluidoterapia. In caso di diarrea grave, è meglio
reagire tempestivamente con l’ospedalizzazione e la re-idratazione del paziente, anche solo per 24
ore, prima che inizi la disidratazione.
COSTIPAZIONE: è un eventualità a volte sottovalutata ma che può portare a conseguenze
spiacevoli (aumento del senso di nausea, vomito) o gravi (ostruzione intestinale). I farmaci imputati
sono di solito gli alcaloidi della vinca e la talidomide .La terapia per una costipazione lieve è un
cambio di dieta, offrendo all’animale cibi ad alto tenore di fibra, mangimi umidi piuttosto che
secchi, invogliando a bere il più possibile (per esempio salando un po’ di più il pasto). Per
costipazione più ostinata si utilizzano invece lassativi, propulsivi della peristalsi intestinale e nei
casi più gravi è richiesto lo svuotamento intestinale.
BIBLIOGRAFIA:
1. Navari M.N., Pathogenesis-Based Treatment of Chemotherapy-Induced Nausea and
Vomiting: Two New Agents, Supportive Oncology, Vol.1 Num.2 july/August 2003
2. Linee guida per il trattamento dell’emesi chemio e radio indotta, J Clin Oncol 2006 Jun 20th
3. Gibson R.J., Keefe D.M.K., Cancer chemotherapy-induced diarrhoea and constipation:
mechanisms of damage and prevention strategies,Support Care Cancer (2006) 14: 890–900
4. Withrow and MacEwen's Small Animal Clinical Oncology, Withrow S.J., Vail D.M., W.B.
Saunders, 2007
5. Principi di Chemioterapia in Oncologia Veterinaria, Marconato L., Poletto Ed.