DISORDINI AUTOIMMUNI O INFIAMMATORI DEL
SNC IN PEDIATRIA, OUTCOMES FAVOREVOLI
CON RITUXIMAB
28 giugno 2014
Un ampio studio retrospettivo multicentrico internazionale – pubblicato online su Neurology - offre
un’evidenza di classe IV che in disturbi pediatrici autoimmuni o infiammatori del sistema nervoso
centrale (SNC) l’impiego (off-label) di rituximab, migliora gli outcomes neurologici con un rischio
però del 7,6% di infezioni avverse che dovrebbe limitarne l’uso ai disordini con morbilità e
mortalità significative.
«Rituximab è un anticorpo monoclonale chimerico anti-CD20 che determina una deplezione delle
cellule B» ricordano gli autori della ricerca, coordinati da Russell C. Dale, del Neuroimmunology
Group del Children’s Hospital at Westmead, University of Sydney (Australia). «Inizialmente usato
per trattare neoplasie a cellule B come il linfoma non Hodgkin, più recentemente è stato autorizzato
per malattie autoimmuni come l’artrite reumatoide e le vasculiti associate ad anticorpi anticitoplasma dei neutrofili».
Altri trial, proseguono, hanno evidenziato i positivi risultati ottenuti dal farmaco nella sclerosi
multipla recidivante remittente, e in varie malattie autoimmuni o infiammatorie del SNC. «Restano
peraltro preoccupazioni relative alla sicurezza e, in particolare, alla possibilità di gravi infezioni e
riattivazioni virali» riprendono Dale e colleghi. In ogni caso «l’uso di rituximab nei bambini è
aumentato negli ultimi 10 anni per un ampio spettro di indicazioni, comprese le complicanze posttrapiantologiche, il cancro, l’immunodeficienza e i disturbi autoimmuni».
«Nei bambini la comparsa di gravi infezioni dopo impiego di rituximab è più frequente nei trapianti
e nel cancro rispetto alle patologie autoimmuni» precisano. «Allo scopo di migliorare le conoscenze
sul rapporto rischio/beneficio dell’utilizzo di rituximab, abbiamo effettuato una revisione
multicentrica retrospettiva dell’utilità e della sicurezza di rituximab nei bambini con condizioni
infiammatorie o autoimmuni del SNC».
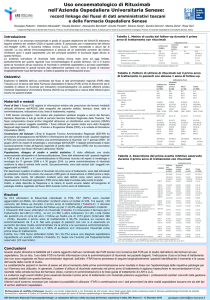
Ricorrendo a un network di 15 centri pediatrici internazionali, sono stati studiati nel complesso 144
tra bambini e adolescenti (età mediana: 8 anni, range 0,7-17, di cui 103 femmine): 39 affetti da
encefalite del recettore anti-NMDA (NMDAR), 32 con sindrome atassica opsoclono-mioclono, 20
con disturbi dello spettro della neuromielite ottica, 18 con lupus eritematoso sistemico
neuropsichiatrico e 35 con altri disordini neuroinfiammatori.
Rituximab è stato somministrato dopo una durata mediana di malattia di 0,5 anni (range: 0,05-9,5
anni). Si sono avuti eventi avversi (AE) da infusione nel 12,5% dei soggetti, tra cui 3 casi di grado 4
(anafilassi). Undici pazienti (7,6%) hanno avuto un AE infettivo, inclusi 2 di grado 5 (decesso) e 2
di grado 4 (AE infettiva disabilitante, con follow-up mediano idi 1,65 anni).
Nessun paziente ha sviluppato una leucoencefalopatia multifocale progressiva. Un beneficio sicuro,
probabile o possibile è stato rilevato in 125 pazienti su 144 (87%). All’inizio del trattamento con
rituximab una quota totale di pazienti pari al 17,4% aveva un punteggio alla Rankin Scale
modificata (mRS) di 0-2, mentre all’outcome tale cifra era salita a 73,9%. La modificazione nel
mRS 0-2 è risultata maggiore nei pazienti ai quali rituximab era stato somministrato precocemente
nel decorso di malattia rispetto a quelli trattati più tardivamente.
A causa di molti fattori confondenti e limiti intrinseci alla natura retrospettiva dello studio,
concludono gli autori «saranno necessari ulteriori studi per ottimizzare i regimi posologici e
standardizzare i monitoraggi laboratoristici e di sicurezza. Occorre considerare inoltre che la
creazione di registri di pazienti potrebbe aumentare grandemente le possibilità di offrire un
counselling a pazienti e familiari sui rischi e i benefici del trattamento con rituximab».
Arturo Zenorini
Dale RC, Brilot F, Duffy LV, et al. Utility and safety of rituximab in pediatric autoimmune and
inflammatory CNS disease. Neurology, 2014 Jun 11. [Epub ahead of print]