01 Statine:Layout 1 16/07/10 18:25 Pagina 1
OSSERVATORIO
PER IL
BUON USO
DEL FARMACO
19 luglio 2010
Delibera n. 297 - 7 settembre 2009:
Istituzione Osservatorio Permanente
per l’informazione sull’uso appropriato
e sicuro del farmaco,
Istituzione della Commissione aziendale
e delle Commissioni zonali.
Abbiamo deciso di seguire tre linee
parallele di Comunicazione
per sostenere l’uso più consapevole
e responsabile da parte di noi tutti
sull’utilizzo dei dipositivi e dei medicinali,
contribuendo alla riduzione della spesa
farmaceutica nel territorio della nostra
azienda sanitaria.
Potrete pertanto contare oltre che su
questa News anche sulla pagina del sito
e sulle schede riepilogative
che riceverete in un comodo formato
pocket da tenere sul tavolo.
Indicazioni per l’uso appropriato
degli Inibitori di pompa protonica (Ppi)
Indicazioni per l’uso appropriato delle
Eparine a basso peso molecolare (Ebpm)
Indicazioni per l’appropriatezza terapeutica
nel Diabete Mellito
Le scelte dell'Azienda Usl8 in termini di Appropriatezza
L’Azienda Usl 8, a fronte di un elevato utilizzo di alcune classi di farmaci, della diagnostica e di altri servizi come i presidi, i trasporti ecc., ha intrapreso un percorso
di verifica dell’appropriatezza nel loro utilizzo.
In quest’ottica è stata istituita la Commissione Aziendale per l’Appropriatezza, affiancata e supportata dall’Osservatorio sui farmaci.
La Commissione, nella quale sono rappresentati ed operano vari professionisti sanitari dell’Azienda ed in particolare i Medici di medicina generale e Medici specialisti ha stabilito di operare producendo inizialmente delle “raccomandazioni” per il
buon uso di alcune classi di farmaci o per la appropriatezza della terapia di patologie croniche a largo impatto sulla popolazione, che partendo da indiscusse “evidenze” tenessero conto anche del rapporto costo-beneficio e non trascurassero
l’aumento di segnalazioni di reazioni avverse.
La Commissione inoltre si occuperà dell’appropriatezza nell’utilizzo di specifiche
metodiche diagnostiche in particolari quadri clinici, del corretto utilizzo degli ausili
e dei presidi e di altri aspetti dei servizi che vengono forniti ai cittadini.
La Commissione Aziendale ha per ora prodotto le “Raccomandazioni relative al corretto impiego delle Statine” che vi vengono trasmesse in allegato, dei Ppi (Inibitori
di pompa protonica) e delle Eparine anche alla luce delle indicazioni delle note Aifa.
Data la necessità di garantire che le risorse disponibili siano utilizzate in modo appropriato ed efficace chiedo a tutti di applicare nel loro lavoro quotidiano le indicazioni e raccomandazioni contenute in questi due documenti, parimenti a quelle
che saranno contenute negli ulteriori documenti attualmente in fase di elaborazione
che vi verranno trasmessi non appena approvati dalla Commissione Aziendale.
Certa di poter contare sul vostro senso di responsabilità, ringraziandovi per la collaborazione che vorrete offrire vi saluto cordialmente.
Branka Vujovic
Aimi Mario, Arnetoli Mario,
Fraticelli Aureliano, Belotti Giancarlo,
Davella Rosella, Domenichelli Anna,
Droandi Lorenzo, Ghiselli Piercarlo,
Grisillo Dario, Ientile Pino, Migliacci Rino,
Montaini Carlo, Nasorri Roberto,
Pancani Ugo, Pedace Claudio,
Petrucci Giandomenico, Ralli Luciano,
Tacconi Danilo, Venturini Maria Carla.
Coordinamento Branka Vujovic.
Dario Grisillo, Claudio Pedace,
Marzia Sandroni
Vi preghiamo di inviarci l’indirizzo mail
a cui volete ricevere la News a:
[email protected]
Indicazioni per l’uso appropriato delle Statine
L’andamento della prescrizione di farmaci della classe delle Statine nella Azienda
Usl8 mostra un trend in continuo aumento. I dati di prescrizione del 2009 mostrano
un notevole incremento anche rispetto alla media prescrittiva regionale.
Il fenomeno è multifattoriale ed in larga misura ascrivibile al non rispetto da parte
dei medici prescrittori, sia convenzionati che dipendenti, delle note regolatorie
Aifa che interessano questa categoria di farmaci ed in paticolare la nota 13.
In particolare le problematiche di maggior evidenza relative all’attuale atteggiamento prescrittivo sono:
- ridotta prescrizione di generici rispetto agli standard
- eccesso di prescrizione di atorvastatina e rosuvastatina (sia specialisti che Mmg)
- inappropriata prescrizione nei soggetti in prevenzione primaria, in particolare
diagnosi inappropriate di dislipidemie familiari
- scarsa valutazione degli effetti indesiderati e mancata segnalazione degli stessi
secondo l’attuale normativa.
Obiettivo del presente documento è quello di fornire indicazioni per il corretto ed
appropriato uso delle Statine sia relativamente al rispetto delle norme contenute
nella nota Aifa 13, sia alla luce di alcune evidenze di recente comparse nella letteratura internazionale.
01 Statine:Layout 1 16/07/10 18:25 Pagina 2
01 Statine:Layout 1 16/07/10 18:25 Pagina 3
OSSERVATORIO
PER IL
BUON USO
DEL FARMACO
1
Indicazioni per l’uso appropriato delle
Statine
Riferimenti e indicazioni operative
Nota 13 Aifa
Ipolipemizzanti
Fibrati:
• bezafibrato
• fenofibrato
• gemfibrozil
Statine
• atorvastatina
• fluvastatina
• lovastatina
• pravastatina
• rosuvastatina
• simvastatina
• simvastatina + ezetimibe
Altri
• omega 3 etilesteri
La prescrizione a carico del SSN è limitata ai pazienti
affetti da:
Dislipidemie familiari
bezafibrato, fenofibrato, gemfibrozil, atorvastatina, fluvastatina, lovastatina, pravastatina, rosuvastatina, simvastatina, simvastatina + ezetimibe, omega 3 etilesteri
Ipercolesterolemia non corretta dalla sola dieta:
• in soggetti a rischio elevato di un primo evento cardiovascolare maggiore - rischio a 10 anni > 20% in base
alle Carte di Rischio del Progetto Cuore dell’Istituto Superiore di Sanità. (prevenzione primaria)
• in soggetti con coronaropatia documentata o pregresso
ictus o arteriopatia obliterante periferica o pregresso infarto o diabete. (prevenzione secondaria)
atorvastatina, fluvastatina, lovastatina, pravastatina, rosuvastatina, simvastatina, simvastatina + ezetimibe
• in soggetti con pregresso infarto del miocardio. (prevenzione secondaria)
omega 3 etilesteri
Iperlipidemie non corrette dalla sola dieta:
• indotte da farmaci (immunosoppressori, antiretrovirali e
inibitori della aromatasi)
• in pazienti con insufficienza renale cronica
atorvastatina, fluvastatina, lovastatina, pravastatina, rosuvastatina, simvastatina, simvastatina + ezetimibe, bezafibrato, fenofibrato, gemfibrozil, omega 3 etilesteri.
Sintesi e commenti delle indicazioni contenute nella nota 13
il testo integrale è consultabile sul sito Aifa
Dieta Solo dopo tre mesi di dieta adeguatamente proposta al paziente ed eseguita in modo corretto si può valutare
il Rischio Cardiovascolare Globale Assoluto (RCGA) e, se
superiore al 20% a 10 anni, iniziare una terapia ipolipemizzante.
Dislipidemie familiari Le dislipidemie familiari sono malattie su base genetica a carattere autosomico (recessivo,
dominante o co-dominante a seconda della malattia) caratterizzate da elevati livelli di alcune frazioni lipidiche del
sangue e da una grave e precoce insorgenza di malattia
coronarica.
Tra le forme familiari quelle ammesse alla rimborsabilità
dei farmaci sono:
Ipercolesterolemia familiare monogenica (prevalenza
1:500)
• Colesterolemia LDL superiore a 200 mg/dl
in più
• Trasmissione verticale della malattia, documentata dalla
presenza di tale alterazione biochimica neifamiliari del
probando
In assenza di informazioni sul profilo lipidico dei familiari il
sospetto è molto forte se insieme alla colesterolemia LDL
superiore a 200 mg/dl ci sono:
• Presenza di xantomatosi tendinea nel probando
oppure
• un’anamnesi positiva nei familiari di I grado per cardio-
01 Statine:Layout 1 16/07/10 18:25 Pagina 4
patia ischemica precoce (prima dei 55 anni negli uomini,
prima dei 60 nelle donne) o anche se presente grave
ipercolesterolemia in bambini prepuberi
Iperlipidemia combinata familiare (prevalenza 1:100)
• Colesterolemia LDL superiore a 160 mg/dl e/o trigliceridemia superiore a 200 mg/dl
in più
• Documentazione nella stessa famiglia (I grado) di più
casi di ipercolesterolemia e/o ipertrigliceridemia
(fenotipi multipli)
Oppure in assenza di documentazione sui familiari, la dislipidemia è fortemente sospetta in presenza anamnestica
o clinica o strumentale di arteriosclerosi precoce.
È indispensabile per la validità della diagnosi di iperlipidemia combinata familiare:
- Escludere le famiglie in cui siano presenti unicamente
ipercolesterolemia o ipertrigliceridemia
- Escludere tutte le forme di iperlipidemie secondarie (da
malattie endocrine, epato-biliari, renali, da farmaci)
Disbetalipoproteinemia familiare
Patologia molto rara che si manifesta nei soggetti portatori
dell’isoforma apoE2 in modo omozigote <1:10.000.
I criteri diagnostici includono:
• Valori di colesterolemia e trigliceridemia intorno ai 400
mg/dl per entrambi
in più
• Presenza di banda larga (broad b alla elettroforesi)
La presenza di uno di questi fattori aumenta la validità della
diagnosi:
• xantomi tuberosi,
• xantomi striati palmari (strie giallastre nelle pieghe interdigitali o sulla superficie palmare delle mani, da considerare molto specifici).
ndr: data la prevalenza di queste forme l’attesa è di 10-12
soggetti affetti su 1.000 assistiti
Ipercolesterolemia non corretta dalla sola dieta (prevenzione primaria) La nuova nota 13 stabilisce per il trattamento ipocolesterolemizzante non un valore soglia
verticale ma un valore decisionale basato sul Rischio cardiovascolare globale Assoluto (RCGA). Per convenzione
internazionale è considerato a rischio elevato un paziente
con rischio ≥20% a 10 anni. Le carte del Progetto Cuore
non consentono la valutazione del rischio cardiovascolare
per la popolazione con età superiore a 70 anni. Ciò anche
in assenza di una serie di studi specificatamente dedicati
a questa fascia di età.
Insufficienza renale cronica (IRC) Per pazienti adulti con
IRC in stadio 5 (GRF<15ml/min o trattamento sostitutivo
della funzione renale) il trattamento farmacologico delle dislipidemie è indicato, nel caso di insuccesso di dieta e
cambiamento di abitudini di vita, per livelli di trigliceridi
≥500 mg/dL con fibrati, per livelli di LDL-C≥ 130 mg/dL
con Statine a basse dosi e per livelli di LDLC<100 mg/dL,
trigliceridi ≥200 mg/dL e colesterolo non HDL (tot C meno
HDL-C) ≥ 130 mg/dL.
Nei pazienti con infezione da HIV, a seguito dell’introduzione della HAART (terapia antiretrovirale di combinazione
ad alta efficacia), è frequente l’insorgenza di dislipidemia
indotta dai farmaci antiretrovirali che, nel tempo, può contribuire ad un aumento dell’incidenza di eventi cardio-vascolari, sviluppabili anche in giovane età.
Particolari avvertenze
• L’uso dei farmaci ipolipemizzanti deve essere continuativo e non occasionale.
• Lo stesso, comunque, va inserito in un contesto più generale di controllo degli stili di vita (alimentazione, fumo,
attività fisica, etc.).
• La strategia terapeutica (incluso l’impiego delle Statine)
va definita, in prevenzione primaria, in base alla valutazione del rischio cardiovascolare globale e non di ogni singolo fattore di rischio, facendo riferimento alle Carte di
Rischio Cardiovascolare elaborate dall’Istituto Superiore
di Sanità all’interno del Progetto Cuore (www.cuore.iss.it).
ndr: in prevenzione secondaria, le condizioni che autorizzano una terapia con Statine a carico del S.S.N. sono:
- infarto miocardico pregresso o coronaropatia documentata
- pregresso ictus
- arteriopatia obliterante periferica (AOP)
- diabete
Non sono previste nella nota Aifa la patologia aterosclerotica carotidea asintomatica, gli attacchi ischemici transitori,
la sintomatologia anginosa in assenza di coronaropatia documentata (coronarografia positiva, test ergometrico positivo, ECG acutamente alterato in corso di angina).
Evidenze e Linee Guida elaborate da società
medico-scientifiche
Tra le varie linee guida europee che trattano la gestione
delle dislipidemie e l’impiego delle Statine, quelle sulla prevenzione cardiovascolare propongono una flow-chart che
evidenzia da un lato (parte superiore) il concetto di gruppi
di pazienti a rischio, dall’altro i valori di colesterolo, differenziati, da raggiungere (“target”). (Fig. 1)
Indicazioni al trattamento (chi trattare)
Le Statine sono indicate nella prevenzione primaria e secondaria delle malattie cardiovascolari. Svariati studi ne
hanno documentato l’efficacia in tal senso.
L’approccio preventivo deve essere multifattoriale, di tipo
farmacologico e non farmacologico: il paziente deve essere comunque educato ed incoraggiato ad abitudine dietetiche ed igieniche (dieta, cessazione del fumo, attività
fisica aerobica) finalizzate alla riduzione del rischio cardiovascolare globale.
In passato l’indicazione al trattamento era abitualmente
posta in relazione alla presenza di valori di colesterolo elevati, rispetto ad un limite di normalità. L’intensità del trattamento era abitualmente calibrata alla normalizzazione
dei valori. Allo stato attuale appare superato il concetto di
valori “normali” di colesterolo (tradizionalmente, colesterolo totale normale < 190-200 mg/dl). Appare inoltre superato il concetto di “normalizzazione” con terapia
(farmacologica e non) dei valori di colesterolo.
Secondo le attuali linee guida, salvo ipercolesterolemie
gravi (colesterolo tot > 320 mg/dl, LDL > 240 mg/dl) l’indicazione al trattamento con Statine si pone non tanto
in presenza di valori “sopra la norma” del colesterolo,
quanto in presenza di un rischio cardiovascolare globale significativamente aumentato.
01 Statine:Layout 1 16/07/10 18:25 Pagina 5
Fig. 1
Flowchart per il trattamento della dislipidemia, tradotto e adattato da linee guida europee sulla prevenzione cardiovascolare
Abbreviazioni: CV: cardiovascolare; col.tot. = colesterolo totale; LDL = colesterolo LDL. Valori di lipidi espressi in mg/dl.
Gestione del rischio CV globale – lipidi
In ogni caso ricercare e trattare tutti i fattori di rischio CV. Individui con patologia CV accertata, diabete tipo 2 o tipo 1 con
microalbuminuria, o con dislipidemia severa sono già ad elevato rischio. Per gli altri impiegare le carte del rischio per una
stima del rischio CV globale.
Patologia CV certa
Diabete (vedi sopra)
Dislipidemia grave
Rischio Progetto
Cuore >=20%
modifiche stile di vita
per 3 mesi; rivalutazione lipidi a digiuno
- priorità a consigli dietetici e sull’attività fisica
con attenzione a tutti i fattori di rischio;
- tentativo di riduzione del col.tot. <175 (se possibile <155)
LDL <100 (se possibile <80)
- alcuni raccomandano l’impegno di statine in tutti i pazienti
con patologia CV e nella maggior parte dei diabetici
indipendentemente dai livelli basali di lipidi
Rischio ancora
>=20%
Rischio Progetto
Cuore <20%
modifiche stile di vita
per ridurre col. tot
(<190) ed LDL (<115)
follow-up
Rischio <20%
e LDL <115
Non vengono definiti target di trattamento per colesterolo HDL e trigliceridi, ma valori di HDL > 40 negli uomini e 45 nelle
donne, e valori di trigliceridi > 150 sono indicatori di aumento rischio CV.
In relazione a questo:
1 Il rischio è considerato elevato per pazienti:
- con patologia cardiovascolare documentata (coronaropatia, ictus, arteriopatia obliterante periferica);
- che siano affetti da diabete mellito tipo 2 o tipo 1,
quest’ultimo associato a nefropatia anche iniziale (microalbuminuria). La condizioni di diabetico è assimilabile alle precedenti in quanto a rischio di sviluppare
patologia cardiovascolare clinicamente rilevante.
Per queste categorie il trattamento del rischio è da
considerarsi prioritario.
2 Per pazienti tra i 35 e 69 anni che non appartengono a
queste categorie, sono state elaborate a livello europeo
(progetto SCORE) e italiano (Progetto Cuore) tabelle finalizzate al calcolo del rischio.
Nel Progetto Cuore, preso a riferimento dalle Note Aifa,
il rischio è considerato elevato convenzionalmente per
valori > 20% (eventi cardiovascolari fatali e non fatali).
3 Nell’età avanzata il beneficio profilattico dell’impiego di
Statine risulta ridotto in ragione di cause competitive di
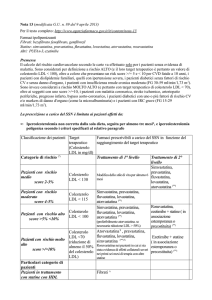
Tab. 1
mortalità non cardiovascolare, per cui vi può essere
l’opzione di non intraprendere o sospendere il trattamente con Statine in questa fascia di età, specie in presenza di polifarmacologia e dubbi sulla tollerabilità. Una
recente metanalisi ha dimostrato che il beneficio conferito dalle Statine in profilassi primaria rimane significativo anche nell’età avanzata, anche se l’entità del
beneficio risulta ridotto per tutti gli end-points valutati.
Tipicamente, i trials escludono o arruolano in misura
marginale grandi anziani specie se interessati da comorbidità importante. Pertanto non esistono nel grande anziano evidenze definitive a supporto della profilassi
primaria con Statine.
Target per il trattamento
Rispetto al concetto, superato, di “normalizzazione” dei
valori di colesterolo con la terapia, le attuali linee guida
propongono dei “target”, valori di colesterolo da raggiungere, differenziati rispetto al rischio cardiovascolare (più bassi in presenza di rischio più elevato).
valori in mg/dl.
target
rischio
colesterolo tot.
colesterolo LDL
medio a
< 190
< 115
alto b
< 155
< 100
alto b (target “desiderabile”)
< 135
< 80
a: orientativamente, rischio di eventi cardiovascolari a 10 anni pari al 10-19 % secondo tabelle del Progetto Cuore.
b: patologia cardiovascolare accertata; diabete mellito; valori marcatamente elevati di colesterolo come nell’ ipercolesterolemia familiare; ovvero: orientativamente, rischio di eventi cardiovascolari a 10 anni > 20 % secondo tabelle del
Progetto Cuore.
01 Statine:Layout 1 16/07/10 18:25 Pagina 6
Le linee guida affermano che:
1 in presenza di rischio alto, l’impiego di Statine è abitualmente necessario per raggiungere i valori target (specie
quelli desiderabili);
2 che “alcuni invocano il trattamento con Statine in tutti i
pazienti con patologia cardiovascolare accertata e nei
diabetici, indipendentemente dai valori basali di colesterolo”;
3 la riduzione del rischio cardiovascolare assoluto si riduce nei pazienti con valori relativamente bassi di colesterolo basale (pure sopra i target);
4 l’indicazione all’impiego di Statine è forte per i pazienti
con diabete mellito tipo 2, secondo le linee guida europee sul diabete, specie se coesiste patologia cardiovascolare, con target LDL ulteriormente ridotti:
(Indicazione I Livello di evidenza B: In tutti i pazienti con
patologia cardiovascolare affetti da diabete tipo 2, indipendentemente dalla coesistenza di ipercolesterolemia
ed altri fattori di rischio, [target colesterolo LDL < 70-77
mg/d]);
5 in prevenzione primaria, in presenza di rischio iniziale
alto, se dopo tre mesi di modifiche dello stile di vita il rischio si riduce a medio-basso ed il colesterolo si riduce
a totale < 190 e LDL < 115, non è necessaria terapia farmacologica;
6 non viene previsto il caso in cui il rischio globale si riduca, persistendo valori subottimali di colesterolo totale
ed LDL; non vi sono in questa fascia di pazienti raccomandazioni esplicite circa l’impiego o il non impiego di
Statine. In ossequio al concetto che la priorità di trattamento è rappresentata dal rischio cardiovascolare piuttosto che dai livelli lipemici, può essere ragionevole
considerare l’opzione dell’impiego di Statine laddove
persistano valori superiori (totale > 190 ed LDL > 115
mg/dl) in pazienti a rischio moderato (10-19% del Progetto Cuore), specialmente se coesistano ulteriori noti
fattori di rischio (familiarità cardiovascolare, documentate lesioni aterosclerotiche subcliniche, sedentarietà,
bassi valori di colesterolo HDL) non incorporati nelle tabelle. (In questo caso però i farmaci non sono prescrivibili a carico del SSN a norma di nota Aifa ma sono a
carico del paziente);
7 per rischio basso (< 10%) non esistono evidenze di indicazione al trattamento con Statine.
Scelta della molecola
Fig. 2
Statine commercialmente disponibili
Farmaco
Rosuvastatina
Atorvastatina
Simvastatina
Pravastatina
Fluvastatina
Lovastatina
*
Dose
standard/iniziale* (mg)
5 -10
10
20 – 40
40
40 – 80
10 - 20**
Range
terapeutico (mg)
5 - 40
10 – 80
20 – 80
20 – 40
40 – 80
20 – 40
La dose standard riduce i livelli di colesterolo-LDL del 35-40%
Rispetto alla dose standard, il raddoppio della dose di statina diminuisce del 6%
i livelli di colesterolo-LDL
** La dose di Lovastatina indicata come standard riduce in media del 20 - 30% i livelli di colesterolo-LDL
La scelta della molecola e del dosaggio della statina dipende dal target terapeutico da raggiungere nel singolo
soggetto, variabile in funzione del suo rischio globale e da
condizioni cliniche particolari
• Le linee guida non esprimono raccomandazioni in
relazione a specifiche molecole della famiglia delle
Statine. In effetti scarseggiano trials randomizzati di
confronto “testa a testa” tra Statine che abbiano considerato end-points clinicamente “pesanti” (mortalità totale, mortalità cardiovascolare, infarto del miocardio,
ictus). In linea di principio il raggiungimento dei livelli
“target” prevale sulla scelta della molecola.
• Su questa base, anche per considerazioni di farmaco
economia, in assenza di valori basali particolarmente
elevati, come molecole di prima scelta possono essere considerate sinvastatina e pravastatina, oltre
che lovastatina e fluvastatina.
• Appare giustificato l’impiego di atorvastatina e di rosuvastatina in presenza di livelli basali molto elevati di colesterolo totale o LDL, che rendano ab inizio remota la
possibilità di adeguato controllo con molecole meno
potenti, e nei casi in cui altre Statine non abbiano consentito il raggiungimento dei target.
• Un’alternativa alla monoterapia può essere l’associazione statina/ezetimibe, che da una recente metanalisi
è risultata oltre che efficace anche sicura in merito ad
epato-tossicità, rabdomiolisi ed effetti gastrointestinali
• Nella coronaropatia aterosclerotica una serie di studi indicano la superiorità di una strategia aggressiva di abbassamento dei livelli di colesterolo (Studi “PROVE-IT”
“IDEAL”). Le successive linee guida, tra cui quelle sull’infarto miocardico, pur non esprimendosi specificamente sulla superiorità di una singola molecola,
conferiscono una indicazione di classe I ad un target di
colesterolo LDL < 100 mg/dl e di classe IIa (comunque
forte) per un target più ambizioso < 80 mg/dl, livello di
evidenza A, indicando i benefici di una strategia di trattamento intensivo antidislipidemico. Per conseguire tali
obiettivi, un trattamento iniziale con atorvastatina ad
alta dose (80 mg) può ritenersi giustificato. Per la rosuvastatina non sono disponibili trials con end point di
mortalità e morbidità in questo contesto, tuttavia un recente studio ne ha dimostrato, alla dose di 10 mg, la superiorità rispetto alla sinvastatina 40 mg nel post-infarto
in termini di conseguimento di target stringenti di colesterolo totale ed LDL. Sono in corso trials che testano
l’associazione di Statine con ezetimibe su eventi clinicamente rilevanti nel contesto del post-infarto.Da citare
lo studio “TNT” che ha documentato i benefici clinici di
un trattamento a lungo termine con atorvastatina 80 mg
vs 10 mg in una popolazione con coronaropatia aterosclerotica stabile, confermando il concetto di superiorità
di una strategia intensiva ipolipemizzante nei coronaropatici.
• Dopo ictus o attacco ischemico transitorio (TIA), un trattamento intensivo (sempre atorvastatina 80 mg vs placebo) ha conseguito risultati positivi è con una riduzione
dell’end-point primario di ictus oltre che di eventi coronarici maggiori.
Dal punto di vista farmaco-economico la scadenza del
brevetto di alcune Statine di vecchia generazione ha
01 Statine:Layout 1 16/07/10 18:25 Pagina 7
creato una consistente opportunità di risparmio. Recentemente sono state avviate in realtà anglosassoni anche
molto prestigiose dei programmi di cambio di Statine
(“statin switch programs”) che in pazienti selezionati,
e con il consenso dei medici curanti, hanno sostituito molecole di ultima generazione con molecole a brevetto scaduto (“off-patent”). Allo stato attuale questa strategia non
contrasta con le linee guida, a condizione di un’adeguata
sorveglianza specie in relazione alla tollerabilità, alla compliance e al mantenimento dei livelli target di colesterolo
con il modificato regime terapeutico.
Precauzioni d’impiego
La terapia con Statine è gravata da frequenti effetti collaterali a carico di fegato e muscoli
• Prima dell'inizio e dopo 1-2 mesi dall’avvio di una terapia con Statine o in caso di incremento di dose, è utile
controllare ALT/AST e CK.
• Ricontrollare ALT e/o AST ogni anno: le Statine vanno
sospese per aumento di AST/ALT > 3 volte il limite superiore di riferimento
• Dosare CK in presenza di mialgie o di sintomi muscolari
(le Statine vanno sospese per aumento di CK > 4 volte
il limite superiore di riferimento, o in caso di mialgie non
altrimenti spegate).
• Il rischio di miopatia è aumentato in caso di:
- basso BMI(Body Mass Index)
- età avanzata
- insufficienza renale
- associazione di Statine con fibrati, macrolidi, ciclosporina, antifungini
- interventi chirurgici
- ipotiroidismo
Comportamento prescrittivo in osservanza
della normativa
È possibile prescrivere Statine a carico del SSN:
Nelle ipercolesterolemie familiari: solo se sono presenti
le condizioni (riportate nella nota) di diagnosi certa o verosimile e tenendo presente una prevalenza media di 10-12
casi su 1.000 assistiti.
Nelle ipercolesterolemie non corrette dalla sola dieta
(NB non vengono specificati valori di normalità ne’ valori
“target”):
• in prevenzione primaria, in presenza di rischio di eventi
cardiovascolari a 10 anni > 20% secondo le tabelle del
rischio “Progetto Cuore” dell’Istituto Superiore di Sanità
o valore calcolato con apposito programma applicativo
(www.cuore.iss.it)
• in prevenzione secondaria, in presenza di
- infarto miocardico,
- coronaropatia accertata
- ictus
- arteriopatia periferica obliterante
- diabete mellito
• in pazienti con insufficienza renale cronica grave e moderata;
• in presenza di ipercolesterolemia indotta da farmaci (immunosoppressori, antiretrovirali e inibitori della aromatasi)
Non è prevista la prescrivibilità di Statine a carico del
SSN:
• in prevenzione primaria (salvo ipercolesterolemie familiari), per età inferiore a 70 anni, se il rischio cardiovascolare a 10 anni è < 20% e non è presente diabete
mellito;
• in prevenzione secondaria per le condizioni di attacco
ischemico cerebrale transitorio (TIA), stenosi carotidea
e aneurisma aortico, in assenza di altri criteri (diabete
mellito, rischio CV > 20%, ecc.)
Va giudicata la prescrivibilità caso a caso:
• in prevenzione primaria, può essere considerato l’inizio
della terapia con Statine in pazienti ultrasettantenni con
adeguate aspettative di vita, in cui le tabelle non forniscono una stima del rischio, ma che in base al giudizio
clinico hanno un elevato rischio di eventi cardiovascolari; in questi casi selezionati è possibile la prescrizione
a carico del SSN.
Raccomandazioni
Quando usare le Statine:
1 nelle condizioni previste dalla nota 13, quando i valori
non siano “corretti dalla sola dieta”, intendendo per correzione il conseguimento dei livelli target definiti dalle
linee guida (tabella 1)
2 considerarne l’impiego in prevenzione primaria nei soggetti a rischio moderato (10-19% Progetto Cuore), nonostante modifiche dello stile di vita, con valori
subottimali di colesterolo totale (> 190 mg/dl) ed LDL (>
115 mg/dl) specie per valori alti e per concomitanti fattori di rischio non previsti nelle tabelle (ad es. sedentarietà, familiarità cardiovascolare significativa). NB: in
questo caso non è possibile la prescrizione a carico del
SSN.
3 dopo TIA; il TIA non viene citato della nota 13 come criterio per l’impiego di Statine in prevenzione secondaria;
nel TIA non è quindi possibile la prescrizione a carico
del SNN (salvo rischio cardiovascolare > 20% o concomitanti situazioni previste dalla nota 13).
Quando non usare le Statine:
1 in prevenzione primaria, nonostante valori “anormali” di
colesterolo, se il rischio cardiovascolare stimato è basso
(< 10%);
2 anche in presenza di patologia cardiovascolare accertata, se i valori basali di colesterolo totale ed LDL sono
molto bassi (ad es. colesterolo tot < 135 mg/dl);
3 nel diabete mellito tipo 1, prima dei 40 anni, senza altri
fattori di rischio e senza segni di nefropatia (microalbuminuria);
4 in pazienti molto anziani o con aspettative di vita ridotte
da comorbidità, specie in profilassi primaria. Data la
mancanza di studi specificatamente dedicati alla fascia
di età over 70 si ritiene che in questi casi la valutazione
del rischio e della opportunità di intraprendere una terapia con Statine debba essere lasciata alla valutazione
del singolo medico che terrà conto delle comorbidità e
della frequente incidenza di effetti collaterali noti nocivi.
Salvo età biologica chiaramente inferiore o assenza di
01 Statine:Layout 1 16/07/10 18:25 Pagina 8
significativa comorbidità, l’impiego di Statine in profilassi primaria è in linea di principio da evitare nella nona
decade.
Scelta della molecola:
• di regola è adeguata una Statina che consenta il raggiungimento dei “target” di colesterolo totale ed LDL, definiti
in base al rischio cardiovascolare (vedi tabella 1).
Preferire per la prescrizione di Statine, a parità di evidenze il farmaco equivalente:
• la diversa potenza delle singole molecole nel ridurre il
colesterolo totale ed LDL è sancito dalla letteratura per
cui la molecola può essere scelta in funzione dell’entità
di riduzione desiderata;
• in prevenzione primaria, in prima battuta, anche in base
a considerazioni farmaco-economiche, se i valori di colesterolo non risultano particolarmente elevati possono
essere testate sinvastatina, pravastatina, lovastatina e
fluvastatina. Qualora queste molecole non risultino idonee per i target fissati, specie nelle ipercolesterolemie
gravi, risulta giustificato il ricorso ad atorvastatina e rosuvastatina e all’associazione Statine/ezetimibe;
• nella patologia coronarica aterosclerotica stabile e dopo
sindrome coronarica acuta una strategia precoce di “trattamento intensivo” (Statine di ultima generazione ad alte
dosi, o di trattamenti ipocolesterolemizzanti di associazione, con un target di colesterolo LDL < 80 mg/dl) appare superiore rispetto ad un trattamento convenzionale
(Statine di vecchia generazione a dosi medio-basse);
• se i valori target risultano adeguatamente raggiunti, specie in prevenzione primaria è possibile considerare la
sostituzione della statina con altra di vecchia generazione, verificando il mantenimento dei target e la compliance;
• nel singolo caso considerazioni di tollerabilità individuale, patologia associata e interazioni con farmaci
concomitanti possono giustificare scelte diverse rispetto allo schema proposto;
• la terapia con Statine è gravata da frequenti effetti collaterali a carico di fegato e muscoli ed il rischio di miopatia è aumentato in alcune condizioni e patologie.
L’inizio di una terapia con Statine va sempre attentamente valutata e all’inizio e durante la terapia vanno monitorati AST, ALT e CPK.
Indicazione sulle modalità di prescrizione della statina
(“a carico SSN” o “a pagamento”)
Fermo restando il diritto di ogni medico di prescrivere “secondo scienza e coscienza” si sottolinea l’importanza di
specificare esplicitamente se la prescrizione di statina è a
carico del SSN o a pagamento. A questo scopo:
• se si usa il ricettario regionale: utilizzando lo spazio riservato alla nota;
• sulla dimissione ospedaliera o referto di visita: apponendo la dicitura “a carico del SSN, nota 13”, citando
la condizione prevista dalla nota che ne consente la prescrivibilità, oppure “ non concedibile a carico del SSN”.