01/02/12
TESSUTO DEL MIOCARDIO
1.
Masse atriali e ventricolari, costituite da tessuto muscolare contrattile con
proprietà elettriche distinte.
2.
Tessuto di conduzione, costituito da tessuto muscolare specializzato per
la conduzione di potenziali d’azione.
3.
Nodi seno-atriale e atrio-ventricolare costituiti da tessuto muscolare
specializzato per la generazione di potenziali (potenziali segna-passo).
Innervazione
Sistema nervoso autonomo e Sistema Endocrino
con funzione modulatoria
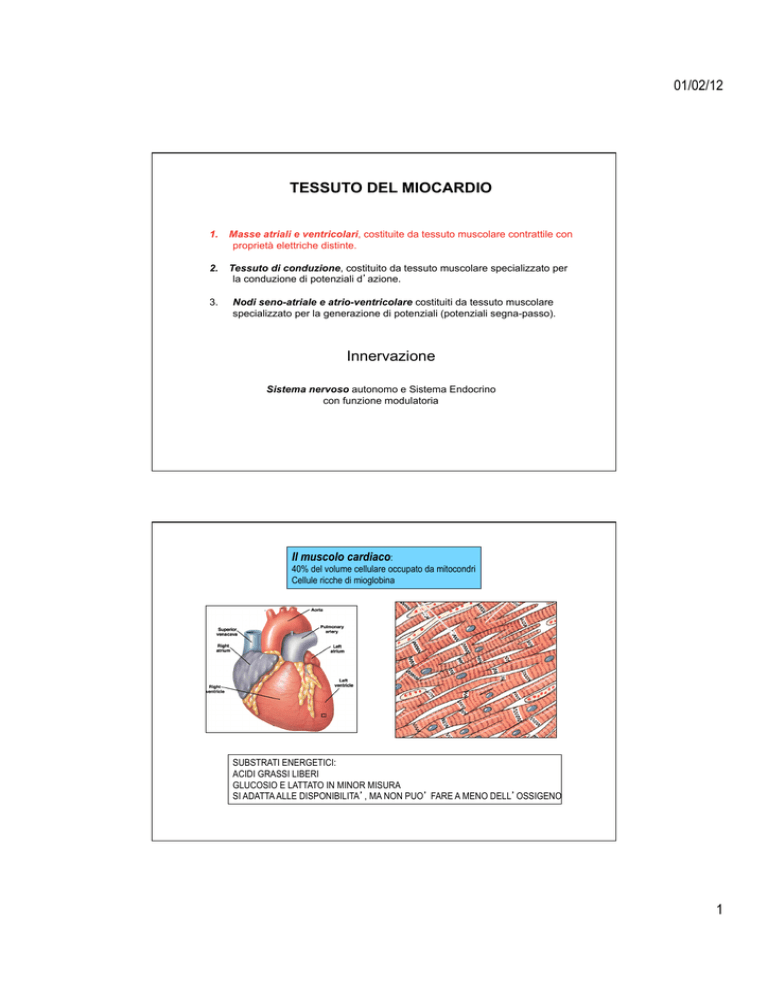
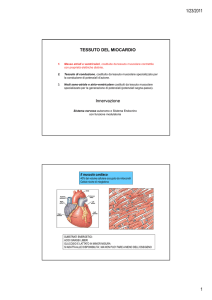
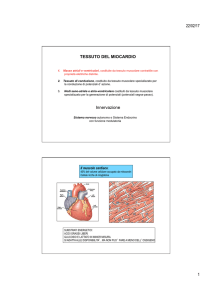
Il muscolo cardiaco:
40% del volume cellulare occupato da mitocondri
Cellule ricche di mioglobina
SUBSTRATI ENERGETICI:
ACIDI GRASSI LIBERI
GLUCOSIO E LATTATO IN MINOR MISURA
SI ADATTA ALLE DISPONIBILITA’, MA NON PUO’ FARE A MENO DELL’OSSIGENO
1
01/02/12
Determinanti del consumo miocardico di O2
• Il miocardio è un tessuto strettamente aerobico, ossigenodipendente.
• La determinazione del fabbisogno miocardico di O2 fornisce un
indice accurato del suo metabolismo complessivo.
• I principali determinanti del consumo miocardico di O2 sono:
L’aumento della frequenza cardiaca aumenta il MVO2;
• frequenza cardiaca
inoltre la tachicardia agisce riducendo il flusso coronarico.
• contrattilità
• tensione di parete
Quanto essa è maggiore, tanto più alto è il consumo di O2
Tensione di parete della cavità cardiaca (= postcarico)
Dipendente da tre fattori:
•
•
•
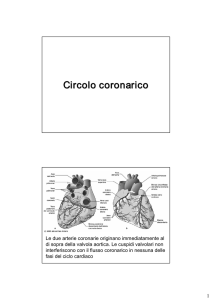
Aorta
Coronaria dx
la pressione sviluppata al suo interno
il raggio medio della cavità
Lo spessore parietale
Coronaria sn
Discendente
anteriore
Circonflessa
Il cuore riceve ossigeno dalla
circolazione coronarica
perché
NON DALLE CAMERE CARDIACHE?
ENDOCARDIO: IMPERMEABILE
PARETI CARDIACHE TROPPO SPESSE
2
01/02/12
FLUSSO CORONARICO:
70% DURANTE LA DIASTOLE
30% DURANTE LA SISTOLE
Flusso coronarico/frequenza
ALL’AUMENTARE DELLA FREQUENZA CARDIACA (MAGGIOR RICHIESTA ENERGETICA)
LA DURATA DELLA DIASTOLE DIMINUISCE RIDUCENDO “APPARENTEMENTE” IL
FLUSSO CORONARICO.
Ø AUMENTA LA VELOCITA’ DEL FLUSSO CORONARICO (FINO A 5X)
Ø VASODILATAZIONE DEI VASI CORONARICI, SPECIALMENTE DURANTE DIASTOLE
N.B. A RIPOSO IL MIOCARDIO ESTRAE FINO AL 65% DELL’OSSIGENO DISPONIBILE
(ALTRI TESSUTI A RIPOSO ESTRAGGONO CIRCA IL 25%; IN CASO DI
NECESSITA’’POSSONO AUMENTARE L’ESTRAZIONE DI OSSIGENO)
NEL MUSCOLO CARDIACO AUMENTA LA PRODUZIONE E IL RILASCIO DI ADENOSINA
ALL’AUMENTARE DELLE RICHIESTE ENERGETICHE
L’ADENOSINA INDUCE VASODILATAZIONE DEI VASI CORONARICI (AGENTE PARACRINO)
3
01/02/12
Metabolismo miocardico
• In condizioni basali il cuore consuma circa 6,5-10 ml/
min/100 gr di tessuto di O2
Tale dispendio serve:
• 3-5% per l’attività elettrica
• 20% per il mantenimento dell’integrità cellulare
• 72-75% per l’attività contrattile
N.B: il post-carico (pressione sistemica
influenza in maniera significativa il lavoro del
cuore
4
01/02/12
Flusso coronarico
Consumo di Ossigeno del cuore:
MVO2 (ml/min/g)
• A livello miocardico per l’elevata l’estrazione di O2 (circa il
70%) l’unico meccanismo di compenso in caso di
aumentato fabbisogno di O2 è rappresentato da un
proporzionale aumento del flusso coronarico, determinato
da una vasodilatazione del distretto coronarico arteriolare
(vasi di resistenza).
La capacità massima di vasodilatazione
secondaria a uno stimolo metabolico è definita
Riserva Coronarica
5
01/02/12
Fattori che regolano il circolo coronarico
• Anatomici (spessore parietale del ventricolo sn, presenza di
circoli collaterali)
• Meccanici (portata sistemica, resistenze vascolari,
compressione sistolica, riflesso miogeno, viscosità ematica)
• Neurogeni (recettori alfa, recettori beta2, azione vagale)
• Metabolici (pO2, pH, K+, adenosina, prostaglandine)
Fattori anatomici
I vasi coronarici possono essere suddivisi in:
• vasi di conduttanza (grossi rami epicardici e loro
diramazioni)
• vasi di resistenza (rami intramiocardici e arteriole)
Le resistenze coronariche sono regolate da fattori estrinseci
(azione compressiva del miocardio ventricolare) e da fattori
intrinseci (di natura neuro-ormonale, miogena e metabolica)
6
01/02/12
Fattori meccanici
• Il flusso coronarico si attua soprattutto in diastole poiché in
sistole i rami intramurali vengono virtualmente occlusi dalla
contrazione ventricolare.
• Ne consegue che la tachicardia predispone allo sviluppo di
ischemia, poiché, accorcia il tempo di diastole
• Gli strati subendocardici sono generalmente i più esposti
all’ischemia, soprattutto perché maggiormente esposti alla
pressione diastolica endocavitaria
Fattori meccanici:
Ciclo cardiaco e flusso coronarico
Chiusura della valvola aortica
Pressione aortica (mmHg)
110
100
90
80
70
Sistole
Zero Flow
Flusso attraverso la
coronaria sinistra
Zero Flow
Flusso attraverso la
coronaria destra
Diastole
7
01/02/12
Fattori metabolici
• L’aumentato della richiesta metabolica del miocardio determina
idrolisi di ATP e conseguente liberazione di adenosina (prodotta da
AMP) nell’interstizio.
• L’adenosina induce una vasodilatazione (antagonizzando l’ingresso
dello ione Calcio all’interno delle cellule muscolari lisce) soprattutto a
livello dei vasi di resistenza, con un conseguente aumento del flusso
coronarico proporzionale all’aumento delle richieste metaboliche.
• Fattori metabolici locali con azione vasodilatatrice: prostaglandine, ioni
idrogeno, ioni potassio, CO2 e NO
Fattori neurogeni
• Le arterie coronarie sono innervate dal SNA (simpatico:
noradrenalina = vasocostrizione (recettori alfa) e nervo vago:
acetilcolina = vasodilatazione) con scarica tonica. N.B. Fattori
metabolici dominanti su attività nervosa
• La stimolazione dal ganglio stellato (simpatico) induce
vasodilatazione (mediata dai recettori Beta), ma al contempo
aumento della contrattilità e della frequenza cardiaca. Il blocco
recettoriale Beta induce la comparsa di effetti alfa-mediati
(vasocostrizione)
8
01/02/12
Metabolismo cardiaco
Quantità di ATP consumato: 3,5-5,0 Kg/die
A digiuno: lipidi (60-70%), acidi grassi liberi (60%, da tessuto adiposo), trigliceridi (10%);
glucosio convertito in glicogeno
Dopo un pasto ricco in carboidrati: diminuendo gli acidi grassi liberi, aumenta
il consumo del glucosio
Fisiopatologia
Due sono i fattori che intervengono nella
genesi delle coronopatie (ischemia
miocardica):
• La riduzione del flusso coronarico
• L’aumento del consumo miocardico di
ossigeno (MVO2)
9
01/02/12
Riduzione del flusso coronarico
•
•
Una lesione aterosclerotica di un ramo
epicardico determina a valle della stenosi
una caduta di pressione proporzionale alla
riduzione del calibro vasale.
Il gradiente pressorio che si crea stimola la
dilatazione dei vasi di resistenza, allo
scopo di mantenere un flusso adeguato in
condizioni basali. (Tale meccanismo è, ad
esempio, alla base del quadro clinico
dell’Angina Stabile)
•
Coronaria
normale
Placca ateromasica
subocclusiva (>75%)
Se la stenosi riduce la sezione del ramo
epicardico di oltre l’80%, si ha una
riduzione del flusso anche in condizioni
basali; in questa situazione l’albero
coronarico impegna gran parte della sua
“riserva” per mantenere un apporto
metabolico adeguato.
Placca stenosante
(< 50%)
Placca ateromasica
associata a vasospasmo
ATEROSCLEROSI
10
01/02/12
Riduzione del flusso coronarico
• In caso di aumento delle richieste metaboliche, il circolo
coronarico non è più in grado di far fronte alle richieste
con comparsa di ischemia.
• L’ischemia interessa inizialmente gli strati
subendocardici
• Una modulazione del tono coronarico legato a fattori
neuroumorali può modificare temporaneamente la
riserva coronarica; questo spiega la variabilità della
soglia ischemica che abitualmente si osserva in clinica
anche nello stesso soggetto.
COMPLICANZE
DELL’ATEROSCLEROSI
11
01/02/12
La Cardiopatia Ischemica
Definizione
Spettro di malattie a diversa eziologia, in cui il fattore
fisiopatologico unificante è rappresentato da uno
squilibrio tra la richiesta metabolica e l’apporto di
ossigeno al miocardio.
Questo squilibrio causa un alterazione dell’attività
elettrica e della capacità contrattile delle zone
colpite
12
01/02/12
Determinanti del consumo miocardico di O2
Tensione di parete della cavità cardiaca (postcarico)
ovvero
Pressione di distensione x raggio della cavità/(2xspessore parietale)
La pressione sviluppata è determinata dalle resistenze all’eiezione del
sangue.
Il raggio medio è determinato dal riempimento della cavità, sarà tanto
maggiore quanto più alto è il ritorno venoso (=precarico).
L’ aumento della tensione della parete di una cavità cardiaca (postcarico)
determina la sua ipertrofia e quindi l’aumento della massa miocardica, a cui
consegue un incremento del consumo di O2.
In clinica è possibile rilevare alcune variabili, come la frequenza cardiaca e
la pressione arteriosa sistolica.
Il prodotto tra queste due variabili (FC × PA sistolica) × 10–3 si chiama doppio
prodotto ed è l’indice di MVO2 utilizzato nella pratica clinica.
Condizioni critiche per l’instaurarsi dell’ischemia a
causa di un aumento delle richieste metaboliche
• Postcarico
Stenosi aortica,
ipertensione arteriosa,
ridotta compliance aortica
• Contrattilità
Sindrome ipercinetica,
ipertiroidismo, attività
fisica, tachicardia,
farmaci inotropi
• Frequenza
Stenosi aortica,
ipertensione arteriosa,
ridotta compliace aortica
• Precarico
Insufficienza cardiaca,
aumentato ritorno venoso
• Volume
Cardiomiopatia
congestizia
13
01/02/12
Condizioni critiche per l’instaurarsi
dell’ischemia per riduzione del flusso
coronarico
• Spasmo coronarico
Trombossano,
prostaglandine,
meccanismi neurogeni
• Trombi piastrinici
Iperaggregabilità,
iperlipidemie, emolisi
• Fattori emoreologici
Aumento della viscosità
ematica
14

![SEMINARIO IABP [modalità compatibilità]](http://s1.studylibit.com/store/data/001118635_1-d3a8e4c9ed22e3899bfa60a866de67a4-300x300.png)