CORSO INTEGRATO D3
ANATOMIA DELLE VIE RESPIRATORIE
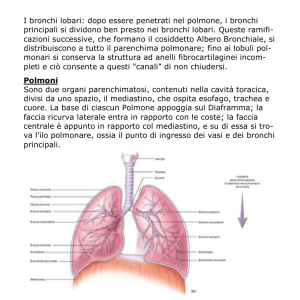
L’aria entra attraverso il naso o la bocca, quindi attraversa la faringe, supera la glottide e
poi,tramite la laringe, raggiunge l’albero tracheo-bronchiale. La trachea è un condotto
fibromuscolare formato da anelli cartilaginei che si divide a formare il bronco destro e il
bronco sinistro. Successivamente i bronchi si dividono in bronchioli, nei quali cominciano ad
essere presenti alcuni alveoli. Le vie aeree, a eccezione della faringe, della regione anteriore
delle fosse nasali e dei bronchioli respiratori, sono rivestite da un epitelio cigliato ricoperto
da muco. Il movimento delle ciglia provoca la progressione del muco e delle particelle inalate
ristagnanti nelle vie aeree verso la faringe. Questo meccanismo di rimozione è coadiuvato
dalla tosse. Nell’alveolo avvengono gli scambi gassosi tra l’aria inspirata e il sangue capillare.
La superficie alveolare è costituita da un sottile strato di cellule epiteliali squamose
intervallate da cellule cuboidali, che producono il surfactante. Esiste anche un terzo tipo di
cellule, i macrofagi alveolari, che svolgono un’azione di difesa. Il surfactante è fondamentale
per la normale funzionalità alveolare; abbassando la tensione superficiale degli alveoli, ne
stabilizza la struttura, impedendo così il loro collasso. La mancanza del surfactante alveolare
nei polmoni dei bambini nati prematuramente è la cusa della sindrome da di stress respiratorio
del neonato, così come il danno infiammatorio e ipossico delle cellule alveolari, e il conseguente
deficit alveolare di surfactante, sono importanti fattori nella genesi della sindrome da di
stress respiratorio acuto. Il polmone ha una doppia vascolarizzazione. Il flusso ematico
polmonare che giunge al polmone tramite l’arteria polmonare è costituito dall’intera portata
del ventricolo destro e consiste nel sangue venoso refluo dai tessuti dell’organismo; è il
sangue che giunge agli alveoli e partecipa agli scambi gassosi. La circolazione bronchiale irrora
parte dell’albero tracheo-bronchiale, fino ai bronchioli terminali, con sangue arterioso
proveniente dall’aorta. I bronchioli respiratori, i dotti alveolari e gli alveoli vengono ossigenati
dall’aria alveolare e nutriti dal sangue venoso misto della circolazione polmonare.
PARETE TORACICA E MUSCOLI
RESPIRATORI:
Permettono i movimenti per la ventilazione
dei polmoni.
BRONCHI:
Principali
Lobari
Segmentari
Bronchioli lobulari o terminali
Dotti alveolari
VASCOLARIZZAZIONE:
Arteria polmonare
Vene polmonari
Arterie bronchiali
LINFATICO:
Polmonari
Mediastinici
2
3
FISIOLOGIA DELLA RESPIRAZIONE
Lo scambio gassoso tra gli alveoli e i capillari avviene per diffusione attraverso la barriera
alveolo-capillare in modo passivo, secondo i gradienti di concentrazione dei gas stessi.
L’ossigeno diffonde Dall’aria inspirata (dove ha una pressione, PO2, di circa 150 mmHg ), al
sangue venoso capillare (PO2 circa 40 mmHg). L’anidride carbonica diffonde dal sangue
capillare (dove ha una pressione, PCO2, di circa 45 mmHg) all’aria inspirata (PCO2 0 mmHg).
La ventilazione alveolare porta ossigeno nel polmone e rimuove l’anidride carbonica, mentre il
sangue capillare polmonare scarica anidride carbonica negli alveoli e assume ossigeno;
l’efficienza di questi scambi dipende da valori ottimali della ventilazione alveolare e della per
fusione dei capillari polmonari. I polmoni sono costituiti da materiale fibroelastico e si trovano
all’interno della gabbia toracica, separati da essa per mezzo di due foglietti sierosi, uno dei
quali riveste la superficie esterna polmonare, (pleura viscerale), mentre l’altro ricopre la
superficie interna della parete toracica (pleura parietale). I foglietti racchiudono uno spazio
virtuale (spazio pleurico).
4
FASE VENTILATORIA:
-INSPIRAZIONE Contrazione m. intercostali.
Sollevamento delle coste.
Abbassamento del diaframma.
-ESPIRAZIONE Termina P. intrapolmonare=P.atmosferica
-CENTRO RESPIRATORIO (Midollo allungato)
P. parziale ossigeno pO2.
P. parziale a. carbonica pCO2.
FASE CIRCOLATORIA:
Trasporto ossigeno polmoni > tessuti.
Trasporto anidride carbonica tessuti > polmoni.
FASE VENTILATORIA
- VC (volume corrente) → aria che entra ed esce ad ogni atto respiratorio.
- VRI (volume riserva inspiratoria) → quantità max in eccesso all’aria corrente.
- VRE (volume riserva espiratoria).
- VR (volume residuo) → aria che resta nei pomoni dopo espirazione forzata.
- CV (capacità vitale) → aria espirata dopo inspirazione massima.
- CRF (capacità residua funzionale) → aria che resta dopo espirazione a riposo.
- CPT ( capacità polmonare totale) → CV+VR.
RV: volume residuo (1200ml).
FRC:capacità funzionale residua
VC: capacità vitale
TLC: capacità polmonare totale
VT: Volume corrente
SINTOMATOLOGIA ASPECIFICA
Tosse:
Espirazione “esplosiva” che rappresenta un meccanismo di protezione per liberare le vie aeree
di secrezioni o materiale estraneo, la tosse è un violento atto espiratorio a glottide chiusa. La
brusca contrazione dei muscoli espiratori e della parete addominale provoca un improvviso
aumento della pressione intratracheale, con successiva apertura della glottide e violenta
fuoriuscita dell’aria dai polmoni. Può essere volontaria o riflessa. Atto riflesso a partenza da
albero bronchiale o pleura. La tosse può essere secca e non accompagnata da emissioni di
secrezioni. La tosse umida (anche detta rosse grassa) è caratterizzata dalla presenza di
secrezioni nell’albero bronchiale e i colpi di tosse sono in genere seguiti dalla loro
eliminazione.
5
Espettorato:
L’espettorato è costituito da materiale proveniente dall’albero bronchiale, generalmente
emesso con i colpi di tosse. A seconda della sua natura se ne distinguono diversi tipi:
1. Espettorato mucoso, di colore bianco, vischioso, costituito quasi esclusivamente da
muco.
2. Espettorato muco-purulento, di aspetto più torbido, e di colore che può variare dal
giallognolo al verdastro per la presenza di leucociti frammisti a muco; si ritrova nella
gran parte delle affezioni respiratorie.
3. Espettorato sieroso, schiumoso, spesso per la presenza di sangue; si riscontra
nell’edema polmonare.
4. Emorragico
Emottisi o emoftoe:
L’emottisi è l’emissione, genere in seguito a colpi di tosse, di sangue puro o frammisto a muco
proveniente dalle vie respiratorie. Il sangue è generalmente rosso chiaro perché
arterializzato, cioè ricco di ossigeno, e spesso schiumoso poiché si mescola con l’aria dei
polmoni. Si riscontra nei tumori polmonari, nella tubercolosi polmonare, nell’infarto polmonare,
ma anche nelle polmoniti. E’ importante distinguere l’emottisi dall’ematemesi: nell’ematemesi il
sangue, proveniente dalle prime vie digestive , viene emesso con il vomito, è scuro, non
schiumoso e spesso presenta dei coaguli, inoltre se il sangue viene dallo stomaco avrà un Ph
acido.
Dolore toracico:
Per interessamanto della pleura parietale.
Dispnea:
-Inspiratoria > Ostacolo al passaggio dell’aria (stenosi tracheali).
-Espiratoria > Spasmo dei piccoli bronchi (asma bronchiale).
Cianosi:
La cianosi è uno dei segni più frequenti dell’ipossia(ma potrebbe non comparire in caso di
ipossia es. in pazienti anemici) e compare quando i valori dell’Hb ridotta (non ossigenata) sono
uguali o superiori a 5g/dl. Il colorito cianotico, ovvero il colorito bluastro della cute e delle
mucose(come letto ungueale, labbra,), si ha quindi in tutti i casi in cui è aumentato a livello dei
capillari il contenuto di emoglobina ridotta o per difetto di ossigenazione del sangue o per
mescolamento del sangue venoso con l’arterioso.
6
BRONCHIECTASIE
Il termine bronchiectasia definisce una dilatazione irreversibile dei bronchi e dei bronchioli
dovuta alla distruzione infiammatoria della parete bronchiale. Può interessare le vie aeree di
una zona circoscritta del polmone (bronchiectasia focale) o più diffuse e ampie regioni
polmonari (bronchiectasia diffusa). Le bronchiectasie, dal punto di vista anatamo-patologico,
possono essere classificate in tre gruppi.
1) Cilindriche (fisiformi) : quando i bronchi sono uniformemente dilatati a forma tubulare.
2) Varicose (ampollari) : quando i bronchi presentano una dilatazione irregolare
3) Cistiche o sacciformi: quando i bronchi si dilatano progressivamente fino a terminare in
sacchi a fondo cieco.
Eziopatogenesi
La contemporanea presenza di un’infezione e di condizioni che non rendono possibile il normale
drenaggio delle secrezioni e dei microrganismi, provoca l’attivazione di processi infiammatori
che coinvolgono la parete bronchiale. L’epitelio ciliato viene danneggiato e il lume viene occluso
da secrezioni muco-purulente. Le strutture elastiche e muscolari parietali vengono distrutte e
le vie aeree si dilatano. Si innesca, quindi, un processo che si automantiene: le ridotte difese
della mucosa e il ristagno delle secrezioni favoriscono la crescita batterica, che a sua volta è
causa di accentuazione dell’infiammazione locale.
Sintomatologia
I sintomi sono quelli di un’infiammazione cronica con periodiche riacutizzazioni. Tipici sono la
ricorrenza di broncopolmoniti nella stessa sede e il riscontro all’esame fisico di crepitii
persistenti in una determinata regione polmonare. La tosse può essere persistente, produttiva
con emissione di espettorato muco-purulento, talvolta striato di sangue, ma è anche possibile
riscontrare la comparsa di copiose emorragie respiratorie. I sanguinamenti sono dovuti
all’estrema fragilità della mucosa infiammata o alla rottura delle arterie bronchiali, dilatate in
seguito all’infiammazione. Possono comparire dispnea, respiro sibilante, o dolore pleurico in
caso di concomitanti polmoniti associate a pleurite.
SINTOMATOLOGIA PRECOCE
Forme silenti
Forme produttive
Emottisi
SINTOMATOLOGIA TARDIVA
Insufficienza respiratoria cronica
Diagnosi
Il sospetto clinico è dato da una storia di tosse produttiva cronica con ripetuti episodi di
emottisi. L’esame fisico può mettere in evidenza sia rantoli, sia ronchi, sia sibili polmonari.
La diagnosi viene effettuata con:
-radiografia del torace
-La Tac che ha sostituito la broncografia
7
Terapia
MEDICA
Antibioticoterapia
POSTURALE
Ginnastica respiratoria
CHIRURGICA
Resezioni segementarie
8
ASCESSO POLMONARE
Gli ascessi polmonari sono processi infiammatori suppurativi e distruttivi del parenchima
polmonare, che spesso evolvono verso la colliquazione e la formazione di cavità con livelli idroaerei. L’ascesso polmonare si presenta inizialmente come una zona di infiltrazione del
parenchima da parte di leucociti polimorfonucleati, con iperemia ed essudazione plasmatica; in
tale area successivamente si sviluppa un processo necrotico, da cui trae origine una cavità
contenente del pus che è circoscritta da una membrana piogena. Quando un ascesso polmonare
acuto si trasforma in cronico, si verifica la proliferazione di tessuto fibroso-cicatriziale a
livello della cavità ascessuale, ma estesa anche al parenchima circostante.
Etiologia
-Aerobi piogeni ed anaerobi
-Ab ingestis
-Da embolia polmonare (emboli settici)
-Post-traumatici
-In aeree di atelectasia
-Propagati da flogosi contigue
Tipologie
-Unici o multipli
-Segmentali
-Plurisegmentali
-Lobari
Complicanze
-Embolizzazione – ascesso cerebrale
-Empiema pleurico
-Apertura focolaio in pericardio o mediastino
-Ascessi polmonari secondari
Sintomatologia
-Stato settico generale e dispnea
-Febbre
-Tosse, espettorazione “a vomica”
Diagnosi
La radiografia del torace ha una maggiore sensibilità rispetto all’esame fisico ed è utile per
valutare l’estensione dell’infiltrato polmonare, la presenza di ascessi e il coinvolgimento
pleurico.
Stratigrafia e tac
Terapia
Medica: antibioticoterapia mirata
Chirurgica: per ascessi cronicizzati
9
ECHINOCOCCOSI POLMONARE
E’ una malattia determinata da agenti parassitari, la cui manifestazione patologica è costituita
dall’idatide, cioè da una cisti uniloculare a contenuto acquoso che si sviluppa all’interno del
parenchima polmonare.
Etiologia
L’agente patogeno è rappresentato dalla tenia di un parassita denominato Echinococcus
Granulosus.
Vie di ingresso al polmone
Il verme adulto è costituito da una testa e da 3-4 proglottidi, l’ultima delle quali contiene le
uova fecondate (al cui all’interno è presente l’embrione); esso vive e si alimenta fissato alla
mucosa intestinale degli ospiti definitivi, che sono rappresentati dal cane e dai canidi. Gli
ospiti intermedi (uomo, bovini, ovini) possono infettarsi cibandosi di verdura contaminata; nel
caso dell’uomo poi, la contaminazione può anche avvenire a seguito del gesto di portarsi alla
bocca le mani che abbiano accarezzato il pelo contaminato del cane. Negli ospiti intermedi
l’echinococco si trova invece allo stadio di larva, sotto forma di cisti, che possono avere varie
localizzazioni; una volta che gli embrioni sono stati ingeriti, indipendentemente dalla modalità
essi giungono nello stomaco; l’involucro chitinoso che contiene ognuno di loro viene eroso dai
succhi gastrici, e quindi nel duodeno e nel digiuno gli embrioni, ormai liberi, possono aderire
alla mucosa intestinale e penetrare attraverso la parete immettendosi nel circolo capillare
venoso mesenterico; poichè le vene mesenteriche drenano il sangue verso la vena porta, le
uova raggiungeranno il tronco portale, e di lì il fegato. In tale organo gli embrioni vengono in
gran parte distrutti dalla reazione leucocitaria dell’organismo, ma i pochi che sopravvivono si
trasformano in cisti. Il parenchima epatico rappresenta dunque la prima stazione
dell’organismo in cui gli embrioni possono determinare la formazione della cisti. E’ possibile
comunque che l’embrione superi il filtro epatico; in tale caso, dopo aver percorso la vena cava
inferiore, l’atrio ed il ventricolo destro e l’arteria polmonare giunge al circolo capillare
polmonare, dove nella maggior parte dei casi si arresta e si trasforma in cisti.
Caratteristiche della cisti
La cisti è delimitata da una parete prodotta dal parassita; essa è costituita da uno strato
esterno di sostanza gelatinosa e da uno strato interno. Il contenuto della cisti è acquoso e
generalmente limpido. La cisti si accresce progressivamente man mano che il suo contenuto
aumenta, determinando la progressiva distruzione del parenchima dell’organo interessato; nei
confronti della cisti si produce contemporaneamente una reazione di granulazione e si
determina quindi attorno alla sua parete la formazione di uno strato di tessuto sclerotico che
prende il nome di pericistio; la ciste man mano che si accresce comprime il polmone. A livello
polmonare, le cisti, uniche o multiple, possono localizzarsi in qualsiasi distretto.
10
Sintomatologia e complicanze
Fino a quando le dimensioni della cisti sono ridotte, la sintomatologia può essere del tutto
assente; la diagnosi può risultare quindi occasionale, a seguito di una radiografia o di una tac
del torace eseguiti per latri motivi.
I sintomi generalmente si rendono evidenti in seguito all’instaurarsi delle complicazioni, che
possono essere:
- Suppurazione del contenuto della cisti, con sintomatologia del tutto simile a quella
dell’ascesso polmonare.
- Rottura della cisti:
nell’albero bronchiale, che determina l’insorgenza della tosse con espettorato dal
gusto salato. Quando l’apertura è importante sin determina il fenomeno della vomica
cioè l’emissione massiva, durante gli ascessi di tosse, di una grande quantità di liquido
idatideo.
nel cavo pleurico, con formazione di un versamento pleurico che determina il collasso
del parenchima polmonare e quindi dispnea più o meno intensa.
nei vasi del piccolo circolo, se sono coinvolte le vene, è possibile la localizzazione
metastatica delle cisti in organi situati a distanza.
- Possono inoltre essere evidenziate manifestazioni allergiche, caratterizzate soprattutto da
orticaria e broncospasmo.
Diagnosi
Si basa fondamentalmente su:
- Formula leucocitaria (incremento degli eosinofili)
- Intradermo reazione di Casoni positiva
- Deviazione del complemento (test di Ghedini) positiva
- Rx torace, evidenzia la presenza della cisti, che quando è ancora integra appare come
un’opacità a limiti netti
Trattamento
Chirurgico:
pericistectomia
resezioni atipiche
segmentectomie
lobectomie
11
MICOSI POLMONARI
Cause
ACTINOMICES (ACTINOMICOSI).
ASPERGILLUS FUMIGATUS (ASPERGILLOSI).
Caratteristiche
MALATTIE PROFESSIONALI
AGRICOLTORI – LAVORATORI DEI SILOS
SECONDARIE A TERAPIE ANTIBLASTICHE.
Quadro clinico
GENERANO CAVITA’ SIMILI ALLE BRONCHIECTASIE.
Diagnosi
RX E STUDIO DELL’ESPETTORATO.
Terapia
CHEMIOTERAPIA – ANFOTERICINA B
12
EMPIEMA PLEURICO
L’empiema è una raccolta di pus in cavità preformata. Si defisce quindi empiema pleurico una
raccolta di pus in cavità pleurica.
Cause
I germi più frequentemente responsabili sono quelli piogeni (Pneumococco, Streptococco, x lo
più Stafilicocco).
DIFFUSIONE DI PROCESSO SUPPURATIVO CONTIGUO:
DA MEDIASTINITI
DA PERFORAZIONE DELL’ESOFAGO
DA FERITE
Complicanze
FISTOLA BRONCO-PLEURICA. OSTEOMIELITI COSTALI
FISTOLE ESOFAGO-PLEURICHE
PERICARDITI – ASCESSI MEDIASTINICI
Terapia
FARMACOLOGICA – ANTIBIOTICOTERAPIA
DRENAGGIO CHIRURGICO
13
TUMORI POLMONARI
Etiologia
- Fumo di sigaretta
- Radiazioni
- Inalazione di sostanze mutagene (amianto)
Classificazione per sede
Macroscopicamente possiamo distinguere varie zone di insorgenza di tumore, e precisamente:
1) Centrale se il tumore origina a livello dei bronchi principali o lobari
2) Intermedi se il tumore origina a livello dei bronchi segmentari
3) Periferici se il tumore origina a livello del bronchiolo terminale – alveoli
Classificazione isto-patologica
Da un punto di vista instologico possiamo classificare il carcinoma polmonare in:
1) Carcinoma a cellule squamose (25-30%)
E’ quasi sempre associato al fumo di sigaretta. La citologia nelle forme poco
differenziate tende a presentare delle aree di carcinoma anaplastico. La maggior parte
si localizza a livello centrale in uno dei grossi bronchi dando frequentemente metastasi
all’ilo, tardivamente ai linfonodi sovraclaveari e metastasi a distanza, ma con minor
frequenza dell’adenocarcinoma, al cervello ed allo scheletro.
2) Adenocarcinoma (32-40%)
Si localizza preferenzialmente in periferia. Tende a metastatizzare al cervello, al
fegato, al surrene e all’osso, soprattutto per via ematica.
3) Carcinoma indifferenziato a grandi cellule (8-16%)
L’esame istologico è molto importante, perchè la presenza di caratteri peculiari al
microscopio elettronico possono indirizzare o meno verso una differenziazione
epiteliale e quindi al trattamento più adeguato.
4) Carcinoma indifferenziato a piccole cellule o microcitoma (20-25%)
Prende origine dalle cellule del sistema APUD che possono anche determinare la
produzione di svariati ormoni determinando l’insorgenza di sintomi legati alla
iperproduzione ormonale (sindromi paraneoplastiche).
Drenaggio linfatico
- LGH INTRAPOLMONARI
- LGH ILARI
- LGH TRACHEO-BRONCHIALI
- LGH PARATRACHEALI
- LGH SCALENI
- LGH DELL’ARCO AORTICO
14
Stadiazione
STAGING PATOLOGICO. (T.N.M.)
GRADING
-BEN DIFFERENZIATO
-MODERATAMENTE DIFFERENZIATO
-SCARSAMENTE DIFFERENZIATO
-INDIFFERENZIATO
Sintomatologia
Il paziente può presentarsi completamente asintomatico o viceversa manifestare un grave
quadro clinico da diffusione metastatica, i cui sintomi sono dipendenti dalla localizzazione e
dall’estensione delle metastasi.
Il sintomo più comune è la tosse, ed è presente nel 75% o più dei pazienti. Può essere
presente un vago dolore toracico il più delle volte espresso come peso, pesantezza, esso
corrisponde in genere al coinvolgimento dei nervi cervicali o della parete toracica. Il tumore
localizzato all’apice polmonare (tumore di Pancoast) può determinare dolore alla spalla ed al
braccio per interessamento del plesso brachiale. L’invasione del ganglio cervicale inferiore
(simpatico cervicale) causa invece miosi pupillare, enoftalmo e ptosi palpebrale (Sindrome di
Claude-Bernard-Horner). La sindrome da compressione della vena cava è presente nel 4% dei
pazienti e suggerisce un coinvolgimento mediastinico.
INVASIONE DEL MEDIASTINO. (S. MEDIASTINICA).SINDROMI PARANEOPLASTICHE.
ACTH – 5 OH TRIPTAMINA – ADH – FSH
MSH – INSULINA – GLUCAGONE – PTH – VASCOLARI.
15
Diagnostica
Laboratorio (limitata):
NSCLC - CEA TEST E FERRITINA
SCLC – NSE (ENOLASE NEURONO SPECIFICA)
Broncoaspirato
RX CON O SENZA STRATIGRAFIA
BRONCOSCOPIA
BRONCOGRAFIA
TAC E/O RMN
MEDIASTINOSCOPIA
AGOBIOPSIA TAC – GUIDATA
PROCEDIMENTI RADIOISOTOPICI.
16
17
Terapia
Di tutti i pazienti che si presentano con il carcinoma polmonare circa la metà hanno metastasi;
i rimanenti sono candidati alla terapia chirurgica. Di questi ultimi circa la metà al momento
dell’intervento hanno una condizione oltre i limiti dell’operabilità. La maggioranza viene
sottoposta ad interventi di lobectomia. Quando invece il tumore coinvolge uno dei bronchi
principali o le strutture dell’ilo si ricorre alla pneumonectomia. Nei tumori periferici,
specialmente in quei pazienti che manifestano una ridotta riserva funzionale respiratoria, si
ricorre a resezioni limitate, dette “sleeve resections”. In pazienti inoperabili con neoplasie
della trachea o dei grossi bronchi, risultati apprezzabili sulla qualità di vita sono stati ottenuti
utilizzando il laser, che determina la necrosi della massa tumorale ristabilendo la pervietà dei
bronchi e della trachea.
A disposizione:
Chirurgica
Radioterapia
Chemioterapia
Criteri di scelta:
Tipologia del tumore
Stadio
Condizioni cliniche del paziente
Metastatizzazione
Linfonodi ilomediastinici (90%)
Fegato (33 – 40%)
Reni (17 – 24%)
Polmone controlaterale (22%)
Sedi elettive:
Surreni (41%)
Ossa (27%)
Cervello (17%)
18
Sopravvivenza
Tipo istologico (A 5 ANNI)
Adenocarcinoma 54%.
Epidermoidale 42%.
Anaplastico 30%.
Microcitoma 9%.
Media a 5 anni 10%.
Stadio
0 (CA OCCULTO) TX, N0, M0.
I T1<3cm N0-1(ilari isolate) MO.
II T2>3cm N2 (ilomediastinici) M0.
III >T2 N2 (anche a distanza) M1.
STADIO I – RESEZIONI, NON RADIO, NON CHEMIO.
STADIO II – LOBECTOMIA, PNEUMONECTOMIA, RADIOTERAPIA OPZIONALE.
STADIO III – SE RESECABILE
EXERESI + RADIO + CHEMIO
SE NON RESECABILE
RADIO + CHEMIO
TUMORI METASTATICI DEL POLMONE
METASTASI UNICA
TRATTAMENTO CHIRURGICO
RADIO + CHEMIOTERAPIA
19
PATOLOGIA DEL MEDIASTINO
Anatomia
Mediastino superiore:
Tra base del collo
Piano orizzontale sull’angolo sternale
Mediastino inferiore:
Anteriore
Da faccia posteriore dello sterno
A Piano tg a pericardio e grossi vasi
Medio
Fino alla superficie posteriore pericardica
Posteriore
Fino al corpo delle ultime vertebre toraciche
Organi mediastinici
Mediastino anteriore:
Timo
Mediastino medio:
Cuore e pericardio
Arco aortico
Trachea e bronchi
Linfonodi
Mediastino posteriore:
Aorta discendente
Esofago
Strutture nervose
Dotto toracico
Classificazione dei tumori mediastinici
In base all’origine:
-Connettivali
-Del sistema linfatico
-Vascolari
- Nervosi
Delle guaine
Delle cellule nervose
-Timici
-Embrionali
20
Sintomatologia
NEL 20% DEI CASI ASINTOMATICI
S. PER COMPRESSIONE O INFILTRAZIONE
ESOFAGO – RIGURGITO DISFAGIA
ARTERIE - IPOSFIGMIA T.S.A
VENE – S. CAVA SUPERIORE
LGH – EDEMI CHILOTORACE CHILOPERITONEO
BRONCHI – DISPNEA ATELECTASIE BRONCOPOLM.
NERVI (SINTOMI DA IRRITAZIONE O PARALISI)
FRENICO
VAGO
INTERCOSTALI
SIMPATICO CERVICALE
SIMPATICO TORACICO
Diagnostica
-RX TORACE
-TAC E/O RMN
-ANGIOGRAFIA
-ESOFAGOSCOPIA E/O BRONCOSCOPIA
-MEDIASTINOSCOPIA
Tumori timici
IPERPLASIA TIMICA
TIMOMA
COMPONENTE EPITELIALE
COMPONENTE LINFATICA
Evolutività
INVASIVITA’ CIRCOSTANTE
CLASSIFICAZIONE
I
CAPSULATO SENZA INVASIONE
II
INVASIONE CAPSULA E GRASSO
III INVASIONE STRUTTURE CIRCOSTANTI
IVA DISSEMINAZIONE PLEURICA E PERICARDICA
IVB METASTASI A DISTANZA
SINDROMI PARATIMICHE.(AUTOIMMUNI?)
MIASTENIA GRAVIS
ANEMIA ERITROBLASTOPRIVA
IPOYGLOBULINEMIA ACQUISITA
21
LUPUS
SCIALOADENITE AUTOIMMUNE
Miastenia gravis
Causa:
BLOCCO RECETTORI DI ACETILCOLINA POSTSINAPSI
Stadi clinici:
I STADIO FORMA OCULARE PURA.
PTOSI PALPEBRALE E DIPLOPIA.
II STADIO INTERESSAMENTO DEI NERVI CRANICI.
III STADIO MUSCOLI DEGLI ARTI E RESPIRATORI.
IV STADIO INGRAVESCENZA DEL QUADRO.
Lesioni pseudotumorali
GOZZO TIROIDEO RETROSTERNALE.
LESIONI ESOFAGEE.
ANEURISMI.
Sindrome della vena cava superiore
SOPRA – AZIGALI.
TURGORE DELLE VENE
COLLO, FACCIA, ARTI SUPERIORI
EDEMA A MANTELLINA
CIRCOLO COLLATERALE
V. VERTEBRALI – INTERCOSTALI – AZYGOS – CAVA
SOTTO – AZIGALI
CIRCOLO COLLATERALE
VENE LOMBARI
VENE EPIGASTRICHE
VENE MAMMARIE SUPERFICIALI
VENE LATERALI DEL TORACE
VENE LATERALI DELL’ADDOME
VENA CAVA INFERIORE
22