SCIENZE
INFERMIERISTICHE
Prevenzione e trattamento
dello stravaso in oncologia:
revisione della letteratura
DEFINIZIONE
Alberto Dal Molin
Infermiere, Asl BI di Biella, dottorando in
Ricerca, Università degli Studi di Firenze
Gianluca Catania
Infermiere, Istituto Nazionale
per la Ricerca sul Cancro di Genova
Ivana Carpanelli
Infermiera, Istituto Nazionale
per la Ricerca sul Cancro di Genova
Laura Rasero
Professore associato di Scienze Infermieristiche,
Università degli Studi di Firenze
[email protected]
RIASSUNTO
La somministrazione inavvertita di un farmaco vescicante nel tessuto circostante rappresenta un evento non particolarmente frequente. Il fenomeno è stimato in una percentuale compresa tra lo 0,1 % e il 6%. Tuttavia, le conseguenze importanti possono
essere gravi e, considerato il comune e diffuso utilizzo di tali farmaci, un gran numero
di pazienti risulta a rischio.
Il personale infermieristico ha un ruolo fondamentale nella gestione precoce dello stravaso;
gli infermieri giocano un ruolo chiave nella prevenzione dell’evento, adottando tutti i provvedimenti ritenuti utili per ridurne il rischio.
Lo stravaso è definito come la somministrazione inavvertita di un farmaco vescicante nel
tessuto circostante, con conseguente potenziale danno tissutale (RCN Standards, 2005).
Il National Extravasation Information Service definisce lo stravaso come la fuoriuscita di farmaci somministrati per via endovenosa nel tessuto circostante (National
Extravation Information Service, 20002007).
La letteratura internazionale tende a distinguere l’extravasation dall’infiltration, considerando quest’ultima come la fuoriuscita di
farmaco non vescicante o di una soluzione
nel tessuto circostante.
Le conseguenze dello stravaso sono differenti a seconda del tipo di farmaco o di soluzione infusi. Infatti, si possono verificare
disturbi che vanno dal lieve disagio fino a
reazioni più importanti, incluso la distruzione dei tessuti (Wengstrom, Margulies,
2008).
I farmaci possono essere classificati in:
• non vescicanti - generalmente non causano danni ai tessuti;
• irritanti - inducono una reazione infiammatoria che solitamente non causa danni
permanenti;
• vescicanti - possono causare un danno tissutale, anche di grado elevato che può
estendersi ai tessuti sottostanti coinvolgendo legamenti, tendini, nervi e ossa, con
dolore elevato e danno funzionale.
È importante sottolineare che alcuni farmaci, esclusi dalla categoria dei farmaci vescicanti, possono ugualmente causare danni
considerevoli (Luke, 2005; Sauerland et al.,
2006).
Il fenomeno dello stravaso di soluzioni vescicanti è stato stimato in una percentuale
compresa tra lo 0,1 % e il 6 % (Schulmeister,
Camp Sorrell, 2000; Yildizeli et al., 2004;
Schulmeister, 2008), anche se una vera incidenza di stravaso di chemioterapici in oncologia non è conosciuta. Tuttavia, visto il
comune e diffuso utilizzo di tali farmaci, il
numero di pazienti a rischio è elevato (Wengstrom, Margulies, 2008).
L’incidenza di stravaso nei pazienti con PORT
impiantato varia tra lo 0,3% e il 4,7% e può
essere causato da posizionamento incompleto o dislocazione dell’ago di huber, formazione di fibrin sheath nella punta del catetere o rottura dello stesso (Schulmeister,
Camp Sorrell, 2000 ).
Solitamente lo stravaso interessa i tessuti,
anche se, a causa della rottura dei cateteri
venosi centrali o quando la punta migra al
di fuori della vena, può interessare mediastino, polmoni e altri distretti (Schulmeister,
2007).
Gli infermieri hanno un ruolo chiave nella
prevenzione e gestione dello stravaso, la precoce identificazione dei sintomi permette di
agire in modo tempestivo ed efficace al fine
di ridurre il danno tissutale.
I fattori che influiscono sull’estensione del
danno tissutale dipendono dalla sede in cui
si verifica lo stravaso, dalla quantità di farmaco
stravasato, dalla sua concentrazione, dalla sua
azione vescicante e dalla modalità con la quale lo stravaso viene gestito (tempi e modi) dall’infermiere e dal medico (Clamon, 2001).
PAROLE CHIAVE
Stravaso, chemioterapia, prevenzione, trattamento
40 L’INFERMIERE 4/2009
1 Deposito di fibrina sulla parete esterna del catetere, che si estende alla sua apertura e progressivamente risale verso l’interno della stessa.
INFERMIERISTICHE
PREVENZIONE
Il miglior approccio per minimizzare le conseguenze dello stravaso è la prevenzione, attraverso:
• la standardizzazione delle procedure: nelle
strutture che somministrano farmaci potenzialmente pericolosi è utile l’implementazione di procedure che guidino il personale sia alla identificazione dei fattori di
rischio che alla prima gestione dello stravaso (European Oncology Nursing Society, 2007);
• la formazione: il personale, che assiste pazienti sottoposti a trattamenti con farmaci vescicanti, dovrebbe ricevere un’adeguata
formazione che preveda anche la diffusione delle procedure (European Oncology
Nursing Society, 2007);
• l’educazione del paziente: il personale sanitario dovrebbe fornire una completa educazione sanitaria ai pazienti a cui verranno
somministrati farmaci vescicanti, per permettere loro di riconoscere precocemente
i sintomi di uno stravaso. Il paziente deve
essere esortato a segnalare qualsiasi sensazione che viene percepita, in quanto utile per identificare precocemente lo stravaso e quindi limitarne i danni ad esso correlati (European Oncology Nursing Society, 2007);
• l’adeguata scelta dei presidi: la scelta del tipo di catetere venoso, centrale o periferico, è un aspetto fondamentale. In generale, si consiglia di utilizzare ago cannula del
più piccolo diametro possibile e di posizionarlo in vene di grosso calibro (Boyle,
Engelking, 1995). L’utilizzo dell’ago butterfly è sconsigliato (Clamon, 2001; Tully et
al., 1981).
Le vene periferiche dovrebbero essere utilizzate solo per infusioni di breve durata garantite da un continuo monitoraggio dell’equipe infermieristica (Ener et al., 2004).
La medicazione dell’accesso venoso dovrebbe essere trasparente per permettere
l’ispezione del punto d’inserzione e l’uti-
lizzo di bende per fissare l’ago cannula dovrebbe essere evitato (European Oncology
Nursing Society, 2007).
Le vene dell’avambraccio rispetto a quelle
del dorso della mano sono preferite, mentre vene di piccole dimensioni e fragili o vicine ad articolazioni, tendini, nervi o arterie
sono da evitare, così come quelle presenti
in arti che presentano deficit neurologico o
vi sia la presenza o il rischio di linfedema
(European Oncology Nursing Society, 2007).
La fossa antidecubitale dovrebbe essere evitata in quanto un eventuale stravaso comporterebbe importanti compromissioni funzionali (European Oncology Nursing Society, 2007; Camp-Sorrell, 1998), e qualora un
primo tentativo di posizionamento di ago
cannula dovesse fallire è utile ripetere la procedura al di sopra del precedente tentativo
(European Oncology Nursing Society, 2007).
Nei pazienti con catetere venoso centrale
posizionato in succlavia, il rischio di pinchoff syndrom e la conseguente possibile frattura del catetere con potenziale fuoriuscita di farmaco sono eventi cruciali che devono essere valutati con attenzione da parte degli infermieri. I sintomi quali ostruzioni meccaniche intermittenti, difficoltà
nell’aspirazione di sangue e resistenza all’infusione possono indicare la presenza di
pinch-off syndrom (Hinke et al.; 1990; Andris, Krzywda, 1997);
• l’adeguata gestione della somministrazione: prima della somministrazione del farmaco è utile adottare alcune precauzioni che possono
ridurre il rischio di stravaso: controllare il ritorno venoso dal catetere venoso prima di iniziare l’infusione, diluire adeguatamente il farmaco, controllare che l’ago cannula o l’ago di
Huber siano adeguatamente fissati con medicazioni trasparenti. Inoltre, durante la somministrazione è necessario programmare una
sorveglianza che garantisca la precoce e rapida identificazione di segni e sintomi quali gonfiore, arrossamento e dolore. Si è dimostrato
utile invitare il paziente (Tab 1 a pag. 42) a se-
SCIENZE
SUMMARY
The inadvertent administration of a vesicant
drug into surrounding tissue is a frequent
event. Indeed, the phenomenon is estimated at a rate of between 0.1% and 6%. However, the consequences are important and
considered the common and widespread use
of these drugs most patients are at risk.
Nurses have a key role in the management
of extravasation, which must begin early, but
still more important is the contribution that
nurses can take to prevent the event, taking
all measures necessary to reduce the risk.
KEY WORDS
Extravasation, chemiotherapy, prevention,
treatment, entravenous.
2 Schiacciamento del catetere tra la clavicola e la prima costola
L’INFERMIERE 4/2009
41
SCIENZE
INFERMIERISTICHE
LA GESTIONE DELLO STRAVASO
DEVE ESSERE INTRAPRESA
IL PRIMA POSSIBILE TENENDO
IN CONSIDERAZIONE
LE CARATTERISTICHE
DEL FARMACO, LA QUANTITÀ
SOMMINISTRATA E LA SEDE
D’INFUSIONE. AFFINCHÉ CIÒ
AVVENGA È UTILE
UN RICONOSCIMENTO RAPIDO
SEGUITO DA UN PRECOCE INIZIO
DI TRATTAMENTO
gnalare la comparsa di tali sintomi (Wengstrom
et al. 2008).
L’ordine della somministrazione delle terapia
(Tab 2) risulta ancora controverso. Infatti, alcuni autori, per ridurre il danno a livello del vaso
sanguigno, consigliano di somministrare i farmaci vescicanti prima rispetto ad altri. Secondo altri, la somministrazione delle terapia vescicanti deve avvenire nel mezzo della somministrazione di farmaci non vescicanti. Tuttavia,
non ci sono evidenze a favore di una tecnica rispetto ad un’altra (Sauerland et al. 2006).
GESTIONE
La gestione dello stravaso deve essere intrapresa il prima possibile, tenendo in considerazione le caratteristiche del farmaco, la
quantità somministrata e la sede d’infusione. Affinché ciò avvenga è utile un riconoscimento rapido, seguito da un precoce inizio di trattamento.
I segni e sintomi di stravaso sono: bruciore,
gonfiore, eritema, mancanza di ritorno venoso e dolore. Solitamente la sintomatologia dolorosa è presente, anche se in alcuni
casi può essere assente (Ener et al. 2004).
Qualora durante un’infusione si evidenziasse la presenza di uno stravaso o anche il solo sospetto, è necessaria la sospensione dell’infusione. L’evento deve essere segnato in
cartella clinica indicando il sito dove è avvenuto lo stravaso, tipo e diametro del catetere venoso utilizzato, tipologia di farmaco,
quantità infusa e interventi adottati (Ener et
al. 2004). Se possibile può essere utile documentare l’evento con una fotografia.
In generale possiamo dire che i primi interventi da adottare, in seguito allo stravaso sono (European Oncology Nursing Society, 2007):
1. interrompere l’infusione;
2. aspirare la maggior quantità possibile di
farmaco utilizzando siringhe da 10 ml
Tabella 1 - PRINCIPALI FATTORI DI RISCHIO LEGATI AL PAZIENTE
Vene di piccolo calibro
Ridotta integrità vascolare (anziano, paziente oncologico), vene di piccole dimensioni
e fragili
Vene dure e sclerosate
Vene mobili
Ridotta circolazione (esempio: emi lato della mastectomia, linfedema)
Sindrome della vena cava od altre patologie che determinano la presenza di edemi periferici
Condizioni cliniche pre-esistenti (esempio diabete, precedenti chemioterapie, ecc)
Obesità
Precedenti venipunture multiple determinano una riduzione dell’integrità vascolare
Utilizzo di farmaci che determinano nel paziente sonnolenza, alterato stato mentale (p.es.
possono limitare la capacità del paziente a comunicare la presenza di disturbi nel sito d’inserzione endovenoso), eccessivo movimento o agitazione, vomito o tosse
Tabella 2 - GESTIONE TRATTAMENTO ENDOVENOSO (EONS, 2007)
Prima della somministrazione
Durante la somministrazione
Diluire il farmaco secondo le concentrazioni Controllare la comparsa di segni e sintomi di
raccomandate
infiammazione, rossore, gonfiore e dolore
Controllare il ritorno venoso dal catetere
attorno al sito in cui è posizionato il catetere
prima di somministrare il farmaco
venoso
Prima di somministrare il farmaco, eseguire Chiedere al paziente di segnalare la comparsa
un lavaggio con soluzione fisiologica o gluco- di segni e sintomi quali ad esempio calore,
sio al 5%
dolore o gonfiore durante la
Fissare il catetere venoso in modo stabile
somministrazione
durante la somministrazione
Utilizzare medicazioni trasparenti
42 L’INFERMIERE 4/2009
INFERMIERISTICHE
(Wengstrom et al. 2008);
3. se l’infusione è avvenuta da catetere venoso periferico rimuoverlo. Se è presente
un antidoto la rimozione deve essere eseguita successivamente alla sua somministrazione;
4. non comprimere manualmente la zona in
cui è avvenuto lo stravaso;
5. sollevare l’arto in cui è avvenuto lo stravaso;
6. se necessario, richiedere la prescrizione e
somministrare analgesici;
7. documentare l’evento;
8. programmare controlli successivi (follow-up).
La gestione successiva dello stravaso dipende
dalla tipologia di farmaco. Infatti, l’applicazione di impacchi freddi locali e l’elevazione dell’arto sono sufficienti in caso di farmaci non
vescicanti. Mentre in caso di terapia con farmaci vescicanti è consigliata un’azione di “localizzazione e neutralizzazione” o di “dispersione e diluizione” a seconda del farmaco (European Oncology Nursing Society, 2007).
• Dispersione e diluizione: in alcune tipologie
di farmaci (ad esempio Vinblastine, Vincristine, Vindesine) è indicato l’applicazione
di impacchi caldi che garantiscono una vasodilatazione e un aumento del flusso sanguigno.
Gli impacchi caldi dovrebbero essere eseguiti ogni 20 minuti per 4 volte al giorno
per 1 o 2 giorni.
Al fine di diluire il farmaco fuoriuscito dalla vena considerare la somministrazione sottocutanea di 150–1500 (Unità Internazionali) U.I.
di acido ialuronico diluito in 1 ml di soluzione
iniettabile (European Oncology Nursing Society, 2007). Ulteriori studi sono necessari per
confermare tale raccomandazione (European
Oncology Nursing Society, 2007 ).
• Localizzazione e neutralizzazione: in caso di
stravaso di altre tipologie di farmaci (ad
esempio Doxorubicina, Mitomycina C, Daunorubicina, Epirubicina) l’applicazione di
ghiaccio locale provoca vasocostrizione e
limita la diffusione del farmaco. Successivamente, somministrare l’eventuale antidoto (European Oncology Nursing Society, 2007).
Oltre all’acido ialuronico, segnaliamo i seguenti antidoti:
- Dimetilsulfossido (DMSO): l’applicazione
locale di DMSO può essere utile in caso
di stravaso di antracicline (Wengstrom,
Margulies et al. 2008) e di Mitomicina C
(European Oncology Nursing Society,
2007). Tuttavia ulteriori studi sono necessari per meglio confermare e analizzare l’efficacia di tale antidoto (European Oncology Nursing Society, 2007 ).
Il DMSO non deve essere utilizzato insieme a cortisonici (Wengstrom, Margulies 2008).
- Sodio Tiosolfato: utilizzato in caso di stravaso di mecloretamina. Tuttavia, vista la
mancanza di evidenze a sostegno, ulteriori
studi sono necessari per raccomandarne
l’uso (European Oncology Nursing Society, 2007).
- Dexrazoxane: l’efficacia dell’utilizzo di tale antidoto nello stravaso di antracicline
è stata valutata in studi clinici. Ad oggi risulta essere l’unico trattamento che ha
ricevuto l’autorizzazione dalla European
Commission e dalla United States Food and
Drug Admnistration (Wengstrom, Margulies 2008; Kane et al., 2008)
L’utilizzo di cortisonici può essere utile per
il trattamento dell’infiammazione, anche se
vi sono scarse evidenze a sostegno del loro
uso nello stravaso. Per il trattamento della
sintomatologia dolorosa o altri sintomi si
può ricorrere alla somministrazione di farmaci analgesici o antistaminici (European
Oncology Nursing Society, 2007).
La somministrazione locale di soluzione fisiologica viene indicata da alcuni autori come utile per ridurre la concentrazione e quindi il danno dello stravaso di farmaci vescicanti (Schulmeister, 2007; European Oncology Nursing Society, 2007). In letteratura è
descritto l’utilizzo della soluzione fisiologica
o della vitamina C e della loro successiva aspirazione come metodi efficaci per la gestione
dello stravaso (Schulmeister, 2007).
Studi eseguiti su cavie hanno dimostrato una
scarsa efficacia degli antidoti utilizzati per la
gestione dello stravaso; tuttavia l’applicabi-
SCIENZE
L’UTILIZZO DI CORTISONICI
PUÒ ESSERE UTILE
PER IL TRATTAMENTO
DELL’INFIAMMAZIONE,
ANCHE SE VI SONO SCARSE
EVIDENZE A SOSTEGNO
DEL LORO USO NELLO STRAVASO
L’INFERMIERE 4/2009
43
SCIENZE
INFERMIERISTICHE
lità di questi studi sull’uomo è limitata in
quanto non sarebbe eticamente corretto disegnare studi clinici randomizzati controllati con placebo nella gestione dello stravaso.
Considerazioni per le quali il trattamento dello stravaso risulta essere principalmente di
tipo empirico e fondato su piccoli studi non
controllati, case reports e studi su cavie.
Attualmente il sodio tiosolfato è l’antidoto
raccomandato per la mecloretamina cloridrato (mostarda azotata) e per lo stravaso
di cisplatino (Ener et al., 2004; Bertelli et al.,
1995).
L’applicazione topica di Dimetilsulfossido
(DMSO) nel trattamento dello stravaso da
antracicline ha evidenze contrastanti, alcuni
autori concludono che il DMSO è sicuro ed
efficace (Bertelli et al., 1995; St. Germain et
al., 1994), al contrario altri rilevano che ritarda il processo di guarigione (Harwood,
Bachur, 1987).
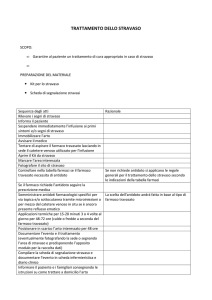
Figura 1 - FLOW–CHART GESTIONE STRAVASO
Inoltre, nel 2001 Clamon afferma che il ruolo degli antidoti nello stravaso non è completamente chiaro (Clamon, 2001).
Tale affermazione trova conferma nel lavoro
più recente di Wickham del 2006 (Wickham
R. et al., 2006) nel quale si osserva come antidoti e interventi chirurgici locali siano del
tutto empirici e ancora dibattuti nel mondo
scientifico.
Al contrario il dexrazoxane, somministrato
singolarmente, si è dimostrato efficace nel
prevenire la necrosi tissutale causata da antracicline rispetto alla somministrazione di
dexrazoxane con DMSO e idrocortisone (Langer et al., 2006).
Una reazione locale definita flare reaction caratterizzata da calore, prurito e arrossamento
lungo la vena o nel sito di iniezione può essere confusa con lo stravaso. In uno studio osservazionale prospettico, in seguito alla somministrazione di doxorubicina, è stato evidenziato un tasso di flare pari al 3% (Vogelzang,
1979). Generalmente tale reazione è transitoria e si risolve in modo spontaneo.
Il follow up del paziente con stravaso di farmaco vescicante dovrebbe essere garantito
sempre dalla medesima equipe e qualora ciò
non fosse possibile, è utile fotografare la zona o cerchiare l’area colpita con inchiostro
indelebile per garantire un adeguato monitoraggio (Schulmeister, 2007). Il follow up
deve durare fino alla risoluzione della sintomatologia e prevedere un coinvolgimento
del paziente, educandolo a ispezionare la zona in cui si è verificato lo stravaso.
CONCLUSIONI
In base anche a quanto consiglia il Cancer
Nurses Society of Australia (Cancer Nurses
Society of Australia, 2007) possiamo affermare (Fig 1):
• Prima dell’infusione il paziente dovrebbe
essere educato sulla possibilità che si verifichi stravaso e sulle complicanze ad esso correlate.
• Educare il paziente a segnalare eventuali
bruciori o dolori durante l’infusione dei chemioterapici;
• prima e durante la somministrazione è importante verificare l’adeguato posizionamento del catetere, valutandone il ritorno
venoso e il buon flusso dell’infusione;
• solo personale adeguatamente formato e
competente può somministrare farmaci irritanti e vescicanti;
• lo stravaso deve essere documentato nel-
44 L’INFERMIERE 4/2009
INFERMIERISTICHE
la cartella clinica, indicando il sito in cui
è avvenuto lo stravaso, quantità e tipo di
farmaco, tipo di dispositivo venoso utilizzato, azioni intraprese ed esiti dello stravaso;
• lo stravaso deve essere segnato come evento avverso;
• gli ospedali devono avere procedure standardizzate per la gestione dello stravaso
dei farmaci.
Lo stravaso di chemioterapici, pur non verificandosi frequentemente, rappresenta un
evento importante e con conseguenze notevoli per il paziente. La prevenzione rappresenta l’intervento più adeguato e più efficace da adottare. Anche in considerazione
del fatto che le evidenze scientifiche rispet-
to all’uso degli antidoti nella gestione dello
stravaso sono ancora limitate.
Per prevenire e per meglio gestire precocemente lo stravaso può essere una soluzione valida ed efficace la realizzazione di procedure condivise, accompagnate da un’opportuna formazione e sensibilizzazione degli operatori sanitari. In letteratura viene indicato utile l’implementazione di un kit che
garantisca la presenza di materiale sanitario specifico per gestire e documentare lo
stravaso.
Secondo le Linee Guida dello stravaso della
European Oncology Nursing Society, pubblicate nel 2007, gli infermieri hanno un ruolo chiave nella prevenzione, nella diagnosi
precoce e nella gestione dello stravaso.
BIBLIOGRAFIA
tion of dimethylsulfoxide and local cooling
as antidotes for doxorubicin extravasation in
a pig model. Oncology Nursing Forum, 14
(1), 39-44
10.Hinke DH, Zandt-Stastny DA, Goodman
LR, Quebbeman EJ, Krzywda EA, Andris
DA. (1990) Pinch-off syndrome: a complication of implantable subclavian venous access devices, Radiology,177(2):353-6;
11. Kane CR, McGuinn WD Jr, Dagher R, Justice R, Pazdur R. (2008) Dexrazoxane (Totect): FDA review and approval for the treatment of accidental extravasation following
intravenous anthracycline chemotherapy.
Oncologist,13(4), 445-50
12.Langer SW, Thougaard AV, Sehested M, &
Jensen P.B. (2006) Treatment of anthracycline extravasation in mice with dexrazoxane with or without DMSO and hydrocortisone. Cancer Chemotherapy and Pharmacology, 57, 125–128.
13.Luke E. (2005) Mitoxantrone–induced extravasation. Oncology Nursing Forum, 32,
27–29
14.National Extravasation Information Service (2000–2007) Available at http://www.
extravasation.org.uk;
15. RCN Standards (2005) Royal College of
Nurses: Standards for Intravenous Infusion.
Available for download from www.evanetwork.info;
16.Sauerland C, Engelking C, Wickham R,
Corbi D. (2006) Vescicant Extravasation
Part I: Mechanisms, Pathogenesis, and Nursing Care to Reduce Risk. Oncology Nursing Forum, 33(6), 1134–1141
1. Andris DA, Krzywda EA. (1997) Catheter
pinch-off syndrome: recognition and management, J Intraven Nurs, 20(5), 233-7
2. Bertelli G, Gozza A, Forno G.B, Vidili M.G,
Silvestro S, Venturini M , et al. (1995) Topical dimethylsulfoxide for the prevention of
soft tissue injury after extravasation of vesicant cytotoxic drugs: a prospective clinical
study. Journal of Clinical Oncology, 13,
2851-2855
3. Boyle DM, Engelking C. (1995) Vescicant
extravasation: myths and realities. Oncology Nursing Forum, 22(1): 57–67;
4. Camp-Sorrell D. (1998) Developing extravasation protocols and monitoring outcomes. Journal of intravenous nursing, 21,
232–239
5. Cancer Nurses Society of Australia,
(2007) Central Venous Access Devices: Principles for Nursing Practice and Education,
Australia
6. Clamon GH. Extravasation. In M.C. (2001)
Perry (Ed.), The Chemotherapy source book (3rd ed., pp.432-436) Philadelphia: Lippincott Williams & Wilkins
7. Ener RA, Meglathery SB, Styler M. (2004)
Extravasation of systemic hemato-oncological therapies. Annals of Oncology, 15, 858–
862;
8. European Oncology Nursing Society
(EONS), Extravasation Guidelines 2007.
EONS, Brussels, Belgium. Available at
http://www.cancerworld.org/CancerWorld/getStaticModFile.aspx?id=2340
9. Harwood KV, & Bachur N. (1987) Evalua-
SCIENZE
17.Schulmeister L & Camp Sorrell D. (2000)
Chemotherapy extravasation from implanted ports. Oncology Nursing Forum, 27 (3),
531–538;
18.Schulmeister L, (2008) Management Vescicant Extravasations. The Oncologist,13,
284–288;
19.Shulmeister L. (2007) Extravasation management. Seminars in Oncology Nursing,
23, 3: 184–190
20.St Germain B, Houlihan N, & D’Amato S.
(1994) Dimethylsulfoxide therapy in the treatment of vesicant extravasation: two case
presentations. Journal of Intravenous Nursing, 17, 261-266
21.Tully JL, Friedland GH, Baldini LM, Goldmann DA. (1981) Complications of intravenous therapy with steel needles and Teflon
catheters. A comparative study, Am J Med,
70(3),702-6
22.Vogelzang NJ. (1979) Adriamycin flare: a
skin reaction resembling extravasation. Cancer Treat Rep, 63(11-12),2067-9
23.Wengstrom Y, Margulies A. (2008) European Oncology Nursing Society extravasation guidelines. European Journal of Oncology Nursing, 12, 357–61;
24.Wickham R, Engelking C, Sauerland C, &
Corbi D. (2006) Vesicant extravasation part
II: Evidence-based management and continuing controversies. Oncology Nursing Forum, 33,1143–1150.
25.Yildizeli B, Lacin T, Batirel HF, et al (2004)
Complication and management of long-term
central venous access catheters and ports. J
Vasc Access, 5(4): 174-178;
L’INFERMIERE 4/2009
45