CORSO DI FORMAZIONE
PER MEDICI
DI EMERGENZA TERRITORIALE
INSUFFICIENZA RESPIRATORIA
DOTT.SSA PATRIZIA PANUCCI
118 GENOVA
First Hour Quintet Conditions
European Resuscitation Council
•
•
•
•
•
Trauma
Cardiac Arrest
Acute Coronary Syndromes
Respiratory Failure
Stroke
INSUFFICIENZA RESPIRATORIA
ACUTA
(IRA)
SI DEFINISCE IRA LA CONDIZIONE
CARATTERIZZATA DA INADEGUATEZZA
DEGLI SCAMBI GASSOSI NEL FAR
FRONTE ALLE NECESSITA’
METABOLICHE DELL’ORGANISMO
SCOPO DELLA RESPIRAZIONE E’
FORNIRE AI TESSUTI O2 E
RIMUOVERE CO2 DAL SANGUE
ARTERIOSO POLMONARE.
L’EFFICACIA DI QUESTA FUNZIONE
SI EVIDENZIA CON IL
MANTENIMENTO DI VALORI NORMALI
DI QUESTI GAS, NEL SANGUE
ARTERIOSO SISTEMICO:
PaO2=80-100 mmHg
PaCO2=33-44 mmHg
CURVA DI DISSOCIAZIONE
DELL’EMOGLOBINA
Dimostra la relazione della quantità di O2 disciolta nel sangue (Pressione
parziale) e la percentuale di Hb saturata di O2 (SaO2).
Ciò significa che al pulsiossimetro la misurazione della saturazione in O2
dell’Hb da la stima indiretta della quantità di O2 presente nel sangue.
97% di saturazione = 97 PaO2 (normale)
90% di saturazione = 60 PaO2 (pericolo)
80% di saturazione = 45 PaO2 (grave ipossiemia)
PULSIOSSIMETRO
Il saturimetro (o ossimetro o pulsiossimetro) è
una apparecchiatura medica che permette di
misurare la quantità di emoglobina legata nel
sangue in maniera non invasiva. Esso non ci
dice con quale gas è legata l'emoglobina, ma
solo la percentuale di emoglobina legata.
Normalmente l'emoglobina lega l'ossigeno, per
cui possiamo ottenere una misura della quantità
di ossigeno presente nel sangue.
CONDIZIONI CHE INFLUENZANO NEGATIVAMENTE
L’ACCURATEZZA DELL’OSSIMETRIA
* CATTIVA RICEZIONE DEL SEGNALE
- MALPOSIZIONE DELLA SONDA
- IPOTERMIA
- ASSENZA DI POLSO
- VASOCOSTRIZIONE
- IPOTENSIONE
* VALORI FALSAMENTE BASSI
- LACCA PER UNGHIE
- CUTE DI COLORITO SCURO
- LUCE AMBIENTE
- ALCUNI COLORANTI
* VALORI FALSAMENTE ALTI
- LIVELLI ALTI DI CARBOSSIEMOGLOBINA
- LIVELLI ALTI DI META EMOGLOBINA
- IPOTERMIA
RESPIRAZIONE
L’atto del respiro ha inizio con
INSPIRAZIONE
con l’impiego dei muscoli intercostali e del
diaframma
(fase attiva)
a cui segue
ESPIRAZIONE
con il rilasciamento muscolare
(fase passiva)
DINAMICA DEL RESPIRO
•
•
•
•
FREQUENZA
RITMO
TIPO
RAPPORTO INSPIRAZIONE-ESPIRAZIONE
DINAMICA DEL RESPIRO
FREQUENZA
ADULTO: 12-20 ATTI /MINUTO
BIMBO < 2ANNI: 30-50 ATTI /MINUTO
BIMBO 2-12 ANNI: 20-30 ATTI/MINUTO
FREQUENZA DEL RESPIRO
TACHIPNEA
FREQUENZA > 20 ATTI/MINUTO
BRADIPNEA
FREQUENZA< 10 ATTI/MINUTO
PROCESSI FISIOLOGICI NEL
MANTENIMENTO DEGLI SCAMBI
GASSOSI
1)
VENTILAZIONE
2)
PERFUSIONE
3)
DIFFUSIONE
SI DEFINISCE
VENTILAZIONE ALVEOLARE
IL VOLUME DI ARIA CHE
NELL’UNITA’ DI TEMPO PARTECIPA
AGLI SCAMBI RESPIRATORI
RAPPORTO
VENTILAZIONE/PERFUSIONE
(V/Q)
ALTO V/Q AGLI APICI
BASSO V/Q ALLE BASI
I GAS ALVEOLARI (O2 e CO2)
DIFFONDONO ATTRAVERSO LA MEMBRANA
ALVEOLO-CAPILLARE COSTITUITA DA:
- SURFACTANTE ALVEOLARE
- EPITELIO ALVEOLARE
- INTERSTIZIO
- ENDOTELIO CAPILLARE
Componenti del sistema respiratorio
• Complesso motorio toraco-polmonare
(lavoro respiratorio)
• Vie aeree di conduzione (resistenze al flusso)
• Spazio alveolare (superficie di scambio)
Lo spazio alveolare
Influenza:
La Superficie di scambio
(importante per PaO2 meno per PaCO2)
La Compliance polmonare
(somma della compliance di tutti gli alveoli)
Lo scambio di O2 e CO2 segue vie
diverse
• Lo scambio di O2 è funzione della
Superficie alveolare
( CFR CV)
• Lo scambio di CO2 è funzione della
Ventilazione alveolare
(Vt-Vd) x Fr
INSUFFICIENZA RESPIRATORIA
> GLOBALE DA IPOVENTILAZIONE ALVEOLARE
> IPOSSIEMICA NORMOCAPNICA
* ACUTA
* CRONICA
> IPOSSIEMICA IPERCAPNICA
INSUFFICIENZA RESPIRATORIA ACUTA
Il polmone non è in grado di garantire una adeguata
ossigenazione del sangue arterioso e/o non è in grado di
eliminare correttamente la CO2
PaO2<60mmHg
(P/F<300)
fatica respiratoria
PaCO2<40mmHg
IPOSSIEMICA
LUNG FAILURE
PaO2<60mmHg
(P/F<300)
fatica respiratoria
PaCO2>40mmHg
IPOSSIEMICA
IPERCAPNICA
PUMP FAILURE
DEFICIT VENTILATORIO
LUNG FAILURE
PUMP FAILURE
DIFETTO DI SCAMBIO GASSOSO
IPOVENTILAZIONE ALVEOLARE
Pa CO2 =/+
Pa CO2 +++
Pa O2 -
Pa O2 - - -
LUNG FAILURE
Edema polmonare
Ards
Polmonite
PUMP FAILURE
Bpco
M.neuromuscolari
Quadri patologici misti
Pneumonia in bpco, asma grave ecc.
CLASSIFICAZIONE
INSORGENZA
CARATTERISTICHE
IR ACUTA
IPOSSIEMICA
IR CRONICA
IR CRONICA
RIACUTIZZATA
IPOSSIEMICA ED
IPERCAPNICA
CAUSE DI INSUFFICIENZA RESPIRATORIA
ACUTA
IPOSSIEMICA NORMOCAPNICA
A) VIE AEREE SUPERIORI:
PATOLOGIE DEL LARINGE
EDEMA DI GLOTTIDE
TUMORI
CORPI ESTRANEI
B) POLMONARI:
PNX
TEP
POLMONITE
ASMA
ARDS
C) CARDIACHE:
EPA
DISPNEA PAROSSISTICA NOTTURNA
CAUSE DI INSUFFICIENZA RESPIRATORIA
CRONICA
IPOSSIEMICA NORMOCAPNICA
A) MALATTIE DELL’APPARATO RESPIRATORIO:
* MALATTIE DELLE VIE AEREE (es.ASMA)
* MALATTIE PARENCHIMALI (es.FIBROSI)
* MALATTIE VASCOLARI (es.VASCULITI)
* MALATTIE DELLA PLEURA
* MALATTIE DELLA PARETE TORACICA
* MALATTIE MUSCOLARI
B) MALATTIE CARDIOVASCOLARI
C) DISTURBI PSICHICI
D) ALTITUDINE
E) MISCELLANEA
(es.ipertiroidismo)
CAUSE DI INSUFFICIENZA RESPIRATORIA
ACUTA
IPOSSIEMICA IPERCAPNICA
A) DEPRESSIONE DEI CENTRI
RESPIRATORI (es. FARMACI)
B) PATOLOGIE DEL MANTICE
VENTILATORIO (es. CIFOSCOLIOSI)
C) BRONCOPNEUMOPATIE CRONICHE
OSTRUTTIVE (BPCO)
CAUSE DI
INSUFFICIENZA RESPIRATORIA ACUTA
- Insufficienza Respiratoria da carenza O2 ambientale
- Ostruzione delle grandi vie aeree
- Insufficiente Motilità del complesso toraco muscolare
- Insufficienza Polmonare (vie aeree/parenchima )
- Insufficienza Cardio-circolatoria
- Insufficienza cellulare
IRA
da carenza ambientale
Respirare in ambienti privi di O2 :
- POZZI NERI
- CANTINE
- LOCALI SATURI DI METANO o CO2
OSTRUZIONE DELLE GRANDI
VIE AEREE
• Edema della glottide
• Caduta della lingua
(ipotonia linguale)
• Corpi estranei in laringe
o trachea
PRINCIPALI
MALATTIE
OSTRUTTIVE
•
•
•
•
•
•
•
•
•
•
•
Paralisi corde vocali
Stenosi tracheale
Tumori tracheali
Bronchiectasie
Panbronchiolite diffusa
Bronchiolite fibrosa
obliterante
Bronchite cronica
Asbestosi
Asma
Enfisema
Fibrosi cistica
Insufficiente motilità del complesso
toraco-diaframmatico
•
•
•
•
Deficit della via nervosa bulbo-frenica
Deficit muscoli respiratori
Grave cifoscoliosi
Lesioni traumatiche della parete toracica
(Contusioni del parenchima, emotorace, pneumotorace, volet, lacerazioni diaframmatiche)
• Aumento della pressione intra-addominale
(>20 mmHg.)
INSUFFICIENZA CARDIO
CIRCOLATORIA
- Insufficienza Ventricolare sin. (E.P.A.)
- Sindromi da bassa portata :
a) da ipofunzione cardiaca globale
b) ipovolemie assolute o relative
- Anemie
- Emoglobine patologiche (carbossiemoglobina /
metaemoglobina)
INSUFFICENTE CAPTAZIONE
CELLULARE
- Intossicazioni da CO (coHb >2%)
- Metaemoglobinemie (Met >1.5%)
- Intossicazioni da Cianuri
ATTEGGIAMENTO DIAGNOSTICO NEL
PAZIENTE DISPNOICO
ANAMNESI MIRATA ED ESAME OBIETTIVO
• DISPNEA (Da quanto tempo? Esordio/evento scatenante?
Andamento?)
• DOLORE TORACICO - TOSSE – ESCREATO –
EMOTTISI – FEBBRE
• PATOLOGICA REMOTA (BPCO? Asma? Cardiopatia?)
• FARMACOLOGICA
• ALLERGICA
• BRONCOASPIRAZIONE (in presenza di secrezioni
abbondanti)
ATTEGGIAMENTO DIAGNOSTICO
NEL PAZIENTE DISPNOICO
• ABC
• STATO DI COSCIENZA (Kelly – GCS) E
COMPORTAMENTO (Agitazione – Confusione)
• POSIZIONE SEDUTA / SEMISEDUTA
• CIANOSI? FATICA RESPIRATORIA? PATTERN
RESPIRATORIO – SEGNI DI OSTRUZIONE DELLE
ALTE VIE
• MISURAZIONI E MONITORIZZAZIONI (PA – FC –
ECG – FR – SpO2 – EGA - Diuresi)
• ACCESSO VENOSO
• RX TORACE
SCALA DI KELLY
•
•
•
•
•
•
Kelly 1
Kelly 2
Kelly 3
Kelly 4
Kelly 5
Kelly 6
Pz sveglio, esegue tre ordini semplici
Pz sveglio, esegue solo ordini semplici
Pz sonnolento, risvegliabile a comando verbale
Pz sonnolento, risvegliabile a stimoli fisici
Pz in coma, senza alterazioni tronco-encefaliche
Pz in coma, con alterazioni tronco-encefaliche
GLASGOW COMA SCALE
SCORE
APERTURA OCCHI
Spontanea
Agli stimoli verbali
Al dolore
Nessuna
Punteggio apertura occhi
4
3
2
1
A
RISPOSTA VERBALE
RISPOSTA MOTORIA
Orientata, appropriata
Confusa
Parole inappropriate
Suoni incomprensibili
Nessuna
Punteggio risposta verbale
5
4
3
2
1
Obbedisce al comando
Localizza il dolore
Retrae al dolore
Flette al dolore
Estende al dolore
Nessuna
Punteggio risposta
motoria
6
5
4
3
2
1
Punteggio del GCS: A + B + C
B
C
MANIFESTAZIONI CLINICHE
DELL’INSUFFICIENZA RESPIRATORIA
1) DISPNEA
2) ALTERAZIONE DELLO STATO DI COSCIENZA
3) CEFALEA
4) EDEMA DELLA PAPILLA OTTICA
5) REPERTI ALL’ESAME POLMONARE
6) TACHICARDIA
7) CIANOSI
SINTOMI E SEGNI
IPOSSIA
•
•
•
•
Cianosi
Tachiaritmia (incremento della portata cardiaca)
Dispnea e tachipnea
Eventuali turbe neurologiche (deficit attenzione,
umore, discinesie motorie, agitazione psicomotoria,
insonnia)
• Aumento pressione polmonare
• Maggiore produzione di eritropoietina con
conseguente poliglobulia nell’ipossiemia cronica
• Cuore polmonare cronico nell’ipossiemia cronica
SINTOMI E SEGNI
IPERCAPNIA
• Encefalopatia caratterizzata da:
Turbe della coscienza (disorientamento temporospaziale; deficit di attenzione, orientamento,
comprensione, percezione, vigilanza)
Turbe motorie (tremori, asterixis, mioclono
multifocale)
• Stupor
• Coma
DISPNEA
SGRADEVOLE SENSAZIONE SOGGETTIVA DI
MANCANZA DI RESPIRO O FAME D’ARIA
“Modo di respirare faticoso,
difficoltoso, scomodo e poco piacevole,
anche se non doloroso”
Comroz 1955
“Percezione di una respirazione
difficoltosa e penosa”
Società Europea di Fisiopatologia Respiratoria 1984
GRADI DI DISPNEA
Medical Research Council
• Grado 1 Dispnea per esercizi strenui
• Grado 2 Mancanza di respiro per una rapida salita
• Grado 3 Cammino più lento degli altri a causa della
dispnea o si ferma per respirare
• Grado 4 Si ferma per espirare poco dopo circa 100 m o
dopo pochi minuti sul piano
• Grado 5 Troppa dispnea anche solo per uscire da casa o
per vestirsi o per spogliarsi
DIAGNOSI
• Emogasanalisi arteriosa (EGA)
misurazione dei gas nel sangue 02, CO2, pH
• Spirometria
valutazione volumi respiratori
• Radiografie al torace
diagnosi di broncopneumopatia, versamento pleurico,
aumento aia cardiaca
• Esame espettorato
natura eventuali infezioni
APPROCCIO ALLA LETTURA DI
UN EGA
•
•
•
•
Pressione parziale di Ossigeno PaO2
Pressione parziale di Anidride Carbonica PaCO2
pH
Rapporto PaO2/FiO2 (P/F: valuta l’entità effettiva
dello scambio gassoso in corso di O2 terapia
• Bicarbonati HCO3• Compenso
IN UN EGA CHE COSA
CERCHIAMO?
• COME E’ LA VENTILAZIONE ALVEOLARE
QUINDI PaCO2
• COME E’ LO SCAMBIO GASSOSO QUINDI
RAPPORTO P/F
• COME E’ L’EQUILIBRIO ACIDO/BASE
QUINDI pH, PaCO2, HCO3
• E’ UN DISTURBO SEMPLICE O MISTO
• CONTROLLARE IL COMPENSO ATTESO
• GUARDARE IL GAP ANIONICO
PaCO2 (>45mmHg)=ipoventilazione
alveolare
• Depressione dei centri respiratori (morfina, ipnotici, ecc.)
• Alterazione delle vie di conduzione spinale (traumi,
neuropatie)
• Patologie neuromuscolari (miastenia)
• Patologie della muscolatura respiratoria (distrofie)
• Anomalie gabbia toracica (cifoscoliosi)
• Ostruzione delle alte vie aeree
• Fatica respiratoria (bpco asma)
PaCO2 bassa <35 =iperventilazione
• Risposta ad uno stato ipossico (epa, ards)
• Disordini metabolici (acidosi diabetica, renale,
lattica; insufficienza epatica)
• Alterazioni psicogene o del SNC
• Farmacologica (salicilati beta2-agonisti, derivati
metilxantine ecc.)
• Febbre, sepsi
• Gravidanza
Indice di scambio gassoso
PaO2/FIO2
>350 normale
<350 deficit lieve
300-200 “ media gravità (ALI)
<200
“ grave
(ARDS)
Es . PaO2 60/FiO2 0.21% = 286 lieve deficit
PaO2 60/FiO2 0.5 %= 120 grave deficit
EGA
• PaO2
V.N. 80-100 mmHg
• PaCO2 V.N. 33-44 mmHg
• pH
V.N. 7.35-7.45
• P/F
V.N. > 400
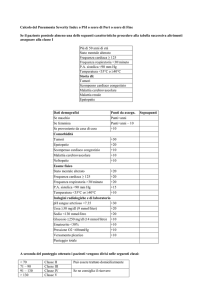
PROGRESSIONE CLINICA DELL’IR
pH
7.30
7.25
Segni respiratori
Tachipnea
Respiro
superficiale
>30apm
Segni
neurologici
Rallentamento
psicomotorio,
cefalea
Encefalopatia
con alterazione
stato di coscienza
PROGRESSIONE CLINICA DELL’IR
pH
7.15
7.10
Segni respiratori
Affaticamento
dei muscoli della
respirazione
Bradipnea
Segni
neurologici
Encefalopatia
Aggravamento
sintomi
Stupor, coma
TRATTAMENTO
TRATTAMENTO SINTOMATICO
VENTILAZIONE ASSISTITA
MECCANICA CONVENZIONALE
VENTILAZIONE NON INVASIVA
TRATTAMENTO EZIOLOGICO
CRISI ASMATICA
INSUFFICIENZA CARDIACA SN
POLMONITI
EMBOLIA POLMONARE
TRATTAMENTO SINTOMATICO
Prevede l’ossigenoterapia per ottenere
una saturazione di ossigeno (SaO2) > o
= al 90%, soglia al di la della quale
una ipossiemia si può complicare in
ipossia (diminuzione dell’ossigeno
nelle cellule)
OSSIGENOTERAPIA
• L’obiettivo fondamentale del
trattamento dell’IRA è la fornitura
di O2 ai tessuti
TOSSICITA’ LEGATA
ALL’OSSIGENOTERAPIA
ALTERAZIONE DELLA NORMALE FISIOLOGIA
DANNI TISSUTALI OSSIGENO INDOTTI
Polmonari
Oculari
Neurologici
VENTILAZIONE ASSISTITA
MECCANICA CONVENZIONALE
In pazienti con:
disturbi di coscienza
esaurimento respiratorio
acidosi respiratoria grave
stato di shock associato a IRA
patologie neuro-muscolari
ingombro bronchiale
alterazione della deglutizione
VENTILAZIONE ASSISTITA
VENTILAZIONE NON INVASIVA
in paziente con:
Dispnea severa
Tachipnea (FR>30-35/min)
Tachicardia
Uso dei muscoli accessori respiratori
Respiro paradosso
SaO2 88-92 con M. Venturi FiO2 50%
Rantoli bilaterali
Kelly 1-2
CHE COSA E’ LA CPAP?
Il paziente respira in modo
spontaneo in un sistema chiuso,
all’interno del quale è costantemente
presente una pressione maggiore
rispetto a quella atmosferica.
Al paziente viene quindi applicata
una pressione positiva costante
durante tutto il ciclo respiratorio.
CHE COSA E’ LA CPAP
Permette il reclutamento di aree del polmone non pervie
con conseguente aumento della CFR
Aumento della compliance polmonare
Riduzione del lavoro respiratorio
Riduzione delle aree di shunt intrapolmonare
Miglioramento della ossigenazione del paziente
Ridistribuzione del liquido extravascolare
Aumento della capacita’ funzionale residua
Miglioramento degli scambi gassosi
L’Aumento delle pressioni
intratoraciche determinano:
Diminuzione della gittata cardiaca per riduzione del
precarico ed aumento del postcarico ventricolare destro
Riduzione del precarico ventricolare sinistro e del
postcarico per bassi livelli di PEEP
CHE COSA E’ LA PSV?
Il paziente è in assistenza
respiratoria parziale che sostiene
uno sforzo ventilatorio
spontaneo, con un incremento di
pressione positiva delle vie aeree
in fase inspiratoria (PS)
CHE COSA E’ LA PEEP?
Serve per fornire una pressione di
fine espirazione positiva, per
reclutare il numero maggiore di
alveoli che siano parzialmente
imbibiti (es. trasudato) o atelettasici
per compressione. Il reclutamento
migliora lo scambio gassoso.
Clinica dell’ IRA
(Paziente candidato ad un supporto ventilatorio)
•
•
•
•
•
•
•
Paziente agitato, sensazione di fame d’aria
Tachicardia
Tachipnea fr > 30/35 min.
Uso dei mm. accessori inspiratori
Respiro paradosso
SaO2 88-92 con m. Venturi FiO2 50%
Rantoli crepitanti o sub crepitanti bilaterali
Indici predittivi di fallimento della NIV nel
paziente con I.R.A. ipossiemica
- ARDS
- Età > 40 anni
- PaO2/FiO2 <146 dopo 1 h. NIV
- Intolleranza all’interfaccia
- Tachipnea persistente, respiro paradosso
- Difficoltà ad espettorare
Segni di risposta positiva all’uso della
CPAP (dopo 1 h. di applicazione)
• Incremento di PaO2/FiO2 >150
• Frequenza Respiratoria < 20-25
• Stabilità emodinamica
• Sopportazione dell’interfaccia
Monitoraggio della NIV
•
•
•
•
•
EGA 1°-2°- 4°-6°- 12° h.
SaO2 continua
ECG
Pressione arteriosa
Frequenza Respiratoria
CONTROINDICAZIONI ALLA
VENTILAZIONE NON INVASIVA
•
•
•
•
•
•
•
•
•
•
ARRESTO CARDIOCIRCOLATORIO
COMA
ASSENZA DEI RIFLESSI PROTETTIVI DELLE VIE AEREE
CRISI CONVULSIVE
INSTABILITA’ EMODINAMICA
IMA RECENTE
TURBE DEL RITMO MAGGIORI
SECREZIONI RESPIRATORIE ABBONDANTI
PNEUMOTORACE
DEFORMAZIONI DELLA FACCIA
INDICAZIONI DELLA NIV
IN EMERGENZA
A) INSUFFICIENZA RESPIRATORIA
IPERCAPNICA DA RIACUTIZZAZIONE DI
BPCO
B) INSUFFICIENZA RESPIRATORIA
IPOSSIEMICA DA EPAc
QUALE INTERFACCIA
PAZIENTE/VENTILATORE
• MASCHERA NASALE
• MASCHERA FACCIALE
• CASCO
CPAP
SISTEMA CPAP DI
BOUSSIGNAC
Sistema molto semplice, utile
soprattutto in ambito ospedaliero.
L’ossigeno entra in un connettore
adattato ad una maschera e dotato di
una serie di microcanalicoli: la
turbolenza generata dalla collisione
delle molecole di O2 trasforma il
flusso in pressione.
IRC
BPCO RIACUTIZZATA
Il 60% dei pazienti con IRC sono affetti da
patologie ostruttive, soprattutto bronchiti
croniche
I quadri di scompenso della BPCO consistono
in un aggravamento generalmente rapido e
reversibile della funzionalità respiratoria con
aumento della dispnea e peggioramento
dell’ematosi
La gravità dei quadri di scompenso è
variabile potendo variare da forme ben
tollerate e gestibili ambulatorialmente
sino alle forme di IRA che richiedono
una immediata rianimazione
BPCO aspetti patologici
• ASMA
• BRONCHITE CRONICA
• ENFISEMA
Fisiopatologia del BPCO
- Limitazione del flusso espiratorio
(elevata costante di t. espiratorio)
- Intrappolamento di aria a fine espirazione
(iperdistensione dinamica)
- PEEP intrinseca (presenza di una certa pressione
positiva a fine espirazione)
Iperinflazione dinamica
Impossibilità del volume polmonare, a fine
espirazione, di ritornare alla capacità
polmonare residua (CFR) passiva prima
che inizi la successiva inspirazione
FISIOPATOLOGIA BPCOS
Si verifica una esacerbazione della flogosi bronchiale
che aggrava a sua volta il lavoro dei muscoli
respiratori
• ANOMALIE BIOCHIMICHE E
ISTOPATOLOGICHE
• ALTERAZIONI MECCANICHE
• ALTERAZIONI DEGLI SCAMBI GASSOSI
• MODIFICAZIONI DELL’ATTIVITA’ DEI
CENTRI RESPIRATORI
Fatica muscolare
Condizione nella quale vi è la perdita della
capacità di sviluppare forza e velocità da parte
di un muscolo sottoposto ad un carico
meccanico, reversibile con il riposo.
La fatica dei muscoli respiratori è la stessa che
genera il dolore anginoso: un fabbisogno di
energia maggiore alla possibilità di soddisfarlo.
Perché il paziente BPCO diventa ipercapnico?
Perché il lavoro respiratorio (pressione
sviluppata per ottenere un determinato volume
corrente Vt) necessario per mantenere un
adeguato livello di PaCO2 diventa
insostenibile
LAVORO RESPIRATORIO
Cosa è il lavoro respiratorio?
Misura il post carico dei muscoli respiratori
cioè la resistenza che si oppone alla loro
contrazione.
L’aumento del post carico crea affaticamento
dei muscoli e quindi determina una diminuita
capacità di generare forza, una aumentata
ritenzione di CO2 ed ipossia.
Manifestazioni del sovraccarico dei
muscoli respiratori e del loro
affaticamento
Aumento della frequenza respiratoria
Movimenti respiratori incoordinati
Ipercapnia ed acidemia respiratoria
Caduta terminale della frequenza respiratoria e
del volume/minuto
Movimenti respiratori
incoordinati
• Paradosso addominale
(abnorme rientramento dell’addome durante
l’inspirazione spontanea espressione di affaticamento
del diaframma)
• Respiro alternante
(alternarsi del paradosso addominale e del respiro
normale, con spostamento della parete addominale
verso l’esterno, durante l’inspirazione)
CAUSE DELLE BPCOS
• FATTORI INTERCORRENTI
(Pneumotorace -Pneumopatie infettive – Embolia
polmonare)
• AGGRAVAMENTO DI PATOLOGIE
CONCOMITANTI
(Insufficienza cardiaca Sn)
• RIACUTIZZAZIONE DI BPCO
(Dispnea – Tosse – Broncorrea)
ESAMI DI LABORATORIO
IN BPCOS
• EMATOCHIMICI
• EGA
• MICROBIOLOGIA DELLE SECREZIONI
BRONCHIALI
• RX TORACE
• PFR E PICCO DI FLUSSO ESPIRATORIO
• ECG ED ECOGRAFIA CARDIACA
BPCO
spirometria
•
•
•
•
•
CV normale o diminuita (v.n. 5-6 l)
VEMS ridotto (v.n. 3 l)
VEMS/CV < 80%
CFR aumentata
CPT aumentato
DIAGNOSI BPCOS
I segni clinici possono essere raggruppati in 4
categorie
• GENERALI (astenia, confusione, ipersudorazione da
ipercapnia)
• RESPIRATORI (dispnea, ortopnea, dispnea sibilante con
ostacolo al linguaggio, polipnea superficiale, respiro
paradosso, uso dei muscoli accessori, segno di Campbell)
• CARDIO – VASCOLARI (aumento FC, tachiaritmie,
segni cuore polmonare acuto, segni di shock)
• NEUROLOGICI (agitazione, disturbi della Co, cefalea,
sonnolenza sino al coma, encefalopatia respiratoria con
tremore a battito d’ali)
TERAPIA BPCOS
Gli obiettivi della terapia per la broncopneumopatia cronica
ostruttiva scompensata sono:
- Riduzione dei sintomi (dispnea)
- Miglioramento della tolleranza agli sforzi
- Miglioramento della qualità di vita
- Limitazione delle complicanze della malattia
(esacerbazioni acute, cuore polmonare)
TERAPIA BPCOS
• TRATTAMENTO FARMACOLOGICO
• TRATTAMENTO DEI FATTORI INDIVIDUALI
• OSSIGENOTERAPIA
• VENTILAZIONE ASSISTITA
TRATTAMENTO FARMACOLOGICO
•
•
•
•
BRONCODILATATORI
CORTICOSTEROIDI
ANTIBIOTICI
MUCOLITICI
OSSIGENOTERAPIA
L’ossigenoterapia può aumentare la sopravvivenza
nei pazienti con una ipossiemia grave.
La maschera tipo Venturi è il sistema che rilascia
la FiO2 nel modo più stabile.
Nel paziente con BPCOS ipercapnico è sufficiente
una FiO2 = 24 – 28 %
Nel paziente ipercapnico si controlla l’EGA 20 –
30 minuti dopo l’inizio dell’O2 terapia per regolare
la FiO2 ed evitare una acidosi respiratoria
minacciosa
VENTILAZIONE ASSISTITA
• VENTILAZIONE ARTIFICIALE TRADIZIONALE
• VENTILAZIONE NON INVASIVA
Quando applicare un supporto
ventilatorio nel BPCO
Encefalopatia Ipercapnica (agitazione>sopore>coma)
Instabilità Cardiovascolare (ipertensione, tachicardia
aritmie)
Fatica Muscolare ( mm. accessori, respiro paradosso,
tachipnea)
Quando deve essere preso in
considerazione un supporto ventilatorio nel
BPCO ?
•
•
•
•
•
•
•
Paziente confuso, agitato, sonnolento
Instabilità cardio circolatoria (tachiaritmie)
Respiro paradosso (il paziente ”spancia”)
Ingombro bronchiale
Ph <7.35 PaCO2 > 70
Grave tachipnea fr >30 min.
SaO2 <90 FiO2 50% (PaO2/FiO2 <150)
Strategia ventilatoria nel BPCO
• Mettere a riposo i muscoli respiratori
• Correggere la meccanica toraco/polmonare
INDICAZIONI ALLA VENTILAZIONE
ARTIFICIALE TRADIZIONALE
•
•
•
•
•
STATO DI COMA
INSTABILITA’ EMODINAMICA
GRAVE OSTRUZIONE DELLE VIE AEREE
PH < 7.2
SpO2 < 90 mm/hg con FiO2 > 50 %
Paziente BPCO candidato alla NIV
• Ph 7.2 - 7.35
• Tachipnoico
• Non ostruito o con una certa capacità ad
espettorare
• Abbastanza collaborante
• Assenza di dismorfismi o patologie facciali
CONTROINDICAZIONI ASSOLUTE
ALLA VENTILAZIONE NON INVASIVA
(NIV)
• COMA
• CRISI CONVULSIVE
• ASSENZA DEI RIFLESSI PROTETTIVI DELLE VIE
AEREE
• INSTABILITA’ EMODINAMICA
• TURBE DEL RITMO MAGGIORI
• RECENTE CHIRURGIA ORALE ED ESOFAGO –
GASTRICA
• DEFORMAZIONI DELLA FACCIA
• RIFIUTO DELLA TECNICA
CONTROINDICAZIONI RELATIVE E/O
MOTIVI DI CAUTELA ALLA NIV
•
•
•
•
•
ANGINA PECTORIS
IMA RECENTE
EDENTULIA
PAZIENTE CON BARBA
PAZIENTI MOLTO ANSIOSI
CRITERI DI EFFICACIA DELLA NIV
• FR < 20 – 25 ATTI / MINUTO
• STABILITA’ EMODINAMICA
• BUONA TOLLERABILITA’
ALL’INTERFACCIA
• P/F > 150
• PH ARTERIOSO > 7.35
CRITERI DI NON EFFICACIA DELLA NIV
•
•
•
•
•
•
•
•
PAZIENTE IN COMA O NON COLLABORANTE
ECCESSO DI SECREZIONI
INSTABILITA’ EMODINAMICA
DEFICIT DEI RIFLESSI PROTETTIVI DELLE VIE
AEREE
P/F < 150
PH ARTERIOSO < 7.3
INTOLLERANZA ALL’INTERFACCIA
NECESSITA’ DI NIV > 72 ORE
Ruolo della NIV nel BPCO
• Utilizzo nelle riacutizzazioni della IRC
• Ventilazione domiciliare nel grave ipercapnico
• Svezzamento dalla protesi ventilatoria invasiva
Quale interfaccia ?
• Olive nasali (Pillows)
• Maschere nasali
• Maschere facciali
• Casco
TERAPIA
cannula nasale
• Cannule nasali: sono due tubuli
che vengono inseriti nella parte
anteriore delle narici, sostenuti da
un leggero supporto.
• Vantaggi: meno fastidiose della
maschera, permettono tempi
prolungati di applicazione.
• Svantaggi: basse e non valutabili
concentrazioni massimali di O2
disponibili per l’inspirazione.
TERAPIA
maschera semplice
• Maschere semplici: coprono
il viso e la bocca. Permettono
la somministrazione di O2 in
concentrazioni fino al 60%,
quando la velocità di flusso è
pari a 6L/min.
• Svantaggio: nella maschera si
accumula CO2, quindi sono da
evitare in pazienti che tendono
all’ ipercapnia.
TERAPIA
maschera di Venturi
TERAPIA
maschera di Venturi
• Maschera di Venturi: sfrutta l’effetto Venturi per
erogare concentrazioni di O2 costanti; l’O2 sotto
pressione passa attraverso uno stretto orifizio oltre
il quale, aumentando la velocità, determina una
pressione subatmosferica che risucchia l’aria
ambiente dentro il sistema.
• Sono disponibili maschere che variando la misura
dell’orifizio ed il flusso, consentono di impostare
la FiO2 a 24%, 28%, 31%, 35%, 40%, 50%,60%.
IIN
I
I
I
II
R
D
CODICE ROSSO
GESTIONE DELLA CHIAMATA
SCHEMA DI VALUTAZIONE GENERALE
SITUAZIONE:
* DIFFICOLTA’ A RESPIRARE
* SENSAZIONE DI SOFFOCAMENTO
* MANCA IL RESPIRO
* MANCA L’ARIA
* NON RIESCE A PARLARE
SUDDIVISIONE IN CLASSI DI ETA’:
RISCHIO DI PATOLOGIE DIFFERENTI
LATTANTE < 1 ANNO
INFANZIA TRA 1 E 7 ANNI
ETA’ GIOVANILE – ADULTA, < 40 ANNI
ETA’ ADULTA > 40 ANNI
ETA’ AVANZATA
RICERCA DEI SEGNI DI GRAVITA’
INDICE DI SITUAZIONE A RISCHIO
RICERCA DI FATTORI DI RISCHIO
PER PATOLOGIA GRAVE
INVIO DEL MEZZO DI SOCCORSO
ADEGUATO AL CASO
SEQUENZE OPERATIVE IN
AUTOMEDICA
PAZIENTE COSCIENTE
•
anamnesi
•
esame clinico del paziente
•
ossigenoterapia
•
PA e saturimetria
•
ECG (se possibile)
•
incannulamento vena
•
cateterismo vescicale eventuale
•
farmaci specifici diretti a correggere le cause
dell’IR
•
trasporto del paziente in DEA o PS più idoneo
SEQUENZE OPERATIVE IN
AUTOMEDICA
PAZIENTE NON COSCIENTE
ABC
Se le valutazioni danno esito negativo
RCP
PRONTO SOCCORSO
SEQUENZE OPERATIVE IN
PRONTO SOCCORSO
•
paziente cosciente
•
•
•
•
•
•
•
•
•
•
anamnesi
esame clinico del paziente
EGA
ossigenoterapia
incannulamento vena e prelievo sangue per ematochimici
PA ed ECG
farmaci specifici diretti a correggere le cause dell’IR
RX torace
cateterismo vescicale
ricovero in Unità di terapia intensiva, in post-intensiva,
in reparto specialistico pneumologico, o reparto di
medicina interna
SEQUENZE OPERATIVE IN
PRONTO SOCCORSO
PAZIENTE NON COSCIENTE
ABC
Se le valutazioni danno esito negativo
RCP
CONCLUSIONI
DEFINIZIONE
MECCANISMI FISIOPATOLOGICI
CLASSIFICAZIONE
DIAGNOSI
TERAPIA
GRAZIE PER
L’ATTENZIONE