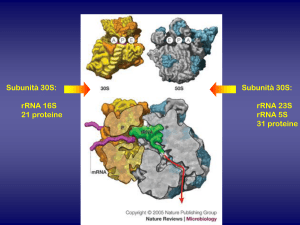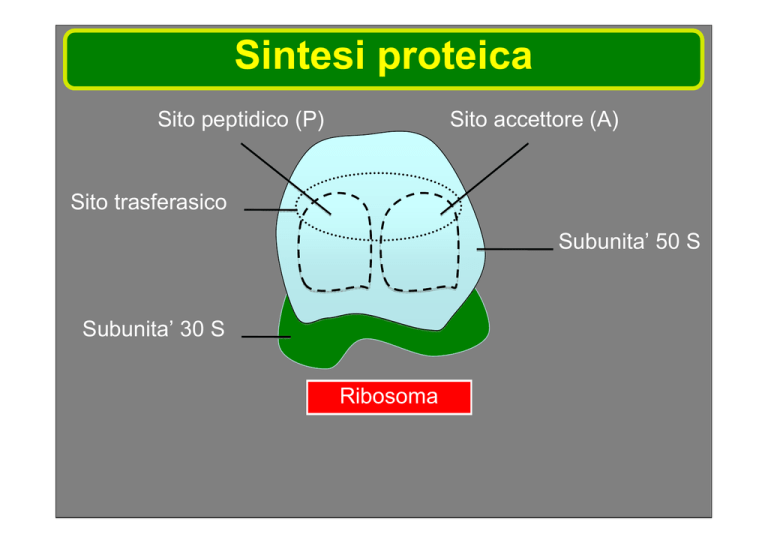
Sintesi proteica
Sito peptidico (P)
Sito accettore (A)
Sito trasferasico
Subunita’ 50 S
Subunita’ 30 S
Ribosoma
Sintesi proteica
Inibitori sintesi
proteica
Aminoglicosidi: visione generale
2-Desossistreptamina
Streptidina
Kanamicina
Gentamicina
Neomicina
Streptomicina
Netilmicina
Tobramicina
Paromomicina
Isepamicina
Amikacina
Aminoglicosidi: visione generale
•
Sono policationi, prodotti naturali o
derivati semisintetici
•
Vengono utilizzati principalmente
contro aerobi Gram -
Streptomicina
Per penetrare attraverso membrana interna
dei Gram negativi hanno bisogno di un
trasporto attivo O2-dipendente (due fasi)
EDP1 e’ inibito da iperosmolarita’, riduzione pH e anaerobiosi (attivita’
fortemente ridotta in un ascesso, urine acide iperosmolari)
Aminoglicosidi: visione generale
•
Sono policationi, prodotti naturali o
derivati semisintetici
•
Vengono utilizzati principalmente
contro aerobi Gram -
•
A differenza di altri inibitori della
sintesi proteica microbica, gli
aminoglicosidi sono battericidi
•
Tutti gli aminoglicosidi hanno lo
stesso spettro di tossicita’
Streptomicina
•
Farmacocinetica: scarso assorbimento GI (effetto topico),
non raggiungono concentrazioni terapeutiche nel liquor,
escreti (immodificati) rapidamente dal rene.
Aminoglicosidi: farmacocinetica
•
Alte concentrazioni di aminoglicosidi
nella corteccia renale, nell’endolinfa e
perilinfa dell’orecchio interno; <10%
di quelle plasmatiche nel liquor in
assenza di infiammazione
•
In genere preferibili somministrazioni
giornaliere in singola dose rispetto a
dosi multiple per ridurre tossicita’
•
Somministrare
aminoglicosidi
durante gravidanza con estrema
precauzione (accumulo di antibiotico
nel plasma fetale e liquido amniotico)
Aminoglicosidi: meccanismo
d’azione
Resistenze batteriche:
-Mancata penetrazione
-Bassa affinita’ al sito recettoriale
-Inattivazione del farmaco (r.
acquisita; la + comune in clinica)
Aminoglicosidi: effetti collaterali
• Ototossicita’ (vestibolare e uditiva)
• Nefrotossicita’
(necessario
ridurre
dosi/frequenza in pazienti con con funzionalita’
renale compromessa)
• Blocco neuromuscolare (attenzione in pazienti
con miastenia grave)
Aminoglicosidi: effetti collaterali
Antibiotici:
tetracicline e glicilglicine
Tetracicline: visione generale
•
Antibiotici naturali o semisintetici
appartenenti alla famiglia delle
naftacenecarbossiamidi policicliche
•
Hanno ampio spettro d’azione:
aerobi e anaerobi, Gram + e -
•
Sono agenti batteriostatici
Naftacene
Tetraciclina
•
Disponibili in formulazioni per uso orale, parenterale e
topico (preparazioni oftalmiche)
Chlortetracycline (1945)
Tetracycline (1953)
Doxycycline (1967)
Minocycline (1972)
Tigecycline (GAR-936) (1993)
Tetracicline: meccanismo
d’azione
Le tetracicline inibiscono la sintesi
proteica dei batteri legandosi alla
subunita’
30
S
del
ribosoma
batterico
prevenendo
l’accesso
dell’aminoacil-tRNA
accettore
al
sito
La tossicità selettiva delle tetracicline come risultante
di una elettiva concentrazione nella cellula batterica
BATTERIO
Trasporto attivo
Diffusione passiva
TETRACICLINE
Ribosoma differente e
trasporto
attivo
non
presente nelle cellule di
mammifero
Diffusione passiva
CELLULA
ANIMALE
Tetracicline: assorbimento,
metabolismo ed escrezione
•
La maggior parte delle tetracicline non viene assorbita
completamente nel tratto GI (attenzione!)
•
Assorbimento delle tetracicline e’ maggiore a digiuno e
alterato in presenza di latte e derivati e di sali di magnesio,
zinco, alluminio (f. chelati) – meno per doxiciclina e
minociclina
Tetracicline: assorbimento,
metabolismo ed escrezione
•
La maggior parte delle tetracicline non viene assorbita
completamente nel tratto GI (attenzione!)
•
Assorbimento delle tetracicline e’ maggiore a digiuno e
alterato in presenza di latte e derivati e di sali di magnesio,
zinco, alluminio (f. chelati) – meno per doxiciclina e
minociclina
•
Si distribuiscono ampiamente nei tessuti e secrezioni
(accumulo nelle cellule reticolo-endoteliali, nel rene, nella
cute, nei denti in sviluppo e tessuto osseo) – elevato Vd
•
Passano BEE e placenta e si trovano in concentrazioni
apprezzabili anche nel latte materno
Tetracicline: assorbimento,
metabolismo ed escrezione
•
Le tetracicline subiscono metabolismo variabile epatico e
sono secrete nella bile (osservabile anche dopo s.
parentale) - possono essere riassorbite attraverso ricircolo
enteroepatico
•
La maggior parte delle tetracicline viene eliminata dal rene tranne doxiciclina che e’ escreta preferenzialmente nelle
feci (utilizzata in pazienti con insufficienza renale)
Tetracicline: esempi di impieghi
terapeutici
• Le tetracicline rappresentano l’antibiotico di scelta per la
terapia delle infezioni causate da rickettsie, micoplasmi e
clamidie
• Le tetracicline sono anche utilizzate nelle infezioni del
tratto urinario e nell’acne
• La demeclociclina e’ stata utilizzata nel trattamento
sintomatico nella sindrome da alterata secrezione di
ADH (inibizione azione di ADH nei dotti collettori)
Tetracicline: effetti collaterali
•
Irritazione gastrointestinale
•
Fotosensibilita’
•
Tossicita’ epatica e renale
•
Effetti sui denti e le ossa
•
Insorgenza di superinfezioni intestinali
Tetracicline: effetti collaterali
Tetracicline: resistenza
• Riduzione
ribosoma
dell’accesso
della
tetraciclina
al
• Ridotta permeabilita’ (anche efflusso attivo)
• Inattivazione enzimatica
Glicilglicine, analoghi semisintetici
delle tetracicline, attive contro
organismi tetraciclina-resistenti
No contro tigeciclina
Tigeciclina disponibile solo per somministrazione parenterale (scarso
assorbimento dopo s. per os); elimin. immodificata (sopratt. per via fecale)
Effetti collaterali simili a quelli osservati con tetracicline; anche vomito e
nausea significativi
Antibiotici:
macrolidi
Eritromicina
Azitromicina
Claritromicina
Macrolidi: visione generale
Eritromicina
•
•
Contengono un anello lattonico a
molti membri (14-16) al quale sono
legati uno o piu’ deossizuccheri –
quelli a 16 atomi sono meno
utilizzati perche’ meno potenti
•
Sono agenti batteriostatici (a dosi
elevate sono battericidi) – attivi
soprattutto contro Gram +
Possono penetrare nelle cellule di difesa dell’ospite (lisosomi
di macrofagi e PMN) dove si concentrano m. patogeni vantaggio
Macrolidi: meccanismo d’azione
I
macrolidi
sono
agenti
batteriostatici che inibiscono la
sintesi proteica legandosi alla
subunita’ 50 S dei microrganismi
sensibili. Interferiscono con lo
stadio
di
traslocazione,
impedendo
alla
catena
polipeptidica
nascente
di
muoversi dal sito accettore a
quello peptidico.
Macrolidi: resistenza
• Sintesi inducibile o costitutiva di una metilasi che
modifica il bersaglio ribosomiale (importante
fenotipo MLSB)
• Ridotta permeabilita’ (anche efflusso attivo)
• Inattivazione enzimatica
Eritromicina: farmacocinetica
•
Assorbita in modo incompleto nell’intestino tenue (forme
gastroresistenti o esteri migliorano biodisponibilita’). Cibo
aumenta acidita’ e puo’ ritardare assorbimento (meno con
esteri).
•
Alta incidenza di tromboflebite se somm. e.v. (attenzione)
•
Raggiunge concentrazioni terapeutiche in gran parte dei
tessuti (anche fluido prostatico) – no liquido cerebrospinale
•
Eritromicina passa placenta e si ritrova anche nel latte
materno
•
Eritromicina si concentra nel fegato ed escreto con bile
Claritromicina: farmacocinetica
•
La claritromicina per os ha assorbimento rapido ma
biodisponibilita’ del 50-55% per effetto di I passaggio.
•
Puo’ essere somministrata in concomitanza dei pasti
•
Si distribuisce ampiamente nell’organismo (conc. > tessuti
vs siero), raggiungendo concentrazioni intracellulari elevate
•
Claritromicina eliminata come metaboliti (anche attivi) o
inalterata per meccanismi renali ed extrarenali
Azitromicina: farmacocinetica
•
L’azitromicina ben assorbita per os (no con cibo)
•
Estesa distribuzione in gran parte dei tessuti (no SNC) ed
elevata concentrazione all’interno delle cellule (compresi i
fagociti) - conc. > tessuti vs siero, come per claritromicina
•
Emivita di 40-68 h a causa di forte legame tessutale
•
Subisce solo in parte inattivazione epatica ma eliminazione
biliare
Macrolidi: impieghi terapeutici
• I macrolidi possono essere utilizzati per la
terapia delle infezioni causate da
Mycoplasma pneumoniae
Helicobacter pylori
Corynebacterium diphtheriae
Bordetella pertussis
Clostridium tetani
Chlamydia trachomatis e pneumoniae
Macrolidi: effetti collaterali
•
Intolleranza gastrointestinale
•
Epatite colestatica seguita da ittero (eritromicina)
•
Aumento motilita’ intestinale
•
Aritmie
•
Transitoria alterazione della funzione uditiva
•
Tranne l’azitromicina, inibiscono
dipendente di altri farmaci
metabolismo
CYP
Chetolidi: derivati semisintetici
dell’eritromicina
Telitromicina
•
Piu’ stabili in ambiente acido e meno
sensibili ai meccanismi di resistenza dei
macrolidi – indicata per infezioni vie resp.
•
Attivi vs Gram + resistenti ai macrolidi
•
Disponibile in compresse per s.o. (1/die)
•
Penetra bene nella maggior parte dei
tessuti (2-10 x concentraz. plasmatiche)
•
Eliminata principalmente per metabolismo epatico
•
Effetti collaterali: diarrea; disfunzione epatica; no in pazienti con
miastenia grave; aritmie; inibizione metabolismo CYP dipendente di
altri farmaci
Lincosamidi: Clindamicina
•
Meccanismo d’azione simile a quello
dell’eritromicina – possibile resistenza
crociata
Clindamicina
•
Farmacocinetica:
s. per os; distribuita ampiamente (no nel liquor); accumulo nei PMN,
macrofagi alveolari, ascessi; 90% legame alle proteine plasmatiche;
metabolismo epatico; eliminazione renale e biliare (prevalente)
•
Effetti collaterali: diarrea, colite pseudomembranosa,
cutanee, inibizione trasmissione neuromuscolare
eruzioni
Streptogramine
Streptogramina B
Streptogramina A
30/70
Quinupristin
Dalfopristin
•
La loro associazione in vivo mostra una evidente attivita’ battericida
nei confronti di molti Gram +
usati solo quando altri antibiotici
risultano inefficaci
•
I due farmaci si legano a siti sequenziali posti sulla subunita’ 50S –
inibizione sintesi proteica attraverso vari meccanismi
•
Resistenze (inattivazione enzimatica, efflusso, modifiche sito
recettoriale) si manifestano quando contrastano azione di ambedue
•
S. solo per infusione e.v. di 1 h (destrosio 5% - non compatibile con
sol. saline o con eparina); m. epatico ed elim. biliare; immo. x via ren.
•
E. collaterali: relativi all’infusione; inibizione CYP3A4
Cloramfenicolo (CAF)
Cloramfenicolo
Il cloramfenicolo inibisce la sintesi
proteica legandosi alla subunità 50S
(competizione
con
macrolidi
e
clindamicina) inibendo il processo
peptidiltransferasico – batteriostatico
Tuttavia sono sensibili all’azione del cloramfenicolo anche i ribosomi
mitocondriali; ciò determina l’inibizione da parte dell’antibiotico di
cellule eucariotiche in rapida crescita e con elevata attività
mitocondriale, quali le cellule staminali del midollo osseo.
Resistenza al CAF dovuta a:
• Acetiltransferasi (inattiva il farmaco)
• Diminuita permeabilita’
• Mutazioni ribosomiali
Cloramfenicolo (CAF)
Vari esteri del CAF (profarmaci, idrolizzati
nel tratto G.I. o tessuti) utili in campo
pediatrico
CAF-succinato (profarmaco)
rapidamente rimosso (fino al 30%) attraverso i reni
Il cloramfenicolo ha sapore estremamente amaro,
che lo rende inadatto alla somministrazione sotto
forma di sciroppo. L’esterificazione con acidi grassi
(es. palmitato, stearato, succinato) trasforma il
cloramfenicolo in profarmaci talmente insolubili in
acqua da non sciogliersi affatto nella saliva e non
presentare pertanto alcun sapore. La sospensione di
tali esteri (addizionata di coloranti, aromatizzanti…)
si presta assai meglio del farmaco madre all’impiego
in pediatria
Cloramfenicolo (CAF)
INDICAZIONI
• Meningiti batteriche
• Rickettsiosi
• Febbre tifoide
• Infezioni da enterococchi
multiresistenti
• Infezioni oculari, vaginali
e uterine
TOSSOCITA’
• Alterazioni ematologiche (depressione
midollo)
• Sindrome
grigia
del
neonato
(immaturita’ dei sistemi metabolici
epatici e escretori renali)
• Disturbi gastroenterici
• Reazioni di ipersensibilità (RARE)
La terapia con CAF deve essere limitata a trattamento di infezioni in cui gli
effetti terapeutici del farmaco superano i rischi di tossicita’
Ossazolidinoni: linezolid
• Prodotto di sintesi con spettro d’azione contro Gram
+ (scarsa attivita’ vs Gram -) – scarsi fenomeni di
resistenza)
• Equivalenza s. per os e e.v.; ampia distribuzione nei
tessuti ben perfusi
• Metabolismo ossidativo
eliminazione renale
CYP-indipendente
ed
• Effetti collaterali: disturbi GI, neuropatie periferiche irreversibili e neurite
ottica (cecita’) per somm. > 28 gg, mielosoppressione (anemia,
trombocitopenia, leucopenia)
• Interazioni: inibisce reversibilmente le MAO (attenzione ad alimenti con
tiramina, uso antidepressivi o simpaticomimetici)
Farmaco di II scelta: non dovrebbe essere utilizzato se disponibili altri
farmaci, per evitare l’insorgenza di resistenze