PAZIENTE
IPERURICEMICO
E GOTTOSO:
FACCIAMO IL PUNTO
CORSO DI FORMAZIONE A DISTANZA
a cura di
Giovambattista Desideri
Dipartimento di Medicina Clinica, Sanità Pubblica, Scienze della Vita
e dell’Ambiente, Università degli Studi dell’Aquila
UO Geriatria, Ospedale SS. Filippo e Nicola, Avezzano, L’Aquila
Arrigo Lombardi
Medico di Medicina Generale, ASL 10 Firenze,
Specialista in Reumatologia
Donatella Alesso
Responsabile Formazione FIMMG/Metis
Si ringrazia il Prof. Cimmino per l’iconografia fornita
CORSO DI FORMAZIONE A DISTANZA
PAZIENTE IPERURICEMICO E GOTTOSO:
FACCIAMO IL PUNTO
ORE DI FORMAZIONE: 15
CREDITI ECM EROGATI: 15
PERIODO FORMATIVO: 10 MAGGIO - 31 DICEMBRE 2012
MATERIALE DIDATTICO: FASCICOLO DI STUDIO IN FORMA CARTACEA ED
ELETTRONICA
L’accreditamento ECM (Educazione Continua in Medicina) è stato effettuato dal Provider
Metis Srl Società Scientifica dei Medici di Medicina Generale
ID AGE.NA.S.: 247
CODICE IDENTIFICATIVO EVENTO: 29430
PROCEDURA DI VALUTAZIONE DELL’APPRENDIMENTO ECM: questionario on-line con
domande randomizzate a risposta multipla.
MODALITA’ DI FRUIZIONE
CARATTERISTICHE: Il corso è accreditato come progetto di Formazione a Distanza (FAD)
con erogazione di crediti ECM validi sul territorio nazionale. Dopo aver approfondito i contenuti erogati tramite il fascicolo di studio, sarà possibile ottenere i crediti ECM collegandosi
alla piattaforma FAD del provider Metis Srl secondo le modalità illustrate di seguito.
REGISTRAZIONE SULLA PIATTAFORMA FAD
Per iscriversi al corso ed ottenere i crediti ECM è sufficiente accedere alla pagina web
http://www.fimmg.org/index.php?action=index&p=448 dove è a disposizione la documentazione necessaria all’apprendimento, le info per l’accesso e i questionari di apprendimento e di gradimento. I crediti verranno poi inviati alla chiusura del corso.
OTTENIMENTO DEI CREDITI ECM:
Per ottenere i crediti è necessario:
• rispondere esattamente al 75% (soglia minima) delle domande del questionario di valutazione randomizzato;
• compilare il test di valutazione della qualità percepita del corso (test “Customer satisfaction”).
OBIETTIVI FORMATIVI:
PERCORSI CLINICO-ASSISTENZIALI/DIAGNOSTICI/RIABILITATIVI, PROFILI DI ASSISTENZA
- PROFILI DI CURA
3
Programma di Formazione a Distanza reso possibile grazie ad un contributo educazionale
non condizionante di A. MENARINI Industrie Farmaceutiche Riunite s.r.l.
TUTTI I DIRITTI RISERVATI
Edizione fuori commercio. Omaggio ai Sigg. Medici
E’ vietata la riproduzione di questo Corso o di parte di esso con qualsiasi mezzo, elettronico, meccanico, per mezzo fotocopie, microfilm, registrazioni o altro, senza l’autorizzazione di Metis.
RAZIONALE del corso:
Il medico di medicina generale rappresenta sicuramente la figura di riferimento per la diagnosi, la terapia ed il follow up dell’iperuricemia cronica con deposito di urato (gotta), al
punto che si potrebbe affermare che il paziente non si rivolge ad altro specialista per tale
patologia.
L’iperuricemia cronica con deposito di urato (gotta) è una malattia conosciuta sin dai tempi
di Ippocrate che la descriveva come l’artrite dei ricchi. Però nel tempo l’attenzione verso
questa malattia è andata scemando.
In realtà, negli ultimi anni si assiste ad un’inversione di tendenza dovuta al sommarsi di vari
fattori: il diffondersi della sindrome metabolica, il consumo di alimenti e bevande contenenti
fruttosio o ricchi di purine, di alcolici (in particolare birra) e di alcuni farmaci (in particolare
diuretici tiazidici).
Inoltre è stata osservata una correlazione tra l’iperuricemia cronica con deposito di urato
(gotta) e un aumentato rischio di morbi-mortalità cardiovascolare, per cui è
raccomandabile una particolare attenzione sia del controllo dei normali valori di uricemia
(≤6,0 mg/dl) sia dei fattori di rischio cardiovascolari nei pazienti affetti da iperuricemia
cronica con deposito di urato (gotta).
Questi pazienti sono infatti 2 volte più a rischio rispetto ai pazienti senza iperuricemia e deposito di urato ad avere una malattia coronarica. In recenti studi clinici è stato inoltre dimostrato un aumento significativo del rischio di infarto miocardico in pazienti con iperuricemia
cronica e deposito di urato, anche dopo aver controllato gli altri fattori tradizionali di rischio
cardiovascolare.
Malgrado ciò, in un’autovalutazione condotta nell’ambito di audit periodici di Netaudit,
già da una ricerca preliminare emerge una sconcertante mancanza di punti di riferimento per il corretto management di questa malattia da deposito di
urato ed un scarso aggiornamento scientifico di supporto sui farmaci ipouricemizzanti tradizionalmente usati per la cura della malattia.
Eppure l’iperuricemia cronica con deposito di urato (gotta), malattia cronica e multisistemica,
è una forma comune di artrite, che colpisce l’1-2% dei soggetti adulti nei Paesi industrializzati, in cui rappresenta l’artrite infiammatoria più frequente nella popolazione maschile. È
4
diventata frequente anche in altre parti del mondo, come la Cina, la Polinesia, la
Nuova Zelanda e le aree urbane dell’Africa sub-sahariana. La prevalenza dell’iperuricemia cronica con deposito di urato (gotta) è molto più elevata tra gli uomini che
tra le donne e aumenta con l’età. Nelle donne si sviluppa prevalentemente dopo la
menopausa, perché la caduta degli estrogeni, ormoni con effetto uricosurico, incrementa l’uricemia.
Negli ultimi 10 anni, l’epidemiologia dell’iperuricemia cronica con deposito di urato
(gotta) sembra essersi modificata e sono stati compiuti notevoli progressi nella conoscenza della malattia.
I dati mostrano un aumento della prevalenza dell’iperuricemia cronica con deposito
di urato (gotta) potenzialmente attribuibile a modificazioni della dieta e dello stile di
vita, al miglioramento delle cure mediche e all’incremento della longevità. In Inghilterra, fra il 1970 e il 1990 i tassi di iperuricemia cronica con deposito di urato (gotta)
sono aumentati dallo 0,3% all’1,0% della popolazione totale e un andamento simile
è stato descritto negli Stati Uniti durante gli anni ’90, particolarmente negli uomini di
età superiore a 75 anni nei quali i tassi sono pressoché raddoppiati, passando dal
2,1% nel 1990 al 4,1% nel 1999. Nel Regno Unito, tra il 2000 e il 2005 è stato
stimato che l’1,4% della popolazione fosse affetto da iperuricemia cronica con deposito di urato (gotta).
L’abuso di alcol e gli eccessi alimentari sono stati messi da tempo in relazione con
l’iperuricemia cronica con deposito di urato (gotta). La prevalenza della malattia
negli uomini aumenta sia con l’elevato consumo di carne, frutti di mare e fruttosio sia
con l’assunzione di birra e alcolici, mentre le verdure ad alto contenuto purinico e il
consumo moderato di vino non hanno alcun effetto.
I tassi di iperuricemia cronica con deposito di urato (gotta) aumentano con l’incremento dell’indice di massa corporea, e si riducono con il calo ponderale. Il consumo
di latticini, vitamina C e caffè, compreso quello decaffeinato, è associato a una riduzione dell’uricemia, della prevalenza dell’iperuricemia cronica con deposito di
urato (gotta) o di entrambe.
L’iperuricemia cronica con deposito di urato (gotta) è una malattia cronica, frequentemente asintomatica, ma che nel suo subdolo percorso clinico può provocare attacchi di artrite acuta e comportare artropatia e nefropatia cronica, fino a severe e
debilitanti complicanze a livello articolare ed extra-articolare.
La gotta ha di base un disordine del metabolismo delle purine ed è la conseguenza
della deposizione di cristalli di urato nei tessuti dell’organismo, causato a sua volta
da un’iperuricemia di lunga durata.
L’iperuricemia cronica con e senza deposito di urato sono associate ad altre
condizioni patologiche, quali ipertensione, diabete mellito, sindrome metabolica
e malattie renali e cardiovascolari. Tali condizioni patologiche, a loro volta, pos-
5
sono aumentare il rischio di insorgenza dell’iperuricemia cronica con deposito
di urato (gotta).
Quando le concentrazioni sieriche di acido urico si riducono al di sotto del punto di
saturazione dell’urato monosodico (≤6,0 mg/dl), i cristalli si dissolvono e la gotta
può essere curata. L’educazione del paziente, i consigli riguardo uno stile di vita appropriato ed il trattamento delle comorbilità sono elementi importanti nella gestione
dei pazienti con iperuricemia cronica con deposito di urato (gotta).
In particolare è importante l’aderenza alla terapia ipouricemizzante, che spesso
viene abbandonata spontaneamente dal paziente per effetti indesiderati o per interazione con altri farmaci o per la mancanza di segni clinici legati alla malattia gottosa, dal momento che essa è spesso asintomatica nel suo decorso clinico.
Risultati di studi hanno dimostrato che solo il 30-60% dei pazienti riceve ancora allopurinolo un anno dopo l’inizio della terapia e che il trattamento dell’iperuricemia
cronica con deposito di urato (gotta) è frequentemente inappropriato o limitato alla
sola cura delle possibili fasi acute.
Pertanto, l’educazione del paziente sembra essere un punto cruciale nella gestione
dell’iperuricemia cronica con deposito di urato (gotta): ogni paziente dovrebbe essere adeguatamente informato riguardo alla malattia, alla sua curabilità, agli obiettivi terapeutici, agli aspetti pratici della terapia farmacologia ipouricemizzante, alle
modalità con cui prevenire e gestire le fasi acute e all’importanza dello stile di vita
e della dieta.
I dati epidemiologici sottolineano l’importanza dei fattori dietetici nella patogenesi
dell’iperuricemia cronica con deposito di urato (gotta), evidenza che ha portato all’elaborazione di raccomandazioni riguardanti la progressiva riduzione del peso
corporeo per i pazienti in sovrappeso e l’abolizione/moderazione del consumo di
birra, alcolici, analcolici contenenti fruttosio, carne rossa e frutti di mare.
La gestione delle comorbilità è di grande importanza per il miglioramento della prognosi cardiovascolare.
Alla luce di quanto riportato, appare evidente come il MMG sia e rimanga il professionista più indicato sia per la gestione e l’appropriato trattamento ipouricemizzante
cronico sia per la diagnosi precoce, possibilmente in medicina di iniziativa, della
malattia gottosa.
Poiché negli anni l’attenzione scientifica si è maggiormente focalizzata su altre patologie croniche metaboliche, quali diabete e dislipidemie (anche a causa di un limitato ventaglio terapeutico nei confronti dell’iperuricemia) ne è derivato che
l’iperuricemia cronica con deposito di urato (gotta) è attualmente sottostimata e la
sua severità sottovalutata sia dal paziente, sia dal medico, che.
Partendo dalle premesse sopra riportate è stato definito ed articolato in fasi sequenziali di seguito elencate e sinteticamente descritte un progetto formativo.
6
INDICE
Paziente iperuricemico e gottoso: facciamo il punto
5
Nuova giovinezza per una malattia antica
6
La “nuova faccia” della gotta: le malattie cardiovascolari
7
Iperuricemia e Gotta: una relazione “complessa”
8
Il metabolismo dell’acido urico
9
La clearance renale dell’acido urico
10
La fisiopatologia dell’artrite gottosa
11
La clinica dell’attacco acuto di gotta
12
Le localizzazioni dell’artrite gottosa
13
Le localizzazioni dei tofi gottosi
14
La storia naturale della gotta
15
La diagnosi di laboratorio dell’attacco acuto di gotta
16
La diagnostica strumentale della gotta - RX
17
La diagnostica strumentale della gotta: RM ed ecografia
18
La diagnosi differenziale dell’artrite gottosa
19
Le forme atipiche di artrite gottosa
20
Forse non tutti sanno che…
21
Iperuricemia cronica e rischio cardiovascolare
22
Iperuricemia cronica ed ipertensione arteriosa
23
7
8
Iperuricemia, obesità e dismetabolismo glicidico
24
Iperuricemia cronica e malattia renale
25
Iperuricemia cronica ed eventi cardiovascolari
26
Iperuricemia cronica e mortalità cardiovascolare
27
L’iperuricemia cronica è associata ad aumentata mortalità
nello scompenso cardiaco
28
Trattamento dell’attacco acuto di gotta
29
Trattamento dell’attacco acuto di gotta - segue
30
Trattamento dell’iperuricemia cronica e prevenzione
delle recidive gottose
31
La dieta nel trattamento dell’iperuricemia cronica
32
Trattamento farmacologico dell’iperuricemia cronica
33
Trattamento dell’iperuricemia cronica:
gli inibitori della xantino-ossidasi
34
Allopurinolo
35
Febuxostat
36
Febuxostat vs allopurinolo: Studio FACT
37
Febuxostat vs allopurinolo: Studio APEX
38
Farmaci uricosurici e uricolitici
39
Forse non tutti sanno che…
40
Il MMG nella gestione dell’iperuricemia cronica con deposito
41
Paziente iperuricemico e gottoso:
facciamo il punto
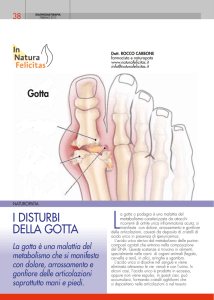
La gotta è una malattia metabolica dovuta ad un disordine del metabolismo
delle purine che porta alla deposizione di cristalli di urato monosodico a livello articolare, con sviluppo di una reazione infiammatoria (artrite gottosa),
e nei tessuti extra-articolari con formazione di depositi denominati tofi.
La prima descrizione della podagra, termine che definisce il tipico attacco
artritico acuto a carico della prima articolazione metatarso-falangea, risale
probabilmente agli Egizi. Il nome gotta, dal latino “gutta” (goccia), fu invece
coniato dal monaco domenicano Randolfo di Bocking sulla scorta del convincimento molto in voga nel medioevo che l’eccesso di uno dei 4 “umori”
dal cui equilibrio dipendeva il mantenimento dello stato di salute potesse
portare al gocciolamento dell’umore medesimo nelle articolazioni dove determinava dolore e infiammazione.
The King of diseases, The disease of Kings.
Ippocrate viene considerato il “padre” della gotta che descrisse come “una
malattia che rende impossibile la deambulazione” e ipotizzò legami tra la
malattia e stili di vita e variabili demografiche. Enunciò i famosi aforismi ancora validi dopo 2500 anni:
• gli eunuchi non ammalano di gotta
• la donna fertile non ammala di gotta
• il maschio giovane non ammala di gotta
L’iperuricemia cronica con deposito di cristalli di urato - definizione fisiopatologica della gotta - fin dalle sue prime descrizioni è stata sempre associata ad
uno stato di benessere socio-economico. Ippocrate la definì “artrite dei ricchi”
per differenziarla dal reumatismo articolare acuto, “artrite dei poveri”. Nei secoli
successivi è stata a lungo etichettata come “la malattia dei re e dei papi” a voler
evidentemente sottolineare una associazione con un tenore di vita elevato tale
da consentire abitudini alimentari piuttosto ricche.
Ippocrate (Kos, 460 a.C. circa - Larissa, 377 a.C.)
9
Nuova giovinezza
per una malattia antica
Anche se nell’immaginario collettivo la gotta viene percepita spesso come
una malattia del passato, in realtà è oggi è largamente diffusa:
• colpisce l’1-2% della popolazione adulta nei paesi sviluppati
• si stima che in Italia ne sia affetto circa un milione di individui
• è la più frequente malattia articolare infiammatoria negli uomini e nelle
donne dopo la menopausa.
Negli ultimi 15-20 anni, tra le popolazioni dei paesi occidentali, vi è stato
un raddoppio dei casi. Statistiche U.S.A. (N.I.H.) recenti dimostrano che il
3.9% degli adulti (età >20 anni) soffre di gotta e che 1 su 5 è iperuricemico.
La prevalenza della gotta aumenta con l’età fino a raggiungere percentuali
del 7% nei maschi di età >65 anni e del 3% nelle donne di età >85 anni.
Da alcuni decenni a questa parte la gotta sta vivendo una nuova giovinezza
perché da malattia di “pochi eletti” è diventata una patologia diffusa in tutti
gli strati della popolazione. Le cause di questa rilevante diffusione vanno sostanzialmente ricercate tra le seguenti:
• modificazioni delle abitudini dietetiche
• diffusione epidemica dell’obesità
• aumento dell’aspettativa di vita
• utilizzo di diuretici ed aspirina a basse dosi che riducono l’eliminazione
di acido urico con le urine
• maggior frequenza di patologie che favoriscono l’accumulo di acido urico,
come l’insufficienza renale
• aumentata sopravvivenza per patologie correlate alla gotta, quali soprattutto la cardiopatia ischemica
L’incremento della prevalenza della gotta si è verificato, in particolar modo,
nella popolazione anziana: tra i 65 e i 74 anni l’aumento è stato del 40%,
oltre i 75 anni del 100%.
Madonna del Magnificat, Sandro Botticelli
10
La “nuova faccia” della gotta:
le malattie cardiovascolari
La tendenza dell’iperuricemia cronica con e senza deposito di cristalli di
urato a combinarsi con i diversi fattori di rischio cardiovascolare, dall’ipertensione all’obesità, al diabete, e con le malattie cardiovascolari e renali è
nota da oltre un secolo.
A partire dagli anni Cinquanta-Sessanta un numero crescenti di studi epidemiologici ha dimostrato la stretta associazione tra i livelli circolanti di acido
urico e malattie cardiovascolari.
Conosciuta come malattia prevalentemente articolare, l’iperuricemia cronica
con deposito di cristalli di urato nel corso degli ultimi anni è stata associata
sempre più spesso alle malattie cardiovascolari, cerebrali e renali di cui condiziona in modo rilevante la prognosi: cardiopatia ischemia, scompenso cardiaco, ictus, deterioramento cognitivo, insufficienza renale.
Già nel 1897 Davis, nel suo discorso presidenziale alla American Medical
Association scriveva “High arterial tension in gout is due in part to uric acid
or other toxic substances in the blood which increase the tonus of the [renal]
arterioles” pur non avendo mai potuto dimostrare nella sua carriera un ruolo
causale dell’acido urico in quanto a quei tempi non erano ancora disponibili
farmaci efficaci nel ridurre l’uricemia.
Se si considera che la clinica della iperuricemia non si esaurisce nella classiche manifestazioni da deposito articolare (artrite) o extraarticolare (tofi)
appare evidente come debba essere posta particolare attenzione alla iperuricemia cronica oltre che alla gotta per sè. Per questo motivo si parla sempre
più spesso di iperuricemia cronica con e senza deposito di urati ad indicare
che anche indipendentemente dai segni clinici della gotta il monitoraggio
dei livelli di acido urico, nel contesto del quadro cardiovascolare e renale
globale del paziente, sia decisamente opportuno.
Luigi XIV
11
Iperuricemia e Gotta:
una relazione “complessa”
Non necessariamente un iperuricemico è anche un gottoso nè un gottoso è
necessariamente iperuricemico.
• Frequenza dell’iperuricemia: 20-25%
• Frequenza della gotta: 1-3% (paesi occidentali)
• Rapporto Iperuricemia:gotta = 10:1
La dieta ha un ruolo non trascurabile, sia pur meno importante di quanto
ipotizzato nel passato, nel favorire l’iperuricemia. Il consumo di carne,
pesce, frutti di mare e di cibi ad alto contenuto di fruttosio e l’assunzione di
birra e, più in generale, di alcolici aumentano i livelli di acido urico sia pur
in modo non clamoroso. Ciò rende ragione di come nei paesi occidentali
l’uricemia media sia sostanzialmente raddoppiata dagli inizi del Novecento
ai giorni nostri con un trend in ulteriore aumento.
Sebbene l’uricasi (urato-ossidasi), che trasforma l’acido urico nella più solubile allantoina, sia presente in quasi tutti gli organismi viventi, (vertebrati,
invertebrati, batteri, funghi, piante), è assente in molti primati (in particolare
nell’uomo) e nei cani dalmata. Nel genoma umano è presente un gene per
l’urato ossidasi, reso non funzionale da due mutazioni.
Secondo alcuni studi di paleontologia genetica la perdita del gene dell’uricasi, probabilmente verificatasi nel Miocene, in un periodo quindi compreso
fra 10 e 20 milioni di anni fa, avrebbe rappresentato un vantaggio evolutivo
in un momento in cui i primati che si alimentavano con cibi vegetali, e quindi
poveri di sale, stavano assumendo la posizione eretta. L’aumento dell’uricemia conseguente alla scomparsa dell'uricasi avrebbe compensato l’iponatremia favorendo il mantenimento o l’innalzamento della pressione arteriosa
rendendola, quindi, più adeguata all'ortostatismo. Un ulteriore beneficio deriverebbe dal fatto che l'acido urico, essendo un potente antiossidante, sarebbe in grado di contrastare i radicali liberi, aumentando l’aspettativa di
vita e riducendo l'incidenza dei tumori.
Voltaire
12
Il metabolismo dell’acido urico
L’acido urico rappresenta, nell’uomo, il prodotto finale urinario del metabolismo delle purine. La concentrazione di acido urico nei liquidi corporei è il
risultato dell’equilibrio tra ritmo di produzione e velocità di escrezione.
Nell’uomo la quantità di acido urico è di 1,2 grammi (poco più della metà
nella donna), con un turnover giornaliero di circa 0,7 grammi, di cui circa 2/3
escreti per via urinaria ed 1/3 per via intestinale (secrezione biliare, gastrica
e intestinale). La forma circolante di acido urico è costituita quasi interamente
dallo ione urato. A pH fisiologico ed a normale temperatura il limite di solubilità
dell'urato è 6,8 mg/dl. A livello intestinale, la flora batterica residente degrada
l’acido urico mediante un processo di uricolisi. Le purine endogene rappresentano la principale fonte di acido urico, con incremento nella produzione dipendente dall’attività sintetica e dal riciclo delle stesse. L’altra fonte di acido urico,
quantitativamente minore, è rappresentata dalle purine esogene, introdotte con
la dieta, mentre una piccola quota è di derivazione catabolica tissutale.
Alessandro Magno
13
La clearance renale dell’acido urico
L’acido urico è una molecola idrosolubile, con un basso legame con le proteine plasmatiche (circa 5%). Viene eliminato dal rene per mezzo di un complesso meccanismo. L’urato è filtrato liberamente dal glomerulo e oltre il 90%
della quota filtrata viene attivamente riassorbito nel tubulo prossimale, in
gran parte grazie ad uno specifico trasportatore denominato URAT-1. Nelle
porzioni successive del tubulo, l’urato va incontro a secrezione attiva e a
nuovo riassorbimento attivo, cosicché il risultato finale è una secrezione urinaria di urato pari a circa il 6-12% della quantità filtrata. I fenomeni di secrezione e riassorbimento attivi sono sensibili a numerosi molecole.
Fattori che influenzano la clearance renale dell’urato:
• riassorbimento tubulare di glucosio, fosfati, calcio, sodio, bicarbonato
• secrezione di acidi organici
• estrogeni (riducono l’escrezione di acido urico)
• flusso plasmatico renale
Charles Darwin
14
La fisiopatologia dell’artrite gottosa
La precipitazione dell’acido urico a livello articolare è condizionata da diversi determinanti quali lo stato di idratazione dei tessuti, la temperatura, la
presenza dei diversi componenti della matrice extracellulare. La più bassa
temperatura di una articolazione rispetto alle altre può motivare la particolare predilezione della gotta per la prima articolazione metacarpo-falangea
mentre la disidratazione intra-articolare durante il riposo notturno spiega la
frequente insorgenza di notte.
Una volta precipitati i cristalli di urato monosodico rappresentano un potente
stimolo infiammatorio capace di innescare, amplificare e mantenere una intensa reazione infiammatoria (Figura).
Un ruolo chiave è rivestito dall’interleuchina IL-1β, mediatore centrale dell’infiammazione nella gotta acuta e possibile target terapeutico, e dall’inflammasoma NLRP3. Il miglioramento delle conoscenze sulla fisiopatologia dell’artrite
gottosa ha portato allo sviluppo di farmaci che hanno come bersaglio i meccanismi infiammatori chiave dell’artrite gottosa quali l’interleuchina 1β.
Carlo Magno
15
La clinica dell’attacco acuto di gotta
“Il soggetto si è coricato in pieno benessere e si è addormentato. Intorno
alle due del mattino…viene svegliato da un dolore che solitamente colpisce
l’alluce, qualche volta il tallone, la gamba o la caviglia. Questo dolore evoca
quello di una distorsione, cui si aggiunge la sensazione di acqua fredda versata sulla zona dolente. Ben presto sopraggiungono una sensazione di
freddo, brividi ed un leggero rialzo febbrile. Il dolore, dapprima moderato,
aumenta via via e contemporaneamente il freddo ed i brividi scompaiono;
si protrae per ore finché raggiunge il culmine al termine della notte …
Esso si estrinseca sia come una tensione violenta, sia come il morso di un
cane che rode le ossa, altre volte come una pressione o uno schiacciamento.
La parte affetta ha una sensibilità così acuta che non sopporta il peso delle
lenzuola né può tollerare passi pesanti sul pavimento della stanza. Il supplizio dura tutta la notte…Infine il sollievo arriva, ma solo mattino …”
Thomas Sydenham, il famoso medico inglese sostenitore della medicina ippocratica, essendo egli stesso gottoso, fornì nel 1683 una delle descrizioni
più dettagliate dell’attacco acuto di gotta che ancora oggi mantiene la sua
piena efficacia didattica.
L’attacco acuto di gotta, quasi sempre monoarticolare, rappresenta il quadro
clinico di infiammazione articolare più violento, insieme all’artrite settica.
Classicamente, si localizza a livello della prima articolazione metatarso-falangea (ποδαγρα, tagliola al piede) ed è caratterizzato dalla presenza di
tutti i segni e sintomi della flogosi, particolarmente spiccati. La cute sovrastante l’articolazione assume un colorito rosso-violaceo e diventa estremamente calda. Precocemente si instaura una tumefazione che coinvolge i
tessuti circostanti la sede colpita.
Thomas Sydenham
16
Le localizzazioni dell’artrite gottosa
In genere la gotta esordisce come una monoartrite che nel 50% dei casi interessa la prima articolazione metatarso-falangea.
Possono essere colpite anche altre articolazioni ma raramente interessa la
spalle, le anche e la colonna vertebrale.
Talora, soprattutto nelle donne di età avanzata, può essere presente un interessamento poliarticolare che mima l’artrite reumatoide.
Pur rimanendo l’alluce il bersaglio preferenziale nel 50% degli attacchi acuti,
in tempi più recenti si è assistito ad una sorta di mutazione clinica, con frequente interessamento di distretti articolari diversi, quali, in modo particolare,
il ginocchio, la caviglia, il polso. Si ritiene che ciò possa dipendere dalle
mutate abitudini di vita: gli spostamenti non avvengono più a piedi ma
spesso con l’auto e quindi vengono maggiormente sollecitate le grandi articolazioni dell’arto inferiore. Questo sembra riconoscere alle sollecitazioni
articolari un effetto localizzante.
Giorgio IV
17
Le localizzazioni dei tofi gottosi
La gotta tofacea, attualmente divenuta più rara rispetto al passato, è l’espressione
tardiva della storia naturale dell’iperuricemia. Si caratterizza per la formazione
di noduli, detti tofi, dovuti al deposito di cristalli di urato a livello tissutale.
La formazione dei tofi e la loro frequenza sono strettamente correlate ai valori plasmatici di acido urico, essendo in genere assenti allorquando il soggetto abbia valori di uricemia inferiori ai 10 mg/dl.
Le sedi di più frequente localizzazione dei tofi sono: orecchio (elice ed antelice), olecrano, dita delle mani e dei piedi, tendine d’Achille. Sono noduli
di dimensioni che vanno dal millimetro a diversi centimetri, di consistenza
cretacea o, talvolta pastosa. Possono andare incontro ad ulcerazione con
conseguente fuoriuscita di materiale di colore bianco-giallastro. Oltre alla
presenza di valori di uricemia elevati, la maggiore probabilità di andare incontro alla gotta tofacea sembra aversi quando l’intervallo di tempo che intercorre tra il primo attacco di gotta e il successivo è lungo.
Piero il gottoso
18
La storia naturale della gotta
Se l’iperuricemia non viene adeguatamente trattata nel corso del tempo le
manifestazioni acute tendono a farsi ricorrenti, in genere con intervalli di remissione sempre più brevi, e l’artrite può diventare polidistrettuale ed indurre
un danno articolare progressivamente ingravescente.
In oltre il 60% dei pazienti, infatti, la recidiva si verifica entro 1 anno e in un
altro 27% entro 5 anni. Mentre il primo episodio artritico è generalmente monoarticolare, i successivi possono coinvolgere più articolazioni ed avere una
maggiore severità clinica. Durante tale periodo di apparente completo benessere è necessario, oltre che identificare le possibili cause della gotta, mettere
in atto tutti i provvedimenti volti a prevenire i successivi episodi gottosi.
Nel tempo la deposizione di cristalli di urato monosodico a livello dei tessuti
molli e delle articolazioni porta alla formazione di tofi che si riscontrano in
circa i tre quarti dei pazienti con una storia decennale di gotta.
Galileo
19
La diagnosi di laboratorio
dell’attacco acuto di gotta
L’esame di gran lunga più utile per confermare la diagnosi di gotta è l’analisi
del liquido sinoviale o di agoaspirati dai tofi. La loro valutazione al microscopio a luce polarizzata evidenzia la presenza di cristalli aghiformi con birifrangenza negativa.
Questi cristalli sono patognomonici della gotta e, soprattutto se fagocitati da
macrofagi, indicano chiaramente che è stato il cristallo ad attivare la flogosi.
Quindi, l’esame del liquido sinoviale dovrebbe essere eseguito ogni qualvolta si sospetti la gotta perché, come si vedrà di seguito, le possibili insidie
diagnostiche sono numerose.
La tipica birafrangenza al microscopio
a luce polarizzata dei cristalli di acido urico
nel liquido sinoviale o nel materiale aspirato dai tofi
I cristalli sono in genere identificabili
durante l’attacco acuto ma spesso
nei pazienti iperuricemici anche nelle fasi intercritiche
Immagini gentilmente fornita dal Prof. Cimmino
Orazio Nelson
20
La diagnostica strumentale
della gotta - RX
La diagnostica per immagini non riveste, in genere, un ruolo fondamentale
per la diagnosi di gotta poiché la maggior parte delle lesioni compaiono in
una fase tardiva della malattia.
La radiologia tradizionale è la tecnica di prima scelta nella gotta cronica,
dove può dimostrare le tipiche erosioni indotte dai tofi (Figura A, freccia).
I cristalli di urato attivano, infatti, gli osteoclasti che contribuiscono al riassorbimento osseo. Il tofo dell’articolazione interfalangea distale è visibile
nella radiografia (A, teste di freccia) ed ancor più nella RM (B = sequenza
GE T1 pesata, C = sequenza STIR).
Immagine gentilmente fornita dal Prof. Cimmino
Isaac Newton
21
La diagnostica strumentale
della gotta: RM ed ecografia
Il segno del doppio contorno (Figura A) è tipico a livello della cartilagine articolare. Dati recenti suggeriscono che questi fenomeni si possano verificare
in soggetti iperuricemici prima che esordisca il primo attacco acuto di artrite
gottosa.
Conoscere questa informazione potrebbe essere utile per individuare coloro
a più alto rischio di evoluzione della malattia. Anche la TC, per quanto meno
utilizzata, è in grado di evidenziare tofi profondi, la cui natura può essere
sospettata a causa della loro specifica densità. La Figura B mostra un tofo
del muscolo psoas.
Immagini gentilmente fornita dal Prof. Cimmino
Giulio II
22
La diagnosi differenziale
dell’artrite gottosa
Le principali patologie che possono mimare un attacco acuto di gotta sono:
• artrite settica
• condrocalcinosi (pseudogotta)
• reumatismo palindromico
• artrite reattiva
• artrite psoriasica
Un'artrite settica acuta può essere confusa con un'artrite gottosa acuta. L’isolamento dei batteri responsabili nel liquido sinoviale consente quasi sempre
la diagnosi.
Nella condrocalcinosi, dovuta alla precipitazione di cristalli di pirofosfato
diidrato di calcio, si può avere una sinovite acuta nella variante nota come
pseudogotta.
Il reumatismo palindromico, caratterizzato da episodi di artralgie migranti
che si ripetono in diverse sedi articolari, è comune soprattutto in persone di
mezza età o anziane. L'esordio è di solito improvviso e il dolore può essere
molto intenso. Le crisi acute regrediscono spontaneamente dopo qualche
giorno. Nel 50% circa dei casi, si può assistere ad una evoluzione verso
una Artrite Reumatoide.
Le artriti reattive possono manifestarsi con artrite acuta accompagnata da
tumefazione articolare e arrossamento intenso della cute sovrastante l’articolazione colpita.
L’artropatia psoriasica può, talvolta, essere confusa con la gotta, anche a
causa del frequente incremento dei livelli plasmatici di acido urico, conseguente all’elevato turnover cellulare, tipico della psoriasi.
Publio Ovidio Nasone
23
Le forme atipiche di artrite gottosa
Gotta e trapianti d’organo: la presenza di iperuricemia è descritta nel 75%
negli individui sottoposti a trapianto di cuore, trattati con ciclosporina, mentre
la gotta si riscontra circa nel 50% dei trapiantati di fegato e rene in terapia
con ciclosporina. Nei pazienti trapiantati si assiste ad un rapidissimo passaggio dalla fase di iperuricemia asintomatica (che ha una durata di alcuni anni
invece che di alcuni decenni) alla gotta tofacea, e il periodo della gotta acuta
intermittente può prolungarsi solo per alcuni anni prima che si sviluppi l’artrite
distruttiva. Nella gotta che si associa a trapianto d’organo vi può essere un
coinvolgimento precoce dell’anca, articolazione normalmente risparmiata
dalla gotta classica, e sono comuni le crisi acute poliarticolari. Gli attacchi
acuti possono essere controllati tramite somministrazione di prednisone a dosaggi di 7,5-15 mg/die, efficace nella gotta associata a trapianto d’organo.
Gotta acuta poliarticolare: L’attacco acuto poliarticolare non è infrequente
negli anziani. Spesso si accompagna a febbre e leucocitosi importante
(20.000 globuli bianchi), mimando una forma settica. Dal momento che le
articolazione colpite da gotta possono infettarsi con maggiore facilità, sarebbe opportuno eseguire colture ematiche e sinoviali nei casi di gotta acuta
poliarticolare.
Gotta ad esordio precoce: Si stima che circa il 5% dei pazienti affetti da gotta
sviluppi i sintomi prima dei 25 anni. In questo pazienti, nel quale si ha una
iperproduzione di acido urico, è presente una forte componente genetica e il
decorso della malattia è più rapido e richiede un trattamento ipouricemizzante
più aggressivo. In questi pazienti è molto frequente la nefrolitiasi.
Gotta femminile: Quando la gotta si manifesta nel sesso femminile, nel 90% dei
casi si sviluppa in epoca post-monopausale. Quando la malattia esordisce
prima, solitamente si accompagna ad ipertensione arteriosa e insufficienza renale ed è favorita dal’uso di diuretici tiazidici o dell’ansa. Una storia familiare
di gotta è molto più frequente nelle donne gottose.
Johann Wolfgang Goethe
24
Forse non tutti sanno che…
La gotta è sempre stata considerata una malattia delle persone brillanti e ne
hanno sofferto molti illustri personaggi. A tal riguardo uno studio pubblicato
sul Journal of Medical Genetics (1981;18:410-3), ha dimostrato che fra gli
appartenenti al MENSA, associazione di individui dotati di particolare
acume, sono presenti, con elevata frequenza, la miopia e la gotta. Per
quanto riguarda l’associazione QI-gotta, va sottolineata la stretta analogia
strutturale tra acido urico e caffeina: entrambi sono, infatti delle metilxantine.
Una tale somiglianza lascia ipotizzare che un paziente iperuricemico si trovi
in una condizione di costante stimolo neuro-psichico, come se assumesse
grandi quantità di caffeina.
Questa osservazione sembrerebbe confermare ciò che già aveva colto Thomas Sydenham (1624-1689), cha a proposito della gotta diceva “Uccide
più gente spiritosa che stupida”.
Sono molti i personaggi famosi della storia affetti da gotta. L’elenco che
segue ne ricorda solo alcuni:
Re ed Imperatori (Alessandro Magno, Ottaviano Augusto, Carlo Magno,
Carlo V, Luigi XVIII, Giorgio IV, Napoleone Bonaparte)
Papi e riformatori religiosi (Pio III, Giulio II, Clemente VII, Innocenzo XI, Martin Lutero, Giovanni Calvino, John Wesley)
Uomini politici e condottieri (Francis Bacon, Oliver Cronwell, i due William
Pitt, Orazio Nelson)
Poeti e scrittori (Orazio, Ovidio, Marziale, Lorenzo il Magnifico, Johann
Wolfgang Goethe, Michel de Montaigne, John Milton)
Artisti (Michelangelo, Leonardo da Vinci, Pietro Paolo Rubens)
Filosofi (Voltaire, Gottfried Leibnitz, Immanuel Kant, Johann Fichte, Karl Marx)
Scienziati (Isaac Newton, Galileo Galilei, Benjamin Franklin, Carl von Linné,
Jons Jacob Berzelius, Jean-François Champollion, Charles Darwin)
Medici (William Harvey, Thomas Sydenham, Giovanni Battista Morgagni).
Francis Bacon
25
Iperuricemia cronica
e rischio cardiovascolare
Numerose evidenze scientifiche suggeriscono come l’iperuricemia cronica
con e senza deposito di cristalli di urato sia un fattore di rischio indipendente
per lo sviluppo di ictus, infarto del miocardio e malattia arteriosa periferica.
L’iperuricemia si colloca in una posizione di rilievo nello scenario fisiopatologico delle malattie cardiovascolari in ragione della frequente associazione
con altri fattori di rischio cardiovascolare e di una probabile lesività diretta
a livello vascolare dell’acido urico nel paziente iperuricemico.
Alcune interessanti evidenze scientifiche hanno dimostrato in modo convincente l’esistenza di una relazione tra i livelli circolanti di acido urico e la
presenza di disfunzione endoteliale, ossia di una compromissione della capacità delle arterie di modulare il proprio tono vasomotore, espressione precoce di danno vascolare.
Enrico VIII
26
Iperuricemia cronica
ed ipertensione arteriosa
Numerosi studi sperimentali e clinici hanno indicato come elevati livelli di
acido urico possano favorire la comparsa di ipertensione arteriosa.
Una recente metaanalisi che ha incluso 18 studi per un totale di oltre 55.000
partecipanti ha dimostrato per ogni mg/dL di incremento di uricemia un parallelo aumento del rischio di sviluppare ipertensione pari a 1.13 (intervallo
di confidenza al 95% compreso tra 1.06 e 1.20).
Il paziente iperteso ipeuricemico mostra spesso un più evidente danno d’organo rispetto al normouricemico (Figura tratta da Viazzi F, et al. Hypertension 2005;45:991-6).
Giovan Battista Morgagni
27
Iperuricemia, obesità
e dismetabolismo glicidico
La prevalenza di sindrome metabolica è significativamente aumentata nei
pazienti con iperuricemia cronica con deposito di cristalli di urato (Figura
tratta da Choi HK, et al. Arthritis Rheum 2007; 57:109-15).
Il frequente riscontro di elevati livelli di acido urico nei pazienti con sindrome
metabolica è stato attribuito alla presenza di iperinsulinemia in quanto l’insulina riduce l’escrezione renale di acido urico. L’iperuricemia, tuttavia, spesso
precede la comparsa dell’iperinsulinemia, dell’obesità e del diabete e può essere presente anche nei pazienti con sindrome metabolica non obesi.
La presenza di livelli di uricemia anche solo moderatamente aumentati (>5.3 mg/dL
nelle donne e >7.0 mg/dL negli uomini) è associata anche a un significativo aumento del rischio di sviluppare diabete mellito di tipo 2 (hazard ratio: 2.78 con un
intervallo di confidenza al 95% compreso tra 1.35 e 5.70, p = 0.0054).
Lorenzo il Magnifico
28
Iperuricemia cronica e malattia renale
Evidenze ottenute in modelli sperimentali dimostrano che concentrazioni elevate di acido urico sono in grado di indurre lo sviluppo di un danno renale,
soprattutto rappresentato da glomerulosclerosi, fibrosi interstiziale e danno
arteriolare, o di aggravare una preesistente nefropatia anche in assenza di
deposizioni di cristalli di urato.
La nefropatia uratica (rene gottoso), caratterizzata dalla deposizione di cristalli di urato monosodico a livello dell’intestizio, può manifestarsi con proteinuria e ridotta capacità di concentrazione delle urine e può essere causa
di insufficienza renale.
Il danno renale da iperuricemia è rappresentato anche da:
Litiasi renale, estremamente frequente nei gottosi ed è proporzionale alla
quantità di acido urico escreto.
Nefropatia da acido urico, appannaggio dei pazienti in chemioterapia, è
un quadro di insufficienza renale acuta provocato dalla massiccia precipitazione di cristalli di urato monosodico a livello dei tubuli, dei dotti collettori,
dei bacinetti e degli ureteri. Generalmente è reversibile.
In uno studio di recentissima pubblicazione i soggetti affetti da iperuricemia
cronica con deposito di urato hanno
mostrato un’incidenza dell’insorgenza
di End State Renal Disease significativamente più alta (p<0.001) rispetto
a quelli che non presentavano tale
condizione clinica. Il rischio dell’insorgenza di insufficienza renale terminale è risultato soprattutto aumentato
nei soggetti con età >45 anni (KuangHui Yu et al. Arthritis Research & Therapy 2012).
Giulio Cesare
29
Iperuricemia cronica ed eventi cardiovascolari
Nel Preventive Cardiology Information System (PreCIS) Database Cohort Study
sono stati osservati livelli sierici di acido urico significativamente maggiori nei
pazienti con pregressa diagnosi di coronaropatia rispetto al resto dei pazienti
studiati (6.3±1.7 mg/dL versus 5.9±1.6 mg/dL; p < 0.001).
Analizzando i dati degli oltre 3000 pazienti arruolati nello studio PreCIS è
risultato evidente come il rischio di mortalità crescesse gradualmente all’aumentare dell’uricemia, risultando significativamente superiore nel gruppo di
pazienti appartenenti al quartile più alto (7.1-13.9 mg/dL) rispetto a quelli
appartenenti al quartile più basso (0.4-4.9 mg/dL) di uricemia (Figura tratta
da Ioachimescu AG et al. Arthirtis & Rheumatism 2008: 58: 623-30.).
Già a partire dal terzo anno di follow-up è stato osservato un incremento
del rischio di mortalità per tutte le cause pari al 39% per ogni singolo incremento di 1 mg/dL di acido urico sierico (intervallo di confi denza al 95%
compreso tra 1.28 e 1.50; p < 0.001).
Karl Marx
30
Iperuricemia cronica
e mortalità cardiovascolare
Lo studio NHANES I ha dimostrato una più elevata mortalità cardiovascolare
nei pazienti con più elevati livelli di uricemia (Figura tratta da Fang J, et al.
JAMA 2000; 283: 2404-10).
È interessante notare come la relazione tra acido urico e malattie cardiovascolari sia evidente non solo in condizioni di franca iperuricemia ma anche
per livelli di uricemia nel range di normalità o ai limiti alti della norma, sia
in nei soggetti sani che in quelli con anamnesi positiva per malattie cardiovascolari.
Clemente VII
31
L’iperuricemia cronica
è associata ad aumentata mortalità
nello scompenso cardiaco
L’iperuricemia rappresenta anche un predittore indipendente di prognosi sfavorevole nei pazienti con scompenso cardiaco lieve-moderato (Figura tratta
da Anker SD, et al. Circulation 2003; 107: 1991-97.).
La presenza di depositi di cristalli di urato rappresenta un importante determinante dell’aumentato rischio cardiovascolare nei pazienti con iperuricemia cronica. Nello studio di Framingham, nei pazienti iperuricemici
cronici la presenza di deposito di cristalli di urato era associata a un aumento di due volte del rischio di sviluppare eventi coronarici rispetto ai pazienti senza depositi.
Immanule Kant
32
Trattamento dell’attacco acuto di gotta
In corso di attacco acuto di gotta l’intervento terapeutico deve mirare alla
rapida risoluzione del dolore e dell’impaccio funzionale dovuto all’intensa
infiammazione. Le opzioni terapeutiche sono rappresentate dai farmaci antinfiammatori non steroidei (FANS), dalla colchicina e dai cortisonici.
La scelta del farmaco, della dose e della durata del trattamento è condizionata dalla severità dell’attacco acuto e da eventuali patologie concomitanti,
che possono controindicare l’uso di alcuni farmaci. Come misure terapeutiche complementari vanno considerate l’applicazione locale di ghiaccio e
l’immobilizzazione dell’articolazione.
Colchicina orale e/o FANS sono farmaci di prima linea per il trattamento sistemico degli attacchi acuti; in assenza di controindicazioni, un FANS è
un’opzione conveniente e accettabile (EULAR 2006).
La colchicina è stata a lungo utilizzata anche se il suo uso per gli attacchi
acuti di gotta è stato approvato dalla Food and Drug Administration solo di
recente. E’ particolarmente efficace se somministrata precocemente, ma l'effetto benefico è molto spesso accompagnato, o anche preceduto, da diarrea
e/o vomito che si manifestano entro 24
ore dall'inizio del trattamento e precedono la riduzione dei sintomi.
La dose abitualmente impiegata è di 2-4
mg/die, che poi viene ridotta progressivamente fino a sospensione quando i sintomi sono regrediti, anche se talora
dosaggi più bassi possono essere sufficienti a dominare la sintomatologia.
Cosimo il Vecchio
33
Trattamento dell’attacco acuto di gotta -
segue
I FANS non selettivi e selettivi per la cicloossigenasi 2 (coxib) presentano un
efficacia terapeutica comparabile a quella della colchicina con riduzione
del dolore entro poche ore dall’inizio del trattamento. Tra le molecole più
ampiamente utilizzate sono il naprossene (500 mg due volte al giorno) e
l’indometacina (50 mg tre volte al giorno).
L’acido acetilsalicilico non viene utilizzato in quanto alla dosi comunemente
utilizzate nella pratica clinica riduce l’escrezione urinaria di acido urico
(mentre a dosaggi superiori a 3 g/die ne promuove l’escrezione).
I glicocorticoidi sono soprattutto utili nei casi in cui sussistano condizioni cliniche che possono controindicare l’uso della colchicina o dei FANS o
quando questi farmaci non hanno mostrato una adeguata efficacia terapeutica. Gli effetti terapeutici dei cortisonici sono analoghi a quelli ottenuti con
i FANS, ma le riacutizzazioni dopo sospensione del trattamento sono più
frequenti. Le dosi abitualmente efficaci sono 25-50 mg di prednisone al
giorno (o dosi equivalenti di altre molecole) per uno o due giorni. Successivamente si riduce progressivamente il dosaggio fino a sospendere il trattamento nell’arco di 7-10 giorni.
Nelle forme monoarticolari può essere considerata anche l'infiltrazione intraarticolare di cortisonici in formulazione depot.
Recentemente, sono stati sviluppati e
testati con successo nella gotta farmaci che antagonizzano l’interleuchina 1b (canakinumab, anakinra e
rilonacept) che potrebbero rappresentare una opportunità terapeutica per
i pazienti non responders ai trattamenti tradizionali.
Martin Lutero
34
Trattamento dell’iperuricemia cronica
e prevenzione delle recidive gottose
Il trattamento ottimale dell’iperuricemia cronica con deposito di cristalli di
urato prevede una combinazione dell’approccio farmacologico con le modifiche dello stile di vita. L’approccio va modulato in relazione alle caratteristiche individuali del paziente con specifico riferimento all’eventuale
presenza di condizioni cliniche concomitanti, quali ipertensione, eccedenza
ponderale e dismetabolismo glicolipidico.
Esistono diversi livelli di intervento per ridurre l’iperuricemia:
• Correzione di abitudini alimentari errate
• Inibizione della sintesi endogena dell’acido urico
• Aumento dell’eliminazione renale
• Uso di farmaci uricolitici
Quinto Orazio Flacco
35
La dieta nel trattamento
dell’iperuricemia cronica
L’apporto alimentare, contrariamente a quanto ritenuto, non costituisce una
causa importante di iperuricemia. A conferma di ciò, una dieta apurinica è
in grado di ridurre l’uricemia di non più di 1 mg/dl. Ciò rende ragione della
limitata utilità delle diete a basso contenuto purinico nel trattamento delle
iperuricemie e della gotta. Questo, ovviamente, non significa che non debba
essere attuato un corretto regime alimentare.
Peraltro, questo tipo di dieta è sgradevole e sostanzialmente utile solo in
quei soggetti con una alimentazione improntata all’eccessiva assunzione di
purine. All’opposto, è poco utile nei pazienti con normali abitudini alimentari
nei quali, tuttavia, è consigliabile un’alimentazione che preveda un elevato
contenuto di proteine derivate da latticini a basso contenuto lipidico e non
da carne o pesce, un ridotto contenuto in grassi saturi e la sostituzione dei
glicidi semplici con quelli complessi.
Le diete ipoproteiche trovano, invece, migliore indicazione in presenza di
insufficienza renale. Anche il consumo di bevande edulcorate con
fruttosio va evitato in quanto questo zucchero favorisce la produzione di acido urico. Analoga
limitazione deve riguardare l’introito di alcol in quanto questa sostanza può essere metabolizzata
a lattato che compete con l’acido
urico per l’eliminazione renale. La
birra scura e alcuni vini rossi, inoltre, contengono purine.
Michelangelo Buonarroti
36
Trattamento farmacologico
dell’iperuricemia cronica
La terapia ipouricemizzante è indicata nei pazienti con attacchi acuti ricorrenti, artropatia uratica cronica, depositi tofacei o alterazioni radiografiche
tipiche della gotta (EULAR 2006).
L’obiettivo della terapia ipouricemizzante consiste nel promuovere la dissoluzione e nel prevenire la formazione dei cristalli di urato monosodico. Ciò
è possibile mantenendo i livelli di uricemia al di sotto del punto di saturazione dell’urato monosodico (≤ 360 µmol/l o 6 mg/dl). (EULAR 2006)
Nella profilassi dell’attacco acuto nei primi mesi della terapia ipouricemizzante possono essere utilizzati colchicina a basso dosaggio (0.5-1 mg/die)
e/o FANS (con gastroprotezione se indicata). (EULAR 2006).
Nello studio EXEL la riduzione stabile dell’uricemia a valori <6 mg/dL ha
determinato la sostanziale scomparsa, degli attacchi acuti di gotta (Figura
tratta Becker MA, et al. J Rheumatol 2009; 36:1273-1282).
Leonardo da Vinci
37
Trattamento dell’iperuricemia cronica:
gli inibitori della xantino-ossidasi
La xantina ossidasi, enzima flavinico che catalizza la conversione della xantina in acido urico, è il target enzimatico dei farmaci che interferiscono con
la sintesi di acido urico.
Gli inibitori della xantina ossidasi arrestano il metabolismo delle purine alla
formazione di ipoxantina e di xantina, intermedi metabolici che vengono
quindi eliminati come tali.
Proprio in ragione del loro meccanismo di azione questi farmaci possono
essere utilizzati nell’iperuricemia indipendentemente dalle cause di iperproduzione di acido urico e si sono dimostrati efficaci sia negli iperproduttori
che negli ipoescretori e rappresenta di fatto il trattamento abituale del'iperuricemia.
Carl von Linnè
38
Allopurinolo
Per lunghi anni l’inibitore della xantina ossidasi
di riferimento è stato l’allopurinolo, analogo purinico che inibisce competitivamente la xantina
ossidasi.
La dose giornaliera necessaria per portare l'uricemia ai valori desiderati è compresa tra 100 e
600 mg. La maggior parte dei pazienti assumono la dose di 300 mg/die anche se nella generalità dei casi questa dose non è sufficiente a
portare l’uricemia a target.
Nei pazienti con normale funzionare renale si potrebbe arrivare ad una
dose giornaliera di 800 mg. L'effetto inizia entro 2 giorni e si stabilizza in
una-due settimane; la stabilizzazione è di regola più lenta nei soggetti con
gotta tofacea.
Allopurinolo viene metabolizzato ad ossipurinolo, metabolita attivo che viene
eliminato dal rene, cosa che impone una netta riduzione della dose di allopurinolo in presenza di insufficienza renale.
Allopurinolo è efficace nel prevenire le ricorrenze di gotta e nel favorire la
regressione dei tofi, a condizione che il target terapeutico venga raggiunto.
L’uso di allopurinolo può essere gravato da reazioni indesiderate soprattutto
a carico dell’apparato gastroenterico (nausea, vomito, diarrea), della cute
(eruzioni cutanee ma anche casi di necrolisi epidermica tossica e di sindrome
di Stevens-Johnson) e del sistema emopoietico (leuco- e trombocitopenia).
Sono stati descritti anche vasculiti, nefriti interstiziali e casi di urolitiasi e di
cristalluria (cristalli di xantina e di ossipurinolo) in soggetti con uricuria particolarmente elevata e una sindrome da ipersensibilità molto rara, ma con
una letalità del 25% dei casi, che sembra favorita dalla presenza di insufficienza renale e dall'uso di diuretici.
Napoleone Bonaparte
39
Febuxostat
A differenza dell’allopurinolo e
del suo metabolita attivo ossipurinolo il febuxostat non è un analogo della purine, cosa che
permette al farmaco di inibire soltanto la xantina ossidasi e non altri
enzimi coinvolti nel metabolismo
delle purine e delle pirimidine.
L’assorbimento di febuxostat dopo
somministrazione orale è molto rapido (circa l’85% si ritrova in circolo dopo
1 ora dall’assunzione) e non viene influenzato in modo significativo dall’assunzione di cibo e antiacidi. Il farmaco ha un’emivita di circa 12 ore, caratteristica questa che ne consente la monosomministrazione giornaliera.
Febuxostat viene principalmente metabolizzato a livello epatico mediante
glucuronidazione e presenta una doppia via di eliminazione, epatica e renale. Ciò ne consente l’uso senza dover prevedere aggiustamenti posologici
anche nei pazienti con insufficienza renale di grado moderato e negli anziani
Febuxstat non presenta interazioni clinicamente rilevanti con il citocromo
P450 e quindi con i farmaci metabolizzati da questo sistema enzimatico.
Come per l’allopurinolo anche per febuxostat va considerata la possibilità
di una interazione con le 6-mercaptopurina e l’azatioprina in ragione della
metabolizzazione di questi farmaci attraverso la xantina ossidasi.
Pio III
40
Febuxostat vs allopurinolo: Studio FACT
Nei diversi studi clinici di confronto febuxostat ha sempre mostrato rispetto
ad allopurinolo una maggiore efficacia nel ridurre i livelli di acido urico.
Nel Febuxostat Allopurinol Controlled Trial (FACT) Study 762 pazienti con
iperuricemia (≥ 8.0 mg/dL) cronica e deposito di cristalli di urato sono stati
randomizzati a ricevere febuxostat (80 mg o 120 mg) oppure allopurinolo
(300 mg) in monosomministrazione giornaliera per 52 settimane.
L’endpoint primario era rappresentato dal conseguimento di una uricemia <6.0
mg/dL nelle ultime 3 misurazioni mensili. L’endpoint primario è stato raggiunto
nel 53% dei pazienti trattati con febuxostat 80 mg, nel 62% di quelli trattati con
febuxostat 120 mg e nel 21% dei pazienti randomizzati a ricevere allopurinolo
300 mg al giorno (p <0.001 per entrambe le dosi di febuxostat versus allopurinolo) (Figura tratta da Becker MA, et al. New Engl J Med 2005;353:2450-61).
Analogamente, nello stesso studio la riduzione dell’area interessata da tofi risultava superiore nei pazienti trattati con febuxostat 80 mg (-83%) e 120 mg (-66%)
rispetto a quella osservata nei pazienti trattati con allopurinolo (-50%).
Giovanni Calvino
41
Febuxostat vs allopurinolo: Studio APEX
La manegevolezza di febuxostat anche nei pazienti con inziale danno renale
ha trovato conferma nel Febuxostat, Allopurinol and Placebo-Controlled
(APEX) Study nel quale 1.072 pazienti con iperuricemia (≥8.0 mg/dL) cronica e deposito di cristalli di urato e creatininemia normale oppure moderatamente elevata (>1.5 e ≤2.0 mg/dL) sono stati randomizzati al trattamento
per 28 settimane con febuxostat (80 mg/die, 120 mg/die o 240 mg/die),
allopurinolo (300 mg/die o 100 mg/die, in relazione alla funzione renale)
o placebo.
L’endpoint primario, rappresentato da una uricemia <6.0 mg/dL nelle ultime
3 misurazioni mensili, è stato osservato in una percentuale significativamente
più elevata di pazienti assegnati al trattamento con febuxostat (80 mg =
48%; 120 mg = 65%; 240 mg = 69%) rispetto a quanto osservato nei pazienti assegnati ad allopurinolo (22%) o placebo (0%) (Figura tratta da Schumacher HR, et al. Arthritis Rheum. 2008; 59:1540-48).
Pietro Paolo Rubens
42
Farmaci uricosurici e uricolitici
In linea teorica il trattamento con farmaci uricosurici potrebbe essere utilizzato nella maggioranza dei pazienti iperuricemici in quanto nella generalità
dei casi ci si trova di fronte a pazienti con escrezione urinaria di acido urico
bassa o inappropriatamente normali in relazione agli aumentati livelli di
uricemia.
In realtà, il trattamento con uricosurici è gravato da un aumentato rischio di
calcolosi e di nefropatia uratica e può essere utilizzato soltanto nei pazienti
con funzione renale normale.
In Italia è disponibile il sulfinpirazone come farmaco con effetto uricosurico
anche se vale la pena ricordare che l’utilizzo come uricosurico di sulfinpirazone non rappresenta una indicazione riportata in scheda tecnica.
Un effetto uricosurico, sia pur modesto, è noto anche per l’antipertensivo losartan, l’ipolipemizzante fenofibrato e la vitamina C.
I farmaci uricolitici vengono utilizzati quando la riduzione della uricemia
debba essere ottenuta rapidamente o nella prevenzione dell’iperuricemia secondaria a chemioterapia o quando la riduzione dell'uricemia non possa
essere ottenuta con le altre linee di intervento ipouricemizzante per intolleranza ai farmaci usati o per loro inefficacia.
In Italia è disponibile per uso ospedaliero l’uricasi, enzima estratto dalle colture di Apergillus flavus, capace di catalizzare l’ossidazione dall’acido urico,
scarsamente solubile, in allantoina, molto solubile. Il trattamento delle forme
refrattarie di gotta e della nefropatia urica acuta si potrebbe giovare della
uricasi ricombinante legata a polietilenglicole (PEG-uricasi), legame che ne
prolunga l'effetto e ne riduce l'immunogenicità rendendone più agevole e
sicuro l'impiego.
La somministrazione intramuscolare o endovenosa di uricasi pegilata si è dimostrata efficace nel’indurre un riduzione notevole e prolungata dell'uricemia. Questo trattamento, tuttavia, non di rado è accompagnato da reazioni
sia locali nella sede di iniezione endovenosa che generali.
John Milton
43
Forse non tutti sanno che...
Sofocle, nella tragedia Filottete, ci ha lasciato una suggestiva descrizione
della gotta. Il protagonista, un guerriero greco, a causa della malattia che
aveva colpito il suo piede, venne abbandonato dai compagni sull’isola di
Lemno. È opinione comune che Sofocle abbia tratto ispirazione dall’attacco
acuto di gotta, del quale sembra indicare le caratteristiche cliniche relative
alla tipologia e all’intensità del dolore.
Si deve a Marziale la classica immagine del paziente gottoso tratteggiato,
nelle famose commedie, come un soggetto benestante, dissoluto, sovente antipatico, dedito più a soddisfare i piaceri piuttosto che ad assolvere i doveri.
L’immagine sostanzialmente negativa del gottoso è stata trasferita anche nel
cinema, nei personaggi rappresentati da Charlie Chaplin e da Stan Laurel
ed Oliver Hardy: il gottoso è spesso dipinto come un uomo ricco, grasso,
cattivo e talora perfido persecutore di giovani fanciulle.
Essendo la gotta considerata una malattia correlata agli eccessi alimentari
e allo stile di vita, il gottoso è divenuto un simbolo di abitudini riprovevoli.
Da questa visione è nata la severa raccomandazione dietetica e comportamentale, con condanna dei cibi proteici, dell’alcol e, meno comprensibilmente, dell’attività sessuale.
In campo terapeutico, la gotta ha stimolato il ricorso a molti rimedi: l’elettroanalgesia (Scribonio Largo, 46 d. C.), l’esposizione della parte malata a
fuoco intenso, l’applicazione di sanguisughe, l’abbondante idratazione con
acqua bollente, l’applicazione di ferro arroventato (Dizionario Classico di
Medicina Interna ed Esterna, 1833).
Carlo V
44
Il MMG nella gestione
dell’iperuricemia cronica con deposito
La gotta è una condizione clinica che vede nel MMG il protagonista assoluto
della sua gestione completa, dalla precisazione diagnostica, al trattamento
degli attacchi acuti, alla prevenzione delle recidive gottose, prevendendo, ovviamente, la stretta collaborazione con lo specialista.
La patologia è tipicamente cronica e richiede, quindi, un monitoraggio continuo al fine di controllare l’aderenza alla prescrizioni terapeutiche farmacologiche e farmacologiche non di cui la letteratura scientifica ha dimostrato
chiaramente l’efficacia nel prevenire le riacutizzazioni.
La crescente evidenza di una associazione sempre più solida tra iperuricemia,
fattori di rischio cardiovascolare ed eventi cardiovascolari suggerisce l’opportunità di tenere sempre nella giusta considerazione i livelli di acido urico allorquando si approccia ad una strategia di prevenzione cardiovascolare. Stando
a quanto suggerito dalle evidenze scientifiche parrebbe, infatti, alquanto miope
limitare l’attenzione sul dismetabolismo dell’acido urico alla sola gotta.
Immagine gentilmente fornita dal Prof. Cimmino
Oliver Cromwell
45
Finito di stampare nel mese di ................... 2012
Con il contributo incondizionato di