Dental Tribune Italian Edition - Marzo 2013
WEB ARTICLE
Medicina Interdisciplinare 11
WWW.DENTAL-TRIBUNE.COM
Le correlazioni tra Hpv
e carcinoma orofaringeo
Francesco<Carinci*,<Luca<Scapoli**
*Cattedra di Chirurgia maxillo-facciale, Università degli Studi di Ferrara
**Dipartimento di Istologia, Embriologia e Biologia applicata, Università degli Studi di Bologna
Epidemiologia
Il carcinoma orale, insieme a quello
faringeo, si trova al sesto posto tra i
tumori più comuni al mondo1.
L’incidenza annuale è stimata intorno ai 200.000 nuovi casi, due terzi
dei quali si presentano nei Paesi in
via di sviluppo1.
Esiste un’ampia variazione geografica riguardo all’incidenza di carcinoma orale. Le aree caratterizzate
da una maggior incidenza sono il
sud e il sud-est asiatico (Sri Lanka,
India, Pakistan e Taiwan), alcuni stati dell’Europa Occidentale (Francia)
e Orientale (Ungheria, Repubblica
Ceca e Slovenia), Paesi dell’America
Latina e dei Caraibi (Brasile, Uruguay
e Portorico) e aree dell’Oceano Pacifico (Papua Nuova Guinea).
Negli stati ad elevato rischio, come lo
Sri Lanka, l’India, il Pakistan e il Bangladesh, il carcinoma orale è il tumore più frequente negli uomini e può
contribuire fino al 25% di tutti i casi
di cancro1. In Italia, con circa 4000
nuovi casi l’anno il trend epidemiologico si è attestato su valori costanti, senza miglioramenti negli ultimi
due decenni.
Manifestazioni cliniche
Il carcinoma orale si presenta con degli aspetti clinici molto variabili. L’aspetto più frequente è quello di una
lesione bianca o rossa o di un’area
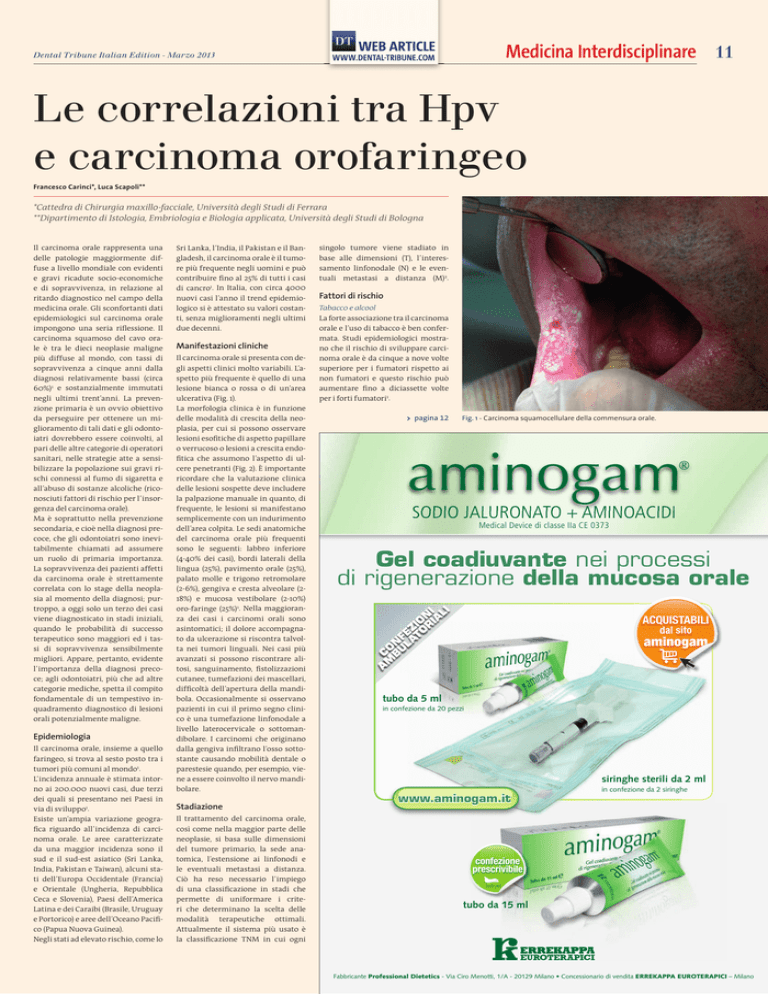
ulcerativa (Fig. 1).
La morfologia clinica è in funzione
delle modalità di crescita della neoplasia, per cui si possono osservare
lesioni esofitiche di aspetto papillare
o verrucoso o lesioni a crescita endofitica che assumono l’aspetto di ulcere penetranti (Fig. 2). È importante
ricordare che la valutazione clinica
delle lesioni sospette deve includere
la palpazione manuale in quanto, di
frequente, le lesioni si manifestano
semplicemente con un indurimento
dell’area colpita. Le sedi anatomiche
del carcinoma orale più frequenti
sono le seguenti: labbro inferiore
(4-40% dei casi), bordi laterali della
lingua (25%), pavimento orale (25%),
palato molle e trigono retromolare
(2-6%), gengiva e cresta alveolare (218%) e mucosa vestibolare (2-10%)
oro-faringe (25%)1. Nella maggioranza dei casi i carcinomi orali sono
asintomatici; il dolore accompagnato da ulcerazione si riscontra talvolta nei tumori linguali. Nei casi più
avanzati si possono riscontrare alitosi, sanguinamento, fistolizzazioni
cutanee, tumefazioni dei mascellari,
difficoltà dell’apertura della mandibola. Occasionalmente si osservano
pazienti in cui il primo segno clinico è una tumefazione linfonodale a
livello laterocervicale o sottomandibolare. I carcinomi che originano
dalla gengiva infiltrano l’osso sottostante causando mobilità dentale o
parestesie quando, per esempio, viene a essere coinvolto il nervo mandibolare.
Stadiazione
Il trattamento del carcinoma orale,
così come nella maggior parte delle
neoplasie, si basa sulle dimensioni
del tumore primario, la sede anatomica, l’estensione ai linfonodi e
le eventuali metastasi a distanza.
Ciò ha reso necessario l’impiego
di una classificazione in stadi che
permette di uniformare i criteri che determinano la scelta delle
modalità terapeutiche ottimali.
Attualmente il sistema più usato è
la classificazione TNM in cui ogni
singolo tumore viene stadiato in
base alle dimensioni (T), l’interessamento linfonodale (N) e le eventuali metastasi a distanza (M)2.
Fattori di rischio
Tabacco e alcool
La forte associazione tra il carcinoma
orale e l’uso di tabacco è ben confermata. Studi epidemiologici mostrano che il rischio di sviluppare carcinoma orale è da cinque a nove volte
superiore per i fumatori rispetto ai
non fumatori e questo rischio può
aumentare fino a diciassette volte
per i forti fumatori1.
>< pagina 12
Fig. 1 - Carcinoma squamocellulare della commensura orale.
SODIO JALURONATO + AMINOACIDI
Medical Device di classe IIa CE 0373
Gel coadiuvante nei processi
di rigenerazione della mucosa orale
grande
A C
M O
B N
U FE
LA Z
T O IO
R NI
IA
LI
Il carcinoma orale rappresenta una
delle patologie maggiormente diffuse a livello mondiale con evidenti
e gravi ricadute socio-economiche
e di sopravvivenza, in relazione al
ritardo diagnostico nel campo della
medicina orale. Gli sconfortanti dati
epidemiologici sul carcinoma orale
impongono una seria riflessione. Il
carcinoma squamoso del cavo orale è tra le dieci neoplasie maligne
più diffuse al mondo, con tassi di
sopravvivenza a cinque anni dalla
diagnosi relativamente bassi (circa
60%)1 e sostanzialmente immutati
negli ultimi trent’anni. La prevenzione primaria è un ovvio obiettivo
da perseguire per ottenere un miglioramento di tali dati e gli odontoiatri dovrebbero essere coinvolti, al
pari delle altre categorie di operatori
sanitari, nelle strategie atte a sensibilizzare la popolazione sui gravi rischi connessi al fumo di sigaretta e
all’abuso di sostanze alcoliche (riconosciuti fattori di rischio per l’insorgenza del carcinoma orale).
Ma è soprattutto nella prevenzione
secondaria, e cioè nella diagnosi precoce, che gli odontoiatri sono inevitabilmente chiamati ad assumere
un ruolo di primaria importanza.
La sopravvivenza dei pazienti affetti
da carcinoma orale è strettamente
correlata con lo stage della neoplasia al momento della diagnosi; purtroppo, a oggi solo un terzo dei casi
viene diagnosticato in stadi iniziali,
quando le probabilità di successo
terapeutico sono maggiori ed i tassi di sopravvivenza sensibilmente
migliori. Appare, pertanto, evidente
l’importanza della diagnosi precoce; agli odontoiatri, più che ad altre
categorie mediche, spetta il compito
fondamentale di un tempestivo inquadramento diagnostico di lesioni
orali potenzialmente maligne.
ACQUISTABILI
dal sito
offerta
commerciale
aminogam
tubo da 5 ml
in confezione da 20 pezzi
siringhe sterili da 2 ml
www.aminogam.it
in confezione da 2 siringhe
grande
confezione
prescrivibile
offerta
commerciale
tubo gel
tubo da 15 ml
Fabbricante Professional Dietetics - Via Ciro Menotti, 1/A - 20129 Milano • Concessionario di vendita ERREKAPPA EUROTERAPICI – Milano
12 Medicina Interdisciplinare
<< pagina 11
La percentuale di osservazione di
carcinoma in pazienti fumatori è
dell’80% ed è da due a tre volte superiore rispetto alla popolazione
generale. Soggetti trattati per il carcinoma che hanno continuato a fumare, presentano un rischio da due
a sei volte più elevato di sviluppare
una seconda lesione maligna delle
vie aereo-digestive superiori rispetto a coloro che smettono di fumare.
Però il 15-20% dei carcinomi orali
non presenta esposizione ad abitudini voluttuarie quali tabacco ed alcool. Inoltre, studi recenti indicano
che l’infezione da Hpv può essere
annoverata tra i fattori di rischio del
carcinoma oro-faringeo e tonsillare3, mentre per il carcinoma del cavo
orale la prevalenza è bassa4.
Correlazioni tra carcinoma
orofaringeo e Hpv
Ad oggi sono reperibili in PubMed oltre 250 pubblicazioni che analizzano
la correlazione fra Hpv e carcinoma
orale e orofaringeo. Il virus del papilloma umano (Hpv) appartiene alla
famiglia delle Papovaviridae. Fino a
oggi sono stati identificati più di 120
sottotipi. Presenta un genoma a dna
circolare a doppia elica composto da
8000 paia di basi. Ha un diametro di
55 nm ed è privo di envelope.
Il virus ha un tropismo per l’epitelio
corneificato, si replica seguendo lo
stato di differenziazione e maturazione dei cheratinociti. Il dna virale
Dental Tribune Italian Edition - Marzo 2013
si localizza a livello delle cellule basali dove può rimanere in uno stato di
latenza a livello nucleare o innescare
un processo di autoreplicazione inserendosi nei meccanismi replicativi
intrinseci della cellula epiteliale5. Il
meccanismo di carcinogenesi dell’Hpv fu analizzato per la prima volta nel carcinoma della cervice uterina: l’Hpv 16 e l’Hpv 18 sono implicati
nello sviluppo di questo tumore.
Il genoma del virus è diviso in sette
geni precoci (E) che servono a regolare la trascrizione del dna, in particolare i prodotti dei geni E1 ed E2 sono
implicati nella regolazione della trascrizione e replicazione delle proteine virali. Le oncoproteine E6 ed E7
sono normalmente sotto il controllo
dei geni inibitori E2 ed E1. Se questi
geni vengono alterati le proteine E6
ed E7 interrompono la funzione della
p53 e del pRb (proteina del retinoblastoma), che sono degli oncosoppressori che regolano il ciclo cellulare a
livello della fase G1. Il risultato è una
divisione e replicazione cellulare
incontrollata6. Anche per altri Polioma virus è stato ipotizzato un ruolo
eziopatogenetico nell’insorgenza del
carcinoma orale, ma un recente studio ne ha escluso la presenza7. Almeno 16 sottotipi di Hpv1, 2, 3, 4, 5, 6, 7,
10, 11, 13, 16, 18, 31, 32, 33, 35, 57 sono
stati isolati da lesioni orali, la maggior parte dei quali sono associati
con lesioni epiteliali proliferative
benigne: papilloma squamoso, condiloma acuminato, verruca volgare e
iperplasia epiteliale focale8.
Fig. 2 - Carcinoma del bordo linguale.
Il legame tra Hpv e carcinoma orale
fu inizialmente proposto quando gli
effetti citopatici del virus (coilocitosi) vennero notati all’analisi microscopica di lesioni orali. Più tardi la
presenza del dna virale nelle lesioni
maligne e precancerose fu confermato dalla FISH ( fluorescence in situ
hybridization)5.
Presenza di dna virale e sua espressione nei tumori del cavo orale
Oggi si sa che l’infezione da Hpv è
necessaria per lo sviluppo del tumore della cervice uterina. Al contrario,
il virus dell’Hpv gioca un ruolo patogenico solo per una parte percentuale minore dei tumori orali. È chiaro
che la continua espressione dell’oncogene virale è necessaria per la progressione istopatologica e per il fenotipo maligno di un tumore associato
&
ordini
informazioni
Tueor Servizi srl
Corso Sebastopoli, 225 - 10137 Torino
Tel.: 011 0463350 • Fax: 011 0463304 • www.tueorservizi.it
À
IT
V
O
N
ta
lu
so
as
CHIRURGIA
MUCOGENGIVALE
ASSOCIATA ALLE
TECNICHE RIGENERATIVE
In parodontologia ed implantologia
Gli autori hanno voluto illustrare tutte le
procedure chirurgiche mucogengivali che
possono essere utilizzate per ottenere
con successo GTR e GBR quando vengono
pianificate riabilitazioni implantari. Gli undici
capitoli illustrano il management pre-chirurgico
dei tessuti molli e le tecniche di chirurgia muco
gengivale utilizzabili per ottenere rigenerazione
durante la prima e nella seconda fase
implantare con approcci diversi per l’arcata
superiore o inferiore. Particolare importanza
è stata data anche alle modalità di rimozione
delle membrane,una fase di grande importanza,
ma che viene spesso sottovalutata. I casi clinici
presentati e gli schemi illustrano in dettaglio e
con precisione tutti i passaggi necessari al fine
di ottenere il successo finale.
PAGINE: 326
IMMAGINI: A COLORI
FORMATO: 23,5 X 31,5 cm
C. TINTI,
S. PARMA-BENFENATI
295,00 euro
all’Hpv. In una recente meta-analisi
il dna virale è stato trovato in circa il
26% di tutti i carcinomi, attraverso
la PCR (polymerase chain reaction).
In particolare il sottotipo virale più
frequentemente riscontrato è l’Hpv
16 (90-95%). Per quanto riguarda i
tumori dell’orofaringe il dna virale
si trova soprattutto a livello dei nuclei cellulari dove è integrato e attivo. Inoltre l’Hpv è presente in grande
quantità a livello dei nuclei delle cellule tumorali di patologie in situ, invasive o metastatiche, ma è assente
nel tessuto normale adiacente9.
Questi dati indicano che l’infezione
da Hpv è specifica per i nuclei delle
cellule tumorali e che precede la progressione istopatologica del tumore.
Il ruolo dell’Hpv è anche confermato dalla presenza di alterazioni molecolari. Come per gli altri tumori,
l’inattivazione della p53 e della pRb
è un evento comune nella progressione molecolare del carcinoma
orale. L’inattivazione avviene con
differenti meccanismi nei tumori
Hpv positivi rispetto a quelli negativi. Nei carcinomi squamocellulari
Hpv positivi le alterazioni genetiche
riflettono la funzione oncogenica virale, per esempio tendono ad avere
il wild-type della p53, perché questa
è funzionalmente inattivata dalla
oncoproteina virale E6. Al contrario
i tumori negativi all’Hpv presentano
mutazioni specifiche della p53.
La funzione della pRb invece è inattivata dalla proteina virale E7 nei
tumori positivi all’Hpv, mentre in
quelli negativi questa funzione è
alterata da altri meccanismi, come
l’amplificazione della ciclina D e l’inattivazione della p16.
Caratteristiche cliniche dei pazienti
positivi all’Hpv
Oltre alle distinzioni molecolari,
l’Hpv influisce sulla presentazione
clinica e sull’istopatologia dei carcinomi orali.
I pazienti positivi all’Hpv tendono ad
essere, in media, circa 5 anni più giovani rispetto a quelli Hpv negativi.
Per quanto riguarda il sesso, non ci
sono distinzioni tra uomini e donne.
La maggior parte dei tumori Hpv positivi insorge a livello delle tonsille
palatina e linguale nell’orofaringe.
Dal punto di vista istopatologico i tumori Hpv positivi tendono ad essere
scarsamente differenziati e frequentemente di tipo basaloide.
Fattori di rischio per i carcinomi orali
HPV positivi
Il carcinoma positivo all’Hpv si manifesta soprattutto in soggetti non
fumatori e non bevitori. Nonostante
ci siano molti studi che confermano
questo fatto, non è ancora chiaro
come la presenza dell’Hpv influenzi e aumenti il rischio di sviluppare
carcinoma orale, se associato con alcool o tabacco. Il virus dell’Hpv viene
trasmesso sessualmente. Certi comportamenti sessuali, come un elevato numero di partner o i rapporti
oro-genitali, aumentano il rischio di
sviluppare carcinoma orale10. Anche
l’esposizione diretta con Hpv è un
fattore di rischio. La sieropositività
per la proteina del capside dell’Hpv
16 conferisce un rischio due/tre volte
più elevato per questo tumore8.
Altri fattori di rischio sono l’età
avanzata, il sesso maschile, storia di
malattie sessualmente trasmissibili,
infezione da Hiv e severa immunocompromissione.
Significato clinico di un tumore Hpv
positivo
L’individuazione dell’Hpv può avere delle implicazioni nella diagnosi,
nella prognosi, nel trattamento e nella prevenzione del carcinoma orale.
A scopi diagnostici, il ritrovamento
dell’Hpv nei linfonodi cervicali può
essere utilizzato per stabilire con
elevata specificità la localizzazione
del tumore primario. Per quanto
riguarda la prognosi, si è visto che
i tumori Hpv positivi hanno una
prognosi migliore rispetto agli altri. Infatti, studi hanno dimostrato
che vi è una riduzione del rischio di
morte di circa il 60%. La ragione di
questo fatto non è chiara; comunque
in questi pazienti è stata dimostrata
una migliore risposta alla radioterapia, una sorveglianza immune agli
antigeni virali ed una assenza di
“field cancerization”. Possibili implicazioni terapeutiche sono ancora in
fase di studio. Per quanto riguarda
la prevenzione, invece, è stato recentemente introdotto un vaccino
composto dalla proteina del capside
virale dell’Hpv 1611. Data la rilevanza
di Hpv nell’influenzare sia il rischio
che il decorso del carcinoma orale,
risulta di fondamentale importanza
diagnosticare la presenza di Hpv, e in
particolare i sierotipi maggiormente
correlati allo sviluppo del tumore. In
generale l’esame clinico delle lesioni
precancerose o cancerose non è sufficiente ma è necessario procedere
ad analisi strumentali. In aggiunta
alle più tradizionali tecniche istologiche eseguite su prelievi bioptici, è
ora possibile ricercare il dna virale in
cellule epiteliali di sfaldamento.
Conclusioni e proposte
per il futuro
Dai numerosi studi effettuati, si
evince che le lesioni precancerose e
il carcinoma del cavo orale rappresentano una patologia frequente.
Per questo motivo è necessario che
la popolazione venga sensibilizzata
riguardo alla possibilità di una diagnosi precoce attraverso una campagna preventiva, affinché si renda
possibile un immediato intervento.
Si potrà effettuare un controllo delle
eventuali lesioni precancerose, per
evitarne la progressione maligna
e, ancora più importante, si potrà
diagnosticare il carcinoma precocemente, nelle sue fasi iniziali.
La bibliografia è disponibile presso l’Editore.