Informazioni per il PAZIENTE
Scintigrafia linfatica e linfoghiandolare
segmentaria nelle lesioni mammarie (ricerca del
linfonodo sentinella )
cod. 92.16.1
Che
cosa
è
la
scintigrafia
linfatica
e
linfoghiandolare
segmentaria ?
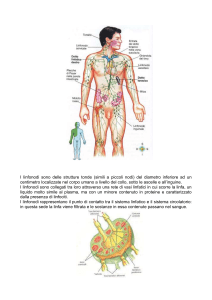
E’ una indagine diagnostica che attualmente viene richiesta per la
identificazione del “linfonodo sentinella”, cioè di quel linfonodo che
per primo riceve il drenaggio linfatico di una lesione della mammella.
Si basa sulla iniezione sottocutanea (nell’area di proiezione cutanea
della lesione mammaria) di una sostanza (Tc99m albumina
colloidale), che viene drenata per via linfatica fino ai linfonodi
regionali, nei quali è trattenuta. Il “linfonodo sentinella” identificato
nelle immagini scintigrafiche viene asportato chirurgicamente il
giorno successivo con l’ausilio di una sonda rivelatrice dei raggi
gamma emessi dal Tc99m (sonda GDP: gamma-ray detecting
probe) e quindi sottoposto ad esame istologico.
Il Medico Nucleare valuta preventivamente, a tutela del Paziente,
congruità e appropriatezza della richiesta, in relazione ai dati clinici
ed al quesito diagnostico proposto (art. 111 D l.vo 230/95).
In che cosa consiste l’esame ?
Il Medico Nucleare La inviterà a distendersi su un lettino, in
posizione supina, a torso nudo e senza oggetti metallici quali collane
o catenine. Dopo disinfezione della cute, le sarà iniettato in sede
sottocutanea il Tc99m albumina colloidale mediante un ago sottile
(Lei avvertirà solo un lieve fastidio durante l’iniezione). Dovrà quindi
massaggiare delicatamente con un batuffolo di cotone la sede di
iniezione per qualche minuto per favorire il deflusso linfatico della
2
sostanza iniettata. Poi, distesa/o sul lettino, in posizione supina,
saranno ottenute le immagini con lo strumento (gamma-camera)
(durata media circa 30 minuti). In alcuni casi potranno essere
necessarie immagini tardive (dopo 1-2 o più ore) fino alla
identificazione del linfonodo “sentinella”. A questo punto Le sarà
apposto sulla cute, nella regione corrispondente al linfonodo
“sentinella” (di norma la regione ascellare), un segno con un
pennarello (punto di repere per il successivo intervento chirurgico).
Nell’intervallo tra le immagini precoci e le eventuali immagini tardive,
potrà lasciare il Servizio solo se preventivamente autorizzata/o dal
personale sanitario. Al termine dell’esame potrà riprendere tutte le
comuni occupazioni, salvo diversa prescrizione e compatibilmente
alle necessità relative alla preparazione per l’intervento chirurgico a
cui sarà sottoposta/o il giorno successivo. Il giorno successivo, come
già esposto, sarà chirurgicamente asportato il linfonodo “sentinella”
(identificato mediante sonda gamma-rivelatrice), per il relativo esame
istologico.
Definizione
Il linfonodo sentinella è il primo linfonodo o gruppo di linfonodi che
riceve linfa direttamente dal tumore.
Raccomandazioni generali
La localizzazione del linfonodo sentinella deve essere eseguita in
donne nelle quali un esame citologico transcutaneo abbia rilevata la
3
presenza di un carcinoma invasivo. Un esame citologico con
agoaspirato positivo o sospetto, con quadro strumentale suggestivo
per carcinoma invasivo può essere indicazione sufficiente per
effettuare la ricerca del linfonodo sentinella.
I linfonodi ascellari devono essere clinicamente negativi: Fatta salva
questa condizione la metodica può essere utilizzata anche nel corso
di una mastectomia.
Devono essere escluse pazienti con lesioni radiologicamente e/o
clinicamente multifocali o multicentriche, come pure donne in stato di
gravidanza o di allattamento. Si consiglia di non sottoporre pazienti
con carcinomi mammari di voluminose dimensioni ( 0>3 cm.)alla
tecnica del linfonodo sentinella, infatti in questi casi oltre al rischio
elevato di metastasi ai linfonodi ascellari (60%)è altresì aumentato il
rischio
di
salto
del
linfonodo
sentinella
perché
totalmente
metastatico.
La metodica nella pratica clinica deve essere condotta da un
chirurgo e da uno specialista in medicina nucleare, che dovrebbe
aver seguito un corso specifico in questa tecnica.
Tracciante radioattivo:
Si utilizzano particelle colloidali di albumina umana, di dimensioni
comprese tra 20 e 80 nanometri marcate con 99mTc.
4
La soluzione contenente il tracciante radioattivo viene inoculata
mediante ago da 25 G con iniezione sotto il derma in corrispondenza
della lesione mammaria.
Nelle pazienti che presentano neoplasia in sede profonda, si
procederà all’inoculo periareolare del tracciante.
La paziente sarà invitata a massaggiare, delicatamente, per alcuni
minuti la zona dell’inoculo onde facilitare ed accelerare il drenaggio
linfatico.
5
ACCREDITED FOR ORGANIZATION BY
JOINT COMMISSION INTERNATIONAL
Edito dall’Ufficio Comunicazione su testo fornito dalla Struttura
Complessa Medicina Nucleare in aderenza agli standard di
Accreditamento Joint Commission International
Ufficio Comunicazione
tel. 040 – 399 6301; 040 – 399 6300; fax 040 399 6298
e-mail: [email protected]
Strada di Fiume 447 – 34 149 Trieste
www.aots.sanita.fvg.it
Struttura Complessa di MEDICINA NUCLEARE
Direttore: dott.ssa Franca Dore
Via Pietà 19- 34125 Trieste
Tel: 040 – 399 2573; Fax: 040 – 399 2572
e-mail: [email protected]
Coordinatore Tecnico: Barbara Pelos
Tel: 040 – 399 2017; Fax: 040 – 399 2572
e-mail: [email protected]
6