TUMORI DEL COLON -RETTO
Reggio Emilia 10 ottobe 2012
Epidemiologia
Fattori di rischio
Quadro clinico
Quadro endoscopico
Ruolo dell’endoscopia
Sorveglianza
Prognosi e Follow-up
Gastroenterologia ed Endoscopia Digestiva
Nuovo ospedale Civile S. Agostino-Estense
Direttore : Rita Conigliaro
Baggiovara – Modena
Percentuale di incidenza stimata di cancro in
base alla sede ed al sesso in Italia (1998)
Polmone 23%
Prostata 19%
Colon & retto 12%
Vescica e reni 12%
Vie aeree e tratto digestivo sup. 10%
Stomaco 8%
Apparato emopoietico e linfatico 7%
Fegato 4%
Pancreas 3%
Melanoma della cute 1%
Altro 11%
27% Mammella
14% Colon & retto
9% Utero
7% Stomaco
6% Apparato emopoietico e linfatico
5% Polmone
4% Ovaio
4% Vescica e reni
3% Pancreas
2% Fegato
2% Melanoma della cute
2% Vie aeree e tratto digestivo sup.
15% Altro
Percentuale di mortalità per cancro in base
alla sede ed al sesso in Italia (1998)
Polmone 30%
Colon & retto 10%
Stomaco 10%
Prostata 7%
Vescica e rene 7%
Fegato 7%
Vie aeree e tratto digestivo sup. 6%
Apparato emopoietico e linfatico 6%
Pancreas 4%
Melanoma della cute 1%
Altro 10%
18% Mammella
15% Colon & retto
10% Stomaco
7% Polmone
7% Apparato emopoietico e linfatico
6% Utero
6% Fegato
5% Pancreas
4% Ovaio
4% Vescica e reni
2% Vie aeree e tratto digestivo sup.
1% Melanoma della cute
15% Altro
CCR in Italia: tasso di mortalità e di incidenza nei
maschi (Nord Italia)
REGIONI
MORTI
Piemonte – V.
Aosta
Liguria
Lombardia
Trentino Alto Adige
Veneto
Friuli V. G.
Emilia Romagna
NORD
INCIDENZA
MORTALITA’
TASSO
standardizzato
CASI
TASSO
standardizzato
918
21.4
1994
49.3
426
22.5
893
48.6
1508
22.1
3080
46.1
145
20.8
321
48.0
707
20.0
1565
46.0
255
21.8
571
50.2
824
19.6
1682
42.7
4783
21.2
10106
45.4
De Angelis R. et al., Tumori 1998
Percentuale attesa dei soggetti che si
ammalano in Italia di cancro del colon-retto
entro i 75 anni
4-6 %
2.5-4 %
Parkin D.M. et al.,, Lyon: IARC Scientific publications nr 143, 1997
TUMORI del COLON RETTO
Eziologia / Fattori di rischio
J Dieta ricca di calorie , grassi animali, con poche fibre
J Fumo : aumenta il rischio da 5 a 10 volte
JMalattie infiammatorie croniche intestinali
Fattori di rischio generale di CCR
Fattori dietetici e geografici X
XXXXX
Malattie infiammatorie
croniche intestinali X
Wynder E.L., Cancer 1967
Età X
Adenoma XXX
Fattori genetici
Pregresso carcinoma
colorettale XXXX
TUMORI del COLON
Fattori
genetici
JPoliposi adenomatose ereditarie : FAP, Gardner , Turcot
JCarcinosi ereditaria (detta anche HNPCC
o sindrome di Lynch)
JPolipi sporadici
Fattori di rischio di CCR
Rischio medio
Età superiore a 50 anni
Rischio aumentato
Malattie infiammatorie croniche intestinali
Malattia di Crohn
Colite ulcerosa
Poliposi adenomatose
Poliposi familiare (FAP)
Sindrome di Gardner
Cancro colo-rettale ereditario non-poliposico (HNPCC)
Sindrome di Lynch I
Sindrome di Lynch II
Anamnesi familiare di:
Carcinoma colo-rettale
Adenoma colo-rettale in età inferiore a 60 anni
Anamnesi personale di:
Adenoma colorettale
Carcinoma colorettale
Cancro del seno, utero ,ovaio, stomaco
Winawer S.J., Gastroenterology 1997
Prevenzione primaria e
chemioprevenzione
Abitudini di vita e tumori: linee guida basate
sulle attuali evidenze scientifiche
• Diminuire l'apporto calorico globale ad iniziare dalla prima
infanzia
• Scoraggiare il fumo di sigarette indirizzando una intensa
opera educativa a cominciare dall'età scolare
• Fare almeno 30 minuti al giorno di attività fisica intensa
• Non superare i 2 bicchieri di vino (rosso) al giorno, o
l'equivalente in alcool nel caso di altre bevande
• E' comunque consigliabile una dieta con abbondante verdura
e frutta e povera di carne e grassi (specie per la prevenzione
delle malattie cardiovascolari)
• Considerare un supplemento multivitaminico giornaliero, in
particolare di acido folico
Stili di vita che possono ridurre il rischio
di cancro colorettale
• Aumentare l’assunzione di vegetali e frutta
(mangiare cinque portate di frutta e vegetali ogni
giorno); sostituire gli spuntini come cioccolato,
biscotti e patatine fritte con una mela, un arancio, o
con altri frutti o vegetali ( recentemente aggiunto sul mercato
un integratore specifico con indicazione nella FAP)
• Ridurre l’assunzione di calorie (grassi animali in
particolare); sostituire spesso carne di bue, agnello
e maiale con pesce e pollo
• Aumentare l’attività fisica con attività di intensità
moderata, come un’andatura svelta
Possibilità di chemioprevenzione
del CCR
• multivitaminici, in particolare acido folico
• carbonato di calcio in dose elevate
• terapia ormonale sostitutiva nella donna (?)
• FANS ed aspirina
• inibitori COX-2
Costo/efficacia nella chemioprevenzione
del CCR
• Rispetto alla colonscopia ogni 10 anni o al
FOBT annuale, l’uso preventivo dell’aspirina
salva meno vite a più alti costi, anche per le
sue complicanze
• Gli inibitori della COX-2, al momento attuale, sono
caratterizzati da un minor costo/efficacia rispetto
alle altre procedure di screening
• La FDA ha approvato l’uso clinico degli
inibitori della COX-2 nella prevenzione della
recidiva duodenale e rettale della FAP dopo
le cure usuali
Aspirina e cancro del colon
L’uso cronico di aspirina e di FANS è
associato ad una riduzione del 40-50% del
rischio di CCR
Smalley & DuBois, Adv. Pharm. 2007
ASPIRINA E PREVENZIONE DEL CCR: CONSENSUS CONFERENCES
5° Internationational Conference on Cancer Prevention
St Gallen (Switzerland) – March 6‐8 2009
Lancet Oncol 2009;10: 501‐07
International Expert Roundtable
Berlino 2‐3 octobre 2010
US Preventive Services Task Force
recommendation statement
Ann Intern Med 2007;146:361‐364
Cancer Prev Res 2012 (February);5:164‐178
ASPIRINA E PREVENZIONE DEL CCR: DOSE E PROFILO DI SICUREZZA
Lanas et al. Clin Gastroenterol Hepatol 2011;9(9):762‐768
•Trials clinici e Studi osservazionali : 75‐325 mg
sufficienti per ridurre il rischio
•Trials clinici: 75 mg sufficienti per ridurre il rischio
Studi osservazionali: NON consistenti per 75 mg
•Basse dosi (75‐325 mg/die) di ASA aumentano il rischio
di sanguinamento GI (complessivi e “maggiori”)
•PPI riducono il rischio di sanguinamenti maggiori
•HR per sanguinamenti maggiori: 1.55(95% CI, 1.27‐1.90)
(soggetti a rischio medio: 1‐2 sanguinamenti per 1000
persone /anno)
•Rischio assoluto di sanguinamenti cerebrali: 1‐2 per 10.000
RISCHIO A LUNGO TERMINE DI MORTE PER CANCRO
pazienti/anno
ANALISI DEI DATI INDIVIDUALI DI 8 TRIALS ASPIRINA VS CONTROLLI ≥ 5 aa
(25.570 pz, 674 morti per ca)
RIDUZIONE DEL 34% A 5 aa
RIDUZIONE DEL 20% A 20 aa
Rothwell PM et al. Lancet 2011;377:31-41
Gut 2011;61: 135‐149
CHEMIOPREVENZIONE
SOMMARIO
STUDI EPIDEMIOLOGICI E TRIALS CARDIOVASCOLARI CON ASPIRINA
•Forte evidenza di effetto dell’ aspirina sul rischio di malattia e sulla mortalità
•Effetto ritardato dopo N anni (5 o 10 ?) di assunzione regolare
TRIALS CLINICI SU ADENOMI CON ASPIRINA
•Non così confortanti a una lettura più “disincantata”
ACIDI GRASSI Ω‐3
•Apparente efficacia nella FAP – da confermare
CONCLUSIONI
Al momento non sono identificabili agenti con profilo di efficacia/sicurezza
che ne consenta l’ utilizzo rutinario FUTURO
Selezione “target”
Dose/Effetto/Sicurezza/Durata
Combinazione di agenti
Fattori associati a nuovi casi
all’anno di CCR
Familiarità
15% - 20%
IBD 1%
FAP 1%
HNPCC 5%
O sindrome di Lynch
“Sporadico”
“Rischio Intermedio”
~ 75%
Winawer S.J., J Natl cancer inst. 1991
Età e CCR in Italia
• 4/100.000: < 50 anni
• 100/100.000 tra 50-69 anni
• 300/100.000 > 70 anni
PREVENZIONE CON PROGRAMMI
DI SCREENING
•Offerta di test per la ricerca del sangue occulto
fecale nella popolazione 50-69 anni . I positivi fanno
la colonscopia
•offerta di colonscopia ai familiari di I grado di
persone riscontrate essere portatrici di tumore maligno
del colon-retto
•offerta di colonscopia ai soggetti di età compresa
fra 70-74 anni
PREVENZIONE CON PROGRAMMI
DI SCREENING
Offerta di test per la ricerca del sangue occulto fecale nella
popolazione 50-69 anni . I positivi fanno la colonscopia
offerta di colonscopia ai familiari di I grado di persone
riscontrate essere portatrici di tumore maligno del colonretto
offerta di colonscopia ai soggetti di età compresa fra 70-74
anni
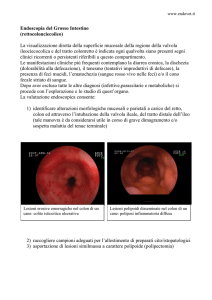
LESIONI NEOPLASTICHE
DEL COLON –RETTO
Sintomi di allarme
J sanguinamento, anemia, dimagramento
JFOBT pos (aspecifico)
Jdolori addominali “localizzati” , muco nelle feci,
Diarrea paradossa , sub-occlusione , occlusione
intestinale
Gli STRATI della PARETE del TUBO DIGERENTE
epitelio
tonaca propria
muscolaris mucosae
superficiale
intermedia
m
mucosa
sottomucosa
sm
profonda
muscolatura circolare
muscolatura longitud.
sierosa
muscolare
propria
sierosa
s
mp
LESIONI NEOPLASTICHE
DEL TRATTO DIGESTIVO
m
mucosa
•
•
•
•
POLIPI IPERPLASTICI
AMARTOMI
ADENOMI
CARCINOMI
• LIPOMI
• G.I.S.T.
• CARCINOIDI
sm
sottomucosa
mp
muscolare
propria
• LEIOMIOMI
sierosa
• LESIONI METASTATICHE
s
LESIONI NEOPLASTICHE EPITELIALI DEL COLON
Il carcinoma del colon - retto rappresenta tutt’oggi il
tumore maligno più frequente del tubo digerente , con
una incidenza costantemente elevata nel mondo
occidentale .
ADENOCARCINOMA
DEL CIECO
INFILTRANTE
LA VALVOLA
ILEO-CIECALE
LESIONI NEOPLASTICHE EPITELIALI DEL COLON
Circa 20 anni orsono , il National Study ha ben
dimostrato che l’escissione di tutti i polipi
diagnosticati
durante la coloscopia riduce la
incidenza di cancro del colon
dal 76% al 90% .
[ N Engl J Med 1993; 329:1977-1981 ]
LESIONI NEOPLASTICHE EPITELIALI DEL COLON
La sequenza polipo adenomatoso - displasia - carcinoma
giustifica l’insorgenza di circa il 75 % delle neoplasie
coliche
[ KUDO S. , Eur J Cancer 1995; 218,318-320 ]
ADENOCARCINOMA
INFILTRANTE DEL
COLON DISCENDENTE
INSORTO SU
ADENOMA SESSILE
LESIONI NEOPLASTICHE EPITELIALI DEL COLON
Il restante 25 % (14-30%) evolve da lesioni adenomatose
piatte o depresse che possono anche sfuggire all’indagine
[ FUSHII T. , Endoscopy 1998; 30,437-443 ]
endoscopica routinaria .
Queste lesioni mucose “ SUPERFICIALI “ dimostrano un
comportamento biologico più aggressivo .
[ REMBACKEN B.J. , Lancet 2000; 355:211-214 ]
LESIONE PIATTA
DEL SIGMA DISTALE
LESIONE NEOPLASTICA SUPERFICIALE
NEL COLON (cosi’ come anche a livello dell’esofago e
dello stomaco) LE LESIONI NEOPLASTICHE SONO
DEFINITE “ SUPERFICIALI “ ALLA ENDOSCOPIA QUANDO
LO STUDIO ENDOSCOPICO SUGGERISCE CHE LA
PROFONDITA’ DI SEDE O DI INFILTRAZIONE DELLA
LESIONE NON SUPERA LA SOTTOMUCOSA , CIOE’
NON COINVOLGE LA TONACA MUSCOLARE PROPRIA
(senza riguardo alla morfologia della lesione ed alla
presenza o meno di metastasi linfonodali in caso di
malignità) . Nel colon i vasi linfatici sono presenti
solo nella sottomucosa
CLASSIFICAZIONE MORFOLOGICA ( “di Parigi” - 2003 ) delle
NEOPLASIE EPITELIALI SUPERFICIALI GASTROENTERICHE
Tipo I
peduncolata
sessile
Ip
Is
Tipo II
lievemente sollevata
IIa
completamente piatta
IIb
depressa senza ulcera
IIc
scavata o ulcerata
III
Tipo III
Tipo misto
IIa + IIc
IIc + IIa
Gastrointest Endosc 2003; 58 (suppl): S3 - S27
SIGMA :
LESIONE POLIPOIDE
SEMIPEDUNCOLATA
:
LESIONE POLIPOIDE
PEDUNCOLATA (
)
E NUMEROSI PICCOLI
POLIPI SESSILI (
)
( POLIPOSI FAMILIARE )
0-Ip
COLON DISCENDENTE
0-Ip
0-Is
SIGMA :
LESIONE SESSILE ,
TUBULARE
0-Is
RETTO DISTALE :
LESIONE SESSILE ,
TUBULARE
0-Is
SIGMA :
LESIONE SESSILE ,
VILLOSA
0-Is
SIGMA :
LESIONE SESSILE
VILLOSA , “ GIGANTE “
0-Is
FLESSURA SINISTRA :
LESIONE LIEVEMENTE
RILEVATA , VILLOSA
0-IIa
GIUNTO RETTO-SIGMA :
0-IIa
+
0-IIc
LESIONE LIEVEMENTE
RILEVATA , CON
DEPRESSIONE CENTRALE
SIGMA :
LESIONE PIANA
( “ FLAT “ )
0-IIb
COLON TRASVERSO :
0-IIc
LESIONE DEPRESSA
0-IIa
COLON DISCENDENTE :
LESIONI PIANE ( “ FLAT “ )
RICONOSCIBILI ALLA
CROMOENDOSCOPIA
con indaco carminio
0-IIa
A GIUNTO RETTO-SIGMA
LESIONI DI TIPO L.S.T.
B
RETTO
( “ laterally spreading tumors “ )
A
: tipo F = minima altezza e crescita superficiale
B
: tipo G = aggregato di noduli e crescita superficiale
A
B
LESIONI NEOPLASTICHE EPITELIALI
DEL TRATTO GASTROENTERICO INFERIORE
METODICHE
DI
TRATTAMENTO
1
RESEZIONI
CHIRURGICHE
2
ABLAZIONI ENDOSCOPICHE
3
ESCISSIONI / RESEZIONI
ENDOSCOPICHE
LESIONI NEOPLASTICHE
DEL TRATTO GASTROENTERICO
METODICHE
DI TRATTAMENTO ENDOSCOPICO
ABLAZIONI ENDOSCOPICHE
( laser Nd:YAG ; coagulazione ad Argon Plasma /APC ;
terapia fotodinamica / PDT )
N.B. : non forniscono materiale sufficiente per uno studio
istologico di certezza , anche dopo ampia marcatura bioptica
ESCISSIONI / RESEZIONI ENDOSCOPICHE
N.B. : consentono il recupero della lesione , determinante
ai fini di una corretta definizione istologica e quindi del
giudizio post-operativo di radicalità di trattamento
LESIONI NEOPLASTICHE EPITELIALI
METODICHE
DI TRATTAMENTO
ENDOSCOPICO
ESCISSIONI ENDOSCOPICHE
Per i polipi sessili di piccole dimensioni le tecniche
di escissione endoscopica ( con pinza o con ansa )
sono da tempo consolidate
LESIONI NEOPLASTICHE EPITELIALI
METODICHE
DI TRATTAMENTO
ENDOSCOPICO
RESEZIONI ENDOSCOPICHE
Lo stesso vale per le tecniche di resezione
( con ansa diatermica ) dei polipi peduncolati
di medie e piccole dimensioni
LESIONI NEOPLASTICHE EPITELIALI
METODICHE
DI TRATTAMENTO
ENDOSCOPICO
RESEZIONI ENDOSCOPICHE
Per i polipi peduncolati di grandi dimensioni
la resezione endoscopica prevede l’impiego preliminare
di hemoclips , endoloop e iniezione del peduncolo
per ridurre il rischio di sanguinamento
METODICHE
DI TRATTAMENTO
ENDOSCOPICO
RESEZIONI ENDOSCOPICHE
polipi peduncolati di grandi dimensioni
Applicazione di hemoclips alla base del peduncolo
METODICHE
DI TRATTAMENTO
ENDOSCOPICO
RESEZIONI ENDOSCOPICHE
Iniezione peduncolare
con adrenalina diluita e indaco carminio
METODICHE
DI TRATTAMENTO
ENDOSCOPICO
RESEZIONI ENDOSCOPICHE
Resezione con ansa diatermica in sede medio-peduncolare
e controllo dell’emostasi sul peduncolo
Recupero
del
polipo
con ansa
Estrazione
all’esterno
del
polipo
LESIONI NEOPLASTICHE EPITELIALI
METODICHE
DI TRATTAMENTO
ENDOSCOPICO
RESEZIONI ENDOSCOPICHE
?
Ma , per i polipi sessili colo-rettali
di dimensioni grandi o ‘giganti’
?
LESIONI NEOPLASTICHE EPITELIALI
METODICHE
DI TRATTAMENTO
ENDOSCOPICO
RESEZIONI ENDOSCOPICHE
?
E per le lesioni superficiali
( comprese quelle “L.S.T.” )
?
LESIONI NEOPLASTICHE EPITELIALI
METODICHE
DI TRATTAMENTO
ENDOSCOPICO
RESEZIONI ENDOSCOPICHE
Le problematiche fondamentali in campo
1
2
- GIUDIZIO DI INVASIVITA’
- RICONOSCIMENTO DEL GRADO Di INFILTRAZIONE PARIETALE
IN CASO DI MALIGNITA’
- SCELTA DELLA TECNICA RESETTIVA ENDOSCOPICA IN GRADO
DI ASSICURARE :
• completezza escissionale ;
• recupero totale della lesione ( possibilmente ‘en bloc’ ) ;
• adeguatezza del materiale resecato ai fini di un corretto
studio istopatologico ;
• ridotti rischi di complicanze operative ( emorragia e perforazione )