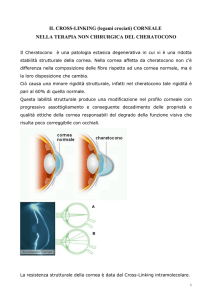
IL CHERATOCONO
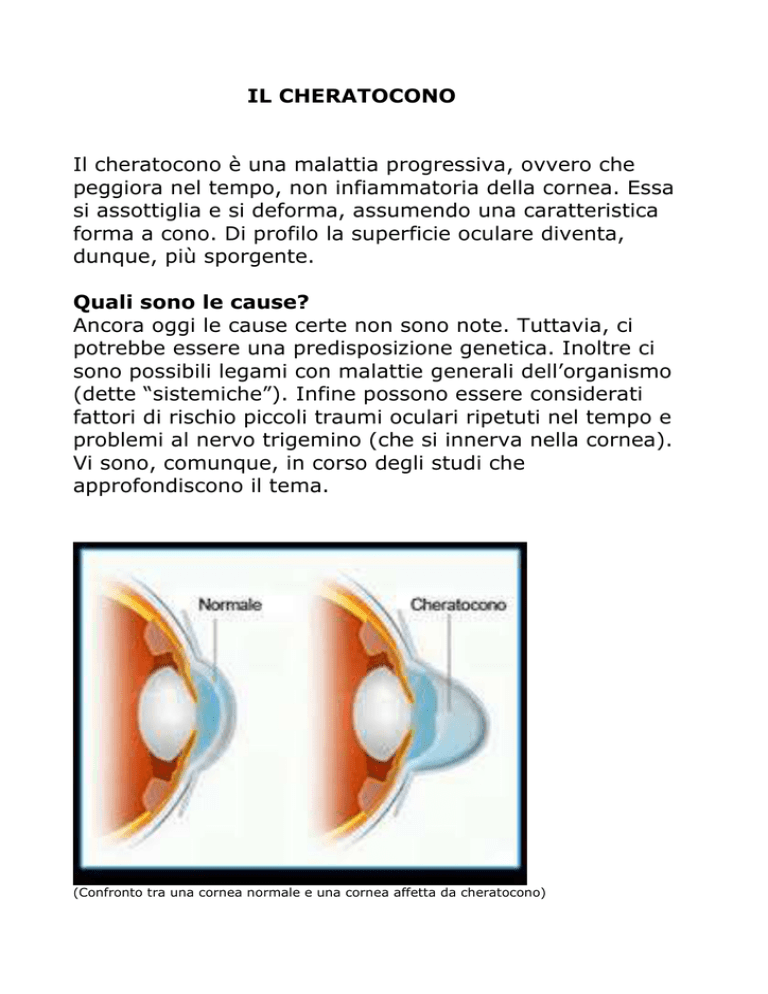
Il cheratocono è una malattia progressiva, ovvero che
peggiora nel tempo, non infiammatoria della cornea. Essa
si assottiglia e si deforma, assumendo una caratteristica
forma a cono. Di profilo la superficie oculare diventa,
dunque, più sporgente.
Quali sono le cause?
Ancora oggi le cause certe non sono note. Tuttavia, ci
potrebbe essere una predisposizione genetica. Inoltre ci
sono possibili legami con malattie generali dell’organismo
(dette “sistemiche”). Infine possono essere considerati
fattori di rischio piccoli traumi oculari ripetuti nel tempo e
problemi al nervo trigemino (che si innerva nella cornea).
Vi sono, comunque, in corso degli studi che
approfondiscono il tema.
(Confronto tra una cornea normale e una cornea affetta da cheratocono)
Come si manifesta la malattia?
Sviluppata questa malattia, la cornea si indebolisce e,
quindi, inizia a cedere. Nei casi più gravi si arriva anche
alla perforazione. Lo strato oculare esterno e trasparente,
che si trova in corrispondenza dell'iride, si assottiglia a
causa di un processo degenerativo delle fibre collagene.
Semplificando, si può dire che la cornea in un punto perde
la capacità di resistenza meccanica e, a causa della
pressione interna dell’occhio, avviene lo sfiancamento.
Quali sono i sintomi?
Il cheratocono è caratterizzato da un astigmatismo
irregolare, che non si riesce a correggere con le lenti
normali; il più delle volte è associato a una forma di miopia
mentre raramente ad ipermetropia. Dunque i sintomi
iniziali sono legati a questi difetti refrattivi, che sono,
appunto, i difetti della vista. Il cheratocono, normalmente,
non dà dolore a meno che non avvenga un rapido
sfiancamento della cornea e la sua perforazione. Spesso il
cheratocono è associato a una congiuntivite allergica.
Come si diagnostica e qual è l’età di insorgenza?
Il cheratocono si diagnostica con l’oftalmometria, esame
che misura le rifrazioni oculari, il quale consiste nella
misurazione della curvatura corneale. È bene ricordare che
il cheratocono non è sinonimo di astigmatismo. Chi è
affetto da un astigmatismo elevato non è detto che abbia
anche questa patologia. Lo strumento principale per la sua
diagnosi e per la valutazione della gravità è la topografia
corneale, con cui si misura il raggio della cornea punto per
punto; a questo esame deve essere sempre associata la
misurazione dello spessore corneale.
Quant'è diffuso?
L’incidenza stimata del cheratocono è tra le 50 e le 100
persone ogni 230.000; l’età a cui la malattia si presenta è
molto varia, ma in genere esordisce clinicamente tra i venti
e i trenta anni. La velocità di progressione del cheratocono
è legata all’età di insorgenza: se si presenta precocemente
ha una progressione molto rapida. Tale progressione tende
a rallentare dopo i 30 anni.
Quale terapia si può adottare?
Va eliminato o corretto al meglio il difetto visivo causato
dal cheratocono: questo è inizialmente possibile con
occhiali ma, col progredire della patologia, solo le lenti a
contatto possono dare il risultato sperato. In questo caso la
lente a contatto non ha solo uno scopo refrattivo, ma
contiene meccanicamente la protrusione corneale,
rendendo più regolare la sua forma. Fondamentali sono i
controlli oculistici annuali. Nei casi più gravi si ricorre al
trapianto di cornea (obbligatoria se si è verificata la
perforazione).
Cos’è il cross-linking?
Il cross-linking è una procedura parachirurgica, che ha
come risultato finale quello di rendere la cornea più rigida
ed evitare, quindi, lo sfiancamento. Questo avviene tramite
la creazione di legami tra le fibre collagene stromali. Il
trattamento è minimamente invasivo: si fa reagire una
sostanza fotosensibile (la riboflavina) – che viene
somministrata in forma di collirio – con i raggi ultravioletti.
Questo processo lega meglio tra loro le fibre collagene,
rinforzando la superficie oculare.