MONONUCLEOSI INFETTIVA
DEFINIZIONE
malattia contagiosa a decorso generalmente
acuto
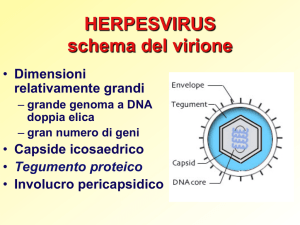
eziologia: virus di Epstein-Barr (EBV),
subfamiglia Gammaherpesvirinae
EBV è associato inoltre a diverse neoplasie
(linfomi cerebrali primitivi in HIV, linfoma
di Burkitt, carcinoma rinofaringeo
anaplastico)
EPIDEMIOLOGIA
malattia ubiquitaria, senza andamento
stagionale particolare
può colpire soggetti di tutte le età; più
frequente nei giovani adulti
il 90% degli adulti presenta anticorpi
anti-EBV
EPIDEMIOLOGIA
contagiosità scarsa
sorgente di infezione: saliva
trasmissione per contatto diretto o
indiretto
l’escrezione del virus persiste per circa
un anno dopo l’infezione acuta
PATOGENESI
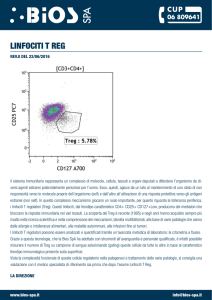
bersaglio virale: linfociti B
attivazione policlonale di alcuni linfociti B
con produzione di immunoglobuline
(anticorpi eterofili)
caratteristica comparsa di mononucleati
atipici (cellule di Downey o virociti)
linfociti T attivati
EBV rimane latente in alcune cellule
(linfociti B e cellule dell’epitelio faringeo)
CLINICA
periodo di incubazione variabile: 30-60
gg
esordio brusco con febbre, cefalea e
malessere
faringotonsillite (70-90%)
tumefazione linfoghiandolare, frequente
linfoadenite sistemica (90-100%)
splenomegalia (50-60%)
epatomegalia (5-10%), talora ittero
CLINICA
esantema rubeoliforme, meno
frequentemente morbilliforme o
scarlattiniforme (3-12%)
dopo assunzione di ampicillina rash
cutaneo (69-98%)
enantema: piccole petecchie sul palato
molle o duro (25-40% )
CLINICA
persistenza del quadro clinico per
circa 10 gg
la linfoadenopatia persiste invece
più a lungo (2-3 settimane)
COMPLICANZE
manifestazioni neurologiche: meningite,
encefalite, sindrome di Guillan-Barrè
(1%)
rottura splenica
anemia emolitica da emoagglutinine
fredde (0.5-3%)
porpora piastrinopenica e piastrinopatica
pericardite, miocardite, orchite (rare)
LABORATORIO
leucocitosi (12000-25000 GB/mmc)
linfocitosi e monocitosi
presenza in circolo di mononucleati atipici
neutropenia
piastrinopenia
persistenza delle alterazioni ematologiche per
circa 4-8 settimane
ipertransaminasemia
raramente iperbilirubinemia
LINFOCITI ATIPICI
DIAGNOSI
Sierologia
anticorpi anti-VCA di tipo IgM tipici della
fase acuta
anti-VCA di tipo IgG: picco in 3°-4°
settimana di malattia, persistono per tutta la
vita
anti-EBNA: comparsa dopo 6 mesi da
infezione, persistenza per tutta la vita
reazione di Paul-Bunnell
Indagini di biologia molecolare
PCR utile in casi selezionati
Diagnosi differenziale
malattia da CMV
toxoplasmosi linfoghiandolare
leucemie acute
angine batteriche
infezione retrovirale acuta
TERAPIA
sintomatica
nei casi con essudato faringotonsillare spiccato e tumefazioni
ghiandolari voluminose: terapia
corticosteroidea