Anatomia Patologica, Prof. R. Ambu
Lezione 29 parte 2 - 22.01.13
Ilaria Pinna
Altro concetto che si sa però meglio ricordarlo: anche quando farete la vostra esposizione all’esame sugli
adenomi se ricordate questo fatto qui è apprezzabile: queste lesioni sono conseguenza della perdita di
controllo dell’omeostasi cellulare, dei fondamentali sistemi di controllo della crescita e della divisione
cellulare.
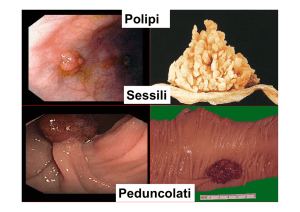
Ci sono delle caratteristiche che sono in rapporto al rischio di cancerizzazione. Gli adenomi sessili
presentano maggiore rischio rispetto agli adenomi peduncolati. Gli adenomi villosi presentano maggiore
rischio rispetto agli adenomi tubulo-villosi e questi ultimi presentano maggiore rischio rispetto agli adenomi
tubulari. Quelli tubulari presentano maggiore rischio di cancerizzazione quando raggiungono una certa
dimensione e in linea di massima a maggiori dimensioni corrisponde un maggiore rischio di cancerizzazione,
così come poi le poliposi presentano un certo livello di rischio di cancerizzazione, ma chiaramente la
caratteristica più importante per definire il rischio di cancerizzazione è il grado della displasia, perché più
avanti va questa displasia maggiore è il rischio di cancerizzazione, fino al carcinoma in situ (displasia di alto
grado) e poi eventualmente al carcinoma invasivo.
Velocemente, tanto per ricordare, queste tre sindromi le troverete spesso lungo il vostro cammino:
- Sindrome di Lynch o HNPCC (hereditary non-poliposis colon cancer): un cancro del colon-retto nonpoliposico, ereditario.
- FAP (poliposi adenomatosa familiare)
- MUTYH (si legge “mut uai eich”), sta per “mutant y homologue”
Queste sono quelle più importanti da questo punto di vista (fra le tante) e ci sono delle caratteristiche che è
bene ricordiate:
La Sindrome di Turcot (figura sotto) è una delle poliposi adenomatose familiari (la FAP classica, FAP
attenuata e la Sindrome di Gardner sono lo altre tre) e si caratterizza per lesioni non soltanto del tratto
gastro-enterico ma anche del sistema nervoso centrale e tra questi diversi tipi di tumori, tanto il
medulloblastoma, quanto dei gliomi. In alto a destra vedete un medulloblastoma, nella fossa cranica
posteriore, nel cervelletto, mentre gli altri due sono dei gliomi.
La Sindrome di Gardner si caratterizza invece, oltre alle lesioni del tratto gastro-enterico, anche per lesioni
di diversi distretti, in particolare ossee e dei tessuti molli e qui vediamo delle lesioni ossee a livello
mandibolare (in alto a destra), poi c’è una lesione dei tessuti molli con pseudo-capsula e poi abbiamo lesioni
oculari, questo è il fondo retinico (in basso a sinistra).
FAP (poliposi adenomatosa familiare). Questo tratto di colon è tempestato di migliaia di piccoli polipi. Tutta
la superficie mucosa del crasso può essere costellata di queste lesioni. Per quanto riguarda le dimensioni si
va da pochissimi mm a lesioni invece di volume importante:
Quando capita un caso del genere il patologo non campiona tutte le lesioni (sarebbe impossibile), ma
campiona invece quelle di maggiori dimensioni perché sono quelle a maggiore rischio di trasformazione
carcinomatosa, magari la presentano già. Trattasi di soggetti giovani per lo più di 25-30 anni, che effettuano
una colectomia totale preventiva.
Quella sequenza che è stata studiata per lo stomaco, è stata suggerita dalla sequenza adenoma-carcinoma
studiata per la prima volta da Vogel (o Fogel, min. 53.15) nel colon. Funziona alla stessa maniera, non aveva
fatto altro che evidenziare via via delle mutazioni che erano responsabili delle diverse fasi del processo
neoplastico, mutazioni che possono incidere sulla mucosa normale e via via presentare questo o quel tipo di
lesione neoplastica.
Quindi vediamo l'adenoma, con basso grado di displasia, il carcinoma in situ e quello infiltrante. All'inizio di
questi aspetti che erano stati studiati erano state poste in evidenza solo poche mutazioni e poi via via nel
tempo divennero sempre più numerose. In questa così come in altre slide viene messa in parallelo la
morfologia (in alto) con la genetica (in basso).
La slide seguente è simile a questa ma ci dà qualche notizia in più. Abbiamo anche delle informazioni sui
microsatelliti, sul problema della ipermetilazione e così via. In alto a destra c'è un altro messaggio (state
attenti alle slide, cercate di cogliere tutto), c'è indicato un arco di tempo (in linea di massima) e l'indicazione
che ci viene data è che possono trascorrere circa dieci anni fino al cancro avanzato. Tuttavia questo lasso di
tempo può essere anche più ristretto, dipende dal singolo individuo. E' importante quello che stanno
organizzando i sistemi sanitari nazionali, perché abbiamo anche noi in Sardegna ora un sistema di screening
sul carcinoma del colon-retto, screening che viene effettuato per fascia d'età e da cui vengono esclusi ad
esempio coloro cui già è stata diagnosticata una colite ulcerosa in quanto questi si trovano già sotto
controllo per questa patologia e hanno già un proprio canale di follow-up. La popolazione tra 50 e 70 anni
viene dunque invitata con una lettera scritta a casa a effettuare un esame gratuitamente, nel senso che si
indica la farmacia più vicina a quella abitazione e il soggetto con quella lettera può andare in farmacia a
ritirare un kit per l'esame del sangue occulto nelle feci. Sulla base di questa lettera il farmacista, che ha già
le sue scorte pagate dal sistema sanitario nazionale, dà al soggetto una boccettina per le feci, dotata di un
codice a barre che dice che quel contenitore spetta esclusivamente a quel soggetto. Questo raccoglie le sue
feci, riporta il contenitore con le feci nella farmacia e c'è un'organizzazione tale per cui subito questi
contenitori vengono prelevati dalle farmacie, portati in laboratori individuati che effettuano l'esame con
positivo o negativo. Se l'esito è negativo verrà recapitata all'interessato una lettera che informa che non ci
sono problemi e che verrà effettuato un secondo controllo due anni dopo. Se l'esito è positivo si passa ad
un altro livello, verrà recapitata una seconda lettera a casa che invita l'interessato ad effettuare un'indagine
endoscopica, una colonrettoscopia, con un eventuale prelievo bioptico. Quindi poniamo che il soggetto, nel
proprio interesse, risponda postivamente (c'è una parte di popolazione che non risponde nemmeno alla
prima lettera, i non-responders), si fa un'indagine endoscopica (in un centro indicato) e si scopre che quel
soggetto ha un polipo. Il polipo viene asportato.
Comunque oggi sappiamo che questi tipi di screening sono un ottimo metodo per individuare ed eliminare
eventuali lesioni a uno stadio ancora iniziale. Altri due screening che vengono fatti sono quello per il cancro
della mammella e quello per la cervice uterina.
Per quanto riguarda l'epidemiologia, ci sono delle razze particolarmente colpite da questa neoplasia. E'
molto diffuso nei paesi occidentali, USA, Nuova Zelanda, Canada, Australia, Svezia ed è 30 volte meno
frequente in Africa e Sud America, proprio perché è sempre in rapporto con i geni e con fattori ambientali e
dietetici.
Costituisce l'8,5% di tutti i tumori maligni, quindi è molto importante.
Abbiamo anche differenze significative all'interno dello stesso continente, in rapporto alla latitudine:
l'incidenza nel nord Europa è molto più alta rispetto a quella del sud Europa. Inoltre si nota una diretta
proporzionalità tra livello di sviluppo e incidenza del carcinoma (più un Paese è sviluppato, maggiore sarà
l'incidenza)
Domanda di una collega: E' possibile che questa differenza di incidenza sia in relazione al livello di
screening? Cioè che nei paesi meno sviluppati l'incidenza sia minore perché non vengono proprio registrati i
casi?
–
Anche per quello, si, però a parità di questo sistema si hanno delle variazioni anche nell'ambito
della stessa razza, collegati a fattori di rischio spesso genetici.
E' molto importante la distribuzione per età. Come ho già avuto modo di dirvi, i tumori epiteliali in genere
(tolto il discorso ereditarietà, perché quello incide in modo diverso), nelle loro forme sporadiche, colpiscono
di più con l'avanzare dell'età, proprio perché con l'andare del tempo i vari fattori di rischio incidono più
pesantemente. Abbiamo infatti circa il 70% dei cancri del colon-retto dai 70 anni in su. Tuttavia non
dimentichiamo i cancri del colon-retto nei giovani, diciamo sotto i 50 anni.
Io venerdì scorso ho avuto il caso di una giovane donna trentottenne, che aveva già aveva fatto un
carcinoma della mammella intorno ai trent'anni, ha fatto chemioterapia e radioterapia, i farmaci usati
hanno avuto ripercussioni anche su un'altra patologia del fegato, da overlap, una colangite sclerosante,
insomma sulla base di una sua decisione è arrivata a fare degli esami di laboratorio che hanno evidenziato
degli indici dei marcatori tumorali alle stelle, al che è iniziata una ricerca che ha portato alla diagnosi di
carcinoma allo stomaco.
Ricordate nella vostra professione troverete tumori maligni che possono essere sincroni (cioè evidenziati
nello stesso momento) o metacroni (cioè scoperti in momenti diversi) e li troverete nei soggetti anziani e
nei soggetti giovani.
Il carcinoma del colon-retto è responsabile di circa il 10% dei decessi per tumore maligno ed è la terza causa
di morte nell'uomo e la quarta nella donna.
Domanda: cosa si fa per questo tipo di carcinoma?
–
Il patologo fa la diagnosi, tra l'altro non avendo ricevuto io in precedenza la notizia del carcinoma
alla mammella, però c'è poco da sbagliare morfologicamente. L'unica cosa è capire se è una metastasi dal
carcinoma della mammella, perché in quel caso piuttosto che curare un cancro gastrico, immaginando che
sia una metastasi di quello alla mammella ho quella di utilizzare gli estrogeni come altra arma, ma
morfologicamente era un carcinoma dello stomaco e la certezza viene data dall'immunoistochimica,
considerando che quel tumore era positivo per gli estrogeni (e testo anche citocheratina 20, citocheratina
7). In ogni caso il medico della donna glielo deve comunicare e lei dovrà decidere sul da farsi. Il medico deve
parlare col paziente ed è il paziente che decide. Il medico si limita a proporre le strategie possibili ed è il
paziente che decide.
L'età alla diagnosi (questi sono dati aggiornati al 2008):
I carcinomi MSI (con instabilità dei microsatelliti)
–
prevalente localizzazione nel colon prossimale: vedete che abbiamo parlato della sede poi andiamo
a scoprire che ce ne sono alcuni che si collocano per lo più nel colon prossimale. Tra questi vi sono questi
carcinomi
–
si caratterizzano per avere in genere uno scarso grado di differenziazione
–
c'è un alto livello di linfociti infiltranti il tumore e sono linfociti citotossici che cercano di aggredire il
tumore stesso. Questa ricca infiltrazione linfocitaria è peraltro di tipo Chron (cioè come nella malattia di
Chron si ha la presenza di aggregati linfocitari qua e là). E' una caratteristica che si sta chiedendo ai patologi
di specificare.
–
Elevato numero di linfociti intraepiteliali, altra dimostrazione del tentativo di aggredire la neoplasia
–
Istiotipo mucoide, midollare o indifferenziato più frequente
Per quanto riguarda la sede, sigma e retto fanno insieme il 70%, mentre il colon prossimale fa il 30%.
Nell'immagine qui sotto, quello che vedete quasi al centro è il cancro (una forma vegetante), i due a fianco
da entrambe le parti sono due polipi:
Per chiudere: le diverse forme di cancro: vegetante ulcerante (che origina con ulcerazione) è diverso da
vegetante che poi diventa ulcerato. Insomma caratteristiche morfologiche diverse correlano con sedi,
istologia, aggressività diversa. Queste sono le varie cose che ci sono in questa presentazione.
Nota della sottoscritta: il prof ha fatto vedere diverse slide senza argomentarle, sono quelle che ho inserito
senza scrivere niente. Ha fatto capire che aveva molta fretta perché le lezioni erano poche, quindi in ogni
caso sfogliate tutte le slide e fatele perché il fatto che non siano nelle sbobinature e che lui non ne abbia
parlato, a quanto ha fatto capire lui, non implica che non le chieda.