a cura di
Mi opero di
Lucio Buratto
MIOPIA FORTE
CAMO
CENTRO AMBROSIANO OFTALMICO
© Copyright settembre 2013 Camo S.p.A.
Piazza Repubblica, 21 - 20124 Milano
http://www.camospa.it - e-mail: [email protected]
Tutti i diritti sono riservati
È vietata ogni riproduzione totale e parziale.
I
N
T
R
O
D
U
Z
I
O
Questo fascicolo è dedicato a tutti quei pazienti che
soffrono di miopia non correggibile con laser ad eccimeri.
In Italia circa venti milioni di persone sono affette da
miopia, ipermetropia ed astigmatismo; nella maggioranza dei casi l’handicap è poco importante ed è ben
correggibile con un paio di occhiali o di lenti a contatto; in parecchi casi però il difetto può condizionare
la vita lavorativa, professionale, sportiva, affettiva e
sociale al punto da richiedere soluzioni più complete
e definitive.
La chirurgia rifrattiva consente al paziente un senso
particolare di libertà che permette scelte di vita che
prima non erano possibili perché erano ostacolate
dagli occhiali o dalle lenti a contatto.
In questi ultimi decenni in medicina sono stati fatti importanti progressi ed ora l’oculista con un intervento
di laser è in grado di correggere con ottimi risultati i
suddetti “difetti”, cioè miopia, astigmatismo ed ipermetropia, ed eliminare o ridurre la dipendenza dall’occhiale o dalle lenti a contatto.
Il laser ad eccimeri ha aperto una nuova era per queste
persone e con gli importanti perfezionamenti apportati
dalla sua introduzione in medicina (1989) è ora in grado di fornire risultati molto precisi e attendibili; ma esso
fornisce risultati ottimali solo quando ci sono nell’occhio
condizioni idonee cioè quando il difetto non è forte,
quando la cornea ha uno spessore appropriato, quando
la pupilla, in condizioni di poca luce, non si dilata troppo.
Ci sono molti occhi cioè in cui il laser non può essere
utilizzato.
In tutti questi casi si prende in considerazione l’impianto di un cristallino artificiale, cioè di una piccola
lente all’interno dell’occhio..
N
E
4
Questo fascicolo si propone di fornire una spiegazione elementare di ciascuno di questi difetti, di dare
una descrizione semplice ma chiara delle possibilità
di correzione per ciascun handicap e di mettere in
evidenza i vantaggi ma anche i possibili rischi legati
all’intervento. Il paziente deve avere aspettative realistiche e la decisione di operare deve essere basata
su fatti e non su speranze o su idee sbagliate.
Raccomando perciò di leggere con molta attenzione
questo testo. È particolarmente importante leggere il
capitolo “Inconvenienti, rischi e complicazioni dell’impianto di cristallino artificiale” ed il capitolo “Precauzioni e prescrizioni post-operatorie”.
Prima dell’eventuale intervento è indispensabile che il paziente legga, comprenda e firmi il Consenso Informato; esso autorizza il chirurgo ad
eseguire l’operazione in base alle informazioni contenute in questo fascicolo. Il consenso informato non esonera il chirurgo dalle sue responsabilità.
Lucio Buratto
Il presente libretto viene stampato ad uso
esclusivo dei pazienti in cura presso
il Centro Ambrosiano Oftalmico
5
L’IMPIANTO DI CRISTALLINO
ARTIFICIALE IN BREVE
La procedura consiste nell’introdurre un cristallino artificiale all’interno dell’occhio, si tratta di una piccola e sottile lente simile ad
una lente a contatto.
E’ una procedura indicata per la correzione di miopie elevate, ma
anche per forti astigmatismi o importanti ipermetropie soprattutto
per occhi in cui non sia consigliabile o non sia possibile eseguire
interventi con il laser.
L’operazione si può eseguire con due tecniche fondamentali.
Tecnica dei due cristallini o del cristallino fachico
Il cristallino umano rimane in sede e si inserisce un cristallino
artificiale chiamato fachico; quest’ultimo può essere posizionato
dietro all’iride cioè “a contatto” della superficie anteriore di quello
umano o al davanti di essa.
L’intervento va sempre preceduto da una serie di accertamenti
e misure che permettono di calcolare se esiste spazio sufficiente
per posizionare il cristallino artificiale.
Tecnica di sostituzione del cristallino o del cristallino pseudofachico
Consiste nella rimozione del cristallino umano trasparente o affetto da cataratta e nell’inserimento di un cristallino artificiale al suo
posto; la procedura è esattamente eguale a quella dell’intervento
di cataratta.
Quando si esegue questo intervento conviene, se possibile, impiantare un cristallino multifocale in modo da correggere oltre al
difetto visivo per lontano, anche quello per vicino (presbiopia).
La tecnica della sostituzione del cristallino è l’intervento di prima
scelta quando oltre a una miopia elevata (o ad un forte astigmatismo o ad una importante ipermetropia) comincia a formarsi un
po’ di cataratta oppure quando il difetto non sia correggibile con
altra procedura; è inoltre preferibile, per lo più, eseguirlo in pazienti
di età superiore ai 45 anni.
6
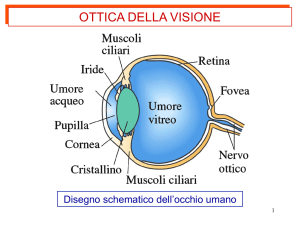
ANATOMIA DELL’OCCHIO
L’occhio si compone di varie strutture anatomiche ognuna delle
quali deve avere caratteristiche ben precise per consentire una
visione corretta.
La parte anteriore è costituita dalla cornea, una struttura di forma
convessa formata da tessuto trasparente; proprio sulla cornea
viene eseguita la maggior parte degli interventi “rifrattivi” che consentono cioè la correzione dei difetti di rifrazione (miopia, astigmatismo, ipermetropia).
Ai lati la cornea si continua alla periferia con un tessuto quasi
bianco, la sclera.
Appena dietro la cornea c’è l’iride; quando si dice che una persona ha gli occhi azzurri ecc. ci si riferisce appunto al colore dell’iride.
L’iride ha al centro un foro che è la pupilla, il diametro della quale
varia con l’intensità della luce ambiente regolando così la quantità
di luce idonea all’occhio per vedere correttamente.
Dietro la pupilla e l’iride c’è il cristallino; si tratta di una lente trasparente, un po’ più grande di una lenticchia.
Il cristallino ha lo scopo di filtrare e convergere la luce che entra
nell’occhio in modo da convogliarla sulla retina; il cristallino ha la
proprietà di cambiare la sua forma e quindi la distanza focale della
luce che entra nell’occhio (processo di accomodazione); in tale
maniera l’occhio è in grado di mettere a fuoco un oggetto situato
Il cristallino è una piccola lente situata all’interno dell’occhio: esso
si compone di:
a. Capsula - b. Corticale - c. Nucleo esterno - d. Nucleo centrale
7
a varie distanze, sia esso lontano o vicino.
Dopo i 40 anni il cristallino perde progressivamente la sua capacità di mettere a fuoco gli oggetti vicini (ad esempio i caratteri
della scrittura); è l’inizio della presbiopia, un fenomeno naturale di
senescenza del cristallino.
Se il cristallino diviene opaco in parte o completamente si ha
la cataratta; in una tale evenienza occorre procedere chirurgicamente; per creare delle condizioni visive il più possibile vicine a
quelle di un occhio normale, è importante inserire un cristallino
artificiale al posto di quello opaco che è stato rimosso. Dietro il
cristallino, c’è il vitreo, una sostanza gelatinosa e trasparente che
riempie tutta la parte centrale posteriore dell’occhio.
Sulla superficie posteriore dell’occhio, internamente, è situata la
retina che è la membrana visiva dell’occhio; paragonando l’oc-
Anatomia del bulbo oculare: si evidenziano le varie strutture che
compongono l’occhio
8
chio ad una macchina fotografica essa ha le stesse funzioni della
pellicola. La parte più importante, dal punto di vista visivo, della
retina è la macula; è con la macula che uno legge, lavora al pc,
guida la macchina. Se la macula subisce alterazioni (DMLE Degenerazione Maculare Legata all’Età) si ha una riduzione, anche
consistente, della capacità visiva.
La luce dopo esser passata attraverso la cornea, la pupilla, il cristallino, il vitreo raggiunge la retina; qui stimola alcune speciali cellule
chiamate fotorecettori; esse trasmettono lo stimolo ad altre cellule
che attraverso dei prolungamenti vanno a formare il nervo ottico.
Il nervo ottico è costituito da prolungamenti delle cellule retiniche
e trasporta gli impulsi nervosi dalla retina al cervello.
Il cervello in una sua area chiamata corteccia visiva riceve gli
impulsi nervosi dall’occhio, li elabora e ne permette la loro identificazione. Solo a questo punto si può parlare di visione e perché
ciò avvenga correttamente è necessario che tutte le strutture fino
ad ora menzionate siano integre e funzionanti.
Da un punto di vista strettamente rifrattivo, cioè ottico, le due
strutture più importanti sono la cornea ed il cristallino; ed è su
queste due che si può agire chirurgicamente per modificare la rifrazione di un occhio e quindi correggere i cosiddetti difetti di vista
(miopia, astigmatismo, ipermetropia) e talora anche la presbiopia.
9
CHIRURGIA RIFRATTIVA
La chirurgia rifrattiva si propone l’obiettivo di correggere i difetti di
rifrazione (miopia, ipermetropia, astigmatismo) modificando con il
laser la cornea o chirurgicamente il cristallino.
L’intervento con il laser ad eccimeri ha lo scopo di modificare la
curvatura della cornea su tutta o quasi la sua estensione (miopia
e ipermetropia) o solo in alcuni settori (astigmatismo) in modo da
far sì che i raggi luminosi vengano focalizzati in un solo punto della
retina.
Le principali tecniche di chirurgia rifrattiva sono:
•PRK o fotocheratectomia di superficie con laser ad eccimeri
•LASIK o cheratomileusi miopica o fotocheratectomia all’interno
della cornea con laser ad eccimeri e laser a femtosecondi
•Impianto di cristallino artificiale: senza rimozione di quello umano
oppure con sostituzione del cristallino umano con uno artificiale
Il Dr. Buratto e la sua equipe durante
un intervento di Lasik per miopia al
laser ad eccimeri
Lasik con laser a femtosecondi
10
LA MIOPIA
La miopia è il più diffuso difetto di vista; in Europa alcune decine
di milioni di persone sono affette da tale problema; in Italia i miopi
sono circa dodici milioni.
La miopia è un’imperfezione che riduce la vista per lontano; il miope cioè vede bene a distanza ravvicinata mentre a distanza di
qualche metro vede sfocato.
Nella miopia semplice l’occhio è sano, cioè non ha alterazioni,
per cui con una appropriata lente può vedere anche 10/10 cioè
avere il massimo dell’acuità visiva.
Nella miopia forte (miopia patologica o malattia miopica) invece
la retina è spesso danneggiata per cui l’occhio anche con le lenti
adeguate ha una visione ridotta ed inferiore a quella normale (a
volte 7/10, a volte 3/10 e in certi casi anche meno di 1/10).
Bastano però poche diottrie (2-3) di miopia perchè senza occhiali
o lenti a contatto una persona si senta persa nella “nebbia” della
propria scarsa visione. Il problema di correggere efficacemente il difetto di vista si pone quindi per la maggioranza delle persone miopi.
La prima e più usata correzione della miopia è l’occhiale, non
solo per diffusione ma anche per necessità; basta pensare che
la maggioranza delle
persone diventa miope
nell’infanzia quando ancora non è proponibile
l’uso delle lenti a contatto per varie ragioni.
Sicuramente l’occhiale
non presenta controindicazioni ed è di facile uso, Caratteristico occhiale da forte mioma comporta inevitabili pe; si noti lo spessore delle lenti e la
problemi visivi che au- loro forma
11
mentano con il peggiorare della miopia che correggono: l’immagine risultante percepita dal soggetto miope
è infatti rimpicciolita ed è nitida solo
nella porzione centrale per colpa delle distorsioni date dalla periferia della lente e le limitazioni nel campo di
sguardo dovute alla montatura.
La qualità visiva migliora con l’appliLa lente a contatto migliora la qualità
cazione delle lenti a contatto: non
della visione rispetto all’occhiale, ma
c’è rimpicciolimento o distorsione
altera l’arrivo dell’ossigeno alla corperiferica dell’immagine; ma comnea e disturba la lacrimazione
paiono le controindicazioni oculari.
Spesso infatti i miopi dimenticano che l’occhio non è fatto per
portare lenti a contatto tutto il giorno tale è la soddisfazione, la
libertà e l’indipendenza che danno. Si possono così avere problemi acuti: ad esempio per colpa di una scarsa manutenzione si
scatenano infezioni potenzialmente anche molto gravi; o problemi
cronici determinati dalla minor ossigenazione corneale e dall’aumentato stress a carico dell’apparato lacrimale. Molto frequente
con l’uso delle lenti a contatto è la riduzione della quantità di lacrime con comparsa di secchezza oculare.
Quando per tutti questi motivi o semplicemente perchè una persona vuole essere libera e indipendente da occhiali o lenti a contatto, da molti considerati come vere e proprie protesi, la correzione chirurgica o laser della miopia diventa una scelta molto valida.
Miopia patologica
Strutturalmente un occhio affetto da forte miopia è un occhio più
lungo della norma. L’occhio normale ha una lunghezza indicativamente compresa tra i 22,5 e i 24,0 mm mentre l’occhio miope
elevato spesso arriva anche a 29,0 - 30,0 mm e più; per cui si
può bene comprendere che tale allungamento progressivo induca
della alterazioni delle strutture bulbari.
Il progressivo allungamento del globo oculare può protrarsi anche
per tutto l’arco della vita; ciò comporta alterazioni degenerative a
carico di quasi tutte le strutture dell’occhio ma soprattutto della
retina.
In generale tutte queste alterazioni strutturali dell’occhio possono
12
indurre ripercussioni sull’acuità visiva (cioè la riducono in maniera più o meno importante a seconda della loro rilevanza) e sulla
qualità visiva (cioè la alterano negativamente facendo ad esempio
vedere deformata una linea retta o un quadrato: metamorfopsia).
E proprio perché la retina è danneggiata, nella miopia elevata (miopia patologica o malattia miopica) l’occhio anche con le lenti adeguate ha spesso una visione ridotta ed inferiore a quella normale (a
volte 7/10, a volte 3/10 e in certi casi anche meno di 1/10).
Strutturalmente, come appena scritto sopra, un occhio miope
è un occhio più lungo della norma; questo fa sì che le immagini
visive si formino davanti alla retina. Più un occhio è lungo più è
miope e quindi maggiori sono le diottrie di miopia. La diottria indica anche lo “spessore” dell’occhiale che corregge il difetto visivo.
Si distinguono miopie lievi fino a tre-quattro diottrie, miopie medie
fino a sette-otto diottrie e superati questi valori fino a 30 o più
diottrie, si parla di miopia forte.
La miopia forte, oltre che con occhiali e lenti a contatto può essere corretta con un cristallino artificiale o lente intraoculare o IOL
perché il trattamento con laser non trova in queste situazioni le
condizioni per un corretto trattamento.
13
Tipi di miopia
Miopia lieve o media
Miopia forte o malattia miopica
Il paziente usa occhiali leggeri e lenti sottili (lenti comprese
fra 1 e 3 diottrie per la miopia
lieve e tra 3 e 7 per quella media)
Gli occhiali sono pesanti e le lenti sono
spesse all’esterno e sottili al centro (lenti di
7-8 diottrie o più)
La miopia tende a fermarsi al
completamento dello sviluppo
fisico
La miopia tende a progredire più o meno per
tutta la vita ed in maniera irregolare
L’occhio ha forma e dimensioni normali (la lunghezza varia
fra 22 e 24 millimetri)
L’occhio è più grande e più sporgente (la
lunghezza varia fra 24 e 36 millimetri)
L’occhio è sano e tutte le
strutture che lo compongono
hanno un aspetto normale
L’occhio miope è più o meno “malato” cioè
presenta alterazioni in quasi tutte le sue
strutture; particolarmente colpita è la retina
(degenerazione maculare, emorragie, rotture, etc) ed il nervo ottico; la cataratta tende a comparire molto più precocemente
e più frequentemente che negli occhi non
miopi. Il vitreo presenta spesso fastidiosi
corpi mobili
La visione (con le lenti) è più o
meno normale cioè 10 decimi
oppure 9 o 8 decimi.
La visione è più o meno ridotta (anche con
lenti) a seconda della maggiore o minore
gravità delle alterazioni miopiche dell’occhio (7 o 6 decimi o anche meno)
Il trattamento con laser ad eccimeri (PRK o LASIK) consente, nella maggioranza dei casi,
di eliminare la miopia. L’acutezza visiva senza occhiali
sarà uguale a quella che c’era
prima con gli occhiali.
Il trattamento Lasik (o impianto di cristallino artificiale) consente, nella maggioranza
dei casi, di eliminare o comunque di ridurre
drasticamente l’entità della miopia e, nella
gran parte dei casi di eliminarla.
L’acutezza visiva senza occhiali sarà più o
meno eguale a quella esistente prima
dell’intervento con occhiali o con lenti a
contatto.
14
PRK: dopo aver rimosso l’epitelio corneale lo specialista attiva il laser ed
esegue l’ablazione con il laser ad eccimeri per correggere il difetto
PRK: a fine intervento si applica una
lente a contatto terapeutica che serve ad attutire i disturbi conseguenti il
trattamento laser ed accelerare la ricrescita dell’epitelio corneale
Le principali tecniche di correzione della miopia
Queste varie metodiche vengono usate di volta in volta a seconda
dell’entità del difetto da correggere; più esattamente:
•PRK: in pratica, con un fascio di luce ultravioletta si “scolpisce” la
superficie della cornea per una profondità e per una estensione
tali da appiattirla e quindi ottenere la correzione della miopia. Questa tecnica è semplice, rapida ed eseguibile ambulatoriamente in
anestesia topica; non richiede il bendaggio dell’occhio. Ha tempi
di guarigione e di recupero visivo lenti e ha fastidiosi disturbi postoperatori.E’ utilizzata nei difetti lievi.
•LASIK: essa consiste nell’eseguire il trattamento laser ad eccimeri
all’interno della cornea dopo incisione “lamellare” della stessa con
un laser a femtosecondi. L’operazione viene eseguita in anestesia
topica, in ambulatorio; è completamente indolore e non richiede
punti o punture e nemmeno bendaggio dell’occhio. Ha tempi di
guarigione e di recupero visivo rapidi e non comporta particolari
disturbi postoperatori. E’ indicata per tutte le miopie fino a 7-8
diottrie.
•CRISTALLINO ARTIFICIALE: è una piccola lente simile ad una
lente a contatto che viene inserita entro l’occhio. L’intervento è
ambulatoriale, in anestesia locale, indolore e dura circa 20’.
•LASIK + CRISTALLINO in aggiunta o in sostituzione: si utilizza per
correggere difetti forti.
In parecchi casi il difetto è tale che può essere corretto utilizzando
solo una tecnica. ma è
necessario associare due tecniche in
tempi diversi per sfruttare i vantaggi di una e dell’altra.
15
Lasik: il laser a femtosecondi crea una
lamella corneale di spessore perfettamente uniforme
Lasik: dopo aver sollevato la lamella,
si esegue il trattamento con il laser ad
eccimeri per correggere il difetto
Lasik: dopo l’ablazione il lembo viene
riposizionato nella sua sede, non servono punti di sutura, ma la lamella si
riattacca in pochi istanti: questo permette un recupero visivo molto rapido
e pressochè assenza di disturbi
Conclusioni per la miopia
E’ compito del medico oculista esperto di chirurgia refrattiva suggerire la
tecnica più idonea; ciò solitamente
viene fatto in base al tipo di occhio,
all’età del paziente, alle esigenze visive, oltre che in base all’esperienza chirurgica del singolo operatore
ed alle strumentazioni disponibili.
La tecnica attualmente più utilizzata a
livello internazionale è la LASIK (80%
circa degli interventi vengono eseguiti
con questa tecnica); essa consente
di correggere un’ampia gamma di
difetti miopici, comporta un rapido
recupero visivo ed una precoce stabilizzazione del risultato.
Nella miopia forte invece l’intervento
più usato è quello di impianto di cristallino artificiale .
16
Tecniche di correzione della miopia
Miopia
Diottrie
Tecnica
Miopia lieve
1-2-3 Diottrie
Prk
lasik
Miopia media
3-4-5-6-7 Diottrie
Lasik
Miopia forte
Oltre 7 diottrie
Cristallino artificiale
Miopia molto forte o
con astigmatismo
Oltre 15 diottrie
Cristallino artificiale +
lasik
Differenze tra laser ad eccimeri e cristallino artificiale nella miopia
LASER: PRK o LASIK con laser
ad eccimeri
CRISTALLINO ARTIFICIALE per
la correzione della miopia forte
È una procedura laser e viene È una procedura chirurgica che
eseguita all’esterno dell’occhio, sulla si esegue all’interno dell’occhio e
parte anteriore della cornea
quindi più invasiva del laser
Fornisce ottimi risultati nella miopia Fornisce risultati molto buoni nella
lieve e media
miopia media e forte.
L’occhio da trattare viene anestetiz- L’occhio da trattare viene anestetizzato con alcune gocce di collirio ane- zato con alcune gocce di collirio anestetico
stetico o con iniezione di anestetico
Vengono inserite nel computer del la- L’oculista incide la cornea al confine
ser le informazioni necessarie a cor- con la zona bianca
reggere il difetto del paziente
L’oculista “prepara” la cornea sulla
zona in cui verrà eseguito il trattamento laser ed esegue poi il trattamento
laser stesso. L’intervento è all’esterno
dell’occhio cioè sulla cornea.
Inietta poi una sostanza viscosa entro all’occhio per creare lo spazio
sufficiente all’ingresso del cristallino artificiale; quest’ultimo , essendo
morbido è quindi pieghevole, viene
“iniettato” .
17
Il laser viene centrato esattamente Il cristallino viene messo nella giusta
sulla superficie anteriore della cornea sede. Viene rimossa la sostanza vicorrispondente al centro della pupil- sto-elastica.
la; esso viene poi attivato dal chirurgo ed esegue il trattamento previsto
in un tempo che varia fra i 30 ed i 120
secondi.
L’occhio viene poi protetto con una La ferita viene chiusa con un punto o
speciale lente a contatto terapeutica con un sistema di autochiusura
L’intera procedura dura poco meno
di dieci minuti e può essere utilizzata
anche per correggere l’astigmatismo
e l’ipermetropia leggera e media
L’intera procedura dura circa venti
minuti; essa può essere utilizzata anche per la correzione di astigmatismi
e ipermetropie medi e forti
Il paziente viene medicato con un
collirio antibiotico e dopo pochi minuti viene dimesso con l’occhio protetto da un occhiale da sole
Il paziente viene medicato con un
collirio antibiotico e viene dimesso
dopo pochi minuti con l’occhio protetto da un paio di occhiali da sole
Il trattamento in se stesso è completamente indolore: l’occhio può essere fastidioso e dolente nelle prime
24-48 ore se è stata fatta la PRK, ha
solo sensazione di sabbia e lacrimazione se è stato sottoposto a Lasik.
L’intervento ed il decorso postoperatorio sono per lo più indolori. Dopo
l’intervento è presente solo una modesta sensazione di corpo estraneo e
di pesantezza che dura qualche ora.
L’occhio comincia a vedere dopo alcune ore se è stata fatta la Lasik e
dopo 4-5 giorni se è stata praticata
la PRK
L’occhio comincia a vedere già dopo
alcune ore dall’intervento; il processo
di guarigione si completa poi nel giro
di qualche settimana
Si possono operare contemporanea- È preferibile operare separatamente
mente i due occhi.
un occhio dall’altro
In conclusione la PRK è più semplice da eseguire; dopo l’intervento però
l’occhio è spesso dolente, è lento a guarire ed il recupero visivo si fa attendere. La Lasik è un po’ più complessa ma l’occhio vede bene già dopo
poche ore e non ha dolori. L’impianto di cristallino artificiale è per difetti non
correggibili con laser ad eccimeri; l’intervento è più invasivo che con il laser.
18
Limiti del laser ad eccimeri
La gran parte degli interventi rifrattivi viene eseguita con il laser
ad eccimeri usando due tecniche: la PRK (circa 20%) e la LASIK
(circa 80% a livello internazionale).
Il laser ad eccimeri agisce modificando la curvatura esterna della
cornea in modo tale che la luce attraversandola vada a fuoco
sulla retina: è come se la cornea fosse modellata come la lente a
contatto ottimale per correggere quel difetto di vista.
L’aspetto più importante di questo intervento sta nel fatto che
si ottengono ottimi risultati mediante un intervento breve ed indolore; inoltre, cosa molto importante, l’operazione con il laser
avviene all’esterno dell’occhio per cui si tratta di un intervento
non invasivo. Inoltre grazie alle modalità operatorie il recupero è
generalmente molto rapido e poco disturbato da effetti collaterali;
l’intervento è indolore, non richiede punti o punture o bendaggio
e nella stragrande maggioranza dei casi fornisce ottimi risultati
visivi; tutto ciò purché siano rispettate le regole di una corretta
selezione del paziente, dell’uso di apparecchiature appropriate e
che l’operatore sia di comprovata esperienza.
I limiti del laser ad eccimeri sono determinati da alcuni fattori, soprattutto riguardanti la cornea: ad esempio lo spessore, la
curvatura o la forma della cornea possono impedire l’esecuzione
dell’intervento con laser ad eccimeri o limitare fortemente l’entità
del difetto correggibile o dare un risultato visivo qualitativamente
non ottimale; ci sono poi altre situazioni in cui l’operazione con il
laser, lascerebbe disturbi tali da non soddisfare il paziente (aloni
in pazienti con difetti elevati soprattutto in caso di pupilla che si
dilata molto alla sera, etc).
Inoltre l’intervento con il laser non è consigliabile in caso di miopia
o ipermetropie forti, o, in caso di difetti ancora evolutivi (cioè nel
caso in cui la miopia non sia ancora stabilizzata).
In questi casi quindi se si vuole correggere il difetto è preferibile
ricorrere ad un’altra procedura cioè all’impianto di un cristallino
artificiale, ciò perché esso oltre a correggere importanti difetti può
anche, a parità di difetto corretto, fornire una visione di miglior
qualità. Non solo ma in casi di miopia progressiva si può correggere il difetto con il cristallino e successivamente nel tempo intervenire con il laser per trattare difetti ulteriormente sopravvenuti.
19
Cristallino artificiale
o lente intraoculare
Il cristallino artificiale è una piccola lente di plastica che viene inserita all’interno dell’occhio.
L’inserimento delle lenti intraoculari agisce modificando l’assetto degli obiettivi interni, in particolare del cristallino umano; esse
permettono di correggere elevati difetti di vista sia miopici che
ipermetropici che astigmatici mantenendo una elevata qualità di
immagine.
La chirurgia con l’inserimento di lenti all’interno dell’occhio è stata
resa particolarmente efficace dal miglioramento portato sia alle
metodiche chirurgiche che alle stesse lenti dalla tecnologia moderna; attualmente si hanno lenti intraoculari differenti per forma,
materiali, grandezza, e potere ottico: ciò consente la massima
adattabilità alla correzione dei più vari difetti di vista e alle strutture
oculari più diverse.
Il cristallino artificiale può essere rigido o morbido; ambedue funzionano ottimamente.
Attualmente si preferisce il cristallino morbido perché potendo
essere piegato può essere inserito attraverso un’incisione molto piccola; in tal modo nella maggioranza dei casi si può evitare
l’applicazione di punti di sutura (quando si inserisce quello rigido
invece occorrono dei punti).
Il cristallino artificiale si può inserire in aggiunta a quello umano
(cristallino fachico); in tal caso esso coesiste con quello naturale.
Un tipo diverso di cristallino artificiale viene inserito dal chirurgo durante la fase terminale della seduta operatoria quando viene decisa
l’operazione di sostituzione del cristallino umano con uno artificiale.
La lente intraoculare, quando è correttamente inserita in un occhio idoneo, è perfettamente tollerata e non comporta fenomeni
di rigetto; inoltre il materiale con cui è costruita è pressoché inalte-
20
rabile nell’arco di vita del paziente per cui essa è utilizzabile anche
in pazienti giovani.
Questa lente, una volta posizionata, rimane fissa entro l’occhio e
non richiede di essere pulita o sostituita; essa rimpiazza il cristallino naturale opacato (cataratta) e restituisce all’occhio una visione
pressoché naturale (a condizione che le altre strutture dell’occhio
siano sane).
Il potere ottico del cristallino artificiale viene calcolato sulla base
di alcuni esami strumentali. Questi, anche se ottenuti con grande
accuratezza, possono non essere estremamente precisi e quindi
è possibile che si renda necessario successivamente all’intervento l’uso di un leggero occhiale o per lontano o per vicino o per
ambedue le distanze.
Salvo poche eccezioni, tutti i pazienti sono idonei all’impianto di
un cristallino artificiale; sta però all’oculista decidere se e quando
utilizzarlo.
Questa chirurgia con lenti intraoculari è più invasiva della chirurgia
laser; essa infatti viene eseguita all’interno dell’occhio e ciò può
aumentare la possibilità di eventuali complicazioni per l’occhio;
è però anche vero che essa (in caso di difetti forti) è in grado di
dare una migliore qualità visiva ed una maggiore correzione delle
tecniche laser.
Tecnica del cristallino fachico o dei due cristallini
In questo caso la lentina intraoculare viene inserita nell’occhio
senza asportare il cristallino naturale. Questa tecnica viene generalmente riservata a pazienti di età inferiore ai 45 anni.
Questa chirurgia è particolarmente interessante perché permette
di correggere il difetto di vista presente mantenendo la funzionalità
del cristallino naturale, essenziale, come abbiamo detto, per la
visione per vicino e per la stabilità dell’occhio.
Offre inoltre il vantaggio di poter correggere miopie anche di 1415 diottrie con estrema precisione, fornendo una qualità visiva
molto buona (migliore, a parità di difetto corretto, di quella ottenibile con laser ad eccimeri).
Non solo: la correzione effettuata non è soggetta a regressione,
come talvolta avviene con il laser, in quanto la lente è in materiale
plastico inalterabile nel tempo.
Sono disponibili tre categorie di lentine intraoculari fachiche; esse
si differenziano in base a dove vengono collocate; la forma e le
caratteristiche dipendono dal sito intraoculare in cui vanno posi-
21
Esempio di cristallino fachico morbido
da camera anteriore con aggancio irideo per la correzione di forte miopia
Esempio di cristallino fachico morbido
da camera posteriore, posizionato proprio davanti al cristallino umano; corregge forti miopie
zionate, le dimensioni dalla grandezza dell’occhio e la correzione
dal difetto di vista che devono correggere.
Se si guarda l’occhio dall’esterno si incontra per prima la cornea,
segue lo spazio detto camera anteriore, l’iride che delimita la pupilla, la camera posteriore, il cristallino e, separata da quest’ultimo dal
corpo vitreo, la retina.
In base alla sede e alla modalità di fissazione si distinguono :
•lentine da camera anteriore che si appoggiano nell’angolo della
camera anteriore (in disuso);
•lentine da camera anteriore che si agganciano all’iride;
•lentine da camera posteriore che si collocano appena dietro all’iride e al davanti del cristallino umano.
Posizione del cristallino fachico da
camera anteriore ad aggancio irideo
all’interno dell’occhio per la correzione
di una forte miopia
Posizione del cristallino fachico da camera posteriore all’interno dell’occhio
per la correzione di forti miopie
22
Il cristallino fachico ad aggancio irideo,
che è in materiale pieghevole/morbido
viene inserito attraverso un’incisione
corneale molto piccola con una speciale pinza
Viene poi agganciato all’iride, centrandolo sulla pupilla
La microincisione viene chiusa con unodue punti di sutura, non sempre necessari, che vengono tolti dopo qualche giorno
23
Il cristallino fachico da camera posteriore viene inserito nell’occhio attraverso
un’incisione corneale molto piccola con
uno speciale iniettore
Viene poi posizionato delicatamente
dietro l’iride.
Ad intervento concluso non sono quasi
mai necessari punti di sutura; se applicati comunque vengono tolti dopo qualche
giorno
24
Alcune di queste lenti sono costruite in materiale rigido, altre in
materiale pieghevole; queste ultime sono introducibili attraverso
una piccola incisione, che per lo più non richiede punti di sutura;
le altre attraverso un’apertura più larga che richiede punti di sutura. Sia l’una che l’altra, una volta inserite, non vengono percepite
dal paziente.
La scelta della lente più idonea viene determinata dal chirurgo in
base alle caratteristiche dell’occhio oltre che in relazione all’esperienza operatoria.
Nei difetti estremi, cioè nella miopia superiore alle 15 diottrie, una
singola tecnica chirurgica o laser non può correggere da sola in
modo completo il difetto refrattivo, invece l’unione di due tecniche
può arrivare a ciò: si chiama tecnica bi-ottica. Prima si utilizza la
IOL fachica per correggere la gran parte del difetto e poi il laser ad
eccimeri per trattare il difetto residuo.
Sebbene la IOL fachica venga usata soprattutto per correggere forti miopie, essa può permettere anche la correzione dei forti
difetti astigmatici; si usa in tal caso una lente “torica”, che naturalmente deve essere posizionata in modo corretto, in relazione
all’asse dell’astigmatismo.
Inoltre, esistono in commercio anche lenti fachiche per correggere l’ipermetropia elevata; ma sono di uso limitato; un pò perchè
tale difetto è molto più raro della miopia, un pò perchè l’occhio
ipermetrope elevato è, spesso, di dimensioni ridotte, tali da non
permettere l’inserzione di una IOL fachica.
Nella maggioranza dei casi quando si programma di inserire una
di queste lenti è opportuno procedere all’esecuzione preventiva,
mediante un laser, in modo indolore, di un piccolo “foro” di passaggio a livello dell’iride (iridectomia) che facilita la circolazione dei
liquidi intraoculari.
Una delle caratteristiche importanti di questa chirurgia è rappresentata dalla reversibilità ad esempio la comparsa di alterazioni a
carico del cristallino o di altre strutture intraoculari può richiedere
la rimozione della lentina intraoculare, eseguibile con relativa facilità; caratteristica che unita all’estrema versatilità ne fanno una
valida alternativa laddove la chirurgia rifrattiva corneale con laser
ad eccimeri non possa essere applicata.
L’intervento è quasi sempre eseguibile in anestesia topica (solo
gocce anestetiche), altre volte con anestesia mediante iniezione;
25
è eseguito in ambulatorio ed il recupero di una vista sufficiente per
le comuni attività di tutti i giorni richiede alcuni giorni.
La relativa facilità di impianto e la possibilità di scelta tra i diversi
modelli di lentine nonché la grande esperienza chirurgica accumulata negli anni, fa si che questa chirurgia, pur essendo una
chirurgia intraoculare, presenti pochi e rari effetti collaterali.
Indicazioni alle iol fachiche
Una persona affetta da un difetto medio o forte di miopia, astigmatismo o ipermetropia che non tollera o non vuol portare l’occhiale o la lente a contatto e che non è idonea alla correzione con
laser ad eccimeri e necessita di una buona visione per ragioni di
lavoro, di rapporti sociali, di vita affettiva, di sport o di vita quotidiana in generale, deve prendere in considerazione l’impianto di
un cristallino artificiale per la correzione del proprio difetto.
L’intervento è consigliato soprattutto quando il difetto interessa un
solo occhio (mentre l’altro è normale) oppure quando esiste una
significativa differenza fra il difetto di un occhio e quello dell’altro;
l’operazione è utile perché elimina o riduce lo scompenso visivo
causato da tale differenza.
Le indicazioni alla IOL (lente intraoculare) fachica sono rigorose,
anche se vi possono essere leggere differenze tra chirurghi.
In linea di massima, esse sono da utilizzare quando la miopia è
stabile o soggetta a progressione lieve.
Il paziente deve avere un’età superiore ai 21anni, deve avere scarsa tolleranza o essere intollerante alle lenti a contatto ed
all’occhiale.
L’occhio, anche se miope, deve avere buone condizioni strutturali
e deve essere privo di patologie significative e senza alterazioni
che possano far temere complicanze oculari.
Gli esami clinici sull’occhio devono riscontrare spazi adeguati e
condizioni idonee.
Necessariamente bisogna valutare la situazione globale dell’apparato visivo del paziente con degli esami preoperatori, per evidenziare eventuali controindicazioni all’impianto di cristallino fachico ;
Le situazioni che impediscono l’impianto di un cristallino fachico sono: cataratta iniziale, storia di infiammazioni oculari, problemi di endotelio corneale, glaucoma,
anamnesi familiare di distacco di retina, danno oculare da dia-
26
bete e comunque ogni patologia oculare di una certa rilevanza.
Occorre considerare che in generale l’occhio miope elevato è comunque un occhio più fragile rispetto ad un occhio normale; la
sua fragilità consiste nel fatto che è più soggetto ad alterazioni
della retina (emorragie, fori, distacco), alla formazione di cataratta,
glaucoma, problemi vitreali ed altre patologie.
Sconsigliata è pure l’operazione a quei pazienti che dall’intervento
si aspettano la certezza di eliminare l’occhiale; infatti allo stato attuale delle conoscenze non è sempre possibile garantire la totale
eliminazione dell’occhiale.
Un’altra cosa da tenere presente, anche se può sembrare banale, è il fatto che un paziente solito a strofinarsi gli occhi non è un paziente ideale all’impianto di IOL fachica (IOL= Intra Ocular Lens cioè Lente Intra Oculare).
L’idoneità all’intervento deve essere accertata dal medico oculista
esperto in chirurgia refrattiva dopo un’accurata visita oculistica,
che comprenda tutti gli esami necessari a fare una completa valutazione dell’occhio. Come in ogni chirurgia, occorre che l’operazione sia eseguita da un chirurgo esperto e buon conoscitore
della materia.
La sostituzione del cristallino o tecnica del cristallino pseudofachico
Per la correzione dei difetti rifrattivi, si può anche sostituire il cristallino naturale con una lentina intraoculare di adeguato potere.
Questo intervento si avvale oramai di tutta l’esperienza e di tutti i
miglioramenti approntati alla chirurgia della cataratta: i due interventi sono infatti identici, la diversità è nel cristallino: nell’intervento di cataratta si toglie un cristallino opaco (=cataratta) che non fa
più passare la luce; invece, nel caso dei difetti refrattivi di elevata
entità, miopici o ipermetropici, il cristallino viene tolto quando è
trasparente o quando inizia a perdere trasparenza per sostituirlo
con una lentina che corregga il difetto di vista presente.
Questa metodica comporta la perdita della capacità accomodativa del cristallino, che nei soggetti giovani serve per la messa a
fuoco per vicino o per lontano; per cui questo intervento è indicato
soprattutto per pazienti di età superiore ai 45 anni quando cioè la
fisiologica capacità di mettere a fuoco si va comunque riducendo.
Per sopperire a questo problema si può impiantare un cristallino
multifocale, in grado di dare visione da lontano e da vicino; in tal
modo si elimina o riduce la necessità di occhiali; per cui anche il
problema della presbiopia viene risolto.
27
Esempio di cristallino artificiale pseudofachico cioè che viene inserito
dopo aver rimosso il cristallino umano, opaco o trasparente; può correggere anche l’astigmatismo
Le lenti multifocali sono fatte dello
stesso materiale degli altri cristallini
artificiali ma hanno un disegno particolare della lente che consente loro
di fornire questo risultato.
In questo modo si può offrire una risoluzione completa del problema visivo
a molti soggetti, che presentando un
difetto refrattivo possono eliminare in
un solo colpo sia gli occhiali per lontano che quelli per vicino.
Purtroppo questi cristallini multifocali non sempre possono essere usati
nei miopi forti perché non sono sempre disponibili.
Nel caso invece si inserisca una lente
monofocale occorre un occhiale per
lettura.
Indicazioni alla sostituzione del cristallino
•età preferibilmente superiore ai 45 anni
•assenza di importanti patologie dell’occhio o di alterazioni che
possono predisporre a complicazioni (rottura di retina, ecc.)
•difetto refrattivo elevato non correggibile con il laser ad eccimeri o
non indicato alla correzione con lente fachica.
•iniziale cataratta o predisposizione alla cataratta.
Due esempi di cristallini multifocali; essi permettono una buona visione sia da
lontano che da vicino, eliminando o diminuendo l’uso dell’occhiale
28
Questa chirurgia sia che venga fatta aggiungendo un cristallino artificiale, sia che avvenga sostituendo il cristallino umano con uno
artificiale richiede di controllare l’occhio nel tempo, in modo tale
da verificare il mantenimento del buono stato di salute e di visione
dell’occhio così operato; ciò sebbene le nuove generazioni di lenti
intraoculari abbiano ormai bassissime complicazioni ed un’ottima
tolleranza e costituiscano pertanto un’alternativa più che valida
per tutte quelle persone la cui qualità della vita è compromessa
da occhiali pesanti e poco funzionali o dall’uso di lenti a contatto
poco o mal tollerate.
Per i miopi forti, soprattutto se operati, una visita oculistica all’anno è importante e necessaria a prevenire problemi
agli occhi.
29
Il laser a femtosecondi
nella chirurgia della cataratta e
nella sostituzione del cristallino
Da oltre vent’anni, la tecnica più utilizzata e che fornisce i migliori
risultati per l’intervento di cataratta ed in generale di sostituzione
del cristallino umano con uno artificiale è la facoemulsificazione:
una sottile punta metallica, messa opportunamente a contatto
con la parte più densa della cataratta, vibrando a velocità ultrasonica, la frammenta e poi un sistema adeguato di lavaggio/aspirazione effettua la rimozione dei frammenti.
La scienza è in continua evoluzione e progressione ed in particolare la chirurgia della cataratta continua ad avere perfezionamenti
nelle tecniche e negli strumenti utilizzati; il miglioramento dei facoemulsificatori e delle lenti intraoculari consente oggi un decorso
postoperatorio semplice con una guarigione veloce ed un ottimo
recupero funzionale dell’occhio operato.
Ora c’è anche un altro metodo, per facilitare la rimozione del cristallino.. un metodo completamente nuovo che utilizza un laser a
femtosecondi per “rompere” in condizioni di sicurezza il materiale costitutivo del cristallino naturale trasparente od opacato che esso sia.
Ma vediamo come si svolge l’intervento di facoemulsificazione e
quali sono i vantaggi derivanti dall’uso del laser.
Nella chirurgia della cataratta come solitamente viene svolta oggi con
facoemulsificazione esistono diversi passaggi o steps chirurgici.
Si parte con l’incisione corneale con bisturi per penetrare all’interno del bulbo poi si procede con l’apertura dell’ involucro anteriore
della cataratta con un ago per arrivare alle porzioni opache interne
del cristallino (nucleo centrale della cataratta), quindi si frantuma il
nucleo stesso con la punta ad ultrasuoni; i frammenti poi vengono
aspirati con un sistema di irrigazione ed aspirazione prima di introdurre il cristallino artificiale nel sacco capsulare.
Il laser a femtosecondi agisce in varie fasi dell’operazione; innanzi
tutto esegue il taglio corneale monitorando la sua estensione e
profondità, consente anche il taglio dell’involucro anteriore (cap-
30
sulotomia ) per il raggiungimento della porzione centrale dura della cataratta ( nucleo ) e come ultimo passaggio, di frantumare
la cataratta per la successiva aspirazione. Il tutto senza uso dei
bisturi o aghi o altri strumenti taglienti.
La frantumazione della cataratta con laser a femtosecondi riduce (ma
non elimina ancora del tutto) l’utilizzo della frammentazione classica
La fase con il laser a femtosecondi: il
chirurgo da al tecnico laser le indicazioni per una corretta programmazione
laser in funzione del caso clinico. É un
tempo chirurgico non sterile
Il raggio laser esegue l’incisione dell’involucro anteriore della cataratta (la
capsulotomia) in modo molto preciso
ed accurato, divide il nucleo della cataratta (la parte più dura ed opaca) in
quadranti e lo prepara alla rimozione
con il sistema ad ultrasuoni della facoemulsificazione
Il cristallino morbido viene inserito attraverso una piccola incisione grazie ad un
sistema ad iniezione e viene posizionato
dentro il “sacco capsulare”, cioè dentro
l’involucro della preesistente cataratta
31
fatta con la sonda ad ultrasuoni che, comunque, allo stato attuale della chirurgia con femtolaser è ancora necessaria; poter usare il laser è
comunque già un grande ed importante vantaggio perché minore è
la manipolazione meccanica all’interno dell’occhio, minore è il rischio
che le strutture bulbari possano soffrire per l’intervento.
Il vantaggio nell’utilizzo del laser in altri passaggi chirurgici
dell’operazione è sicuramente la precisione del taglio, la sua
prevedibilità, la sua riproducibilità, la maggior possibilità di pianificazione, soprattutto in funzione dell’impianto di lenti multifocali e accomodative.
Il laser a femtosecondi permette di eseguire l’intervento di cataratta con maggior velocità e sicurezza, ma soprattutto con maggior
precisione in alcune importanti fasi chirurgiche; ed è dimostrato
che comporta inoltre un minor trauma dei tessuti oculari.
In questa tecnologia, come in ogni atto chirurgico, la precisione
del laser sostituisce e sempre più sostituirà l’atto chirurgico attualmente fatto con i taglienti (aghi, bisturi, pinze).
I vantaggi del laser a femtosecondi nella chirurgia del cristallino
•Intervento senza lame, bisturi o aghi
•Sostituisce alcune procedure operatorie dipendenti dall’abilità del
chirurgo con altre controllate dal computer del laser
•L’accuratezza, la precisione, la prevedibilità del laser è superiore
alla microchirurgia eseguita manualmente
•La “luce laser” è più delicata rispetto alla tecnica chirurgica standard di facoemulsificazione a ultrasuoni eseguita di routine oggi
(con risultati più che ottimi).
Svantaggi
•Il laser a femtosecondi è di ausilio solo nella prima parte dell’intervento; quindi una parte dell’operazione è ancora chirurgica, sebbene senza uso di strumenti taglienti.
•Costi e manutenzione maggiori che nella chirurgia standard
•Attualmente la facoemulsificazione rimane la tecnica di scelta per
la rimozione della cataratta ma il laser costituisce un importante
strumento che semplifica la sua esecuzione.
Gli esami preoperatori
Oltre a quelli che normalmente vengono eseguiti durante una visita oculistica, alcuni esami sono particolarmente importanti e servono a stabilire l’idoneità dell’occhio all’intervento di impianto di
cristallino in particolare di quello fachico.
32
OCT da camera anteriore: l’occhio è idoneo all’inserimento di un
cristallino fachico in quanto ha ampi spazi per il suo posizionamento
OCT da camera anteriore: l’occhio non è idoneo all’inserimento di
un cristallino fachico: si notano i ridotti spazi interni all’occhio
•OCT da camera anteriore: consente di prendere tutte le misure
utili e necessarie a valutare se all’interno dell’occhio c’è uno spazio sufficiente per il cristallino ed offre indicazioni sulla sede più
appropriata per posizionarlo.
•OCT della retina: consente di esaminare la parte centrale della
retina (macula) e quindi fornisce importanti informazioni su quella
che sarà l’entità e la qualità del recupero visivo ottenibile con l’intervento.
•Endotelioscopia: serve a valutare le condizioni dello strato più
interno della cornea cioè di quello che sarà più in vicinanza al cristallino artificiale fachico.
Qualora l’endotelio mostri una scarsa vitalità può essere controin-
33
OCT della retina permette di individuare micro alterazioni della
zona centrale della retina (macula)
dicato l’intervento. Questo esame è molto importante anche negli anni seguenti all’intervento e va ripetuto almeno una volta
all’anno; esso è un buon indice della compatibilità del cristallino
con i tessuti oculari.
•Topografia corneale: serve a fare una precisa mappatura della
cornea; se si riscontrano delle anomalie importanti, l’intervento
può essere controindicato.
•Pupillometria: serve a misurare il diametro della pupilla: se la
pupilla è molto ampia può essere sconsigliata l’operazione.
Endoteliometria: le cellule endoteliali,
che ricoprono la superficie posteriore
della cornea, devono essere di forma
regolare e di dimensioni adeguate affinchè l’occhio possa essere ritenuto
idoneo all’impianto di un cristallino artificiale fachico
34
Esempio di topografia corneale
Pupillometria: nell’immagine una pupilla molto ampia
Tre semplici regole per ottenere un buon risultato con l’impianto di un cristallino artificiale:
1) Idoneità dell’occhio all’intervento: una accurata e precisa visita consente attraverso una serie di esami di valutare se l’occhio è idoneo all’intervento.
2) Un chirurgo esperto e competente in chirurgia è di grande importanza per utilizzare nel migliore dei modi le informazioni ottenute nella visita
preoperatoria e per prevenire le complicazioni.
3) Corretta informazione: il paziente deve essere ben informato su vantaggi e svantaggi, limiti e risultati dell’intervento e le sue aspettative devono essere congrue con quello che l’operazione può offrirgli.
35
In preparazione
all’intervento chirurgico
Tre-quattro giorni prima dell’intervento occorre sospendere l’uso delle lenti a contatto morbide nell’occhio da operare; il trucco
alle palpebre invece va arrestato almeno tre giorni prima; occorre
inoltre sospendere eventuali terapie locali a base di colliri, pomate
ecc. ed iniziare quella prescritta dal chirurgo.
Prima di uscire di casa per l’intervento lavare il viso e le palpebre
con sapone; utile è anche munirsi di un paio di occhiali da sole da
utilizzare dopo l’operazione.
Anestesia per l’intervento
L’operazione è un intervento di microchirurgia molto delicato e
preciso che richiede molta competenza ed esperienza; esso deve
essere sempre eseguito con l’aiuto di un microscopio operatorio.
L’intervento dura quindici-venti minuti ed è indolore quale che sia
l’anestesia.
L’anestesia può essere totale o locale o topica; la più usata attualmente è quella topica.
Anestesia mediante colliri anestetici: è quella più gradita dai
pazienti e quella più usata dai chirurghi più esperti; con questa
procedura si evitano le iniezioni intorno all’occhio pur potendo
eseguire l’operazione in maniera indolore. Non solo, ma il paziente comincia a vedere, anche se in maniera non precisa, già alcuni
minuti dopo l’operazione; inoltre egli non necessita di bendaggio
per cui può lasciare l’ambulatorio chirurgico con l’occhio protetto
solo da un paio di occhiali da sole.
Anestesia locale il chirurgo inietta un anestetico nella regione
circostante all’occhio; questo ottiene vari risultati: evita al paziente ogni dolore durante l’intervento, inoltre impedisce i movimenti
dell’occhio e la chiusura delle palpebre; consente quindi al chi-
36
rurgo di operare quasi come se il paziente fosse addormentato.
Anestesia totale il medico anestesista addormenta completamente il
paziente,Viene raramente utilizzata.
Le lenti a contatto vanno tolte 3-4
giorni prima dell’intervento
I progressi fatti recentemente nella chirurgia oculare consentono di eseguire,
nella maggioranza dei casi, l’intervento in anestesia topica, cioè con colliri, senza dare dei punti ed in maniera
ambulatoriale. Quando durante l’operazione vengono applicati dei punti di
sutura essi vanno quasi sempre rimossi; la manovra è semplice ed indolore e
viene eseguita in ambulatorio.
37
L’INTERVENTO
Innanzitutto si instillano colliri anestetici e antibiotici, il paziente
viene poi condotto in una sala operatoria sterile, viene disteso
su un lettino; l’area circostante l’occhio viene detersa con prodotti disinfettanti e poi viene delimitata con un telino sterile; viene eseguita una piccola incisione nell’occhio al limite tra la zona
trasparente e quella bianca (cioè tra cornea e sclera) e poi viene
introdotta una sostanza densa e viscosa (chiamata viscoelastica)
e quindi il cristallino artificiale; esso viene posizionato, a seconda
del modello, nella sede prestabilita; viene quindi rimossa la sostanza viscoelastica (che è servita a formare spazi e proteggere
le strutture interne dell’occhio durante le manovre necessarie per
posizionare il cristallino); vengono quindi applicati, ma non sempre, uno o più punti di sutura in relazione all’ampiezza dell’incisione effettuata e quindi il paziente viene fatto alzare e condotto in
un’area post-operatoria. Quando durante l’operazione vengono
applicati dei punti di sutura essi vanno quasi sempre rimossi; la
manovra è semplice ed indolore e viene eseguita in ambulatorio.
I progressi fatti recentemente nella chirurgia oculare consentono
di eseguire, nella maggioranza dei casi, l’intervento in anestesia
topica senza dare dei punti ed in maniera ambulatoriale.
Il chirurgo con la
sua equipe durante un intervento di
impianto di cristallino artificiale
38
INTERVENTO IN AMBULATORIO
Il Day Surgery del Centro Ambrosiano Oftalmico è nato e quindi organizzato ed attrezzato per eseguire la chirurgia dell’occhio
in maniera ambulatoriale; il paziente si reca al Centro il mattino
dell’operazione, riceve la necessaria preparazione, viene operato
e poi va a casa a fine mattina.
Gli interventi laser sull’occhio non richiedono ricovero in quanto
sono interventi che riguardano un piccolo organo quasi indipendente dal resto dell’organismo; inoltre sono interventi che non
alterano le condizioni fisiche generali del paziente anche perché
sono di breve durata non richiedono anestesie profonde, ma solo
l’instillazione di gocce anestetiche.
L’intervento avviene con l’assistenza di un anestesista e
l’ambiente è dotato degli strumenti necessari ad assistere il paziente sia durante che dopo l’intervento; inoltre la sala operatoria è
attrezzata con le più recenti apparecchiature per la moderna
chirurgia oftalmica.
Premesso che le attuali tecniche chirurgiche sono già per conto
loro più sicure e più precise di quelle utilizzate fino a pochi anni
or sono, la chirurgia oftalmica eseguita in ambulatorio presenta,
rispetto a quella eseguita in ospedale, parecchi vantaggi:
•la sala chirurgica e le sale complementari (sale d’attesa, sala postoperatoria) sono attrezzate per le specifiche esigenze dell’oculista e del paziente oftalmico;
•il paziente viene assistito da personale specificamente educato e
preparato alla chirurgia oftalmica; esso quindi ha una competenza
specialistica maggiore e si occupa meglio del paziente;
•l’utilizzazione sempre dello stesso personale permette di ottenere
una sua migliore conoscenza e familiarità con le strumentazioni e
quindi un miglior uso delle stesse;
•il paziente evita il ricovero, elemento questo che comporta sempre una certa ansia e preoccupazione (a nessuno piace andare in
ospedale... anche perché spesso proprio in ospedale si prendono
delle malattie...);
39
•il paziente può essere mobilizzato subito, può cioè alzarsi, camminare etc;
•il paziente può avere la compagnia e l’assistenza dei suoi familiari per cui egli si trova in un’atmosfera rilassante prima e dopo
l’intervento; ciò riduce il suo stato di ansia e di tensione per cui
egli affronta con maggior tranquillità l’operazione con indubbi effetti positivi sul risultato finale; tutto
ciò permette anche di utilizzare una
minor quantità di farmaci sedativi ed
anestetici.
Dopo l’operazione il paziente viene
trattenuto al centro per una mezz’ora circa e poi, dopo un adeguato
controllo sanitario, se abita vicino
alla struttura chirurgica, viene inviato a casa (accompagnato da un
familiare); egli quindi può contare
sull’assistenza di un parente o di un
amico e sul proprio ambiente domestico evitando così la fredda ed
impersonale struttura ospedaliera.
A casa non è richiesta una particolare assistenza generale, solo la compagnia di qualcuno.
Se invece abita lontano (a più di
un’ora e mezza dalla struttura chirurgica) è bene che rimanga a dorPrima di essere dimesso il paziente mire per la prima notte in un alberviene controllato con il microscopio a go nelle vicinanze dell’ambulatorio
chirurgico.
lampada a fessura
40
INCONVENIENTI, RISCHI E COMPLICANZE
DELL’IMPIANTO DI CRISTALLINO ARTIFICIALE
I difetti medi e forti di miopia, astigmatismo ed ipermetropia, che
fino a pochi anni fa potevano essere corretti solo con occhiali o lenti
a contatto, possono ora trovare una valida alternativa terapeutica
trattamento effettuato con cristallini artificiali (lenti intraoculari).
La chirurgia rifrattiva trova le applicazioni più vantaggiose quando,
escluso il semplice desiderio estetico di non portare una correzione ottica, esistono condizioni oculari ed ambientali che impediscono l’utilizzazione al meglio della capacità visiva.
L’accurata selezione delle caratteristiche cliniche e dei motivi che
conducono all’intervento, nonché al tipo di intervento, è resa necessaria dalla considerazione che l’atto chirurgico comporta la
possibilità del verificarsi di complicazioni, modificazioni secondarie o effetti indesiderati possibili in tutti gli interventi chirurgici.
Va inoltre rilevato che ogni atto di chirurgia rifrattiva, quale che sia
la tecnica adoperata, si rivolge alla risoluzione delle sole caratteristiche ottiche, ma non modifica quelle patologiche che possono
essere associate al difetto di vista.
In altre parole, ad esempio, un miope con alterazioni retiniche che
compromettono parte della sua funzionalità visiva non può sperare di vedere risolto questo problema da un intervento chirurgico a
scopo rifrattivo, né esso può costituire una “assicurazione” verso
complicanze successive o verso possibili progressioni future della
miopia. L’intervento potrà, però, ragionevolmente mirare ad una
riduzione del potere dell’occhiale o alla sua completa eliminazione
con diminuzione dei problemi che ad essi si accompagnano.
Pertanto, per non andare incontro ad errori ed incomprensioni sui
programmi prefissi e sui risultati raggiunti, è indispensabile che il
paziente venga informato in modo esauriente dal medico, cosìcchè il suo consenso all’intervento sia motivato e convinto.
Le tecniche con cristallino artificiale sono tecniche chirurgiche che
agiscono dentro all’occhio, sono quindi più invasive di quelle laser
41
ed espongono, quindi, l’occhio a qualche rischio supplementare
(indicativamente gli stessi degli altri interventi intraoculari come ad
esempio quello di cataratta) però consentono di correggere miopie più elevate e forniscono a parità di miopia trattata, una qualità
di vista migliore di quella con il laser.
Dal punto di vista rifrattivo o della qualità visiva si può avere:
•Abbagliamenti, fotofobia, fluttuazioni visive, aloni, immagini sdoppiate, soprattutto in condizioni di dilatazione pupillare, cioè in visione notturna; essi sono tanto più frequenti tanto più il difetto
iniziale è forte e quanto più la pupilla ha tendenza a dilatarsi in
presenza di scarsa luce o al buio. In pazienti con pupilla molto
ampia e/o affetti da difetti importanti tali disturbi possono rendere
difficoltosa la guida notturna.
•Una correzione rifrattiva inferiore a quella prevista: è l’inconveniente più comune e più frequente; esso comporta comunque una
considerevole riduzione del difetto e delle distorsioni provocate
dall’occhiale e quindi un miglioramento della funzione visiva non
corretta; talvolta rimane necessario l’uso dell’occhiale, almeno alcune ore al giorno.
•La possibilità che il difetto non venga corretto del tutto aumenta
con l’aumentare del difetto stesso ed è più frequente quando si
cerca di correggere più di un difetto insieme (miopia + astigmatismo, ipermetropia + astigmatismo etc). Quando il risultato rifrattivo desiderato non viene ottenuto è possibile un ulteriore intervento correttivo con laser ad eccimeri per “rifinire” il risultato; esso va
eseguito dopo alcune settimane o mesi dalla prima procedura.
•Possibile è pure una correzione superiore al necessario; questa
è più rara e comporta ancora l’uso dell’occhiale o la necessità di
intervento laser correttivo.
•Ritorno del difetto negli anni successivi: la miopia è talora un difetto che tende a progredire con il tempo e l’intervento non è in grado di arrestare l’evoluzione del difetto e/o delle relative alterazioni
retiniche e delle altre problematiche associate. Un moderato ritorno della miopia è quindi possibile ma , trattandosi generalmente di difetti lievi, è possibile correggerlo con il laser ad eccimeri.
•Uso di occhiali: qualora l’impianto di cristallino artificiale sia in grado di eliminare l’uso dell’occhiale per lontano occorre ricordare
che dai 40 anni in avanti circa inizia la presbiopia e che quindi
occorre un occhiale per vicino (scrittura, lettura etc).
La maggioranza dei disturbi che accompagnano le prime fasi
42
postoperatorie tendono poi a ridursi progressivamente con il passare del tempo; in una percentuale ridotta di casi possono rimanere a permanenza.
Quindi se esistono danni alla retina o sul nervo ottico o altrove, la
visione potrà essere imperfetta malgrado la corretta esecuzione
dell’intervento e l’inserimento del cristallino artificiale.
Con l’impianto di cristallino il paziente avrà all’incirca la stessa acuità visiva che aveva prima con l’occhiale o con la lente a contatto
(ora però senza di queste o con una correzione molto più lieve).
43
COMPLICANZE
L’impianto di cristallino artificiale è un intervento chirurgico delicato ma generalmente sicuro. Comunque, come qualsiasi altro
intervento, non è privo di rischi e il suo successo non può essere
garantito in quanto possono intervenire condizioni che potrebbero
avere ripercussioni negative sulle condizioni finali della vista.
Fattori estranei alla mano del chirurgo ed alla precisione del cristallino artificiale e dell’intervento possono influenzare l’intervento, la guarigione e quindi il risultato; sebbene queste lenti siano
state studiate in modo da essere biologicamente inerti e siano
ottimamente tollerate, è possibile, anche se raro, il verificarsi di
complicanze.
Alcuni possibili inconvenienti o complicanze successivi all’intervento sono:
•Sensazione di fastidio o dolore più o meno accentuati.
•Incompleta chiusura della ferita chirurgica.
•Innalzamento della pressione intraoculare.
•Infiammazione della parte anteriore o posteriore dell’occhio.
•Abbassamento della palpebra superiore.
•Deficit muscolare dell’occhio.
•Arrossamento dell’occhio.
•Ematoma alla congiuntiva o alla palpebra.
•Percezione di mosche volanti, sensibilizzazione accresciuta alla
luce, sdoppiamento della vista.
•Emorragie: che generalmente vengono riassorbite spontaneamente senza conseguenze visive; altre volte le emorragie sono
più gravi e possono comportare riduzione permanente della vista.
•Alterazioni temporanee o permanenti della cornea con possibilità
di opacità corneale.
•Opacità del cristallino naturale, in rari casi con evoluzione in cataratta.
•Irregolarità della pupilla.
•Distacco di retina o peggioramento delle alterazioni retiniche preesistenti.
44
•Infezione: è un rischio estremamente raro ma possibile; nei casi
più gravi esse possono condurre anche a gravi ripercussioni sulla
vista.
•Talvolta anche nel caso sia già stato programmato l’impianto della
lente intraoculare, si possono verificare condizioni intraoperatorie
che rendono non indicato o non possibile l’uso del cristallino artificiale; la decisione finale può essere presa solamente dal chirurgo
al momento dell’intervento.
•L’operazione talvolta comporta l’insorgenza di astigmatismo; in
caso di preesistente astigmatismo è possibile programmarne la
correzione anche se essa non è sempre facilmente ottenibile.
•In alcuni casi, nell’immediato periodo postoperatorio o dopo mesi
o anni, potrà essere necessario dover rimuovere e sostituire la
lente impiantata oppure di doverla riposizionare.
In alcune delle suddette complicanze , che comunque si verificano raramente, è possibile che l’occhio abbia conseguenze che
possono ridurre in maniera permanente l’acuità visiva.
Fra le complicazioni postoperatorie alcune sono controllabili con
terapie mediche ed è pertanto di importanza basilare seguire le
prescrizioni del chirurgo; altre possono essere permanenti o rendere necessario un successivo intervento (estrazione di cataratta,
trapianto di cornea, distacco di retina).
Il recupero visivo è legato, oltre che alla corretta conduzione
dell’intervento, alle condizioni anatomiche e funzionali preoperatorie dell’occhio.
45
PRECAUZIONI E PRESCRIZIONI
DOPO L’INTERVENTO
Le cure
Prima di lasciare il centro chirurgico viene consegnato un foglio con
le istruzioni dei farmaci da utilizzare.
Il paziente deve iniziare le cure
dopo un paio d’ore dall’intervento, deve cioè iniziare a prendere le
pillole e i colliri prescritti dal chirurgo.
Il paziente non deve mai sospendere
le cure (colliri o pillole) a meno che sia
il chirurgo a dirlo; esse aiutano l’ocModalità di applicazione del collirio: chio operato a guarire meglio ed a
con le dita di una mano si abbassa la prevenire complicazioni.
palpebra e con l’altra mano si instilla Per applicare i colliri (per le pomate
una goccia di collirio
la procedura è uguale) nell’occhio
operato, il paziente deve sedersi su una sedia (in alternativa può
stare sdraiato a letto), deve aprire bene ambedue gli occhi e
guardare verso il soffitto; poi deve abbassare con l’indice della
mano sinistra la palpebra inferiore; in tal maniera fra l’occhio e
la palpebra si forma una specie di coppa che serve a ricevere
le gocce di collirio medicinale; qui con la mano destra vanno
instillate 1-2 gocce del prodotto. Il paziente deve poi chiudere
le palpebre (senza stringerle) e attendere per qualche secondo
l’assorbimento del prodotto.
Quando i colliri prescritti sono più di uno essi vanno applicati uno
di seguito all’altro a distanza di qualche minuto.
E’ bene che almeno nei primi 2-3 giorni dopo l’intervento sia un
familiare ad instillare i colliri.
Durante l’applicazione del collirio occorre prestare attenzione a
non esercitare pressioni nell’occhio appena operato.
46
Le precauzioni
L’occhio operato viene raramente bendato; il più delle volte viene
protetto con un paio di occhiali da sole che hanno lo scopo di
riparare l’occhio dalla luce, dall’aria, dalla polvere e soprattutto
da eventuali traumi; gli occhiali da sole non occorre che siano
molto scuri, ma vanno tenuti durante tutta la giornata, quindi
anche in casa, per almeno una settimana; in casa, possono anche essere chiari (il paziente che si appresta ad affrontare l’intervento di cataratta si munisca di un occhiale appropriato).
Durante la notte invece l’occhio, per la prima settimana, va
protetto con una “conchiglia” in plastica che in genere viene
fornita alla dimissione; la conchiglia va tenuta in sede con due o
tre cerotti; essa serve ad evitare involontari traumi all’occhio ed a
proteggere contro strofinamenti, sempre possibili nel sonno.
Una o due volte al giorno le palpebre dell’occhio operato vanno
delicatamente pulite con un fazzolettino detergente o con un po’
di cotone bollito; chi esegue tale manovra deve evitare pressioni sul bulbo oculare e comunque sulla parte operata.
Nel periodo successivo all’intervento il paziente deve inoltre usare
alcune altre attenzioni:
•non si deve assolutamente strofinare l’occhio operato (per
almeno un mese); è opportuno evitare gli strofinamenti, soprattutto se pesanti, anche nei mesi successivi.
•Non si deve inoltre fare sforzi fisici eccessivi (per i primi 2-3
giorni); per esempio non si devono sollevare pesi superiori ai dieci
chilogrammi, non prendere in braccio bambini ecc.
•L’uso di macchinari o di strumenti pericolosi è sconsigliato per un
periodo di almeno una settimana.
•Non dormire con la faccia rivolta verso il cuscino (per almeno due
settimane); si può però dormire dal lato dell’occhio operato purché questo sia adeguatamente protetto con la conchiglia di plastica che viene fornita.
•Da evitare sono pure gli ambienti con prodotti irritanti (ambienti
con gas chimici, locali fumosi, posti polverosi ecc.); per qualche
giorno evitare pure che shampoo e sapone entrino nell’occhio
operato (la doccia può essere fatta fin dal giorno dopo, tenendo
gli occhi chiusi quando si usa lo shampoo).
47
•Nelle prime due-tre settimane seguenti all’intervento non fare bagni in piscina o al mare (a meno che non si usi una maschera), non
truccare gli occhi, non esporsi a prodotti spruzzati da bombolette
spray, etc..
•L’attività sportiva leggera (corsa, ginnastica, ecc.) può essere ripresa anche dopo 3-4 giorni; per fare sport più pesanti attendere
4-6 settimane.
•Nelle prime settimane è preferibile non esporsi a lungo alla luce
intensa del sole specialmente in alta montagna o al mare senza
un’adeguata protezione con occhiali scuri dotati di filtro contro i
raggi ultravioletti; un occhiale da sole di buona marca è sufficiente
a tale scopo.
Cosa si puo’ fare dopo l’intervento
Il decorso postoperatorio non è fatto però solo di divieti; il paziente fin dai primi giorni può fare molte cose, per esempio:
•fin dal giorno dell’operazione può, con l’occhio non operato, leggere, scrivere, guardare la televisione ecc.. (in tal caso la visione dell’occhio operato è preferibile che sia esclusa applicando
un pezzo di nastro adesivo sulla superficie posteriore della lente
dell’occhiale).
•già il giorno dopo l’intervento può lavarsi regolarmente il
viso, fare la doccia, la barba, facendo però attenzione a non
strofinare l’occhio operato ed a non esercitare pressioni; è preferibile se durante la doccia l’occhio operato viene tenuto chiuso.
•L’asciugacapelli può essere adoperato purché il getto di aria calda
non venga diretto verso l’occhio operato; le signore possono andare dal parrucchiere già 2-3 giorni dopo l’operazione.
•La barba può essere fatta fin dal giorno seguente all’operazione.
•I rapporti sessuali sono permessi già 2-3 giorni dopo l’intervento.
•L’uso del computer, della televisione può iniziare uno-due
giorni dopo l’intervento se il paziente si sente di farlo; la
guida 3-4 giorni dopo.
•
In caso di dubbi sulle modalità della terapia da seguire o
sull’andamento del decorso postoperatorio il paziente
deve contattare uno dei componenti dell’èquipe chirurgica.
Altre informazioni
Nei giorni seguenti all’operazione l’occhio appare più o meno
“rosso” e moderatamente dolente; c’è inoltre una certa sensa-
48
zione di corpo estraneo (dovuta ad eventuali punti ed al taglio
praticato) ed un certo fastidio alla luce; il giorno dell’intervento è
facile che l’occhio veda rosso; tutti questi sintomi sono normali e
non devono preoccupare il paziente.
L’occhio operato percepisce i colori in maniera più brillante e più
viva di un occhio sano e ciò vale soprattutto per il blu; talvolta
inoltre vede le luci un po’ allungate e con degli aloni intorno.
Nei primi giorni successivi all’intervento la visione dell’occhio operato è talvolta molto chiara e limpida, talvolta invece è torbida e occorre attendere qualche giorno perché
raggiunga livelli migliori; in questo periodo occorre avere un
po’ di pazienza; la guarigione completa avviene di norma entro
qualche settimana (dipende dal tipo di intervento eseguito).
Ricordare che l’entità di visione recuperabile con l’intervento, oltre che dalla corretta esecuzione dell’operazione, dipende molto
dalle preesistenti condizioni dell’occhio, in particolare della retina
e del nervo ottico.
La prescrizione definitiva dell’occhiale per l’occhio operato, se richiesta e necessaria, viene fatta dopo qualche settimana dall’intervento; nella maggior parte dei casi già dopo 4-5 giorni però è
possibile prescrivere un occhiale provvisorio.
Per concludere il paziente deve ricordarsi che anche a guarigione
avvenuta l’occhio va periodicamente controllato dall’oculista una volta all’anno; nei mesi e negli anni successivi all’intervento egli deve quindi sottoporsi ad alcuni periodici controlli
che vengono progressivamente diradati; l’insorgenza di problemi
è rara e nella gran parte dei casi essi, quando vengono diagnosticati in tempo, possono essere risolti facilmente.
49
CONCLUSIONI
L’oculista degli anni 2000 e seguenti può correggere con ottimi
risultati difetti lievi e medi di miopia, ipermetropia e astigmatismo
con il laser ad eccimeri; i difetti forti, o comunque quelli non correggibili con laser ad eccimeri ,invece possono essere corretti
con l’impianto di un cristallino artificiale:; questo può offrire la visione senza l’impedimento di occhiali e senza l’obbligo di lenti a
contatto.
SERVIZIO URGENZE
In orario di ufficio (10.00-12.15/13.15-18.30) chiamare lo studio
di Piazza Repubblica 21 al numero 02-6361191 e comunicare il
motivo dell’urgenza.
Solo per i pazienti operati degli ultimi tre giorni e solo in
caso di vera necessità esiste un servizio di reperibilità; esso
è operante negli orari di chiusura dell’ufficio (se possibile, evitare
le chiamate notturne).
Chiamare il numero telefonico indicato nel foglio di terapia che
viene dato alla dimissione; è il numero di un telefono cellulare, in
caso di difficoltà ripetere la chiamata o inviare un sms o lasciare il
messaggio in segreteria telefonica dicendo chiaramente e lentamente nome e cognome e numero di telefono (ripetere due volte
il numero telefonico).
Per appuntamenti, informazioni o esigenze di normale amministrazione, chiamare in giorni feriali ed in orario di ufficio lo studio
di Piazza Repubblica 21, preferibilmente al mattino, al seguente
numero: 02-6361191.
50
DOMANDE E RISPOSTE
Quesiti che il paziente pone con maggiore frequenza prima di un intervento di impianto di cristallino artificiale.
1. Si parla tanto degli interventi con il laser ad eccimeri per
correggere la miopia, l’astigmatismo e l’ipermetropia, di
che cosa si tratta?
La miopia lieve e media può essere trattata con ottimi risultati;
nella miopia lieve si usa la PRK, nella miopia media, ma anche
in quella lieve, la LASIK. Anche l’astigmatismo e l’ipermetropia si
prestano bene ad essere corrette con una PRK o con una LASIK.
Nei difetti forti o quando il laser ad eccimeri è controindicato si
può correggere il difetto con l’impianto di un cristallino artificiale.
2. Cos’è un cristallino artificiale?
Un cristallino artificiale o lente intraoculare o IOL è un sottile dischetto di plastica che si introduce nell’occhio con un’ operazione
e serve per correggere soprattutto la miopia forte e talvolta l’astigmatismo e l’ipermetropia. Può essere rigido o morbido; quest’ultimo può essere piegato ed inserito attraverso un’incisione molto
piccola che nella maggioranza dei casi non richiede punti di sutura.
Può essere inserito senza togliere quello naturale (tecnica dei due
cristallini) o sostituendo quello umano.
3. Dopo l’intervento con impianto di cristallino artificiale si
possono abolire completamente gli occhiali?
Nessuna tecnica e nessun chirurgo può garantire con certezza
la completa abolizione delle lenti; ciò però può essere ottenuto
nella grande maggioranza dei casi; l’occhiale talvolta può essere
richiesto, anche dopo l’operazione, per alcune ore del giorno; in
generale esso avrà lenti più leggere e montature più facili da portare.In alcuni casi si può prendere in considerazione la correzione
51
del difetto residuo con laser ad eccimeri.
A circa 40-42 anni comincia la presbiopia, cioè la necessità di
portare occhiali per lettura. I pazienti di età superiore ai 42 che
vengono operati di miopia dovranno portare occhiali per vicino.
4. Si può impiantare un cristallino artificiale a qualunque
età e in qualunque condizione?
È bene operare solo in età adulta cioè a maturazione fisica
completata (dopo i 21 anni).
È bene anche che il difetto sia stabilizzato; in caso contrario è
possibile che la miopia pian piano possa ricomparire. Non è così
per l’astigmatismo e per l’ipermetropia, che, solitamente, non
sono difetti evolutivi. Comunque ogni procedura è eseguibile solo
quando l’occhio non presenta patologie oculari e dopo un’accurata visita che ne dimostri l’idoneità.
5. Gli esami da eseguire prima della visita quali sono ed a
che servono?
Gli esami sono importantissimi e servono a stabilire l’idoneità
dell’occhio all’intervento; oltre a quelli di una normale visita oculistica, sono necessari: OCT da camera anteriore, endotelioscopia,
topografia corneale e pupillometria.
6. Quanta visione si recupera dopo l’impianto del cristallino
artificiale?
Quando l’intervento elimina completamente il difetto visivo, la visione sarà più o meno eguale a quella che il paziente aveva prima
dell’intervento con le lenti a contatto o con l’occhiale; cioè se l’occhio prima dell’intervento aveva un’acuità visiva massima di 8/10
con lenti a contatto o con occhiali dopo l’intervento avrà ancora
più o meno 8/10 però senza lenti a contatto o senza occhiale (o
comunque con un occhiale molto più leggero).
Se le strutture che compongono l’occhio sono sane dopo l’intervento la visione raggiungerà livelli di normalità; se esistono dei
danni sulla retina o sul nervo ottico o altrove, la visione potrà essere imperfetta malgrado la corretta esecuzione dell’intervento di
inserimento di un cristallino artificiale.
L’intervento può correggere il difetto ma non elimina e non guarisce eventuali altre alterazioni presenti talvolta nell’occhio.
52
7. Quale anestesia è migliore?
E’ bene lasciarsi consigliare dal chirurgo o dall’anestesista cioè
dallo specialista in anestesia che si occupa anche delle condizioni
generali del paziente durante l’intervento; nella gran parte dei casi
l’anestesia topica cioè con colliri è sufficiente.
8. Si danno dei punti? Rimangono dopo o si tolgono?
Con le tecniche più recenti di chirurgia spesso non si applicano
punti di sutura. Quando vengono dati punti essi sono in materiale
idoneo ad essere tollerato dall’occhio ed a restare quindi in sede
anche per lungo tempo; talvolta essi vanno tolti. I punti vengono
sempre applicati quando si inserisce un cristallino rigido.
9. Esteticamente parlando l’intervento lascia delle conseguenze?
L’occhio può essere più o meno arrossato per le prime settimane seguenti all’operazione; i cristallini posizionati avanti all’iride
possono essere visti dall’esterno, in particolare condizioni di luce,
mentre quelli posti dietro all’iride sono invisibili.
10. Il cristallino multifocale
Per chi esegue l’intervento di sostituzione del cristallino umano
con uno artificiale ora c’è una generazione di cristallini artificiali
pieghevoli multifocali; essi, grazie ad un particolare disegno, sono
in grado di permettere la messa a fuoco a varie distanze; possono, quindi, consentire al paziente di eliminare completamente o
quasi, non solo l’occhiale per lontano, ma anche quello per vicino
e far vivere al paziente una vita senza occhiali.
11. Quanto dura un cristallino artificiale?
Il materiale si può considerare inalterabile nell’arco della vita del
paziente.
12. E’ possibile il rigetto del cristallino artificiale o lente intraoculare?
Il rigetto avviene solo per un tessuto umano e non per uno sintetico. L’intolleranza, con le lenti attuali, si verifica in casi rarissimi;
in generale però si può affermare che un cristallino fachico non
rimane nell’occhio per tutta la vita del paziente; prima o poi esso
dovrà essere rimosso per eseguire l’intervento di cataratta (che
53
nei miopi tende a verificarsi quasi sempre ed a comparire più precocemente che nei non miopi).
13. Si devono usare occhiali quando si mette una lente intraoculare?
In alcuni casi un leggero occhiale per leggere o per la guida o per
la televisione è necessario.
14. C’è una stagione preferenziale per fare questi interventi?
No, ogni stagione va bene.
15. Quanto impiega l’occhio a recuperare la sua massima
acuità visiva?
Già nelle prime ore successive all’intervento l’occhio comincia a
vedere discretamente, anche se spesso vede “rosso” e offuscato;
nei giorni successivi poi pian piano recupera tutto quello che è
possibile recuperare.
16. Quando si può riprendere il lavoro e la guida della macchina?
Il lavoro d’ufficio può essere ripreso anche due-tre giorni dopo
l’operazione; per i lavori pesanti, specialmente se eseguiti in ambienti polverosi, occorre attendere un periodo maggiore. La guida
della macchina nella grande maggioranza dei casi può essere ripresa dopo 3-4 giorni.
17. Quanto dura l’intervento? Quanto dura la degenza?
Un’operazione con impianto di cristallino artificiale dura 15-20 minuti.
Nella grande maggioranza dei casi l’intervento viene fatto in ambulatorio e quindi il paziente non necessita di degenza.
18. Si sente dolore durante l’intervento? E dopo l’intervento?
L’operazione è indolore quale che sia l’anestesia praticata; il paziente può però percepire fastidio e disagio.
Un modesto dolore è possibile nelle prime ore successive all’intervento; esso è però facilmente tollerato e comunque può essere
ridotto od eliminato con un semplice antidolorifico per bocca.
54
19. È possibile muoversi dopo l’operazione?
Già dopo pochi minuti, il paziente può riprendere una normale
motilità, sia pure con alcune limitazioni elencate all’interno di questo fascicolo
20. I due occhi si possono operare insieme? Quanto tempo
deve intercorrere fra la procedura del primo occhio e quella
del secondo?
E’ preferibile operare separatamente i due occhi; un intervallo di
qualche giorno tra un intervento e l’altro è più che sufficiente.
21. Quando il trattamento non consente di eliminare tutto
il difetto è possibile ritrattare per completare il risultato?
È abbastanza raro dover ricorrere ad un ritocco ma esso è quasi
sempre possibile; si utilizza in tal caso il laser ad eccimeri.
Il ritocco può rendersi necessario soprattutto se il difetto iniziale
era forte.
Esso va eseguito non prima di 2-3 mesi dall’intervento iniziale.
22. È ancora possibile usare lenti a contatto dopo l’impianto di un cristallino artificiale?
L’uso delle lenti a contatto nella maggioranza dei casi non presenta difficoltà se erano già ben tollerate precedentemente.
23. A casa come si torna dopo l’intervento? A casa come
ci si comporta?
È senz’altro preferibile andare in macchina piuttosto che con i
mezzi pubblici; se il paziente abita vicino (un’ora, un’ora e mezza
dal centro chirurgico) può rientrare a casa altrimenti è preferibile
che vada in albergo, nelle vicinanze del centro operatorio.
Naturalmente a guidare non sarà la persona operata; arrivato a
casa o in albergo è importante che il paziente riposi qualche ora.
Ciò aiuta a far guarire meglio e più rapidamente l’occhio.Deve
inoltre mettere le gocce prescritte dal chirurgo e seguire le sue
istruzioni con molta precisione.
24. Quali sono gli inconvenienti a cui si va incontro sottoponendosi all’intervento?
Possibile è l’incompleta o l’inadeguata correzione del difetto; pos-
55
sibile è il fastidio alla luce e la visione di aloni intorno alle luci serali
(tanto più fastidiosi quanto più il difetto è forte e quanto più la pupilla si dilata al buio). Possibile è l’insorgenza di complicanze intra
e post operatorie. Per maggiori informazioni vedere all’interno del
libretto.
25. Quali sono per l’occhio i rischi dovuti all’operazione con
impianto di cristallino artificiale?
Alcune complicanze sono possibili (infiammazione, emorragia, infezione, cataratta, opacità della cornea, distacco di retina, infiammazione di retina, aumento della pressione oculare, ecc.); esse
variano in base alle caratteristiche dell’occhio del paziente, all’esperienza del chirurgo, al tipo di tecnica usata, alle attrezzature
disponibili in sala operatoria, alle condizioni generali dell’operato,
al tipo di anestesia, alla fatalità ecc. Esse possono comportare
riduzione della qualità e quantità visiva. In casi rarissimi esse comportano la perdita funzionale ed anatomica del bulbo oculare. Per
maggiori informazioni leggere all’interno di questo fascicolo.
26. Perché il paziente deve firmare il consenso informato?
Perché le nuove disposizioni in materia sanitaria lo richiedono;
con il consenso informato il paziente autorizza il chirurgo ad eseguire l’intervento e prende conoscenza dei vantaggi e dei rischi
che esso può comportare. Il consenso informato non esonera il
chirurgo dalle sue responsabilità.
56
GLOSSARIO
• Afachia: è l’occhio privo di cristallino
• Anestesia: procedura per cui si rende indolore l’intervento; può essere topica (a base di gocce), locale (con iniezione) o generale.
• Astigmatismo: è un difetto di rifrazione dovuto ad una curvatura ovoidale
della cornea; comporta affaticamento visivo, mal di testa e visione
ridotta.
• Cataratta: opacità del cristallino umano
• Chirurgia rifrattiva: ogni tipo di intervento che si propone di correggere
un difetto di rifrazione (miopia, astigmatismo, ipermetropia, ecc.).
• Cheratocono: malattia della cornea; essa si assottiglia progressivamente,
subisce cambiamenti di forma e ciò induce un calo progressivo
della vista.
• Cornea: struttura trasparente situata nella parte anteriore dell’occhio; serve
a concentrare la luce sulla retina. Sulla cornea vengono eseguiti
la maggior parte dei trattamenti laser per la correzione dei difetti
rifrattivi.
• Cristallino umano: lente situata nella porzione interna dell’occhio, dietro
al foro pupillare; serve a focalizzare la luce sulla retina (se diventa
opaca, si ha la cataratta).
• Cristallino artificiale: è una piccola lente, costituita da materiale sintetico
trasparente; serve a correggere una miopia elevata o a rimpiazzare il cristallino umano quando questo viene rimosso.
• Crosslinking: terapia non chirurgica del cheratocono; se eseguito precocemente è in grado di arrestare la malattia.
• Decimi di vista: unità convenzionale di misura per valutare quantitativamente l’acuità visiva di un soggetto; non ha corrispondenza con
le diottrie che il paziente usa sull’occhiale o sulla lente a contatto.
Una persona ha dieci decimi quando può leggere le lettere più
piccole che vengono mostrate durante la visita oculistica; ha 5/10
o 1/10 solo quando legge i caratteri di media grandezza o solo
quelli più grandi.
• Degenerazione Maculare Legata all’Età (DMLE): alterazione della macula, la parte centrale e più importante della retina; la maculopatia
57
è tipica dell’anziano e riduce la capacità di vedere bene.
• Diottria: è l’unità di potere rifrattivo; tanto più un difetto di rifrazione è forte
tanto più elevato sarà il numero di diottrie; tante più sono le diottrie tanto più spesso è l’occhiale e tanto più esso è necessario.
Tante più sono le diottrie del difetto tanto meno il paziente vede
senza la correzione.
• Emmetropia: condizione per la quale un occhio è privo di difetti di rifrazione.
• Errore o difetto di rifrazione: è una anomalia dell’occhio per cui occorre
una lente affinché l’occhio veda correttamente (miopia, astigmatismo, ipermetropia).
• Facoemulsificazione: tecnica di facoemuslficazione per rimuovere la cataratta: con questa metodica la cataratta viene frammentata dentro
l’occhio attraverso una piccola incisione (2,0-2,5 mm circa) e poi
aspirata con un sistema di lavaggio ed aspirazione.
• Glaucoma: è una malattia caratterizzata dalla progressiva riduzione della vista e del campo visivo causata dall’aumento della pressione
interna dell’occhio che avviene per accumulo di umore acqueo.
• ICL: Intraocular Contact Lens ossia lente a contatto intraoculare; in realtà
è un cristallino artificiale che serve a correggere elevati difetti di
miopia ed ipermetropia.
• Ipermetropia: difetto di rifrazione per cui l’occhio vede male a distanza
ravvicinata e meglio per lontano.
• Iniezioni intravitreali: consistono nella iniezione dentro l’occhio di farmaci
per curare la DMLE (Degenerazione Maculare Legata all’Età) e
altre malattie.
• Laser ad eccimeri: moderni strumenti in grado di emettere precisi fasci di
luce che consentono la correzione di difetti visivi.
• Laser a femtosecondi: è un laser che emette raggi di luce in tempi incredibilmente veloci (miliardesimi di secondo) e dotato di notevole
energia. Utilizzato in modo adeguato si comporta come un bisturi
di luce.
• LASIK: intervento e laser per la correzione della miopia lieve, media ed
elevata; viene utilizzata anche per l’astigmatismo e l’ipermetropia.
• Lente a contatto: sottile disco di materiale plastico che viene applicato
sulla parte anteriore dell’occhio cioè sulla cornea per correggere alcuni difetti di rifrazione (miopia, astigmatismo, ipermetropia,
afachia).
• Lente intraoculare: è stessa cosa di un cristallino artificiale.
• Macula: la parte centrale e più importante della retina; è la parte utilizzata
per leggere, scrivere, lavorare al computer, vedere la televisione,
58
guidare. Se la macula si ammala (DMLE Degenerazione Maculare
Legata all’Età) la vista ne subisce serie conseguenze.
• Miopia: difetto di rifrazione per cui un occhio vede bene per vicino e male
per lontano.
• Oculista: medico specializzato nella cura delle malattie dell’occhio; fra gli
oculisti meno del 10% eseguono chirurgia rifrattiva.
• Ottico: è un artigiano diplomato che ha il compito di eseguire l’occhiale prescritto dal medico oculista e di consigliare lenti che correggono
semplici difetti visivi.
• Optometrista: è un diplomato abilitato a prescrivere lenti per la correzione
dei difetti di vista e ad applicare lenti a contatto; l’optometrista
non può prescrivere medicine, curare malattie, fare operazioni.
• Peeling: intervento chirurgico con vitrectomia che serve per la cura della
DMLE (Degenerazione Maculare Legata all’Età)
• Presbiopia: anomalia per cui un occhio non riesce ad “accomodare”, non
riesce cioè a mettere a fuoco a distanza ravvicinata; richiede occhiali per ogni attività svolta nel raggio di 20-50 centimetri o meno.
• PRK: consiste nella disintegrazione mediante laser ad eccimeri di uno strato
sottilissimo di cornea anteriore; si utilizza prevalentemente per la
correzione delle miope lievi e medie, ma anche per l’ipermetropia
e l’astigmatismo
• Retina: membrana che avvolge l’occhio all’interno; la sua integrità e funzionalità è fondamentale per una vista ottimale
• Trapianto di cornea: intervento chirurgico che consiste nella sostituzione
di una porzione di cornea malata con un eguale porzione di cornea sana di donatore proveniente da una Banca della Cornea.
Esistono vari tipi di trapianto: perforante, lamellare, anteriore, posteriore, ecc.
• Visus o acuità visiva: capacità dell’occhio a vedere; un occhio che vede
bene ha 10/10 di visus (cioè il 100 per 100 di vista) un occhio che
vede poco ha 1-2/10 cioè il 10-20% della visione totale; la minore
o maggiore acuità visiva dipende in generale dalle condizioni di
salute dell’occhio.
• Visione da vicino: quando una persona guarda qualcosa situata ad una distanza inferiore ai 50 cm circa dal suo occhio si dice che utilizza la visione
per vicino; è in pratica la visione che serve per leggere, scrivere, ecc.
• Visione da lontano: quando una persona guarda qualcosa situata a 3 metri
od oltre si dice che usa la visione per lontano; è in pratica la visione
che serve per vedere la televisione, per guidare la macchina ecc.
Si usa invece la visione intermedia quando si guarda fra i 50 cm
ed i 3 metri.
59
P R I N C I PA L I AT T I V I T À D E L
C E N T R O A M B R O S I A N O O F TA L M I C O
Chirurgia:
•Cataratta
•Miopia
•Astigmatismo
•Ipermetropia
•Presbiopia
•Glaucoma
•Chirurgia del vitreo e della retina
•Iniezioni intravitreali
•Chirurgia palpebrale
•Trapianti di cornea
Laser:
•Miopia, ipermetropia, astigmatismo: laser ad eccimeri e laser a
femtosecondi
•Cataratta: laser a femtosecondi
•Opacità secondaria: laser yag
•Malattie della retina: laser argon
•Glaucoma: laser yag e argon
Diagnostica:
•Aberrometria computerizzata
•Autorefrattometria computerizzata
•Biometria
•Ecografia
•Fluorangiografia
•OCT del segmento anteriore e posteriore
•Ortottica
•Perimetria computerizzata
•Pachimetria ultrasonica
•Topografia corneale
•Tonometria ad aria
60
CAMO – DAY SURGERY
È un centro attrezzato per eseguire la chirurgia dell’occhio senza
ricovero ed in piena sicurezza.
I pregi in questa modalità chirurgica sono:
•assenza di ricovero
•ambienti specificatamente studiati per la chirurgia oculare
•elevata professionalità
•assistenza personalizzata
•massima sicurezza
Nel CAMO Day Surgery sono eseguibili, fra gli altri, interventi chirurgici per:
•cataratta
•glaucoma
•miopia
•astigmatismo
•ipermetropia
•presbiopia
•chirurgia della retina
•vitrectomia
•iniezioni intravitreali
•trapianti di cornea
•chirurgia palpebrale
•ed altri
Com’è il CAMO Day Surgery?
Il Day Surgery è un insieme di ambienti progettati appositamente
per la chirurgia oculare e dotati dei più moderni e sicuri sistemi di
assistenza per il paziente:
•ha tre modernissime sale chirurgiche realizzate ed attrezzate appositamente per la chirurgia dell’occhio
•ha una sala laser dotata dei più recenti ritrovati della tecnologia laser
•ha attrezzature per anestesia locale e generale;
•dispone di personale altamente specializzato fra cui un medico
anestesista.
61
E’ costruito secondo i più avanzati sistemi di sicurezza per il paziente; dispone fra l’altro di:
•impianto elettrico ad alta sicurezza dotato di alimentazione autonoma di emergenza
•aria condizionata sterile
•gas di emergenza
•impianto autonomo di sterilizzazione
•pavimenti e tappezzerie antistatici e antipolvere.
E’ dotato dei più moderni e sofisticati strumenti per chirurgia oculare; dispone fra l’altro di:
•due laser a femtosecondi
•un laser ad eccimeri
•due microscopi operatori
•quattro facoemulsificatori
•un vitrectomo
•due microcheratomi
•tanti altri strumenti necessari per la microchirurgia oculare
L’ambulatorio è stato ispezionato ed approvato dai competenti
Organi Sanitari di Controllo.
62
Biografia di Lucio Buratto
Nella chirurgia oculare il Dr. Buratto si occupa della correzione laser e chirurgica di miopia, astigmatismo e ipermetropia così come
del trattamento chirurgico della cataratta. In ambedue i settori ha
ricevuto numerosi riconoscimenti a livello internazionale.
Il Dr. Buratto ha iniziato la sua professione di chirurgo “rifrattivo”
nel 1989 quando, primo a livello mondiale, ha iniziato a utilizzare
il laser ad eccimeri all’interno della cornea per la correzione della
miopia.
Fino ad oggi ha eseguito parecchie migliaia di interventi di miopia,
astigmatismo ed ipermetropia ed ha acquisito una esperienza ed
una competenza unica in Italia.
Per le sue ricerche e per i suoi risultati nel campo della miopia ha
conseguito numerosi premi e riconoscimenti internazionali:
•Al congresso internazionale di San Diego (California) il primo premio per la miglior nuova tecnica chirurgica con laser ad eccimeri.
•Al congresso di Barcellona il premio per le sue ricerche ed innovazioni apportate nel campo della chirurgia della miopia.
•Al congresso internazionale dell’American Academy of Opthalmology di New Orleans è stato nominato “Chirurgo Rifrattivo dell’Anno”
•E’ stato insignito dalla Società Oftalmologia Italiana del riconoscimento di “Maestro dell’Oftalmologia Italiana”.
•Al congresso Europeo di Nizza della Società Europea di Chirurgia
della Cataratta e Rifrattiva ha ricevuto il riconoscimento “Pioniere
in Chirurgia Rifrattiva”.
Al congresso della Società Inglese UKISCRS per i suoi studi nella
Lasik è stato insignito della medaglia d’oro “Peter Choyce”.
•Al congresso Internazionale di Dallas dell’American Academy of
Ophthalmology ha ricevuto il massimo riconoscimento internazionale per un chirurgo rifrattivo, il premio “Barraquer” per le sue
ricerche ed innovazioni sulla chirurgia refrativa con laser.
•Al XXII congresso Europeo dell’ESCRS (European Society of Cataract and Refractive Surgery) a Parigi, per i suoi studi sulla chi-
63
rurgia della cataratta e chirurgia rifrattiva, ha ricevuto la “Binkhorst
Medal”.
•Al congresso Annuale dell’HSIOIRS ad Atene per i suoi studi sulla
chirurgia rifrattiva ha ricevuto il premio “Fyodorov”.
Ogni anno organizza a Milano il più importante congresso italiano
della chirurgia refrattiva e della cataratta con la partecipazione dei
più famosi chirurghi internazionali.
È stato fondatore e Presidente della Associazione Italiana di Chirurgia della Cataratta e Rifrattiva.
Ha diretto 55 corsi di aggiornamento sulla chirurgia della cataratta e della miopia ed ha tenuto 70 corsi per l’insegnamento della
chirurgia oculare.
A tutt’oggi ha pubblicato 11 trattati dedicati alla correzione laser o
chirurgica della miopia.
Il trattato di chirurgia “LASIK Principles and Techniques” è stato
il best seller internazionale; il trattato “Lasik Surgical Techniques
and Complications” è stato tradotto in tre lingue diverse.
64
Note
65
Note
66
Note
a cura di
Mi opero di
Lucio Buratto
CATARATTA
a cura di
Mi opero di
MIOPIA FORTE
CAMO
CAMO
MI opero di
CENTRO AMBROSIANO OFTALMICO
a cura di
Mi opero di
CENTRO AMBROSIANO OFTALMICO
a cura di Claudio
Macaluso
Lucio Buratto
Lucio Buratto
Miopia
astigMatisMo
iperMetropia
Mi opero di
CORNEA
CAMO
CAMO
CENTRO AMBROSIANO OFTALMICO
CENTRO AMBROSIANO OFTALMICO
a cura di Lucio
Buratto
Luigi Caretti
Mi opero di
GlAuCOmA
a cura di Matteo
Cereda
Lucio Buratto
Mi opero di
RETINA
CAMO
CAMO
CENTRO AMBROSIANO OFTALMICO
a cura di
Mi opero di
Lucio Buratto
PREsbIOPIA
Lucio Buratto
CENTRO AMBROSIANO OFTALMICO
a cura di
Lucio Buratto
OCCHIO
E NUTRIZIONE
Speciale
CAMO
CENTRO AMBROSIANO OFTALMICO
CAMO
CENTRO AMBROSIANO OFTALMICO
68
Indirizzo dello Studio Oculistico presso
cui visita il Dr. Lucio Buratto:
Centro Ambrosiano Oftalmico
Piazza della Repubblica, 21
20124 Milano
Contatti:
Telefono: 02.6361191
Fax: 02.6598875
Sito internet: www.camospa.it
Email: [email protected]
La struttura è specializzata
nella chirurgia dell’occhio;
in particolare nel trattamento
delle seguenti patologie:
• Cataratta • Miopia • Ipermetropia
• Astigmatismo • Presbiopia • Glaucoma
• Cheratocono • Retina • Cornea
CAMO
CENTRO AMBROSIANO OFTALMICO