ISCHEMIA TRANSITORIA DEL NEONATO
E
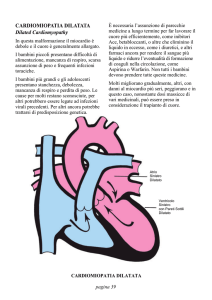
CARDIOMIOPATIE
Mara Pilati
Dipartimento di Cardiologia e Cardiochirurgia Pediatrica
Ospedale Pediatrico Bambino Gesù, Roma
2
Scompenso cardiaco
Lo scompenso cardiaco è uno stato
fisiopatologico in cui il cuore è incapace di
pompare una quantità di sangue adeguata alle
richieste metaboliche dell’organismo o può farlo
a spese di elevate pressioni di riempimento
Eugene Braunwald
3
Scompenso cardiaco: fisiopatologia
4
Scompenso cardiaco nel neonato
- Incremento del volume telediastolico per improvviso
aumento dell’output (limite più alto della curva di Frank
Starling)
- minor numero di unità contrattili
- grande capacità di iperplasia
-minor numero di terminazioni simpatiche ma concentrazione
30 volte maggiore di catecolamine
MECCANISMI DI COMPENSO RIDOTTI E TARDIVI
5
Ischemia transitoria del neonato
Asfissia perinatale
Stato ipossico
Discrepanza tra richieste e apporto
di O2 al muscolo cardiaco
Ischemia o necrosi
Disfunzione miocardica e
insufficienza delle valvole AV
6
Ischemia transitoria del neonato
Ventricolo sn
Bassa perfusione
sistemica
Ventricolo dx
Rigurgito tricuspidalico e
ipertensione polmonare
Entrambe i
ventricoli
Forme più gravi
Transitoria
Shock
cardiogeno
7
Ischemia transitoria del neonato: quadri clinici
1. Tachipnea transitoria del neonato
2. Insufficienza mitralica o tricuspidale
transitoria
3. Insufficienza cardiaca e shock cardiogeno
8
Ischemia transitoria del neonato: terapia e prognosi
FORME LIEVI
FORME GRAVI
O2 terapia
Inotropi e inodilatatori
Correzione degli squilibri
metabolici
Diuretici
PROGNOSI
Elevata resistenza
del miocardio
immaturo
all’ischemia
9
Cardiomiopatie
CLASSIFICAZIONE:
- Dilatativa
-Ipertrofica
- Restrittiva
10
Cardiomiopatie: epidemiologia
- Incidenza 1: 100000
- 1% delle malattie pediatriche
- durante la prima infanzia l’incidenza è 10 volte
maggiore che nel bambino più grande
11
Cardiomiopatia dilatativa
Caratteristiche cliniche:
Età media alla diagnosi:
- 7,5 mesi (Australian Registry)
- 19,5 mesi (US Registry)
- 50% dei casi diagnosticati nel primo anno di vita
Tasso di mortalità a 2 anni:
- 13,6 % (US Registry)
Incidenza di trapianto a 2 anni:
- 12,7% (US Registry)
12
Cardiomiopatia dilatativa: cause
Solo nel 35% dei casi è stato possibile identificare una cusa
specifica (Australian e US Registry):
Disordini neuromuscolari
Miocarditi
Forme familiari
Errori congeniti del metabolismo
13
Cardiomiopatia dilatativa: nel neonato
•
•
•
•
Perinatal insult/ maladjustment
– Asphyxia
– Persistent fetal circulation
• Sdr di Barth
Myocarditis
– Infectious
– endotoxins, exotoxicins
Inborn errors of metabolism
– Mucopolysaccharidosis
– Disorders of fatty acid
metabolism (Carnitine
deficiency)
– Amino & organic acidiurias
Maternal connective Tissue dse
– SLE
70-80% di CMD
anomalie strutturali
14
Cardiomiopatie: diagnosi differenziale
I SETTIMANA DI VITA
• stenosi aortica
• Interruzione dell’arco aortico
• coartazione
• dotto arterioso pervio
II SETTIMANA DI VITA
• cardiopatie con shunt sn-dx
• origine anomala della coronaria sn dal tronco polmonare (ALCAPA)
• ritorno venoso anomalo polmonare totale non ostruito
15
Cardiomiopatia dilatativa: storia clinica
- Esordio insidioso, acuto solo nel 25% dei pazienti
- tosse, irritabilità, scarso accrescimento e tachipnea sono sintomi iniziali
- dolore toracico, palpitazioni, ortopnea, emottisi, dolore addominale,
sincope e deficit neurologici sono altri modi di presentazione (20%)
- la cardiomegalia o aritmie riscontrate casualmente all’Rx torace e
all’ECG possone essere le basi per l’iniziale valutazione cardiologica
- quasi il 50% dei bambini con CMD ha una storia di malattia virale e il
25 % una storia familiare di CMD
16
Cardiomiopatia dilatativa: sintomi
Circ Heart Fail 2009; 2: 63-70
17
Cardiomiopatia dilatativa: sintomi
Scompenso cardiaco:
Scompenso cardiaco nel lattante:
Tachipnea
Riduzione dell’accrescimento
Tachicardia
Difficoltà alimentazione
Cardiomegalia
Sudorazione (no edema)
Ritmo di galoppo
Tachicardia con galoppo
Epatomegalia
Polso periferico ridotto
Polsi piccoli e celeri
Dispnea (rientramenti intercostali,
Pallore e cianosi intermittente
alitamento delle pinne nasali)
Sudorazione
Difficoltà all’accrescimento
18
Cardiomiopatia dilatativa: approccio
STEP 1: valutazione iniziale
STEP 3: test specifici
- ECG
-Cateterismo cardiaco
- Rx torace
- biopsia miocardica
- Ecocardio
- ECG dinamico sec. Holter
STEP 2: valutazione di screening
- livelli di carnitina (muscolo, cuore, urine)
- Esami laboratoristici (emocormo, PCR..)
- studio dei fibroblasti
- enzimi: SGOT, SGPT, CPK
- studio cromosomico
- carnitina sierica frazionata
- acidi organici urinari
- mono/oligoaccaridi urinari
19
Cardiomiopatia dilatativa: ECG
-Alterazioni diffuse della ripolarizzazione ventricolare
- segni di ipertrofia e sovraccarico ventricolare sinistro
- Aritmie significative
- bassi voltaggi: versamento pericardico
- ATTENZIONE: la presenza di onde Q e inversione onda T in I,
II aVL e V4-V6 possono essere segni di ALCAPA
20
Cardiomiopatia dilatativa: ECO
- Dilatazione ventricolare sinistra (> 95°percentile) con
ipocinesia diffusa (FS < 25% e EF < 50%) senza anomalie
strutturali: DCM
- Ipo/acinesia della parete libera e del setto interventricolare con
iperecogenicità dei muscoli papillari e flusso retrogrado continuo
nella coronaria sinistra :ALCAPA
- possibile presenza di versamento pericardico
21
Cardiomiopatie
Approach
Abnormality noted
Possible diagnosis
Clinical features
Encephalopathy, Myopathy
Dysmorphic features
Hepatosplenomegaly
Metabolic disease or
storage disorder
Blood
investigations
1) Raised ESR, C-reactive
protein, elevated cardiac
enzymes, positive viral
titres
Viral myocarditis
Glycogen storage disease,
organic acidhaemias
2) Hypoglycaemia with acidosis
ECG
Echo and cardiac
catheter studies
Myocardial
biopsy
3) Hypoglycaemia without
acidosis
1) Supraventricular tachycardia
1) Antero-septal infarction
pattern
Fatty acid oxidation defect,
systemic carnitine
deficiency
DCM secondary to
arrhythmia
Anomalous coronary artery
Congenital heart disease
Secondary DCM
Inflammation with necrosis,
positive viral antigens
Myocarditis
22
Cardiomiopatia dilatativa: terapia
Terapia di supporto
Terapia specifica
- Inotropi (dopamina, dobutamina)
- dipende dalla patologia sottostante
- Inodilatatori (Milrinone)
- Supplementi di carnitina
- Levosimendan
- Chirurgia
Ventilazione meccanica solo se
strettamente necessario
ACE-inibitori (enalapril, captopril)
Beta-bloccanti (metoprololo, carvedilolo)
Digossina
Diuretici (furosemide)
23
Cardiomiopatia dilatativa: sdr di Barth
- X-linked
- analisi molecolare :
mutazione gene
tafazzina
- caratteristica
neutropenia
- aspetto spongioso del
miocardio
24
Cardiomiopatia dilatativa: Miocardite
- tutti gli agenti infettivi coinvolti, pincipali Coxsackie B, ECHO
Virus, Herpes Virus, HIV, Rubella
- Patologia: infiltrati multicellulari
- caratteristiche del processo infettivo acuto
- possibile coinvolgimento altri organi
- beneficio gamma-globuline (nel bambino più grande
corticosteroidi e ciclosporina)
- terapia infezioni sottostanti: Interferone, Ribavirina
25
Cardiomiopatia dilatativa: deficit di carnitina
- trasmissione autosomica recessiva
- difetto del trasporto della carnitina, ridotta ossidazione degli acidi
grassi
- acidosi metabolica, ipoglicemia intrattabile, grave idrope nonimmune, possibile debolezza muscolare
- ECG: onde T giganti (patognomonico)
- terapia dell scompenso minimo beneficio
- supplementi di carnitina
- prognosi buona se diagnosi precoce e terapia precoce
- rischio di ritardo mentale e di crescita
26
Cardiomiopatia ipertrofica
- Aumento simmetrico o asimmetrico degli
spessori del ventricolo sinistro
- una delle principali cause di morte imporvvisa
in età pediatrica
27
Cardiomiopatia ipertrofica: eziologia
•
Familial
– Idiopathic Hypertrophic
•
Maternal disease
– Diabetes
Grande eterogeneità genetica
•
Drugs /Iatrogenic
– Dexamathasone (BPD)
– Adriamycin
– Chloramphenicol
Glycogen storage dses
(Pompe’s dse)
•
Malformation syndrome
– Noonan
– Leopard
Mutazioni su cromosomi
1,3,7,11,12,14,15
28
Cardiomiopatia ipertrofica: storia clinica
- raro lo SCA, frequenti sincope, pre-sincope,
vertigini, palpitazioni, fino alla morte imporvvisa
- cardiomegalia
- ECG: ipertrofia ventricolare e possibili aritmie
- ECO: ipertrofia ventricolare (ostruttiva, non
ostruttiva)
29
Cardiomiopatia ipertrofica: terapia
Nelle forme ostruttive
Ca-antagonisti
Beta-bloccanti
PM
Miotomoia, miectomia
30
Cardiomiopatia ipertrofica: da diabete materno
- cardiomiopatia asimmetrica ipertrofica
- meccanismo non ancora chiarito (iperinsulinismo?)
- non correlata con il controllo glicemico materno
- bambini gonfi, pletorici con segni e sintomi di scompenso
- possibili vari gradi di ostruzione intraventricolare
- terapia sintomatica
- evitare digitale o inotropi
- prognosi buona, risoluzione nel giro di pochi mesi
31
Cardiomiopatia ipertrofica: malattia di Pompe
- deficienza di alfa-glucosidasi lisosomiale
- autosomica recessiva
- cardiomiopatia infiltrativa
- ipotonia muscolare: lingua protrudente, pianto flebile
- iporeflessia
- diagnosi: misurazione dell’attività enzimatica o analisi
DNA
- ECG: PR breve, onde P prominenti, QRS giganti
- Terapia ERT
32
Cardiomiopatia ipertrofica: malattia di Pompe
33
Cardiomiopatia restrittiva
- Rara
- Eziologia frequentemente sconosciuta
- tra le cause: amiloidosi, emosiderosi,
ipereosinofilia, fiboelastosi endocardica
34
Cardiomiopatia restrittiva
- Rx torace: cardiomegalia
- ECG: onde P giganti
- ECO: dilatazione biatriale, ventricoli normali con
normale EF
- Doppler: segni di disfunzione diastolica
- Cateterismo cardiaco: aumento delle pressioni proto e
telediastolica del ventricolo sn
- Terapia: solo sintomatica (diuretici)
35
Cardiomiopatia restrittiva: fisiopatologia
PRECOCE AUMENTO DELLE RVPA
TRAPIANTO CARDIACO
36
Cardiomiopatia restrittiva: fibroelastosi endocardica
- non cause definite
- Patologia: ispessimento fibroblastico bianco opaco
dell’endocardio
- bambini < 6 mesi
- grave scompenso cardiaco/disturbi del ritmo
- Rx: cardiomegalia
- ECG: bassi voltaggi
- ECO: superficie lucente dell’endocardio
37
Cardiomiopatia restrittiva: fibroelastosi endocardica