Responsabile:
Dott. Massimo Valsecchi
Redazione:
NEWSLETTER
N. 5 - 2013
D.ssa Giuseppina Napoletano
[email protected] t
Dott. Federico Gobbi
[email protected]
ECHINOCOCCO
Dott.ssa Emma Conti
[email protected]
Dott.ssa Chiara Postiglione
[email protected]
Recapiti:
tel. 045 8075918 – 5956
tel. 045 601 3563
Le newsletter e gli aggiornamenti in
epidiemiologia sono reperibili nel sito
della Regione del Veneto al seguente
indirizzo:
http://www.regione.veneto.it/Servizi+alla
+Persona/Sanita/Prevenzione/Stili+di+vit
a+e+salute/Malattie+viaggiatori+interna
zionali/Newsletter.htm
Nel sito del Dipartimento di Prevenzione
ULSS 20 all’indirizzo:
http://prevenzione.ulss20.verona.it/viagn
ews.html
Supporto tecnico:
Lucrezia Tognon
Andrea Comin
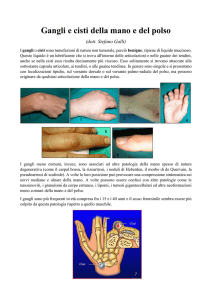
Casi clinici
Un religioso rientra in Italia, nel 2006, dopo 50 anni di attività missionaria in
Perù. Nell’agosto 2010 viene ricoverato in un reparto di malattie infettive, a seguito
di febbre persistente. Esegue esami di routine, tra cui un’ecografia addominale, che
rivela la presenza di cisti epatiche.
La TAC addome evidenzia “…formazione cistica di 10 cm, con pareti calcifiche al
lobo epatico destro con cisti satelliti, analoghe alterazioni, confluenti all’ilo,
determinanti dilatazione delle vie biliari…”. Viene successivamente effettuata
sierologia per echinococco che risulta positiva.
Posta diagnosi di echinococcosi epatica sovrainfetta, il paziente inizia terapia
con Albendazolo 400 mg due volte al giorno, da proseguire per 3 mesi e terapia
antibiotica. Vengono, inoltre, programmati controlli ecografici semestrali. A maggio
2011 insorge un nuovo episodio febbrile, seguito da ricovero ospedaliero e
trattamento antibiotico. Episodi successivi si manifestano a novembre 2011,
settembre 2012, e giugno 2013. A novembre 2013, per rivalutazione diagnosticoterapeutica dell’echinococcosi e per considerare la possibilità di un eventuale
intervento operatorio, il paziente viene ricoverato nuovamente in un Centro di
malattie infettive.
Le cisti parassitarie multiple, risultano calcifiche ed invariate di volume rispetto
ai controlli precedenti. Viste le condizioni cliniche di base del paziente, si decide di
non sottoporlo al rischio di un intervento chirurgico, ma di ripetere un ciclo di
terapia con Albendazolo e continuare i controlli ecografici semestrali,
eventualmente approfonditi con esame TAC.
Una donna di 70 anni, abitante nella provincia di Mantova, contadina, si reca in
ospedale per dolori addominali, che riferisce essere ricorrenti nell’ultimo periodo.
L’ecografia dell’addome mostra la presenza di formazione epatica al lobo destro, di
circa 8 cm, sepimentata, suggestiva di cisti da echinococco.
Viene ricoverata nel reparto di malattie infettive per approfondimenti
diagnostici. In anamnesi le viene chiesto se ha fatto viaggi all’estero, nelle zone
dove questa parassitosi è più frequente: nord Africa, Europa dell’est, America
Una finestra sul mondo
latina, ma la signora dichiara di non essersi mai spostata dalle campagne del
mantovano, dove ha sempre vissuto e lavorato.
La diagnosi di echinococcosi viene confermata sierologicamente; si inizia terapia
anti-parassitaria con Albendazolo 400 mg due volte al giorno e, una settimana dopo
l’inizio di tale terapia, si esegue un intervento di sterilizzazione percutanea, che
consiste nell’ aspirazione del contenuto della cisti con iniezione di sostanza scolicida
nella cisti stessa, sotto guida ecografica. La paziente viene dimessa, in terapia con
Albendazolo, da proseguire per 6 mesi. Vengono programmate visite di controllo ed
ecografie semestrali.
Echinococcosi
L’echinococcosi umana è una zoonosi, cioè una malattia trasmessa all’uomo da
animali. E’ causata da un parassita, un cestode del genere “ echinococcus”.
L’echinococcosi si può manifestare in 4 forme:
•
Echinococcosi cistica, detta anche idatidosi o malattia idatidea, causata da
Echinococcus granulosus;
•
Echinococcosi alveolare, causata da E. multilocularis;
•
Echinococcosi policistica causata da E. vogely;
•
Echinococcosi unicistica causata da E. oligarthrus.
Le due forme più diffuse, con rilevanza medica e per la salute pubblica, sono
l’echinococcosi cistica e l’echinococcosi alveolare. Nella presente news trattiamo:
l’echinococcosi cistica.
La malattia
L’echinococcus granulosus, agente eziologico dell’echinococcosi idatidea o
cistica è un cestode. La forma adulta, tenia (fig. 1), parassita il cane ed altri canidi
selvatici, è lunga 2-7 mm, è costituita da uno scolice uncinato(fig. 2) e tre
proglottidi.
Fig. 1 Verme di echinococco adulto.
L’ultimo scolice è gravido e contiene le
uova.
Fig. 2 Scolice con gli uncini.
5 - 2013 – Echinococco
2
Una finestra sul mondo
L’uovo ha forma rotondeggiante, con diametro di 25-30 µm, parete spessa,
striato radicalmente. Contiene il cosiddetto “embrione esacanato” dotato di tre paia
di uncini (fig. 3).
Fig. 3 Uovo di echinococco.
La fase larvale, denominata “idatide”, si sviluppa negli ospiti intermedi (vedi
ciclo biologico) ed è una formazione cistica ripiena di liquido limpido. In generale, le
dimensioni della cisti non superano i 5-10 cm di diametro, sebbene, soprattutto
nell’uomo, siano state osservate idatidi anche di 50-60 cm. L’idatide ha una
struttura complessa (fig. 4): dall’esterno verso l’interno si distinguono: il pericistio o
membrana avventizia, tessuto fibrosclerotico elaborato dall’ospite, che non fa parte
della cisti in senso stretto; la membrana cuticolare; la membrana germinativa da
cui originano le capsule proligere, ognuna delle quali contiene diversi protoscolici.
Con il progressivo sviluppo della cisti, nuove capsule si formano dalla membrana
stessa, mentre quelle formatesi in precedenza tendono a staccarsi, depositandosi
sul fondo e formando la cosiddetta “sabbia idatidea”.
Fig. 4 Struttura della cisti idatidea.
E’ possibile la formazione di idatidi figlie all’interno della cisti principale o, più
raramente all’esterno, per fenomeni di estrusione di frammenti della membrana
5 - 2013 – Echinococco
3
Una finestra sul mondo
germinativa, attraverso il pericistio, nel corso del processo di accrescimento. In
questo ultimo caso le cisti figlie possono essere trasportate, per via ematogena, in
altri organi e formare nuove idatidi.
Ciclo biologico
Il ciclo evolutivo dell’echinococcus granulosus coinvolge carnivori domestici
(canidi) o selvatici (volpi, lupi, iene ecc.), che rappresentano l’ospite definitivo;
ovini, caprini, bovini, maiali, cavalli ed altri animali erbivori, che rappresentano
l’ospite intermedio. L’echinococcosi cistica è principalmente sostenuta da un ciclo
cane-ovino- cane. L’uomo è un ospite intermedio accidentale, può infestarsi con
l’ingestione di terreno, acqua o cibi contaminati da uova emesse con feci di
carnivori, oppure col contatto mani-bocca, toccando superfici contaminate da
deiezioni dell’ospite definitivo.
Nella figura 5 e nella didascalia è descritto il ciclo evolutivo del parassita.
Fig. 5 Ciclo evolutivo dell' Echinococcus granulosus.
L’Echinococcus granulosus adulto (2-7 mm di lunghezza), risiede nel piccolo intestino
degli ospiti definitivi, cani o altri canidi (1). Proglottidi gravide rilasciano le uova che sono
passate nelle feci (2). Dopo l'ingestione da parte di un ospite intermedio adatto (in condizioni
naturali: ovini, caprini, suini, bovini, cavalli, cammelli), l'uovo si schiude nel piccolo intestino e
rilascia un oncosfera che penetra la parete intestinale e migra, attraverso il sistema
circolatorio, in vari organi, soprattutto fegato e polmoni (3). In questi organi l’oncosfera si
sviluppa in una cisti che si allarga gradualmente, con la produzione di protoscolici e cisti figlie
al suo interno (4). L'ospite definitivo si infetta ingerendo gli organi contenenti cisti dell'ospite
intermedio infestato. Dopo l'ingestione, il protoscolice esce dalla cisti (5), si lega con gli uncini
alla mucosa intestinale (6). In 32-80 giorni si sviluppa lo stadio di verme adulto (1).
Epidemiologia
L’echinococcosi cistica ha una diffusione ubiquitaria, in particolare in zone in cui
le popolazioni sono dedite alla pastorizia e all’allevamento del bestiame, soprattutto
in regioni del Sud America, bacino Mediterraneo, Europa dell’est, Medio Oriente,
Africa settentrionale ed orientale, Asia centrale, Mongolia, Cina e Russia. In zone
endemiche l’incidenza annuale può variare da 1 a 200 casi per 100.000 abitanti
(fig. 6).Tuttavia, la reale incidenza della malattia nell’uomo, è di difficile valutazione
per la frequente asintomaticità e la lunga latenza che può intercorrere tra
infestazione e manifestazioni cliniche.
5 - 2013 – Echinococco
4
Una finestra sul mondo
Inoltre, la maggior parte delle segnalazioni si basa su casistiche ospedaliere
relative ad interventi chirurgici, il che porta ad una sottostima della diffusione
dell’infestazione. Questa situazione è ulteriormente aggravata dalla povertà che
caratterizza le popolazioni di molte zone endemiche che, di conseguenza, ne limita
l’accesso alle strutture ospedaliere.
Negli ultimi 10 anni la situazione sta, tuttavia, lentamente cambiando per il
sempre più frequente ricorso a studi di prevalenza, che utilizzano l’ecografia su
campo.
Fig. 6 Diffusione dell’echinococcus granulosus nel mondo
Situazione epidemiologica nazionale
In Italia la malattia è presente soprattutto nelle regioni centrali, meridionali e
insulari del Paese, dove l’allevamento ovino è più diffuso. Dati più o meno recenti
sull’echinococcosi cistica umana (casi chirurgici) indicano un’incidenza media
annua/100.000 abitanti di: 1,57 (1989-1993, Emilia Romagna), 9,77 (1990-1995,
Sardegna), 2,3 (1989-1991, Sicilia), 2,33 (1996-2000, Puglia). In generale, dal
1969 al 1995, l’echinococcosi cistica umana è rimasta pressoché costante con un
calo sensibile solo negli ultimi 8 anni.
Situazione epidemiologica regionale (Veneto, Friuli Venezia
Giulia, Trentino Alto Adige)
Secondo gli ultimi dati diffusi dall’Istituto Zooprofilattico delle Venezie, la
prevalenza nel bovino in Veneto negli anni 2005-2008, calcolata presso un grosso
macello del nord Italia, è risultata dello 0,23%, con un picco nel 2007 (0,36%), ed
un valore minimo nel 2008 (0,15%). Le prevalenze nelle diverse province variano
da un valore massimo nella provincia di Belluno (0,49%), seguita da quella di
Verona (0,31%). Nessun caso è stato riscontrato in provincia di Rovigo. Le province
di Padova, Venezia e Vicenza hanno registrato valori intermedi.
Nel 2009 è stato segnalato un focolaio di echinococcosi cistica bovina autoctono
in provincia di Padova, confermato dalla diagnosi tramite PCR sulle feci dei cani
presenti in allevamento.
In Veneto dal 1999 al 2005 si sono registrati 104 casi di echinococcosi cistica
umana, in Friuli Venezia Giulia 10, a Trento 3 e a Bolzano 5. Visto il lungo periodo
di incubazione, la malattia potrebbe essere stata contratta in altre zone del Paese.
5 - 2013 – Echinococco
5
Una finestra sul mondo
Patogenesi
La cisti idatidea può mantenersi vitale per anni, poi degenerare
spontaneamente e gradualmente, con calcificazione della parete: tale processo è
indice di morte del parassita.
Il decorso della cisti può andare incontro a complicanze: rottura o fissurazione
da traumatismi, ascessualizzazione, fistolizzazione. La velocità di crescita della cisti
è variabile: circa il 30% mostra una crescita lenta (1-5 mm/anno); oltre il 40%
moderata (6-15 mm/anno); il 10-12% rapida (circa 30 mm/anno).
La cisti idatidea si può sviluppare nel fegato (70%), nel polmone (20%) e,
meno frequentemente, in altri organi. Più dell’80% dei pazienti presenta un singolo
organo interessato con una singola cisti.
Clinica
Il periodo di incubazione asintomatico può durare diversi anni, fino a che la cisti
non raggiunge dimensioni tali da dare manifestazioni cliniche. In molti casi il
riscontro della cisti è occasionale, avviene a seguito di un esame radiografico o
ecografico eseguito per altre ragioni: in tali circostanze si rilevano cisti di
dimensioni contenute e totale assenza di sintomatologia soggettiva. Segni non
specifici includono anoressia, astenia e perdita di peso. Altri segni dipendono dalla
localizzazione della cisti e dalla pressione di questa sui tessuti e sugli organi
adiacenti.
Nei frequenti casi di localizzazione epatica i sintomi più spesso segnalati sono
dolorabilità addominale, inappetenza, nausea e vomito; segni più caratteristici sono
epatomegalia, riscontro di una massa palpabile in ipocondrio destro e distensione
addominale.
La sintomatologia si fa più franca se si verifica fissurazione: se aumentando di
volume la cisti incontra forti resistenze tissutali periferiche, la parete può lesionarsi
lasciando uscire piccole quantità di materiale idatideo. In tal caso si manifestano
sintomi di natura tossico-allergica, caratterizzati da prurito, febbricola, crisi
asmatiformi, orticaria e ipereosinofilia. In questa fase il processo può essere
complicato da una sovrainfezione batterica con segni e sintomi corrispondenti.
Le cisti polmonari provocano, di solito, una sintomatologia più precoce rispetto
ad altre localizzazioni perché crescono più rapidamente di volume ed è più facile
l’interferenza con ramificazioni bronchiali.
I sintomi e segni più caratteristici sono: febbricola, tosse, manifestazioni
orticarioidi, espettorazione talora ematica e dolori toracici aspecifici. La rottura della
cisti in un bronco può addirittura rappresentare l’esordio del quadro clinico, con
tosse ed emissione del contenuto (vomica).
Diagnosi
La diagnosi di echinococcosi cistica è basata su indagini strumentali (radiologia,
ecografia, TAC) e va confermata con metodiche parassitologiche dirette e
sierologiche. Generalmente, il primo sospetto di echinococcosi cistica viene posto
nel corso di un esame ecografico.
L’ecografia, infatti, è la procedura di scelta nella diagnosi, nello screening e nel
follow up del paziente, durante e dopo il trattamento. Tale tecnica è utilizzata per
effettuare studi epidemiologici sul campo nelle zone endemiche, dove, mediante
strumenti portatili, è possibile effettuare uno screening della popolazione e studi
longitudinali al fine di seguire l’evoluzione della cisti, a seguito di trattamento
chemioterapico.
Nel 1981 è stata proposta la prima classificazione ecografica delle cisti idatidee
(Gharbi HA et all.), sulla base della quale stabilire lo stadio evolutivo della
parassitosi. Sono seguite molte altre classificazioni finchè, nel 1995, il World Health
Organization Informal Working Group on Echinococcosis (WHO-IWGE) ha redatto
una classificazione standardizzata che permette di raggruppare le differenti cisti in
tre gruppi rilevanti: attive (CE1 e 2); transizionali (CE3, suddivise in 3a, con
endocisti staccate, e 3b prevalentemente solide con vescicole figlie); inattive (CE4 e
5).
5 - 2013 – Echinococco
6
Una finestra sul mondo
Una recente valutazione, con tecniche di medicina nucleare, del profilo
metabolico delle cisti di diversi stadi, ha dimostrato che le definizioni redatte da
WHO-IWGE in: attiva, inattiva e transizionale corrispondono alle attività
metaboliche mostrate dallo studio, ad eccezione dello stadio CE3b, che ha
un’intensa attività metabolica, reperto in linea con diverse esperienze cliniche.
Classificazione ecografica di WHO-IWGE. CL= cisti di natura parassitaria non accertata;
CE1-CE2 = cisti attive; CE3 = cisti transizionali; CE4-CE5 = cisti inattive.
Altre tecniche di diagnostica per immagini sono: la radiografia, utilizzata per
identificare le cisti polmonari, ossee, muscolari, e per identificare cisti calcifichi;
TAC, RMN e, quando possibile, ERCP indicate in caso di localizzazioni
sottodiaframmatiche, malattia disseminata, localizzazioni extraaddominali, cisti
complicate (ascessi, fistole cisto-biliari) e valutazione prechirurgica.
L’identificazione microscopica del protoscolice nel liquido aspirato dalla cisti,
conferma la natura parassitaria e la vitalità della cisti. La rilevazione di antigeni
parassitari, così come la presenza di calcificazioni, non dà indicazione certa della
vitalità della cisti.
La sensibilità di rilevazione degli anticorpi nel siero, utilizzando
emoagglutinazione indiretta, ELISA o agglutinazione di lattice, con antigeni di
echinococco varia tra: 85-98% per le cisti al fegato, 50-60% per le cisti polmonari e
90-100% per le cisti multiple negli altri organi.
La specificità del test è limitata da: reazioni crociate in caso di infestazione da
altri cestodi, falsi positivi in caso di altre patologie (neoplasie, cirrosi epatica). Il
dosaggio di IgE o IgG4 non si è dimostrato utile. Tali valori, così come il valore
degli eosinofili, risultano più elevati dopo rottura della cisti.
Terapia
Le indicazioni ai diversi tipi di trattamento sono complesse; sono basate sulle
caratteristiche della cisti, sulla disponibilità di chirurghi esperti e sull’aderenza del
paziente ad un monitoraggio a lungo termine. Poiché il trattamento include una
varietà di opzioni e richiede specifiche esperienze cliniche, i pazienti dovrebbero
sempre essere indirizzati ad un centro specializzato. Ci sono fondamentalmente
quattro diverse strategie nella gestione dell’echinococcosi idatidea:
•
chirurgica;
•
tecniche di sterilizzazione percutanea;
•
trattamento anti-parassitario;
•
osservazione.
La più antica forma di trattamento è quella chirurgica, oggi applicata solo nelle
forme complicate di malattia: cisti attive in continua crescita, cisti comunicanti
localizzate superficialmente, quindi più a rischio di traumi, o localizzate in punti
critici (in prossimità di vasi sanguigni o dotti biliari), quindi più esposte a
complicanze. L’intervento può essere di tipo radicale, cioè l’eradicazione della cisti
5 - 2013 – Echinococco
7
Una finestra sul mondo
con il tessuto circostante, o conservativo eseguito con endocistectomia effettuato
svuotando la cisti e posizionando un drenaggio.
Negli anni si sono sviluppate diverse tecniche di sterilizzazione percutanea. La
classica PAIR (Puntura della cisti, Aspirazione del liquido cistico, Iniezione di agente
scolicida, Riaspirazione del contenuto della cisti); basata sull’esecuzione, sotto
guida ecografica, di un drenaggio percutaneo della cisti, seguito da inoculazione di
una sostanza scolicida (alcool sterile o soluzione salina ipertonica al 20%) e
successiva riaspirazione.
Questo trattamento è stato a lungo scoraggiato per il rischio di shock
anafilattico ed insorgenza di echinococcosi secondaria, per disseminazione di
liquido idatideo a livello peritoneale, provocati dalla manovra. In seguito, i progressi
fatti nella diagnostica per immagini e l’introduzione della profilassi farmacologica
per prevenire le recidive, hanno reso questa tecnica sicura ed efficace.
Altre tecniche utilizzate sono: la PEVAC (Percutaneous Evacuation), effettuata
utilizzando cateteri di largo calibro e la termoablazione con radiofrequenza.
Il trattamento farmacologico è basato sull’impiego dell’Albendazolo, derivato
benzimidazolico. Consiste nel somministrare questo farmaco per 90 giorni
consecutivi, ripetendo il trattamento per più cicli.
Come tutti i derivati benzimidazolici, in genere è ben tollerato, ma può causare
epatotossicità o leucotrombocitopenia, pertanto, durante tale trattamento, va fatto
un continuo monitoraggio del livello delle transaminasi e del numero di linfociti e
piastrine.
E’ importante ricordare, inoltre, che molti casi di echinococcosi cistica non
richiedono un trattamento specifico, ma solo un attento “follow up”, come avviene
nel caso di cisti solide, calcifiche, piccole o inattive.
Prevenzione
Si basa su 3 cardini principali:
•
educazione sanitaria, della popolazione a rischio, sull’importanza di evitare
il contatto con feci di cani. L’importanza del lavaggio delle mani va sempre
enfatizzata, inoltre, nelle aree dove l’echinococcosi è endemica, è
indispensabile evitare di consumare verdure crude non lavate o lavate
inadeguatamente;
•
controllo dei macelli con sequestro e distruzione dei visceri infetti (o.m.
21/04/1964; d.l. n. 286 18/04/94), lotta alla macellazione clandestina;
•
trattamento periodico dei cani nelle aree endemiche, o in caso di focolaio.
In Nuova Zelanda e Cina è attualmente disponibile un vaccino per bovini e
ovini, che sembra dare buoni risultati.
La sorveglianza dell’echinococcosi cistica viene attuata principalmente al
macello, con sequestro e distruzione degli organi infetti, di tutti gli ospiti intermedi.
L’attività di ricerca è oggi orientata alla messa in evidenza di focolai autoctoni, al
fine di prevenire l’instaurasi di cicli permanenti in aree non endemiche, con
conseguente grave rischio per la salute pubblica.
Link
http://parvet.uniss.it/ekiezi.htm
www.hydatid.net/
www.dpd.cdc.gov/DPDx/html/Echinococcosis.htm
www.idatidosi.it/
Bibliografia
•
Scaglia M., Gatti S., Rondanelli E.G. Parassiti e parassitosi umane. Selecta
Medica, pag 499-509.
•
http://www.izsvenezie.it/index.php?
option=com_content&view=article&id=382&Itemid=252
•
http://www.cdc.gov/parasites/echinococcosis/
•
http://www.who.int/mediacentre/factsheets/fs377/en/
5 - 2013 – Echinococco
8
Una finestra sul mondo
•
Enrico Brunetti, Peter Kernb, Dominique Angèle Vuittonc, Writing Panel for
the WHO-IWG Expert consensus for the diagnosis and treatment of cystic
and alveolar echinococcosis in humans E2 Acta Tropica 114 (2010) 1–16
•
Enrico Brunetti, Hector H. Garcia, Thomas Junghanss, on behalf of the
members of the International CE Workshop in Lima, Peru, 2009 Cystic
Echinococcosis: Chronic, Complex, and Still Neglected Neglected Tropical
Diseases, July 2011 | Volume 5 | Issue 7 | e1146
5 - 2013 – Echinococco
9