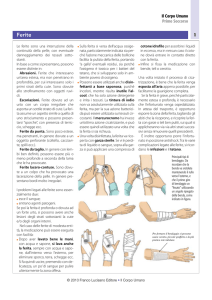
Ulcere del piede diabetico
Approccio terapeutico
Cutimed®
Advanced
wound care
Advanced wound care
Una guida per la corretta gestione delle
Non esistono ferite uguali tra loro eppure ogni ferita necessita delle condizioni
ideali a garantire il processo di guarigione. La linea di medicazioni avanzate
Cutimed® aiuta gli operatori a creare le condizioni ideali per favorire il processo
di guarigione – a partire dal debridement autolitico, attraverso la gestione
dell’essudato e la cura della cute.
Questa guida è specifica per il trattamento delle ulcere del piede diabetico.
Il diabete è considerato la malattia del 21mo secolo per eccellenza e circa il
15% dei pazienti affetti da diabete svilupperà ulcere* - spesso seguite da
amputazione negli stadi avanzati.
L’ulcera del piede diabetico è uno degli effetti collaterali più gravi del diabete.
BSN medical offre un pacchetto completo di medicazioni primarie, di prodotti di
fissaggio, di cura della pelle e prodotti ortopedici per aiutarvi ad aiutare i vostri
pazienti.
Oggi il diabete è molto diffuso.
La malattia è sempre più legata allo stile
di vita, in particolare alla mancanza di
esercizio fisico, all’elevata pressione sanguigna e all’eccesso di peso. La diagnosi
precoce e un atteggiamento mentale proattivo aiutano a controllare gli effetti più
negativi.
2
*Relazione Speak K, Thow J. „Medicazioni per il trattamento delle ulcere del piede diabetico“. (Protocollo) Cochrane Database of Systematic Reviews 2007
ulcere del piede diabetico
Il tessuto necrotico ostacola la guarigione
e deve normalmente essere rimosso
all’inizio del trattamento.
Cutimed® Gel consente
un agevole debridement autolitico.
Ferite infette
Ferite
necrotiche molli
L’infezione e la
colonizzazione critica della ferita
possono mettere a rischio il processo
di guarigione. Le medicazioni Cutimed® Sorbact® e
Cutimed® Sorbact® gel captano i batteri presenti nelle
ferite infette e colonizzate senza alcun effetto
collaterale indesiderato.
Lo slough
è un misto di tessuto
necrotico reidratato, batteri e
leucociti morti. Cutimed® Gel è in grado
di rimuovere lo slough e gli strati di fibrina.
Cutimed® Sorbact® gel aiuta a ridurre la
Ferite
carica batterica in ferite scarsamente essudanti
granuleggianti
mentre Cutimed® Sorbact® Hydroactive
consente di gestire sia la carica batterica
che i livelli di essudato medio alti.
Le ferite altamente
secernenti richiedono
un’attenta gestione dell’essudato.
Cutimed® Siltec e Cutimed® Cavity,
Ferite
oltre ad avere un’elevata capacità
epitelizzanti
di assorbenza ed adsorbimento,
consentono una rimozione atraumatica
Nella fase finale
senza danneggiare la cute
del processo di guarigione
®
di nuova formazione.
Cutimed Siltec è in grado
di garantire una protezione ottimale
della pelle fragile.
preparazione del letto della ferita
protezione della cute
Ferite necrotiche
gestione dell’essudato
Nei manuali di Approccio terapeutico sono riportati consigli e raccomandazioni per il fissaggio secondario e i trattamenti da associare alla linea Cutimed®.
Patogenesi e Terapia
Ulcere del piede diabetico:
Caratteristiche principali
Come si sviluppano le ulcere del piede diabetico?
Il diabete mellito non controllato efficacemente può, col passare del tempo, causare danni neurologici o
gravi problemi di circolazione risultanti nell‘insorgenza di lesioni del piede.
Neuropatia
Angiopatia
I nervi danneggiati
causano intorpidimento
e perdita di sensibilità
del piede. I punti di
pressione (causati per
esempio da calzature
troppo strette) possono
quindi non essere avvertiti. Inoltre, il danno
neurologico causa una modifica della postura
del paziente in deambulazione. Il carico corporeo
si sposta, per lo più sull’avanpiede, e possono
quindi comparire delle lesioni da pressione.
L’incremento dei livelli
di glucosio nel sangue
può, alla lunga, causare
calcificazione e quindi
ostruzione dei vasi
arteriosi e capillari
(macro/micro-angiopatia)
da cui un inadeguato apporto di elementi nutritivi
e di ossigeno ai tessuti con conseguente rischio di
sviluppo di necrosi.
Oltre alla gestione locale della lesione, può essere
necessario ricorrere alla chirurgia vascolare.
Perché è importante controllare l’infezione?
Di norma, infezioni recidive possono essere un indicatore di diabete non ancora
diagnosticato. Anche nel caso di diabete conclamato, è comunque necessario
prestare molta attenzione all’infezione poiché il sistema immunitario, tipicamente
depresso dal diabete, è ulteriormente indebolito dalla scarsa circolazione
sanguigna derivata dalle angiopatie: la cute scarsamente irrorata diviene porosa
e facilmente penetrabile da funghi e batteri. Il risultato è l’infezione che, se non
trattata adeguatamente, può diffondersi con rapidità.
L’infezione coinvolge all’inizio le
dita per diffondersi successivamente all’avanpiede e passare
poi al resto dell’arto.
Quali sono i problemi tipici delle lesioni diabetiche?
E’ necessario fare una distinzione di base delle lesioni diabetiche che l’operatore deve gestire:
Lesioni pre-operatorie
Le complicanze nella guarigione delle ferite sono
fin troppo comuni nei pazienti diabetici.
La guarigione è spesso compromessa
dall’insorgere di infezioni. Esistono attualmente
approcci terapeutici innovativi con soluzioni
efficaci – per esempio, le medicazioni antibatteriche che inglobano e rimuovono i batteri e i
funghi aiutando a ridurre la carica batterica.
4
Lesioni post-operatorie
Nei casi di gangrena o di ulcera profonda, dove
esiste un elevato rischio che l’infezione si diffonda,
è necessario intervenire chirurgicamente.
La gestione della ferita segue successivamente
le varie fasi del processo di guarigione prestando
comunque molta attenzione affinché l’area della
ferita non sia sottoposta ad alcuna pressione.
L’approccio olistico al paziente
La gestione del paziente diabetico va ben oltre il trattamento dell’ulcera. La gestione della patologia di
base è importante. Una dieta adeguata e una compliance globale del paziente sono fattori fondamentali
per la guarigione. In alcuni pazienti, non si può sottovalutare lo stress psicologico dell’ulcera e un
supporto da parte di uno psicologo può essere d’aiuto.
Controllo sistemico
Il paziente deve seguire una dieta adeguata. In base alla gravità del diabete, è necessario integrarla con
farmaci antidiabete da assumere per via orale o con iniezioni di insulina. E’ necessario effettuare controlli
medici regolari.
Controllo dell’infezione
Oltre alla riduzione locale della carica batterica, effettuata per esempio con medicazioni antimicrobiche,
può essere necessario abbinare anche una terapia antibiotica sistemica.
Riduzione della pressione
E’ un aspetto molto importante per il processo di guarigione delle ulcere del piede diabetico. Esistono
molti dispositivi in grado di ridurre la pressione sulle aree di cute maggiormente sollecitate. I gessi di
scarico, per esempio, possono aiutare la lesione a guarire consentendo al paziente di muoversi. In
alternativa i walkers ortopedici sono calzature che consentono di scaricare il piede durante il giorno.
Nutrizione
Il paziente diabetico deve seguire una dieta particolare. Esistono molteplici fonti di informazione
(ambulatori, seminari, siti web) in grado di aiutare i pazienti ad adottare una dieta sana e ricca di fibre.
Controlli regolari
Il controllo regolare dei piedi aiuta a prevenire le ulcere del piede diabetico. Durante la formazione data
dagli specialisti, il paziente impara a controllare regolarmente i propri piedi, ad individuare le aree di
pressione e prevenire le piccole lesioni in zone con ridotta sensibilità a causa della neuropatia periferica.
E’ bene effettuare sessioni di pedicure regolari con operatori specializzati.
Cura della cute
L’incremento dei livelli di glucosio nel sangue causa un restringimento dei vasi sanguigni con conseguenze
anche di tipo neurologico. Nel caso di polineuropatia diabetica la produzione del sebo diminuisce e la pelle
risulta secca e squamosa. E’ necessario quindi trattarla con prodotti a base di urea in grado di ristabilire
l’equilibrio idro-lipidico.
Compliance
Il paziente deve essere perfettamente consapevole degli effetti che la malattia ha sulla sua vita e deve
sapere cosa può fare per limitarne le complicanze. Sono utili a questo proposito le riunioni di training
e i consigli degli specialisti.
5
Cura e protezione della cute:
Un’elemento essenziale
nella gestione delle ulcere
Cura della cute: prevenzione e approccio terapeutico
La cura della cute è purtroppo ancora ampiamente sottovalutata nell’attuazione di un corretto piano di gestione
delle lesioni croniche. Essa ha un impatto positivo non solo su tutte le fasi del processo di guarigione ma può
aiutare a prevenire ulteriori danni della cute e favorisce certamente il benessere generale del paziente.
Quale è la principale funzione della pelle?
La pelle deve principalmente proteggere l’organismo dai fattori esterni e prevenire perdite di liquidi mantenendo una barriera tra interno ed esterno. Tuttavia, nella gestione di pazienti con lesioni essudanti, si devono
affrontare ulteriori problematiche. La presenza della patologia diabetica rappresenta un ulteriore fattore di
rischio a causa dell’aumentata secchezza e della accentuata fragilità.
I principali fattori che impattano sulla cute a rischio:
Esterni
Interni
• essudato delle lesioni
• età
• incontinenza urinaria o fecale
• stato di nutrizione
• fluidi digestivi
• disidratazione
• rimozione di prodotti adesivi
• forze di attrito
Le aree più a rischio:
Cute perilesionale: necessita di attenzioni particolari, sia in termini di protezione dei bordi della lesione
dall’adesivo di una medicazione, sia come protezione della cute irritata così come protezione della cute integra da attacchi esterni. Per non correre rischi di macerazione cutanea o di incremento delle dimensioni della
lesione, la protezione della pelle con dispositivi medici specifici è un aspetto integrale alla gestione delle ferite
(Cutimed® PROTECT spray e applicatore a tampone).
Pelle esposta a incontinenza: nei pazienti incontinenti il rischio di fenomeni di macerazione e di dermatite da pannolone è molto elevato. In questi casi si raccomanda di effettuare un trattamento protettivo
preventivo su area estesa con Cutimed® PROTECT cream.
Pelle soggetta a frizione: la pelle del paziente diabetico spesso molto secca, provoca prurito e il semplice sfregamento può facilmente portare ad una lesione che può anche diventare infetta. E’ necessario
quindi impiegare prodotti a base di urea in grado di limitare questi problemi.
Pelle di nuova formazione: molto fragile, che richiede attenzioni particolari perché può risultare molto
secca e deve quindi essere idratata e mantenuta flessibile.
Preparazione del letto della ferita
Ferite con necrosi secca:
Come ottenere un debridement
delicato ma efficace
Idratare le necrosi secche:
Il tessuto necrotico deve essere rimosso dal letto della ferita
poiché rallenta il processo di guarigione e impedisce di
stabilire correttamente le dimensioni e la profondità
della lesione. Gli idrogel possono effettuare un efficace debridement autolitico. Cutimed® Gel rilascia umidità nella ferita in modo sostenuto e
prolungato, e contribuisce a sciogliere la
necrosi efficacemente e senza dolore. E’
necessario dosare correttamente la quantità di
idrogel applicata nella ferita in modo da evitare fenomeni di macerazione dei
bordi. Cutimed® Gel può essere applicato con l’applicatore sterile presente
nella confezione, con una spatola o direttamente dal tubetto.
Agire rapidamente può evitare l’amputazione.
Nelle ulcere del piede diabetico il rischio che l’infezione si diffonda
deve essere attentamente considerato. Il medico deve quindi
valutare se effettuare eventualmente un debridement chirurgico.
Sciogliere le aree necrotiche:
Per sciogliere efficacemente la necrosi è necessario
assicurarsi che il gel rimanga in situ, applicando una
medicazione secondaria in film o in schiuma di poliuretano.
Medicazioni in film di poliuretano
(per es. Leukomed® T o Fixomull® transparent)
• impediscono che l’idrogel si asciughi
• aiutano a mantenere la ferita in ambiente umido
• svolgono azione di barriera batterica.
Medicazioni in schiuma di poliuretano (per es. Cutimed® Siltec B oppure
per garantire l’effetto tampone sul tallone Cutimed® Siltec Heel)
• impediscono che l’idrogel si asciughi
• assorbono l’essudato presente in altre zone della lesione,
mantenendo un ambiente umido controllato
7
Preparazione del letto della ferita
Ferite infette:
Come ridurre la carica batterica
Captazione ed inattivazione dei patogeni:
Cutimed® Sorbact® ha dimostrato la sua efficacia nelle ulcere diabetiche
infette e nella prevenzione stessa dell’infezione. L’esclusivo meccanismo
di azione consente di ridurre la carica batterica senza l’impiego di agenti
chimicamente attivi. Cutimed® Sorbact® non presenta controindicazioni ne
causa fenomeni di resistenza batterica e supporta efficacemente il naturale
processo di guarigione.
E’ possibile scegliere il formato della medicazione in base a:
• le dimensioni della ferita
• la profondità della ferita
• il livello di essudato.
Gestione dell’essudato:
In base al livello di essudato, è possibile utilizzare:
• la medicazione Cutimed® Sorbact® Hydroactive, che combina la terapia
antimicrobica con un efficace gestione dell’essudato grazie alla matrice
idropolimerica
• gli zaffi o le garze Cutimed® Sorbact® in associazione con una
medicazione in film o in schiuma di poliuretano (in funzione del livello
di essudato). In alternativa, si può applicare una benda di fissaggio.
Non è mai facile applicare una medicazione su un piede che ha subito
un’amputazione. Per raggiungere un risultato soddisfacente è spesso
consigliabile abbinare più prodotti quali ad esempio:
• prodotti per il fissaggio su area estesa
• bende di fissaggio
• medicazioni in film o in schiuma di poliuretano.
Per maggiori informazioni su Cutimed® Sorbact® e le sue modalità d’azione visitate il sito
www.cutimed-sorbact.com
8
Ferite con necrosi molli:
Come pulire il letto della ferita
Rimuovere lo slough e la necrosi molle:
Il debridement autolitico è un sistema efficace ed atraumatico per eliminare
lo strato di fibrina ed il tessuto necrotico dal letto della ferita. Cutimed® Gel
ha un eccellente azione idratante che aiuta nel trattamento dell’ulcera.
E’ necessario dosare correttamente l’applicazione in modo da evitare
fenomeni di macerazione dei bordi. Cutimed® Gel consente vari metodi di
applicazione:
• direttamente dal tubo
• con l’utilizzo di una spatola sterile (la viscosità di Cutimed® Gel consente
un’applicazione con arto sollevato, anche mantenendo la spatola in verticale, contro gravità, situazione
frequente nella gestione quotidiana delle ferite)
• tramite l’applicatore sterile presente nella confezione (in caso di lesioni più profonde).
Per un risultato ottimale, coprire Cutimed® Gel con una medicazione sterile in film di poliuretano (ad es.
Leukomed® T). Dopo l’amputazione è possibile utilizzare bende di fissaggio (ad es. Easifix® Coesive
o Elastomull® haft S) per il fissaggio finale della medicazione.
Detergere, prevenendo o controllando l’infezione:
Cutimed® Sorbact® gel è una medicazione pronta all’uso che combina
l’azione antimicrobica con l’idrogel. I germi patogeni della ferita vengono
inglobati e inattivati grazie all’esclusivo metodo Sorbact®, mentre la
componente di idrogel aiuta a detergere la ferita dallo slough e dalla
fibrina.
• Ripiegare i bordi della medicazione all’interno della ferita in modo da
evitare fenomeni di macerazione della cute perilesionale
• Applicare una medicazione secondaria in grado di mantenere nella ferita
un ambiente umido.
La cute perilesionale di un’ulcera del piede diabetico può essere fragile, sensibile e secca.
Oltre ad utilizzare prodotti di detersione delicati, è utile applicare un film barriera protettivo sui bordi
della lesione (Cutimed® Protect film o spray) e sulla pelle a rischio (Cutimed® Protect Cream)
Importante:
• Non è possibile portare la ferita a guarigione senza curare le patologie concomitanti o
evitare i fattori di rischio: evitare aree di pressione sul piede utilizzando per esempio gessi
di scarico o calze specifiche per il piede diabetico.
• Il paziente immobile può sviluppare un‘ulcera da pressione sul tallone. In questo caso si
può applicare una medicazione specifica per l‘area talloneare come, per esempio,
9
Cutimed® Siltec Heel.
Gestione dell’essudato
Lesioni granuleggianti:
Come favorire e proteggere
la formazione del nuovo tessuto
Parola chiave: tessuto di granulazione.
Al giorno d’oggi, il principio di guarigione della lesione in ambiente umido
è ben accetto come approccio terapeutico per le lesioni croniche. Le
Medicazione idroattiva
evidenze cliniche confermano che un’umidità controllata ha diversi effetti
benefici sul letto della lesione:
Strato di umidità
li
lia
• sostanze nutrienti, fattori di crescita ed enzimi possono svilupparsi e
ite
ep
Nuove cellule
diffondersi facilmente nella lesione.
• l’umidità facilita la proliferazione di nuove cellule.
• Il tessuto di granulazione si forma più rapidamente rispetto
L’ambiente umido favorisce la granulaalle lesioni secche.
zione e l’epitelizzazione della ferita dai
Il principale requisito che le moderne medicazioni devono avere è quello
bordi verso l’interno.
di favorire un livello equilibrato di umidità nel letto della ferita.
L’importanza di una corretta gestione dell’essudato.
Le migliori medicazioni in schiuma sono state sviluppate tecnicamente
per gestire efficacemente l’ambiente umido controllato della ferita, quindi
devono interagire con i diversi livelli di essudato.
La gamma Cutimed® Siltec, associa un‘elevata capacità di assorbimento
con un eccellente indice di trasmissione del vapore.
L’effetto:
• Ottimale gestione dell’essudato = tempi più lunghi di permanenza
della medicazione in situ = minor numero di cambi di medicazione
necessari = tempi infermieristici ridotti = trattamento valido anche
economicamente.
Importante:
10
Lo strato di silicone perforato a
contatto con la ferita consente un
rapido assorbimento dell’essudato.
• Non è possibile portare la ferita a guarigione senza curare le patologie concomitanti o
evitare i fattori di rischio: evitare aree di pressione sul piede utilizzando per esempio gessi
di scarico o calze specifiche per il piede diabetico.
• Il paziente immobile può sviluppare un‘ulcera da pressione sul tallone. In questo caso si
può applicare una medicazione specifica per l‘area talloneare come, per esempio,
Cutimed® Siltec Heel.
• Utilizzare prodotti di detersione delicati e applicare un film barriera protettivo sui bordi della
lesione (Cutimed® Protect film o spray) e sulla pelle a rischio (Cutimed® Protect Cream)
Mantenere un ambiente umido:
In questa fase della ferita, l’obiettivo primario è quello di mantenere nella
ferita un ambiente umido controllato.
Le medicazioni Cutimed® Siltec garantiscono un eccellente potere
assorbente e una rimozione atraumatica della medicazione grazie allo
strato di silicone a contatto con la ferita che aderisce lievemente solo
alla cute perilesionale.
E’ possibile scegliere la medicazione più idonea in base al livello di essudato:
• Cutimed® Siltec: medicazione assorbente per livello di essudato da moderato ad elevato
• Cutimed® Siltec L: medicazione sottile per livello di essudato da lieve a moderato
• Cutimed® Siltec B: medicazione con bordo adesivo, per livello di essudato da lieve a moderato.
• Cutimed® Siltec Heel: medicazione assorbente per il livello di essudato da moderato ad elevato,
conformata specificatamente per il tallone
Applicare un’adeguata medicazione secondaria:
L’amputazione richiede tecniche di bendaggio specifiche e materiali particolari da combinare tra loro in
base alle esigenze.
Le tecniche di medicazione degli arti amputati richiedono l’impiego di diversi materiali:
• fissaggio su area estesa
• bende di fissaggio
• medicazioni in film.
11
Guarigione in ambiente umido
Ferite epitelizzanti:
Come proteggere la cute
di nuova formazione
Proteggere la fragile cute neoformata:
Quando la ferita è ricoperta da tessuto granuleggiante e le cellule epiteliali
iniziano a crescere dai bordi, la quantità di essudato tende a ridursi. Può
essere utilizzata una medicazione più sottile, Cutimed® Siltec L, che è
allo stesso tempo ancora più conformabile e confortevole.
L’eccezionale indice di trasmissione del vapore e le particelle super assorbenti permettono a questa medicazione di trattenere il fluido, riducendo il
rischio di macerazione.
Garantire una rimozione atraumatica della medicazione:
In questa fase di guarigione della ferita in cui è presente una minore quantità di essudato e in cui le cellule
epiteliali di nuova formazione formano il primo delicato strato cutaneo, è di fondamentale importanza che
la rimozione della medicazione sia atraumatica.
Tutte le medicazioni della gamma Cutimed® Siltec hanno lo strato a
contatto con la ferita in silicone. Questo aderisce in modo delicato sia alla
cute perilesionale che alla cute neoformata.
I benefici dello strato in silicone di Cutimed® Siltec:
• Delicata aderenza all’epitelio fragile
• Non interferisce con il processo di guarigione
• Cambi di medicazione non dolorosi per il paziente.
Quando la ferita è completamente chiusa, è possibile utilizzare una medicazione sterile in film (ad es. Leukomed® T) per proteggere la pelle fragile
e sottile.
Importante:
12
• Non è possibile portare la ferita a guarigione senza curare le patologie concomitanti
o evitare i fattori di rischio: evitare aree di pressione sul piede utilizzando per esempio
gessi di scarico o calze specifiche per il piede diabetico.
• Il paziente immobile può sviluppare un‘ulcera da pressione sul tallone. In questo caso si
può applicare una medicazione specifica per l‘area talloneare come, per esempio,
Cutimed® Siltec Heel.
• Utilizzare prodotti di detersione delicati e applicare un film barriera protettivo sui bordi della
lesione (Cutimed® Protect film o spray) e sulla pelle a rischio (Cutimed® Protect Cream)
Prevenzione delle recidive
Protezione e controllo
Le ulcere del piede diabetico non necessariamente si ripresentano. Coinvolgendo pienamente il paziente
è possibile evitare una recidiva oppure fare in modo di riconoscerne i sintomi e trattarla allo stadio iniziale.
Cura del piede
Il paziente deve imparare a controllare i propri piedi quotidianamente. È necessario che si renda conto che
persino un minuscolo sassolino nella scarpa può causare un’ulcera nel piede. È indispensabile effettuare
controlli regolari e programmare delle sedute di pedicure con personale competente. Calzature comode e
confortevoli aiutano a prevenire punti di pressione. Se esistono problemi di ridotta sensibilità a causa della
neuropatia periferica, è necessario che le calzature siano prive di qualsiasi asperità.
Calze per piede diabetico
Sono dispositivi in grado di garantire confort e protezione (ad es. SensiFoot ™). Sono specifici per il piede
diabetico, con un’imbottitura extra nell’area del piede, della punta e del tallone, sono in grado di ridurre al
minimo la frizione garantendo confort e protezione. I filati acrilici in multifibra consentono una traspirazione
ottimale e mantengono il piede asciutto.
Ginnastica per i piedi
Gli esercizi quotidiani effettuati con i piedi sono in grado di sciogliere la muscolatura e di migliorare la
circolazione. Training mirati mostrano ai pazienti diabetici quali esercizi effettuare.
Cura della pelle
La cute di nuova formazione deve essere stabilizzata con un adeguato livello di idratazione e di lipidi in
modo da consentirle di assolvere alla propria funzione di protezione.
Oltre ad utilizzare prodotti di detergenza delicati, è necessario applicare un film barriera protettivo
(Cutimed® PROTECT) in grado di preservare il nuovo epitelio.
13
Panoramica prodotti
Tutto il necessario
per il trattamento delle ulcere
del piede diabetico
Medicazione primaria
Ferite
necrotiche
Cutimed® Gel
Idrata efficacemente
le ferite necrotiche
secche o molli.
Ferite
infette
In base al livello di essudato:
Cutimed® Sorbact®
Cutimed® Sorbact® gel
Lega e rimuove i batteri da
Riduce la carica batterica e crea
ferite colonizzate e infette.
un ambiente umido nella ferita,
aiutando ad eliminare gli strati di
Ferite
necrotiche molli necrosi secca, slough e fibrina.
Ferite
granuleggianti
Ferite
epitelizzanti
In base al livello di essudato:
Cutimed® Siltec / Cutimed® Siltec Heel
Mantiene un ambiente umido controllato
o
in ferite con livello di essudato da moderato ad elevato e consente una rimozione
atraumatica della medicazione.
Cutimed Siltec L / Cutimed Siltec B
Mantengono un ambiente umido
controllato in ferite con livello di essudato da lieve a moderato e consente una
rimozione atraumatica della medicazione.
®
Prevenzione
delle recidive
SensiFoot ™
Il calzino per piede diabetico
che riduce il rischio di frizione e
di pressione.
®
Cutimed® Sorbact® Hydroactive
Controlla la carica batterica
e gestisce l‘essudato.
Cutisorb® LA
Compresse
con un eccellente
potere assorbente
e uno strato
a bassa aderenza
a contatto
con la ferita.
Medicazione secondaria/Fissaggio
Cura della pelle
L’apparecchio di scarico
(off-weight cast) è una
speciale applicazione gessata
che combina il supporto forte
e stabile della benda gessata rigida con il confort della
benda gessata semirigida.
Cutimed® Siltec B
Può essere utilizzata come fissaggio secondario, consentendo la
gestione controllata dell’essudato e
cambi di medicazione atraumatici.
oppure
Prodotti consigliati:
Fixomull® transparent o Leukomed® T
Medicazioni trasparenti,
adesive, sterili e pronte all‘uso
oppure da tagliare in base alle
esigenze. Consentono di ispezionare visivamente la ferita.
oppure
Gazofix®
La benda elastica autoaderente,
extra sottile, che può essere
indossata anche con le calzature.
oppure
Elastomull® haft S / Easifix® Cohesive
La benda di fissaggio coesiva ed
elastica.
Scarico di pressione
Cutimed® PROTECT
Crea un film barriera
protettivo, per prevenire
fenomeni di macerazione
e proteggere la cute
delicata.
Delta®-Lite Plus
Benda gessata sintetica rigida
in fibra di vetro impregnate di
resina poliuretanica.
Delta Cast Soft®
Benda gessata sintetica semirigida in poliestere impregnata
di resina poliuretanica.
Delta Terry-Net®
Maglia tubolare sottogesso in
spugna di cotone.
Artiflex®
Ovatta sintetica per imbottitura
sottogesso.
Scopri il mondo BSN medical
Manuale dei prodotti per
Advanced Wound Care
Manuale di Approccio
terapeutico per
Ulcere venose
Manuale di Approccio
terapeutico per
Piaghe da decubito
BSN medical S.r.l., Viale Colleoni, 17 20864 AGRATE BRIANZA MB
Tel. 039 6421601 - Fax 039 6421699
PU2650/studiomenghini/grafichebaia/Mag.11
Pubblicazione riservata ai Sigg. Medici ed Operatori Sanitari
Se desiderate ulteriori informazioni, o volete conoscere
il nostro approccio terapeutico per altre indicazioni, contattateci.