FARMACOLOGIA
20/04/2007
Ore 10:00-13:00
prof. Pozzoli
Continuiamo il discorso della lezione precedente sul SNA .
I farmaci sono sintetizzati in base alle caratteristiche sia del neurotrasmettitore
principale,cioè del ligando endogeno,sia sei sistemi che sono deputati alla
sintesi e alla rimozione del neurotrasmettitore.Perchè alcune molecole sono utili
come farmaci così come sono sintetizzate e altre no?Non dipende solo dalla
struttura chimica del neurotrasmettitore ma anche dalla capacità di
metabolizzazione che hanno gli enzimi di eliminazione.
Vediamo la SINTESI E IL RILASCIO DELL'ACETILCOLINA (corrispondente al
lucido 1 proiettato):
-L'Ach viene sintetizzata nelle sinapsi neuroeffettrici e in quelle gangliari a
partire dall' acetilcoenzima A (cetilCoA) e dalla colina,in una reazione catalizzata
dall'enzima colinaacetiltrasferasi (CAT),presente nei neuroni colinergici.
-L'Ach viene conservata in vescicole e liberata dal'arrivo di un potenziale
d'azione.L'Ach liberata dalla terminazione presinaptica interagisce con i ecettori
postsinaptici esplicando la sua azione di neurotrasmettitore. (comunque sapete
che esiste il fenomeno dello "Sgocciolamento fisiologico",soprattutto per le
catecolamine,per cui vengono sempre liberate piccole quantità di
neurotrasmettitore ma non a concentrazioni tali da poter trasmettere l'imnpulso
chimico)
-L'Ach viene rapidamente idrolizzata dall'enzima acetilcolinesterasi in colina e
acetato.
-Il neurone presinaptico non ricapta l'Ach come tale (come invece accade per
esempio per le catecolamine) ma solo il prodotto dell'idrolisi,la colina,che viene
successivamente reimpiegata nella sintesi di nuovo neurotrasmettitore.
L'Ach è formata da due parti:una dell'azoto quaternario e una carbossilica.
Abbiamo due classi di farmaci :agonisti e antagonisti colinergici.Gli agonisti
ovviamente mimano l'azione dell'Ach mentre gli anticoinergici bloccano l'azione
dell'Ach.Come dicevamo l'altra volta,l'Ach in sè non può essere usata come
farmaco perchè viene tropo rapidamente idrolizzata e dunque non ha
un'adeguata durata d'azione.Allora,bisogna avere dei farmaci che possano
mimare l'azione dell'Ach ma per un lasso di tempo prolungato rispetto
all'Ach.Abbiamo due possibilità: farmaci stimolanti colinergici ad azione diretta e
farmaci stimolanti colinergici ad azione indiretta.Quelli ad azione diretta si
legano direttamente ai recettori acetilcolinici e li stimolano,quindi hanno lo
stesso effetto dell'Ach;la differenza che questi farmaci hanno rispetto all'Ach è
che hanno una durata d'azione maggiore.Quelli indiretti,invece,non agiscono
direttamente sul recettore,cioè non si legano al recettore colinergico sia esso
nicotinico o muscarinico,ma bloccano la degradazione dell'Ach bloccando
l'attività dell'acetilcolinesterasa.Questo significa che bloccando l'enzima
catabolico dell'Ach si fa sì che le concentrazioni dell'Ach a livello della sinapsi
restano libere di agire,sono disponibili per un legame più prolungato al
recettore.Dunque,l'Ach che si è staccata dal recettore resta comunque
disponibile, nello spazio sinaptico,per un nuovo legame al recettore.Dunque
questi farmaci sono più che altro amplificatori della risposta all'Ach.
ESTERI DELLA COLINA (stimolanti colinergici ad azione diretta) (lucido 2):
-Poichè la durata d'azione dell'Ach è troppo breve per essere utile come
farmaco,sono stati preparati composti resistenti all'azione delle colinesterasi
,con l'obiettivo di ottenere farmaci capaci di esercitare un'azione più selettiva e
più prolungata
-Per es.,l'esterificazione della colina con l'acido carbammico,porta ad un
composto,la carbacolina o carbacolo,che non è più attaccato dalla colinesterasi
e che è possibile somministrare per via orale.Un derivato del carbacolo è il
betanecolo.
A partire dalla molecola dell'Ach,mediante piccole sostituzioni chimiche,sono
stati sintetizzati questi farmaci,come ad esempio la metacolina (o acetil-betametilcolina) che differisce dalla Ach per la presenza di un gruppo metilico in
più;questa piccola modificazione chimica fa sì che l'idrolisi sia più lenta rispetto
a quella dell'Ach nativa.Altro esempio è quello dell'Acido Carbammico che,sotto
il punto di vista della struttura chimica, non ha nulla a che fare con l'Ach.L'acido
carbammico presenta un azoto quaternario (l'azoto può fare tre legami
covalenti-e questo è l'azoto ternario-,ma per questioni di disposizione degli
elettroni,in realtà,l'azoto ternario ha disponibili due elettroni nell'orbitale
esterno.Questi due elettroni possono attrarre un protone e dunque uno ione
idrogeno si attacca all'azoto ternario che diventa azoto quaternario).E'
importante fare distinzione fra molecole derivate dall'Ach con un azoto ternario e
quelle che invece hanno un azoto quaternario,perchè quelle con un azoto
ternario sono liposolubili e passano la barriera ematoencefalica,mentre quelle
che hanno un azoto quaternario non sono liposolubili e dunque non passano la
barriera emtoencefalica.Questa è una divisione importante perchè a noi
potrebbe servire un farmaco che agisca in periferia e non passi la barriera
ematoencefalica,oppure
potrebbe
servirci
un
farmaco
che
la
oltrepassi.Quindi,se per esempio dobbiamo curare una patologia del tratto
gastro-enerico,preferiamo avere una molecola che agisca solo in periferia.
Altro esempio ancora è quello del Carbacolo(o carbamoilcolina),che è simile alla
Ach ma al posto dell'Acido Acetico presenta uno ione carbammico,e ciò fa sì
che non possa più essere attaccato dal'acetilcolinaesterasi.
Questi
composti,comparati
all'Ach,conservano
le
prorietà
farmacologiche,attivano il recettore allo stesso modo dell'Ach,ma modificano le
proprietà farmacodinamiche per quanto riguarda il metabolismo,non vengono
inattivati.
MECCANISMO D'AZIONE DEGLI ESTERI DELLA COLINA:
-gli esteri della colina agiscono direttamente a livello delle membrane
postgiunzionali delle cellule effettrici e dei neuroni corrispondenti alle seguenti
classi di sinapsi colinergiche:
1) siti effettori autonomi,innervati da fibre autonome parasimpatiche
postgangliari
2) cellule gangliari simpatiche e parasimpatiche e sostanza midollare
surrenale,innervate da fibre autonome pregangliari
3) placche motrici della muscolatura scheletrica,innervate da nervi motori
somatici
4) certe sinapsi del SNC.
L’Ach agisce anche su recettori pregiunzionali nel SNA e nel SNC.
-La muscarina è un composto capace di agire in modo relativamente selettivo
sulle cellule effettrici del SNA,producendo qualitativamente gli stessi effetti
dell’Ach:le azioni dell’Ach e dei farmaci simili in questi siti sono dette
muscniche.Le differenze fra le azioni degli agonisti muscarinici sono in gran
parte quantitative(cioè differiscono per la potenza,ovvero la capacità di attivare il
recettore),con una certa selettività per i diversi organi.Tutte le azioni esercitate
dall’Ach e dai suoi congeneri possono essere bloccate dall’atropina.
Le azione dell’Ach a livello del SNA sono dette muscariniche.
Riguardo alla selettività,sapete che i recettori muscarinici sono almeno di tre
tipi:quelli di cui si conoscono bene le funzioni sono M1,M2,M3,ma sono stati
clonati anche M4 eM5 che hanno delle caratteristiche che sono ancora sotto
studio;dunque sono cinque i sottotitipi recettoriali clonati,ma solo di tre di essi si
conoscono bene le funzioni e la caratterizzazione farmacologia.
-Gli agonisti colinergici hanno anche azioni nicotiniche,dunque essinon sono
selettivi muscarinici ma hanno una varietà di azioni,sia muscariniche che
nicotiniche appunto.
RELAZIONE STRUTTUTA –ATTIVITA’ DEGLI ESTREI DELLA COLINA
-L’acetil-beta-metilcolina (o metacolina) ha maggior durata d’azione (è
idrolizzata dall’acetilcolinesterasi molto più lentamente dell’Ach ed è quasi
completamente resistente all’idrolisi da parte di colinesterasi aspecifiche o della
butirrilcolinesterasi,che è una di queste) e selettività di azione (predominanza di
azioni muscariniche,più rilevanti sul sistema cardiovascolare)rispetto all’Ach
-Il carbacolo e il betanecol,esteri carbamilici non sostituiti(derivano dall’acido
carbammico),sono
totalmente
resistenti
all’idrolisi
da
parte
dell’
acetilcolinesterasi o delle colinesterasi aspecifiche.Il betanecolo esercita
principalmente azioni muscariniche,entrambi i farmaci agiscono con una certa
selettività sulla muscolatura liscia del tratto gastro-enterico e della vescica
urinaria.Il carbacolo conserva una notevole attività nicotinica,in particolare sui
gangli autonomi.E’ probabile che le sue azioni sia periferiche che gangliari,siano
dovute in parte alla iberazione di Ach endogena dalle terminazioni delle fibre
colinergiche.
Il fatto che esistano le colinesterasi aspecifiche può costituire un problema se il
farmaco che noi somministriamo non è resistente ad esse,perché in tal
modo,venendo idrolizzato,non arriva in quantità sufficienti ed efficaci a livello
dell’organo effettore.Il carbacolo e il betanecolo,come detto sopra,sono invece
resistenti anche alle colinesterasi aspecifiche e dunque hanno una maggiore
vita farmacologia.Il termine dell’azione farmacologica di questi farmaci è
condizionato dalla scissione dal recettore,non dalla metabolizzazione.L’ach
termina la sua azione a livello dei recettori perché
viene
metabolizzata,carbacolo e betanecolo terminano la loro azione quando si
staccano dal recettore.Il caso dell’adrenalina è diverso:l’adrenalina può essere
usata come farmaco perché viene ricaptata e ha comunque un’emivita maggiore
rispetto all’Ach.L’adrenalina come farmaco viene per esempio usata dagli
anestesisti in caso di shock anafilattico.
Vediamo gli EFFETTI DEGLI STIMOLANTI DIRETTI DEI RECETTORI
COLINERGICI:
1)Occhio
-muscolo sfintere iride = contrazione (miosi)
-muscolo ciliare = contrazione per la visione da vicino (accomodazione)
2)Cuore
-nodo S-A = diminuizione frequenza (effetto cronotropo negativo)
-atri = diminuizione forza di contrazione (effetto inotropo negativo);
riduzione del periodo refrattario
-nodo A-V = diminuizione velocità di contrazione (effetto dromotropo negativo);
aumento del periodo refrattario
-ventricoli = lieve diminuizione della forza di contazione
3)Vasi *
-arterie = dilatazione (attraverso EDRF=fattore rilascio derivato dall’endotelio);
costrizione (effeto diretto di alte dosi)
-vene = dilatazione (attraverso EDRF);
costrizione (effetto diretto di alte dosi)
4)Polmone **
-muscolatura bronchiale = contrazione (broncocstrizione)
-ghiandole bronchiali = stimolazione
5)Tratto gastro-enterico
-motilità = aumento
-sfinteri = rilassamento
-secrezione = stimolazione
7)Vescica urinaria
-detrursore = contrazione
-trigono e sfintere = rilassamento
8)Ghiandole
-sudoripare,salivari,lacrimali,nasofaringee = secrezione
*sperimentalmente,in presenza di un’arteria integra,l’effetto di questi farmaci
colino-mimetici è di dilatazione;questo effetto si perde se l’endotelio viene
scollato dall’arteria perché è un effetto indiretto,mediato dall’ EDRF
(praticamente non è altro che l’ossido nitrico).L’effetto diretto,che però si ha solo
ad alte dosi,cioè a dosi molto superiori a quelle farmacologiche,è un effetto di
costrizione.
** L’Ach è infatti uno dei mediatori della broncocostrizione in corso di asma.
Questi farmaci stimolanti diretti sono farmaci sicuri,hanno cioè un indice
terapeutico alto,dove l’indice terapeutico è la differenza fra la minima dose
tossica e la massima dose efficace.Più è alto questo rapporto,più è efficace il
farmaco.Al di sotto della minima dose efficace non si ha l’effetto terapeutico,al di
sopra della minima dose tossica si cominciano ad avere effetti tossici.Gli effetti
tossici di un farmaco sono quasi sempre dose-dipendenti,a parte i fenomeni di
idiosincrasia e di farmaco-allergia,che risponde alle regole biologiche
dell’allergia:il farmaco si comporta a allergene e quando il soggetto si sia
sensibilizzato,appena entra in contatto per la seconda volta con il
farmaco,indipendentemente dalla dose di esso,scatta la reazione allergica.Un
esempio sono le penicilline).La digossina (o lanoxin) è un farmaco molto
tossico(ha un range terapeutico tra 0,5 e 2 alla venti,è molto basso),che ha
dunque un indice terapeutico basso.L’aspirina,che è un farmaco da banco,viene
usato in dosi anche molto alte,fino a 1 g,ma non abbiamo effetti tossici perché è
un farmaco con alto indice terapeutico.I farmaci stimolanti diretti ad alte dosi non
hanno effetti tossici,hanno un’esasperazione dell’attività parasimpatica (es
ipotensione,
broncocostrizione,sudorazione,problemi
gastrici
e
intestinali,difficoltà nell’accomodazione visiva,scialorrea,cefalea,…).Anche se
non sono farmaci tossici,vista l’eccessiva attività parasimpatica che
hanno,hanno delle controindicazioni abbastanza importanti.Quali sono queste
controindicazioni:
-Asma (infatti inducono broncocostrizione e in virtù di questo è logico che non si
debbano somministrare a soggetti asmatici)
-Ipertiroidismo
-Insufficienza coronaria
-Ulcera peptica
I farmaci di questa classe dovrebbero essere somministrati solo per via orale o
sottocutanea per ottenere gli effetti sistemici.
In caso di intossicazioni,si deve somministrare atropina solfato(che è un
antagonista competitivo muscarinico) (0,5-1 mg) per via intramuscolo o
endovenosa.L’adrenalina(antagonista funzionale) (0,3-1 mg sottocute) può
essere utile per neutralizzare gravi risposte cardiovascolari e broncocostrittive.
USI TERAPEUTICI DEGLI ESTERI DELLA COLINA
-disturbi gastrointestinali (betanecolo in casi di sitensione addominale
postoperatoria e atonia gastrica e ritenzione o di gastroparesi;ileo adinamico
secondario a stati tossici,megacolon congenito)
-disturbi della vescica urinaria (ritenzione urinaria e svuotamento insufficiente
della vescica in assenza di ostruzione organica ,come ritenzione urinatia
postoperatoria;vescica ipotonica cronica,piogena o neurogena)
-Usi oftalmologici (acetilcolina 1%,unico caso in cui essa è usata come
farmaco,anche se adesso si preferisce usare il carbacolo 0,01%-dove la dose è
più bassa perché la durata d’azione è più lunga- nell’estrazione di
cataratte;carbacolo 0,75-3% nel glaucoma ad angolo aperto).
ALCALOIDI NATURALI COLINOMIMETICI E ANALOGHI SINTETICI:
prendiamo come esempio la Pilorocarpina:
-la pilorocarpina viene usata nel trattamento iniziale del glaucoma ad angolo
aperto
-la pilorocarpina,alternata con midriatici,è usata per disconnettere le aderenze
tra l’iride e il cristallino
-l’azione miotica della pilorocarpina è utile per combattere la midriasi prodotta
dall’atropina.
Vediamo ora i FARMACI ANTICOLINESTERASICI INIBITORI DELLE
COLINESTERASI (stimolanti colinergici ad azione indiretta):
-Gli
inibitori
delle
colinesterasi
agiscono
indirettamente
inibendo
l’acetilcolinesterasi,permettendo così l’accumulo di Ach in quei siti in cui è
fisiologicamente liberata.
-Gli inibitori delle colinesterasi si dividono in tre gruppi chimici:
1)Alcoli semplici dotati di un gruppo ammonico quaternario (es. edrofonio) (non
passano la barriera ematoencefalica)
2)Esteri dell’acido carbammico con alcoli che portano gruppi ammonici
quaternari o amminici terziari (carbammati:es. neostigmina)
3)derivati organici dell’acido fosforico (organofosfati:es. isofluropato)
I derivati organici dell’acido fosforico non hanno valenza come farmaci,ma
hanno valenza in tossicologia perché sono usati come pesticidi,dunque hanno
effetti tossici che possono essere letali.Poichè vi sono pazienti che si sono
intossicati con questi pesticidi,è importante conoscere gli antidoti.La
farmacologia è estremamente connessa alla tossicologia.
Ora il professore apre una piccola parentesi sui profarmaci e dice che i
profarmaci sono farmaci che vengono somministrati in forma inattiva e che poi si
attivano dentro l’organismo grazie a meccanismi metabolici,processi enzimatici
o non enzimatici.Importante è capire che metabolismo di un farmaco non vuol
dire necessariamente inattivazione dello stesso,infatti è vero che la grande
maggioranza dei farmaci dopo metabolizzazione sono inattivi,però è anche vero
che da un metabolita attivo,un farmaco attivo,può venir fuori un metabolita
anch’esso attivo:è il caso di alcune benzodiazepine a lunga durata d’azione,che
hanno un’emivita biologica inferiore all’emivita farmacologia.L’emivita biologica
è il dato tempo al quale trovate nel sangue metà della concentrazione iniziale
del farmaco.Se un farmaco ha un’emivita di quattro ore,quattro ore dopo la
prima somministrazione troviamo in circolo la metà della dose iniziale.Con
emivita farmacologia si intende una condizione per la quale nel sangue non
troviamo più il farmaco ma la sua azione persiste perché ci sono i suoi
metabolici,come nel caso di alcune benzodiazepine.In alcuni casi,la
metabolizzazione del farmaco porta alla formazione di un metabolica non solo
attivo,ma anche francamente tossico,ed è il caso degli organofosforici.La
struttura della molecola e la metabolizzazione concorrono alla tossicità del
farmaco.Due tipici organofosforici sono il Paration e il Paraoxon.Essi sono usati
come pesticidi e sono inibitori irreversibili delle colinesterasi (la colinesterasi è
dunque bloccata in maniera irreversibile).Normalmentenon sono tossici perché
l’organismo umano li detossifica e dunque in piccole quantità non sono tossici
per l’uomo.Sono invece tossici per gli insetti ai quali manca l’enzima di
detossificazione.Come fa la molecola a diventare tossica?Nel paration c’è un
atomo di zolfo;proprio questo atomo di zolfo fa sì,in realtà,che il paration come
tale non sia tossico.Il problema è che l’atomo di zolfo conferisce elevata
liposolubiltà alla molecola.Se entra nell’organismo in massive quantità, i sistemi
di detossificazione vengono saturati e esso viene metabolizzato:l’atomo di zolfo
viene tolto e al suo posto viene aggiunto un atomo di ossigeno,cosicché si passi
da paration a paraoxon,cioè da profarmaco a farmaco.Il problema è che il
paraoxon è tossico e inibisce irreversibilmente la acetilcolinesterasi.
Abbiamo visto una classificazione chimica degli inibitori delle colinesterasi,ora
possiamo fare anche una classificazione in base al meccanismo
d’azione,dunque distinguiamo:
-Inibitori reversibili veri:
(alcoli quaternari a durata d’azione breve,es. edrofonio),si legano solo
temporaneamente al sito attivo dell’acetilcolinestersa,impedendo all’Ach di
accedervi,senza combinarsi chimicamente con esso.Il complesso enzimainibitore non implica legami covalenti e perciò sopravvive per poco tempo (2-10
minuti).
-Inibitori reversibili:
(esteri carbammici,es. fisostigmina,neostigmina,piridostigmina),si legano
labilmente all’enzima combinandosi chimicamente con esso.Subiscono
un’idrolisi in due tappe,analoga a quella descritta per l’Ach.Il legame covalente
con l’enzima carbammilato è tuttavia più resistente al secondo processo
(idratazione) e questa tappa è perciò prolungata (da 30 minuti a 6 ore).La
colinesterasi poi si rigenera mediante idrolisi ad una velocità più lenta rispetto a
quella con cui si rigenera l’enzima che ha reagito con l’Ach.
-Inibitori irreversibili (organofosforici):
(es. isofluoropato,paration,malation),si legano stabilmente all’enzima e vengono
da esso idrolizzati.Si forma un enzima fosforilato nel sito attivo;il legame
covalente(il piùpotente che esista in chimica) tra fosforo ed enzima è
estremamente stabile e si idrolizza a bassissima velocità (centinaia di
ore).L’enzima può anche andare incontro ad “invecchiamento”,per rottura di uno
dei legami ossigeno-fosforo dell’inibitore,con ulteriore rafforzamento del legame
fosforo-enzima,ed in attivazione irreversibile dell’acetilcolinesterasi.
Sostanze fortemente nucleofile,come la pralidossima,scindono il legame
fosforo-enzima(e dunque rigenerano l’enzima) solo se somministrate prima che
si sia verificato l’invecchiamento.
A un soggetto intossicato con un organofosforico si dà un antagonista
competitivo dell’Ach(perché così si bloccano gli effetti dellAch),si dà l’atropina
infatti,e anche la pralidossima che serve per rigenerare l’enzima.Nella terapia
medica,si è abituati a pensare in termini di somministrazione di X mg di farmaco
per X giorni,cioè dosi definite di un farmaco.Nel caso delle intossicazioni molte
volte questo non succede e l’intossicazione da organofosforici è un caso
paradigmatico,infatti se voi date l’atropina ma la date per esempio per un solo
giorno,l’atropina viene metabolizzata,viene eliminata,ma l’effetto tossico persiste
perché l’enzima non è ancora rigenerato.Dunque si deve dare tanta atropina
fino a che non si ha la stabilizzazione dell’effetto clinico,dunque non c’è un
valore ben definito di atropina da dare in questi casi.Normalmente si dà atropina
fino a che non si vede la midriasi,cioè la dilatazione delle pupille (la stimolazione
colinergica del muscolo costrittore dell’iride dà miosi,l’antagonista dà l’effetto
opposto :midriasi).L’atropina deriva da una pianta,Atropa Belladonna,così
chiamata perché nel ‘700 le donne usavano le tinture di atropina per paralizzare
le pupille in midriasi (non ci vedevano niente!).
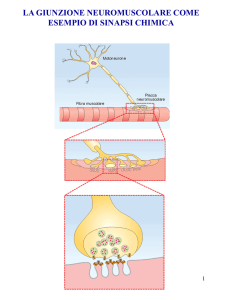
CARATTERISTICHE DELL’ACETILCOLINESTERASI
L’AchE esiste in due classi di forme molecolari:oligomeri semplici di subunità
catalitiche omologhe(cioè monomeri,dimeri e tetrameri) e associazioni di
subunità eterologhe le quali formano complesse strutture molecolari
allungate.Quello che dovete sapere è che a livello delle giunzioni
neromuscolari,l’AchE è organizzata i più monomeri ed è localizzata non sulla
membrana plasmatici,ma proprio nella parte più esterna.L’AchE è uno degli
enzimi più efficienti che si conoscano,in quanto ogni sua molecola ha la
capacità di idrolizzare 3 x 10 alla 5 di Ach al minuto,il che equivale a un tempo
di turnover di 150 microsecondi.Ecco spiegato perché l’Ach non può essere
usata come farmaco di per sé.La localizzazione assolutamente esterna
dell’enzima,a livello della placca neuromuscolare,fa sì che l’Ach venga
immediatamente degradata (questo consente i fini movimenti della mano,per
esempio).L’Ach si attacca al sito catalitico dell’enzima dove è presente un
residuo di serina e viene scissa,mentre invece per quanto riguarda gli
organofosforici,il fosforo si attacca all’enzima e esso invecchia.
Vediamo gli USI CLINICI DEGLI INIBITORI DELLE COLINESTERASI:
-Miastenia grave (neostigmina,piridostigmina,edrofonio)
-Ileo paralitico (edrofonio,neostigmina)senza ostruzione
-Glaucoma (fisostigmina,demecario)
-Intossicazione da farmaci antimuscarinici,soprattutto atropina (siccome
l’atropina è un antagonista competitivo,aumentare le concetrazioni di Ach
significa spiazzare l’atropina dal sito recettoriale.Questo è importante anche per
i farmaci bloccanti neuromuscolari,che pur non rientrano nell’ambito del SNA ma
rientrano nell’ambito dei farmaci colinergici.Questi bloccanti sono usati per
esempio in chirurgia e si dividono in due classi:depolarizzanti e non
depolarizzanti.I non depolarizzanti sono antagonisti competitivi,i depolarizzanti
invece agiscono un po’ come l’Ach.Nell’intossicazione di questi due farmaci,per
quelli depolarizzanti si ha l’antidoto,per quelli non depolarizzanti bisogna invece
aspettare che vengano metabolizzati)
-La tacrina,un nuovo farmaco con azioni anticolinesterasiche e
colinomimetiche,è impiegato nel trattameno del morbo di Alzheimer.Anche qui,è
importante conoscere la struttura dei farmaci perchè i farmaci che sono amine
quaternarie non passano la barriera ematoencefalica e non sarebbero efficaci
nell’Alzheimer,mentre le amine terziarie che passano la barriera sì.
La durata d’azione degli inibitori delle colinestersi varia a seconda della capacità
di permettere la rigenerazione dell’AchE nativa.
L’unico organofosforico usato come farmaco (come inibitore delle colinesterasi)
è l’Ecotiopato,che viene usato in caso di glaucoma.
Vediamo gli EFFETTI TOSSICI DEGLI ORGANOFOSFORICI:
stati d’ansia,agitazione,convulsioni,coma.Si può osservare bradicardia (effetto
muscarinico,quindi di tipo vagale) o tachicardia (effetto nicotinico).Pupille
puntiformi.Eccessiva salivazione e sudorazione(effetto muscarinico).Iperattività
intestinale con borborigmi,crampi addominali e diarrea.Fascicolazioni muscolari
e tic(effetto nicotinico),seguiti da paralisi flaccida.Morte per paralisi dei muscoli
respiratori.
Terapia : sostegno alla respirazione(prima cosa da fare nel caso di
intossicazione),atropina,pralidossima(si contrasta l’effetto tossico come seconda
cosa) (2-PAM).Rimuovere i vestiti e lavare la cute.
Discorso analogo vale per i barbiturici.Per eliminare il farmaco,dobbiamo
ricordare che i barbiturici sono acidi deboli e dunque vengono eliminati per via
urinaria,quindi bisogna fare urinare il paziente.Come lo facciamo urinare?con i
liquidi,con i diuretici,ma non basta.Dobbiamo alcalinizzare le urine,perché
siccome i barbiturici sono acidi deboli,a pH acido o neutro essi non sono
dissociati,quindi sono liposolubili e si riassorbono,ma se noi alcalinizziamo le
urine,i barbiturici dissociano e la forma dissociata non è riassorbibile e dunque
aumenta l’eliminazione.Siccome ci vuole del tempo affinché il barbiturico si
allontani dall’organismo,intanto dobbiamo sostenere le funzioni vitali del
paziente,come la respirazione.
Abbiamo parlato fino ad ora degli agonisti colinergici,adesso parliamo degli
antagonisti colinergici,che sono specifici per i recettori muscarinici e specifici per
i recettori nicotinici.Per quanto riguarda il SNA,sono importanti i muscarinici,per
quanto riguarda il SNC sono importanti anche i nicotinici perché agiscono a
livello della placca neuromuscolare.Vediamo bene i FARMACI
ANTIMUSCARINICI:
-I farmaci antimuscarinici inibiscono le azioni esercitate dall’Ach sgli effettori
autonomi innervati dai nervi colinergici postgangliari
-Inibiscono anche le azioni dell’Ach sui recettori muscarinici neuronali e
gangliari,nonché sulla muscolatra liscia priva di innervazione colinergica
-Questi composti vengono detti anche agenti di blocco muscarinico o
atropinici,perché mimano le azioni dell’alcaloide naturale aropina,estratto da
alcune piante come Atropa belladonna e Datura stramonium.
-La scopolamina (atropina modificata) è un altro alcaloide antimuscarinico
naturale (essa si trova nel buscopan)
-Analoghi semisintetici di natura aminica terziaria vengono prodotti esterificando
una base naturale,ad esempio la tropina,che è la base presente
nell’atropina,con acidi diversi.L’omatropina,ad es.,è l’estere della tropina con
l’acido mandelico
-Sono stati sintetizzati diversi composti amminici terziari con attività
antimucarinica
-Sono stati anche sintetizzati agenti muscarinici contenenti gruppi ammonici
quaternari.Essi hanno un maggior effetto periferico con una riduzione degli
effetti centrali(perché non passano attraverso la barriera ematoencefalica).
Fra le amine quaternarie ricordiamo:
-amine terziarie usate in ambito gastrointestinale:
-propantelina e glicopirrolato,(ulcera peptica,ipermotilità)
-amine terziarie ad uso periferico:
-pirenzepina (ulcera peptica gastroduodenale)
-diciclomina (ulcera peptica gastroduodenale,ipermotilità gastroduodenale)
-tropicamide (midriatico,cicloplegico)
-benzotropina,amina terziaria usata nel Parkinson
-Ipatroprio,derivato ammonico quaternario usato nell’asma
MECCANISMO D’AZIONE DEI FARMACI ANTIMUSCARINICI
-L’atropina e i suoi congeneri sono antagonisti competitivi dell’Ach e degli altri
agonisti muscarinici
-I recettori interessati sono localizzati su ghiandole esocrine,muscolatura
liscia,muscolo cardiaco
-Sono interessati anche i recettori muscarinici dei gangli e dei neuroni
intramurali
-I farmaci antimuscarinici inibiscono anche le risposte alla stimolazione dei nervi
colinergici postgangliari,ma tale inibizione è meno pronta di quella delle risposte
alla iniezione di esteri della colina
Sottogruppi dei recettori muscarinici e loro antagonisti:
1) Sottogruppo M1=> -localizzazione primaria:terminazioni nervose
-sistema effettore dominante:Aumento IP3 e DAG
-Antag.:pirenzepina,telenzepina,diciclomina,triesilfenidile
2) Sottogruppo M2 => -localizzaz primaria:cuore,nervi,muscolatura liscia
-sistema effettore dominante:diminuiz AMPc,aumento
corrente dei canali del K
-Antagonisti:gallamina,1-metoctramina,AF-DX 116
3) Sottogruppo M3 => -localizzaz primaria:ghiandole,muscolo liscio,endotelio
-sist effettore dominante:aumento IP3 e DAG
-antagonisti:4-DAMP,HHSD
EFFETTI FARMACOLOGICI DEGLI ANTIMUSCARINICI
SNC
-a dosi terapeutiche (0,5-1mg),l’atropina causa solo lieve eccitazione vagale
come conseguenza della stimolazione del midollo allungato e dei centri
cerebrali superiori.
-dosi tossiche di antimuscarinici provocano eccitamento rilevante con
agitazione,allucinazioni e coma.
-Il tremore della malattia di Parkinson è ridotto dai farmci antimuscarinici che
agiscono centralmente.
-La scopolamina previene o antagonizza i disturbi da chinetosi
Gangli e nervi autonomi
-I recettori colinergici muscarinici M1 postgangliari e quelli del plesso
mioenterico vengono inibiti dalla pirenzepina.
Occhio
-il blocco dell’attivazione colinergica di tipo muscarinico del muscolo
costrittore della pupilla in seguito all’applicazione topica di atropina provoca
midriasi
-Il blocco colinergico del muscolo ciliare provoca la sua paralisi con
ciclopegia e conseguente perdita della capacità di accomodazione.
Sistema cardiovascolare
-Cuore : viene modificata la frequenza cardiaca,con una risposta
predominante di tipo tachicardico.Ad alte dosi,si possono avere aritmie striali
e dissociazione atrioventricolare.
-Circolazione : l’atropina,adosi cliniche,antagonizza la vasodilatazione
periferica e la diinuizione della pressione arteriosa causata dagli esteri della
colina.Somministata da sola non ha effetti rilevanti né costanti.
Tratto gastrointestinale
-Secrezione salivare : viene abolita,con conseguente secchezza della
bocca,difficoltà nella deglutizione e nella fonazione
-Secrezione gastrica : viene ridotta.Si ha riduzione del volume e della
quantità di ioni idrogeno,di mucina e di pepsina.La secrezione basale è
bloccata più efficacemente di quella stimolata da cibo.La pirenzepina e la
telenzepina riducono la secrezione gastrica acida con minori effetti collaterali
rispetto all’atropina.Ciò può essere dovuto ad un blocco selettivo dei recettori
muscarinici presinaptici eccitatori sulle terminazioni nervose del vago come
suggerito dal loro elevato rapporto di affinità nei riguardi dei recettori M1
rispetto a quelli M3.Ciò è importante nel caso dell’ulcera,infatti la scoperta di
questi farmaci ha trasformato l’ulcera da una malattia chirurgica a una
malattia medica (nel caso dell’ulcera si usano farmaci diretti contro il
recettore dell’istamina H2,gli inibitori della pompa protonica e gli
anticolinergici perché l’Ach stimola la produzione di succo gastrico)
-Motilità : le pareti dei visceri sono rilassate,diminuiscono il tono e i movimenti
propulsivi.Si prolungano perciò sia il tempo di svuotamento gastrico che il
tempo di transito intestinale.
Tratto genitourinario
-la muscolatura liscia degli ureteri e della vescica è rilassata
Ghiandole sudoripare
-L’atropina sopprime la sudorazione termoregolatrice.La cute diventa calda e
secca
-“febbre da atropina” nel bambino piccolo (perché il bambino è più sensibile)
Bisogna fare distinzione fra effetti tossici ed effetti collaterali;l’effetto
collaterale può anche essere un effetto tossico,ma in genere l’effetto
collaterale si ha anche per dosi terapeutiche,mentre l’effetto tossico no,si ha
per una dose estremamente alta.Per esempio,per una colica intestinale voi
usate la scopolamina,il buscopan,e lo usate in una dose terapeutica che non
dà effetti tossici,però potete avere lo stesso la bocca secca che è un effetto
indesiderato (è un effetto che si ha per i blocco dei recettori colinergici a
livello delle ghiandole salivari).
ASSSORBIMENTO DEI FARMACI ANTIMUSCARINICI
-gli alcaloidi naturali e la maggior parte degli antimuscarinici terziari sono ben
assorbiti dall’ intestino e attraverso la membrana congiuntivele
-Solo il 10-30% della dose di un farmaco antimuscarinico quaternario è
assorbito dopo somministrazione orale,a causa della ridotta liposolubilità
della molecola ionizzata ( normalmente si somministrano intramuscolo o per
via parenterale).
DISTRIBUZIONE
-L’atropina e gli altri composto terziari sono largamente distribuiti
nell’organismo
-I derivati quaternari penetrano scarsamente la barriera ematoencefalica e
sono perciò praticamente privi di attività sul sistema nervoso centrale
Esempi farmaci bloccanti muscarinici:
1)Amine terziarie
-Atropina solfato=usata per medicazione preoperatoria;trattamento
nell’avvelenamento da anticolinesterasici
-Scopolamina bromidrato=medicazione preoperatoria
-Ciclopentolato=midriatico,ciclopegico:può causare gravi effetti sul SNC
-Benztropina metansulfonato= antiparkinsoniano.Antagonizza i sintomi
extrapiramidali delle fenotiazine.Il Parkinson è una malattia
neurodegenerativa in cui si perdono i neuroni della substantia nigra che sono
sostanzialmente dopaminergici.Allora perchè usiamo gli
anticolinertgici(ovviamente non come farmaci di prima linea che sono farmaci
dopaminergici)?Perchè il fatto che non ci siano più neuroni dopaminergici,fa
sì che predomini il tono colinergico (i tremori sono dovuti all’attivazione del
tono colinergico) che quindi viene contrastato da questi farmaci anticolinergici
che passano la barriera ematoencefalica.
2)Amine quaternarie
-Atropina metilbromuro (e metilnitrato)=midriatico,ciclopegico,antispastico
nella stenosi pilorica
-Metscopolamina bromuro=riduce l’iperacidità e l’ipermotilità gastrica:minori
effetti sul SNC rispetto alla scopolamina
-Ipatropio=aerosol:riduce la secrezione nell’enfisema cronico ( ma può
essere usato anche nel caso dell’asma)
EFFETTI FARMACOLOGICI DEI FARMACI ANTIMUSCARINICI
1)SNC:
-A dosi terapeutiche (0,5-1 mg),l’atropina causa solo lieve eccitazione vagale
come conseguenza della stimolazione del midollo allungato e dei centri
cerebarli superiori.
-Dosi tossiche di antimuscarinici provocano eccitamento rilevante con
agitazione,allucinazioni e coma.
-Il tremore della malattia di Parkinson è ridotto dai farmaci antimuscainici che
agiscono centralmente.
-La scopolamina previene o antagonizza i disturbi da chinetosi
2)Gangli e nervi autonomi:
-i recettori colinergici muscarinici M1 postgangliari e quelli del plesso
mioenterico vengono inibiti dalla pirenzepina.
3)Occhio
-Il blocco dell’attivazione colinergica di tipo muscarinico del muscolo
costrittore della pupilla in seguito all’applicazione topica di atropina provoca
midriasi.
-Il blocco colinergico del muscolo ciliare provoca la sua paralisi con
ciclopegia e conseguente perdita della capacità di accomodazione(questolo
sa bene chi porta che porta gli occhiali.Infatti dopo una visita dall’oculista che
abbia somministrato localmente atropina ci si mette mezza giornata per
riacquistare la capacità di accomodazione;inoltre l’atropina viene eliminata
abbastanza lentamente e quindi il recupero della capacità di accomodazione
e di costrizione è lento)
4)Sistema cardiovascolare:
-Cuore:viene modificata la frequenza cardiaca,con una risposta
predominante di tipo tachicardico.Ad alte dosi si possono avere aritmie atriali
e dissociazione atrioventricolare.
-Circolazione:l’atropina,a dosi cliniche,antagonizza la vasodilatazione
periferica e la diminuizione della pressione arteriosa causata dagli esteri della
colina.Somministrata da sola non ha effetti rilevanti né costanti (è infatti un
antagonista puro che da solo non ha effetto).
INDICAZIONI DEI FARMACI ANTIMUSCARINICI
Disordini del SNC
-malattia di Parkinson
-chinetosi
Usi in oftalmologia
-utilizzazione in corso di esami oftalmici(midriasi);somministrazione topica
-prevenzione di sinechie (cioè aderenze) in caso di uveiti e iriti
Disturbi dell’apparato respiratorio
-la riduzione della secrezione bronchiale è utile nella medicazione
preoperatoria che è associata all’uso di anestetici irritanti per il tratto
respiratorio (etere)
-l’azione broncodilatatarice degli antimuscarinici è utile nel trattamento
dell’asma bronchiale e nella bronchite cronica (ipratropio,per via
inalatoria;tiotropium,un composto ammonico quaternario antimuscarinico a
lunga durata d’azione)
Disturbi cardiovascolari
-per contrastare l’attivazione del sistema vagale che si accompagna al dolore
dell’infarto (sono farmaci di contorno,no di frontiera per quanto riguarda il
controllo dell’infarto del miocardio)
Disturbi gastrointestinali
-trattamento dell’ulcera peptica (pirenzepina soprattutto)
-trattamento di condizioni di ipermotilità intestinale
Disturbi urinari
-disturbi infiammatori della vescica
Avvelenamento colinergico
-terapia
antimuscarinica
(utilizzare
un
farmaco
antimuscarinico
terziario,atropina)
-composti
che
rigenerano
la
colinesterasi
(ossime:
pralidossima,diacetilmonossima).
DOSE –DIPENDENZA DEGLI EFFETTI TOSSICI DELL’ATROPINA
-alla dose di 0,5 mg=>lieve rallentamento della frequenza cardiaca;modesta
secchezza della bocca;inibizione della sudorazione(più che effetti tossici,a
questi dosaggi sono più che altro effetti collaterali)
-alla dose di 1 mg=>notevole secchezza della bocca;sete;accelerazione della
frequenza cardiaca,preceduta talvolta da rallentamento;modesta dilatazione
delle pupille
-alla dose di 2 mg=>tachicardia;palpitazioni;rilevante secchezza della
bocca;midriasi;lieve offuscamento della visione vicina
-alla dose di 5 mg=>intensificazione di tutti i precedenti sintomi;disturbi nel
linguaggio;difficoltà
nella
deglutizione;irrequietezza
e
stanchezza;cefalea;cute secca e calda;difficoltà nella minzione;riduzione
della peristalsi intestinale
-alla dose di 10 mg o più=>maggiore intensificazione di tutti i precedenti
sintomi;polso rapido e debole;pupilla praticamente chiusa;forte offuscamento
della visione;cute arrossata,calda,secca,scarlatta
;atassia,irrequietezza ed eccitazione;allucinazioni e delirio;coma.
A questo punto,diamo una rapida occhiata ai BLOCCANTI
NEUROMUSCOLARI
Essi non fanno parte del SNA perché agiscono a livello della placca
neuromuscolare e quindi muscolatura volontaria.Però per completezza li
trattiamo in questo capitolo perché il mediatore è l’Ach.
I Bloccanti neuromuscolari (o curarici) sono farmaci che inducono il
rilasciamento della muscolatura scheletrica.Sono suddivisi in due classi:
-bloccanti neuromuscolari non depolarizzanti (che impediscono la
depolarizzazione)-antagonisti competitivi come la d-tubocuranina,gallamina e
pancuronio
-Bloccanti neuromuscolari depolarizzanti-come il decametonio e la
succinilcolina
Tutti i bloccanti neuromuscolari disponibili non possono essere somministrati
per via orale e sono sempre usati per via endovenosa.
Il recettore interessato è il recettore nicotinico del muscolo scheletrico e
dell’organo elettrico,che ha una struttura differente rispetto a quello
muscarinico.Esso è infatti un canale ionico,un pentamero composto da
quattro
distinte
subunità
nel
rapporto
stechiometrico
di
alfa2,beta,gamma,delta.Le sigole subunita hanno sequenze aminoacidiche in
comune per circa il 40%,il che suggerisce che esse scaturirono da un gene
primordiale comune.Solo le subunità alfa portano i siti primari di
riconoscimento per l’Ach,degli antagonisti reversibili e delle alfa-tossine dei
serpenti.Il legame di uno di questi ligandi preclude quello degli altri.Il legame
di un ligando al recettore apre il canale e i flussi ionici provocano la risposta
effettrice:depolarizzazione,uscita del calcio e infine contrazione.Dunque
ricordate che il recettore muscarinico è un recettore accoppiato a secondi
messaggeri,mentre il nicotinico è un canale ionico.
MECCANISMO D’AZIONE DEI BLOCCANTI NEUROMUSCOLARI
1) Farmaci non depolarizzanti:
-la tubocuranina impedisce il legame dell’Ach al recettore che perciò non
viene attivato e non si ha nessuna stimolazione iniziale,ovvero non si ha
depolarizzazione della membrana post-sinaptica.Il rapporto tra Ach e
tubocuranina è di tipo competitivo e il blocco da tubocuranina può essere
rimosso aumentando le concentrazioni dell’Ach
2)Farmaci depolarizzanti:
-la succinilcolina e il decametonio agiscono creando una situazione analoga
ad un eccesso di Ach.Legandosi al recettore,provocano l’apertura del canale
e la depolarizzazione della membrana della placca neuromuscolare (blocco
in fase I ),impedendone la successiva ripolarizzazione.La fase iniziale della
loro azione si traduce quindi in un annullamento del potenziale di riposo e si
accompagna a contrazioni muscolari che precedono l’instaurarsi di una
paralisi flaccida
-Con l’esposizione prolungata alla succinilcolina si riduce la depolarizzazione
iniziale:la membrana si ripolarizza,ma non può essere nuovamente
depolarizzata dall’Ach fin quando è presente la succinilcolina legata al
recettore (blocco di fase II-desensibilizzazione).
USO TERAPEUTICO DEI BLOCCANTI NEUROMUSCOLARI
Rilasciamento muscolare durante interventi chirurgici
-consentono di ridurre la concentrazione dell’agente anestetico
-possiedono azione da breve (minuti) a lunga (ore)
-consentono l’intubazione tracheale (chirurgia)
-permettono il mantenimento della ventilazione controllata (chirurgia)
-riducono le fascicolazioni muscolari nella sede dell’intervento
-l’azione in alcuni casi può essere bloccata da antagonisti
-nella scelta di un agente sono da considerare età,funzionalità renale epeso
del paziente
Domanda:se avete un sovradosaggio da bloccante neuromuscolare
competitivo come la tubocuranina,potete fare qualcosa o no?E se invece lo
avete da succinilcolina,potete fare qualcosa o no?Avete uno strumento
farmacologico per contrastare il sovradosaggio?Noi possiamo contrastare
l’effetto soltanto del farmaco non depolarizzante,come la tubocuranina.Il non
depolarizzante ha un meccanismo d’azione per cui si lega al recettore e
impedisce il legame dell’Ach;se noi diamo la neostigmina o la
fisostigmina,comunque un colinergico indiretto,che impedisce la
degradazione dell’Ach presente è come se la concentrazione di Ach
aumentasse e quindi così possiamo spiazzare il curarico.Nel caso di un
curarico depolarizzante,come la succinilcolina,quanto detto prima non lo
possiamo fare,perché quello fra succinilcolina e recettore non è un legame
competitivo,è una depolarizzazione della cellula,quindi quello che dobbiamo
fare in questo caso è sostenere la respirazione e aspettare che la
succinilcolina (che comunque ha un’emivita abbastanza breve)venga
eliminata.
Impieghi extrachirurgici
-Mantenimento della ventilazione controllata in unità di terapia intensiva
-Riduzione degli spasmi muscolari
-Diagnosi di miastenia gravis
-Rilasciamento muscolare durante l’elettroshockterapia (l’elettroshock per
fortuna in Italia non si fa più,mentre negli Stati Uniti è ancor utilizzato)
PROBLEMI CLINICI (effetti collaterali-tossici)
Farmaci di prima generazione (es.destro-tubocuranina)
-alterazioni della pressione arteriosa e della frequenza cardiaca
-liberazione di istamina
-effetti gangliari
-difficoltà ad antagonizzare il blocco neuromuscolare (con alcuni farmaci)
-succinilcolina:iperkalemia;elevata
pressione
intraoculare
o
intragastrica;aritmie cardiache;stimolazione gangliare;blocco dei recettori
muscarinici;iprtensione maligna
Farmaci di seconda generazione
-effetti cardiaci minimi o nulli
-liberazione di istamina debole o assente
-facile antagonismo