INCONTRI DI AGGIORNAMENTO PEDIATRICO
6, 20 Febbraio 2016
Salvatore Scommegna, Doriana Bauzulli
U.O.C. Pediatria
Gastroenterite acuta
E’ una delle principali cause di accesso in P.S.
Pediatrico e di ospedalizzazione in età pediatrica
La gran parte dei casi ha origine virale e decorso
autolimitante
La principale conseguenza negativa della GE è la
disidratazione, che se grave può raramente condurre a
shock ed exitus
Il trattamento della GE coincide essenzialmente nel
trattamento della disidratazione
GE acuta: definizione
Comparsa improvvisa in un bambino precedentemente
sano di diarrea, associata o meno a vomito e/o febbre
Possibili elementi anamnestici:
recente contatto con altre persone affette da diarrea e/o
vomito
esposizione a fonte di infezione enterica (ad es. acqua o
cibo contaminati)
recente viaggio all’estero
Vomito e diarrea, insieme alla febbre ed al ridotto o
assente apporto di liquidi per os, causano la disidratazione
La diarrea in genere dura 5-7 giorni, e termina entro 2
settimane
Il vomito in genere dura 1-2 giorni, e nella gran parte dei
casi termina entro 3 giorni
Nella GE da Rotavirus il vomito ripetuto è presente
all’esordio nel 75% dei casi
Il vomito, ostacolando un’adeguata assunzione di liquidi, è
la causa principale di ospedalizzazione nei bambini con
GE acuta
I farmaci antiemetici attualmente disponibili non hanno un
soddisfacente profilo di sicurezza o sono off-label per il
trattamento in corso di GE
CLASSIFICAZIONE DI GRAVITA’ DELLA
GASTROENTERITE: SCALA DI GORELICK
(per bambini di età tra 1 mese e 5 anni)
Segni clinici
Disidratazione
assente/lieve
Aspetto generale:
bambini piccoli
bambini più grandi
vigile, assetato,
agitato
vigile, assetato,
agitato
Disidratazione
moderata
Disidratazione grave
flaccido; estremità fredde
e cianotiche; può essere
letargico, sonnolento comatoso
vigile, vertigini posturali agitato; estremità fredde
e cianotiche; spasmi
muscolari
Polso radiale
normale
filiforme o debole
flebile o non palpabile
Respirazione
normale
profonda
profonda e rapida
Elasticità cutanea
le pliche si
retraggono
immediatamente
le pliche si retraggono
lentamente
le pliche si retraggono
molto lentamente (>2
sec)
CLASSIFICAZIONE DI GRAVITA’ DELLA
GASTROENTERITE: SCALA DI GORELICK
(per bambini di età tra 1 mese e 5 anni)
Segni clinici
Disidratazione
assente/lieve
Disidratazione
moderata
Tempo di refill
capillare
Normale
>2 sec
Frequenza cardiaca
Occhi
Lacrime
Mucose
Diuresi (riferita dai
genitori)
Normale
normali
presenti
umide
normale
Tachicardia
infossati
assenti
secche
ridotta
Tachicardia
molto infossati
assenti
molto secche
non urina da molte ore
Calo ponderale
< 3%
3-9%
≥9%
Disidratazione grave
>2 sec
Trattamento della
disidratazione
Nella disidratazione lieve e moderata, è di prima scelta la
somministrazione per os di soluzione reidratanti (ORT)
ipotoniche a piccoli sorsi
La composizione della soluzione reidratante è stabilita da
linee guida internazionali (WHO, ESPGHAN)
Sono controindicati liquidi non contenenti quantità
adeguate di elettroliti (thè, camomilla, succhi di frutta, soft
drinks)
Soluzioni reidratanti
ORS
ESPGHAN
WHO
Glucosio (g/L)
13-20
20
(mmol/L)
74-111
111
Na+ (mEq/L)
60
90
K+ (mEq/L)
20
20
Cl- (mEq/L)
60
80
HCO3- (mEq/L)
20
30
0
0
52-80
80
234-271
311
Altri anioni (mEq/L)
Kcal/L
Osmolalità
Fallimento dell’ORT
E’ relativamente frequente il fallimento dell’ORT, per
persistenza del vomito o rifiuto di bere da parte del
bambino
In questi casi il provvedimento attuato di solito nella gran
parte dei reparti/PS pediatrici è la somministrazione di
liquidi, glucosio ed elettroliti per via e.v.
La durata media dell’ospedalizzazione in questi bambini,
in regime di OBIP, è di 24-48 ore
Idratazione e.v.:
possibili inconvenienti (1)
Necessità di contenzione, dolore da venipuntura
Difficoltà di posizionamento della fleboclisi con
tentativi ripetuti, che determinano:
stress per bambino e genitori
conflittualità tra genitori e personale sanitario
consumo di tempo
necessità di intervento di altri specialisti (anestesista,
chirurgo), sottratti temporaneamente ad altri servizi
in caso di ulteriore fallimento, ritorno all’idratazione
per os => logica poco comprensibile
Idratazione e.v.:
possibili inconvenienti (2)
il controllo dell’accesso venoso va affidato ai genitori,
che non sempre si rivelano affidabili
complicanze locali (flebite, stravaso del liquido di
infusione)
complicanze generali (diselettrolitemia, edemi
periorbitari); in caso di gravi errori / manomissioni
nell'infusione anche edema cerebrale o polmonare
Spesso gli esami ematici eseguiti contestualmente si
rivelano non utili => lavoro e costi evitabili (le LG
raccomandano di non eseguirli nella disidratazione
lieve)
Idratazione via SNG
La somministrazione di soluzione reidratante orale
(ORT) attraverso sondino naso-gastrico (SNG) è
un'alternativa alla idratazione per via e.v. sicura ed
efficace, nei casi di disidratazione lieve / moderata
Descritta in letteratura da oltre 20 anni
Fa parte integrante delle linee guida per il trattamento
della disidratazione nel bambino
Raccomandazioni delle lineeguida
Disidratazione lieve-moderata => ORT a piccoli sorsi
In caso di fallimento (4-5% dei casi) per vomito
persistente o rifiuto da parte del bambino: indicata la
somministrazione di ORT tramite SNG
L’idratazione per via e.v. è di seconda scelta per la
disidratazione lieve – moderata, mentre è di prima
scelta per la disidratazione grave
Altra possibile indicazione al SNG: reidratazione
durante le ore notturne
•Armon K, et al.: An evidence and consensus based guideline for acute diarrhoea
management. Arch Dis Child, 2001
Guarino A, et al.: ESPGHAN evidence-based guidelines for the management of acute
gastroenteritis in children in Europe: update 2014. J Pediatr Gastroenterol Nutr 2014
When oral rehydration is not feasible, enteral
rehydration by the nasogastric (NG) route is the
preferred method of rehydration, and should be
proposed before IV rehydration (I, A) (strong
recommendation, moderate-quality evidence).
Enteral rehydration is associated with significantly
fewer major adverse events and a shorter hospital
stay than IV rehydration and is successful in most
children (I, A) (strong recommendation, moderatequality evidence).
Guarino A, et al.: ESPGHAN evidence-based guidelines for the management of
acute gastroenteritis in children in Europe: update 2014. J Pediatr Gastroenterol
Nutr 2014
Controindicazioni
Età < 6 mesi
Pregressa chirurgia / patologia esofagea
Disidratazione grave
Necessità di contemporanea esecuzione di esami ematici o
di esecuzione di altre terapie per via e.v.
Idratazione via SNG:
modalità operative
Attraverso il SNG viene somministrata in infusione
continua la stessa ORT somministrata per os
La velocità di infusione segue le stesse regole della
somministrazione di liquidi e.v.
Dopo circa 2 ore dal posizionamento del SNG, il bambino
può riprendere a bere ORT a piccoli sorsi
Dopo circa 6 ore di assenza di vomito il SNG può essere
rimosso
Dopo qualche ora, possibile dimissione
Idratazione via SNG:
possibili vantaggi
Riduzione della durata della diarrea *
Riduzione della durata del ricovero ospedaliero *
Riduzione dei costi *
Minor consumo di tempo per il personale
infermieristico rispetto alla fleboclisi
Minor rischio di fallimento rispetto al posizionamento
della fleboclisi
Non sono necessari un consenso informato o un
protocollo formali, essendo una pratica già presente
nelle LG internazionali
* Fonseca BK,. Enteral vs intravenous rehydration therapy for children with gastroenteritis: a
meta-analysis of randomized controlled trials. Arch Pediatr Adolesc Med 2004
Idratazione via SNG:
inconvenienti
Fallimento con necessità di fleboclisi: descritto nel 5%
dei casi
Spesso mal tollerato dai pazienti
Diffusa diffidenza da parte delle famiglie e degli
operatori sanitari: è praticata solo in Australia ed in
alcuni Paesi europei
Le famiglie e gli operatori gli preferiscono la
fleboclisi, ritenendolo più invasivo
Alcuni studi non sono stati portati a termine per
insufficiente reclutamento di pazienti
Fallimento del SNG
Sono indicazioni alla rimozione del SNG:
malposizionamento / fallimento nel posizionamento
epistassi importante
incapacità del bambino a tollerare il SNG o opposizione
dei genitori
vomito persistente (almeno 3 episodi)
mancato miglioramento o peggioramento dello stato di
idratazione
… E noi?
Non è pensabile adottare integralmente le indicazioni
delle LG (idratazione via SNG in caso di fallimento
dell’ORT per la disidratazione lieve e moderata)
Tuttavia non si può rinunciare in ogni caso ed a priori
ad una modalità potenzialmente utile in casi
problematici
Proposte operative
Si può proporre l’impiego dell’idratazione tramite SNG in
bambini con GE con accesso venoso difficile (almeno 2
tentativi falliti) in cui non è necessaria o è rinviabile
l’esecuzione dei prelievi ematici
In pratica, si evita il ricorso all’anestesista per l’accesso
venoso (solo in bambini con GE)
In caso di documentata fattibilità sul campo di questa
pratica, nell’arco di qualche mese, si può allargare il
campo delle indicazioni
Punti problematici da
superare
Accettazione da parte del personale sanitario e dei genitori
Preparazione da parte della Farmacia ospedaliera (o
acquisto tramite gara?) di sacche da 500 ml contenenti
ORT adatte all’infusione con deflussore
Controllo corretto posizionamento del SNG: controllo pH
liquido gastrico tramite stick? (pH < 4: presenza nello
stomaco)
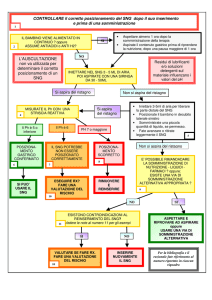
Posizionamento SNG
Posizionamento SNG:
Preparazione
Spiegare la procedura al paziente (e ottenere il consenso
informato).
Scegliere la narice appropriata per l’inserzione
valutando prima l’adeguatezza e la simmetria delle narici.
L’otoscopio può essere utilizzato per esaminare il
passaggio direttamente in modo da identificare deviazioni
del setto o altri restringimenti anatomici.
Posizionamento SNG:
Preparazione
Valutare correttamente la lunghezza della porzione di
SNG da introdurre
Segnare sul sondino tale distanza individuata.
Attualmente esistono 3 metodi per la determinazione della
lunghezza della porzione di SNG da inserire.
Posizionamento SNG:
Preparazione
1) Metodo Narice-Orecchio-Processo Xifoideo (NEX):
La lunghezza è determinata dalla somma della distanza tra
narice e lobo dell’orecchio e della distanza di quest’ultimo
dal processo xifoideo
2) Metodo Narice-Orecchio-Punto mediano tra Xifoide
ed ombelico (NEMU): La lunghezza è determinata dalla
somma della distanza tra narice e lobo dell’orecchio e
dalla distanza di quest’ultimo del punto mediano del tratto
che va dal Processo Xifoideo all’ombelico
Posizionamento SNG:
Preparazione
3) Metodo Correlazione Età Altezza (ARHB): la
lunghezza della porzione da introdurre è determinata
dall’applicazione delle formule riportate nella tabella 1,
derivate da specifici algoritmi di regressione.
Posizionamento SNG:
Preparazione
I risultati di un RCT condotto su un campione di 103
bambini ha dimostrato che il SNG/SOG è stato inserito
correttamente a livello del corpo dello stomaco nell’86%
dei casi con il metodo NEMU, nell’89% dei casi con il
metodo ARHB e soltanto nel 59 % con il metodo NEX.
Questi risultati indicano che il metodo NEX non dovrebbe
essere più utilizzato.
Ellett M, Cohen M, Perkins S, et al. Comparing methods of determing
insertion lenth for placing gastric tubes in children 1 month to 17 years of
age J Spec Pediat Nurs 2012;17:19-32
Inserzione del Sondino
Aiutare il bambino ad assumere la posizione semiseduta.
Valutare la pervietà delle narici e la pulizia del cavo
orale ed eventualmente pulirlo (o far soffiare il naso per
rimuovere muco e croste);
Lubrificate la punta del sondino con un lubrificante
idrosolubile ed inseritela nella cavità nasale passando
lentamente e posteriormente lungo il pavimento della
cavità nasale. Continuate ad avanzare con il sondino
lentamente fino all’orofaringe posteriormente.
Inserzione del Sondino
Una volta raggiunto l’orofaringe, si deve chiedere al
bambino di inclinare in avanti la testa e invitarlo a
deglutire la saliva, o meglio, alcuni sorsi d’acqua (nei
neonati e nei lattanti stimolare la deglutizione con il
succhiotto).
Mentre il paziente deglutisce, l’epiglottide chiude
l’apertura tracheale e previene l’inserimento accidentale
del sondino in trachea. Una volta che il sondino ha
superato la laringe proseguite rapidamente fino alla
profondità individuata.
Inserzione del Sondino
Il paziente può avere conati di vomito o potete sentire
resistenza nel passaggio attraverso la cavità laringea.
Se questo accade fermatevi un attimo e istruite il paziente
a sorseggiare acqua con la cannuccia. Coordinate a questo
punto l’ulteriore progressione del sondino durante la
deglutizione dell’acqua.
Può essere utile anche invitare il bambino a eseguire
alcuni respiri profondi.
Inserzione del Sondino
Il persistere della sintomatologia e la difficoltà di far
progredire la sonda devono far sospettare che il SNG si sia
arrotolato in orofaringe.
La comparsa di tosse, cianosi e dispnea sono invece segni
di inserimento accidentale nelle vie aeree.
In entrambe i casi il SNG va retratto (non necessariamente
estratto completamente) e si riprende l’inserimento una
volta regredita la sintomatologia
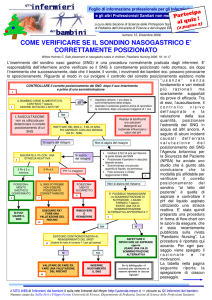
Conferma del
posizionamento del
Sondino
Valutare che il sondino naso gastrico sia posizionato
correttamente.
Il test del pH prevede la misurazione dell’acidità del
materiale aspirato mediante l’uso di strisce reattive.
Valori compresi tra 1 e 5,5 indicano che il sondino naso
gastrico non è posizionato nelle vie respiratorie e che è
sicuro utilizzarlo per l’alimentazione e la
somministrazione dei farmaci
Conferma del
posizionamento del
Sondino
Una volta stabilita la giusta posizione è bene fare un segno
con un pennarello indelebile sul sondino naso gastrico in
corrispondenza della narice (in modo da poter controllare
se si sposta) e registrare in cartella la lunghezza della
porzione esterna del SNG.
Concludere fissando il dispositivo per prevenirne la
dislocazione.
Ancoraggio e Sicurezza
del Sondino
Per assicurare il tubo tagliare del cerotto di circa 7 cm
di lunghezza, largo 1 cm e dividerlo a metà per quasi tutta
la lunghezza. Applicare la parte superiore non separata
sulla radice del naso del paziente e ancorare con le due
strisce il sondino
Rimozione del SNG
Si invita il paziente a fare una profonda inspirazione, a
trattenere il respiro per mantenere chiusa l’epiglottide e
isolare le vie aeree e a questo punto si sfila la sonda.
Mentre lo si sfila, il sondino va tenuto chiuso per evitare il
drenaggio del contenuto gastrico.
Complicanze
Le complicanze minori derivanti dall’introduzione del
sondino naso gastrico includono sinusite, epistassi,
odinofagia.
Le complicanze maggiori invece includono perforazione
esofagea, inalazione, pneumotorace e raramente
posizionamento intracranico .