LA SCHIZOFRENIA
Università degli Studi di Enna “Kore”
Facoltà di Scienze Umane e Sociali
Corso di Laurea Scienze e Tecniche Psicologiche
Disciplina PSICHIATRIA
Prof. G. Sisalli
LA SCHIZOFRENIA È IL PIÙ STUDIATO MA
ANCHE IL PIÙ DISCUSSO DI TUTTI I DISTURBI
MENTALI.
LA SCHIZOFRENIA, PER I CAMBIAMENTI CHE
DETERMINA NELLA VITA DELL’INDIVIDUO, NEL
SUO AMBIENTE FAMILIARE E SOCIALE, SI
PRESENTA COME L’ARCHETIPO, IL MODELLO
DELLA MALATTIA MENTALE.
SCHIZOFRENIA
Malattia psichiatrica economicamente ed
emotivamente più devastante:
Colpisce 0.5-1% della popolazione
Inizia in età giovanile ed il suo decorso è
notevolmente lungo
Notevole impatto sulla famiglia
Notevole costo per la comunità (2% del prodotto
interno lordo negli USA)
2/3 del costo per la perdita di forze produttive
¢ 1/3 del costo per le cure, l’assistenza pubblica
¢
EPIDEMIOLOGIA
¢
¢
¢
¢
¢
¢
Incidenza: 0.16-0.28/1000 individui nei paesi industrializzati
Prevalenza: uguale distribuzione tra uomini e donne
Puntiforme (in un dato momento): 0.6 – 8.3/1000
Nella vita: 0.9 – 3.8/1000
Esordio
Più precoce negli uomini rispetto alle donne
Non vi sono differenze di razza
Classe sociale: prevalenza maggiore nelle classi sociali più basse
(scivolamento verso il basso dei pazienti schizofrenici)
Mortalità:
Soprattutto per suicidio
¢ Fattori di rischio: sesso maschile, età inferiore a 30 anni,
vivere da soli, disoccupazione, precedenti episodi depressivi,
alto grado di istruzione (sentimenti di inadeguatezza e
disperazione)
FATTORI DI RISCHIO
¢ Familiarità.
Più stretta la prossimità genetica, più alta è la
probabilità di ammalarsi.
¢ Fattori
socioeconomici. Una correlazione inversa tra
l’incidenza di patologie psichiatriche e la classe sociale
di appartenenza è ormai ampiamente confermata.
¢ Età.
La Schizofrenia è considerata una malattia giovanile,
con esordio nella tarda adolescenza o all’inizio dell’età
adulta entro i 45 anni d’età.
¢ Fattori
prenatali (malnutrizione) e perinatali (complicanze
ostetriche).
¢ Emigrazione/immigrazione.
IPOTESI PATOGENETICHE DELLA SCHIZOFRENIA
¢ Danno
neurobiologico (corteccia prefrontale, talamo, sistema
limbico) con diminuzione della massa e del metabolismo di
queste aree cerebrali (studi di neuroimaging: RMN per la
morfologia,PET e SPECT per il metabolismo e la perfusione
cerebrale).
¢ Alterazioni genetiche (cromosoma 6 e 8) che determinano
modificazioni patologiche dello sviluppo cerebrale.modello
poligenico multifattoriale
¢ Alterazioni delle connessioni neuronali ( anomalie della
plasticità strutturale e sinaptica dei neuroni).
¢ Alterazioni gliali: esse rappresentano l’anello tra le alterazioni
genetiche e le alterazioni delle connessioni neuronali in quanto
la Glia nel SNC non ha solo funzioni di supporto e protezione
ma è implicata nella neurogenesi, nello sviluppo e
stabilizzazione delle sinapsi mediante la produzione di “fattori di
crescita”.
¢ Alterazioni biochimiche (neurotrasmettitori)
ETIOPATOGENESI
¢ Fattori
Alterato rapporto madre-figlio: madre
“schizofrenogena”
Bateson: messaggi ambigui da parte dei genitori
Oggi le influenze familiari sembrano più importanti sul
decorso della malattia
Alto indice di “emozioni espresse”: maggiore frequenza
di ricadute
¢ Fattori
psicodinamici
Melanie Klein : fase paranoide-schizoide nella relazione
madre-figlio
Stack Sullivan: importanza delle relazioni interpersonali
positive per lo sviluppo della personalità
¢ Fattori
familiari
socio-culturali
Deriva sociale
Stress multipli
ETIOPATOGENESI
MODELLO BIOPSICOSOCIALE
¢ Fattori Biologici:
Genetici
¢ Studi familiari:
maggiore prevalenza nelle famiglie dei soggetti affetti
¢ maggiore possibilità di sviluppare la malattia se uno dei genitori
è affetto (17%) o se entrambi i genitori sono affetti (46%)
¢
¢
Studi sui gemelli:
maggiore concordanza per malattia nei gemelli monozigoti (46%)
rispetto ai dizigoti (14%)
¢ Il fatto che non vi sia una concordanza del 100% indica la
necessità di fattori non genetici
¢
ETIOPATOGENESI
¢ Fattori
Biologici:
Neurochimici:
¢ Ipotesi dopaminergica
¢
Iperattività mesolimbica: sintomi positivi e disorganizzazione
¢
Da iperproduzione, ridotto catabolismo o ipersensibilità recettoriale
meccanismo d’azione degli antipsicotici, psicosi da anfetamine,
tecniche di visualizzazione cerebrale
Ipoattività mesocorticale: sintomi negativi
Corteccia prefrontale dorso-laterale
Lesioni nelle scimmie neonate: deficit che si manifestano nella
pubertà
Liberazione dell’attività dei circuito dopaminergici mesolimbici
Il Paziente Schizofrenico
Sintomi
negativi
Sintomi positivi
Deliri
Allucinazioni
Eloquio disorganizzato
Catatonia
Sintomi
cognitivi
Occupazionali
Sociali
Appiattimento
affettivo
Abulia Alogia
Anedonia
Sintomi
Interpersonali
Attenzione
Lavorative
Memoria
affettivi
Funzioni
Disforia
esecutive
Self-care
(astrazione)
Ideazione
suicidaria
Storia naturale della
Schizofrenia
Buona
Funzione
Psicopatologica
Fase
Fase
premorbosa prodromica
Fase
progressiva
della malattia
Fase di stabilità e di ricadute
Scarsa
10
20
30
Età (anni)
40
50
60
QUADRO CLINICO DELLA
SCHIZOFRENIA
¢ L’età
d’inizio.
¢ La personalità premorbosa
¢ I sintomi prodromici
¢ La fase attiva
¢ La fase degli esiti
ESORDIO
L’età di massima frequenza d’inizio della
malattia si colloca tra i 18 e i 25 anni.
Le osservazioni cliniche suggeriscono che
spesso il primo contatto con i servizi
psichiatrici avviene dopo un lasso di tempo
variabile rispetto ai primi sintomi conclamati
della malattia.
Infatti, mentre nei casi a decorso acuto tale
lasso di tempo è breve, nei casi ad inizio
subdolo e progressivo il primo contatto con i
servizi può avvenire dopo parecchi mesi o
addirittura anni.
LA PERSONALITA’ PREMORBOSA
¢ CHIUSURA
¢ STRANEZZA
¢ IPERSENSIBILITA’
¢ SCARSI
INTERESSI
¢ ISOLAMENTO
¢ SCARSO CONTATTO EMOTIVO
(PSEUDODEPRESSIONE)
¢ PASSIVITA’
¢ IMPULSIVITA’ ED IRRITABILITA’
¢ DIFFICOLTA’ A SGANCIARSI DALLA FAMIGLIA PER
FORMARSI UNA PROPRIA IDENTITA’
I SINTOMI PRODROMICI
¢
¢
SONO ESPRESSIONE DI UN CAMBIAMENTO CHE STA
AVVENENDO NEL PAZIENTE.
PUO’ DURARE SETTIMANE O MESI ED HA IN GENERE UN
ANDAMENTO PEGGIORATIVO.
¢
SPESSO SI MANIFESTANO DOPO UN EVENTO STRESSANTE
BEN IDENTIFICABILE ( ESAMI,INIZIO DEL SERVIZIO DI LEVA,
AVVENIMENTI DI SEPARAZIONE E PERDITA).
¢
IL CAMBIAMENTO RISPETTO ALLO STATO DI FUNZIONAMENTO
PRECEDENTE PUO’ ESSERE RAPIDO O SUBDOLO.
.
I SINTOMI PRODROMICI
¢
RITIRO E L’ISOLAMENTO SOCIALE.
¢
RIDUZIONE DELLE CAPACITA’ DI SVOLGERE UN
COMPORTAMENTO FINALIZZATO.
¢
SENSAZIONE DI STANCHEZZA, DI ASTENIA.
¢
MODIFICAZIONI DEL PENSIERO,IMPOVERITO, IN CONTRASTO
CON GLI SCHEMI DI RAGIONAMENTO PRECEDENTI, PROLISSO.
¢
ANSIA E COMPORTAMENTI IMPULSIVI, BIZZARRI.
¢
PREOCCUPAZIONI SOMATICHE IMMOTIVATE.
¢
DEPERSONALIZZAZIONE, CON VISSUTI DI IRREALTA’, DI
STRANEZZA, DI TRASFORMAZIONE CORPOREA.
LA FASE ATTIVA
I SINTOMI DELLA FASE ATTIVA COINVOLGONO
GLOBALMENTE TUTTE LE AREE DELLA VITA
PSICHICA DEL PAZIENTE.RISULTANO ALTERATE:
¢ LE FUNZIONI PERCETTIVE
¢ LE CARATTERISTICHE LOGICO-FORMALI E DEL
CONTENUTO DEL PENSIERO,
¢ LA CAPACITA’ DI RISONANZA E DI MODULAZIONE
AFFETTIVA,
¢ IL CONTROLLO DELL’ATTIVITA’ MOTORIA,
¢ IL SENSO DEL TEMPO,
¢ IL GIUDIZIO DI REALTA’ E LA CAPACITA DI CRITICA,
¢ LA PERCEZIONE DELLA PROPRIA INDIVIDUALITA’.
DELIRIO
¢ E’
un’idea falsa, assoluta e incontestabile, derivante da
una deduzione erronea della realtà, in contraddizione con
la formazione educativa e culturale del paziente, ed a cui
non si può applicare l’uso della ragione.
I deliri più specifici nella Schizofrenia sono:
¢ delirio di persecuzione: convinzione assoluta che il
paziente è vittima di molestie o di persecuzione.
¢ delirio di riferimento: convinzione che eventi, oggetti o
comportamenti altrui si riferiscano a se stessi.
¢ delirio di influenzamento: convinzione che i propri
pensieri, emozioni o movimenti siano controllati da forze
esterne.
¢ furto del pensiero, eco del pensiero ,lettura del pensiero.
¢ delirio mistico: convinzione di essere in comunicazione
con Dio e di esserne suo strumento o di essere
l’apostolo di una nuova religione.
¢ delirio genealogico: convinzione di essere imparentati
con re e regine o personaggi noti e prestigiosi.
DISTURBI FORMALI DEL PENSIERO E DEL
LINGUAGGIO
¢ Incoerenza:
le associazioni logiche tra le idee
espresse sono sconnesse o incomprensibili; il
linguaggio diventa disordinato.
¢ Impoverimento del pensiero: si manifesta in una
riduzione della produttività ideativa, associata ad
un aumento di latenza dei tempi di risposta. Il
linguaggio trasmette poche informazioni a causa
di ripetizioni emancanza di precisione.
¢ Blocco del pensiero: interruzioni improvvise nel
filo del pensiero.
¢ Neologismi: parole o espressioni particolari
inventate dal paziente.
¢ Risposte di traverso: risposte corrette nella forma
ma non coerenti con la domanda.
ALLUCINAZIONI
L’allucinazione è una percezione sensoriale in
assenza di stimoli esterni. Esse possono essere
visive,cenestesiche,tattili,olfattive, gustative.
Specifiche della schizofrenia sono le allucinazioni
uditive, che possono cisì presentarsi:
¢ Voci indirizzate direttamente al paziente.
¢ Voci dialoganti tra loro.
¢ Voci che commentano le azioni del paziente,
riferendosi a lui come terza persona.
¢ Voci che ripetono i pnsieri del paziente (eco del
pensiero).
DISTURBI DELL’AFFETTIVITA’
Sono rappresentati principalmente da:
¢ Appiattimento affettivo: riduzione della reattività
emotiva di fronte a stimoli diversi
della vita quotidiana, associata ad una profonda
inerzia affettiva ed impoverimento ideativo.
Prevale una passiva indifferenza.
¢ Incongruenza affettiva: dissociazione tra i
contenuti di un discorso e l’espressività
emozionale che li accompagna.
Discordanza tra la comunicazione verbale e la
comunicazione non verbale.
DISTURBI COGNITIVI
Nel Disturbo Schizofrenico risultano in qualche
misura alterate le “attività cognitive elementari”
(attenzione,memoria,apprendimento).
¢ Attenzione: si osserva il fenomeno della
discontinuità e dell’esauribilità precoce
nell’attenzione attiva, e deficit nell’attenzione
passiva.
¢ Memoria: deficit della memoria di
rievocazione, di
fissazione e della memoria esecutiva.
¢ Apprendimento:difficoltà ad apprendere nuove
cose,soprattutto se complesse ( derivante dal
disturbo dell’attenzione).
DISTURBI PSICOMOTORI
¢ Postura
manieristica:assunzione volontaria e
prolungata di posizioni bizzarre ed inappropriate.
¢ Flessibilità cerea: sostenere a lungo la posizione
data al corpo agli arti dall’esaminatore.
¢ Negativismo: resistenza automatica a comandi o
tentativi di movimento.
¢ Ecoprassia: imitazione automatica dei movimenti
di un’altra persona.
¢ Stereotipia: ripetizione di movimenti, gesti non
finalizzati.
¢ Eccitamento catatonico: iperattività motoria
afinalistica e disorganizzata.
¢ Stupore catatonico: rigidità muscolare e
mancanza di consapevolezza nei riguardi
dell’ambiente.
In fase valutativa e diagnostica gli elementi da valutare sono:
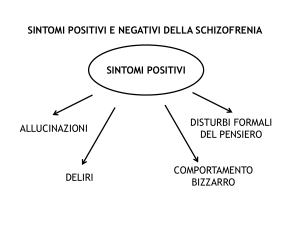
¢ Sintomi positivi (presenza di funzioni):
disturbi del contenuto del pensiero (deliri),
disturbi formali del pensiero
della percezione (allucinazioni),
manifestazioni comportamentali (es. agitazione, comportamenti
bizzarri).
incongruenza affettiva
Se si sviluppano in breve tempo vengono considerati episodi
psicotici acuti.
¢ Sintomi negativi (assenza di funzioni):
povertà di pensiero,
affettività appiattita,
apatia,
ritiro sociale, ecc.
¢ Relazioni personali disturbate:
legate a un substrato caratteriale che presenta numerose
difficoltà interpersonali come il ritiro, l’inadeguatezza
dell’espressione, dell’aggressività e della sessualità, incapacità
di capire i bisogni altrui e di avere contatti significativi
LA FASE DEGLI ESITI
Si individuano tre condizioni cliniche:
¢ La
restitutio ad integrum: ritorno ai reali livelli di
funzionamento precedenti ( 25 % dei casi), migliorata
grazie alla diagnosi e al trattamento precoce.
¢ La risoluzione parziale:i sintomi della fase attiva non
sono più presenti, il quadro clinico appare migliorato,
tuttavia non si ha un ritorno allo stato precedentela
malattia;persiste una parziale sintomatologia di tipo
negativo.( 50 % dei casi).
¢ Il deterioramento progressivo:grave decadimento
psichico globale, a seguito di mancati interventi,
nella prima fase della malattia, di tipo farmacologico,
riabilitativo e sociale.
CRITERI DIAGNOSTICI DI SCHIZOFRENIA
DEL DSM-IVTR
¢
A.
Sintomi caratteristici: 2 (o più) dei sintomi seguenti, ciascuno
presente per un periodo di tempo significativo durante un periodo di
1 mese (o meno se trattati con successo):
1)
deliri;
¢
2)
¢
3)
eloquio disorganizzato (per es., frequenti deragliamenti o
incoerenza);
¢
4)
comportamento grossolanamente disorganizzato o catatonico;
5)
sintomi negativi, cioè appiattimento dell’affettività, alogia,
abulia.
¢
¢
¢
allucinazioni;
Nota: È richiesto un solo sintomo del criterio A se i deliri sono
bizzarri, o se le allucinazioni consistono di una voce che continua a
commentare il comportamento o i pensieri del soggetto, o di due o
più voci che conversano tra loro.
CRITERI DIAGNOSTICI DI SCHIZOFRENIA DEL
DSM-IVTR
¢ B.
Disfunzione sociale/lavorativa: per un
periodo significativo di tempo dall’esordio del
disturbo, una o più delle principali aree di
funzionamento come il lavoro, le relazioni
interpersonali, o la cura di sé si trovano
notevolmente al di sotto del livello raggiunto prima
della malattia (oppure, quando l’esordio è
nell’infanzia o nell’adolescenza, si manifesta
un’incapacità di
¢ raggiungere il livello di funzionamento
interpersonale, scolastico o lavorativo prevedibile).
CRITERI DIAGNOSTICI DI SCHIZOFRENIA DEL
DSM-IVTR
¢ C.
Durata: segni continuativi del disturbo
persistono per almeno 6 mesi. Questo periodo di 6
mesi deve includere almeno 1 mese di sintomi (o
meno se trattati con successo) che soddisfino il
criterio A (cioè, sintomi della fase attiva), e può
includere periodi di sintomi prodromici o residui.
Durante questi periodi prodromici o residui, i segni
del disturbo possono essere manifestati soltanto da
sintomi negativi o da 2 o più sintomi elencati nel
criterio A presenti in forma attenuata (per es.,
convinzioni strane, esperienze percettive inusuali).
SOTTOTIPI DI SCHIZOFRENIA
( DSM IV)
¢ Tipo
Paranoide
¢ Tipo Disorganizzato
¢ Tipo Catatonico
¢ Tipo Indifferenziato
¢ Tipo Residuo
Paranoide: si caratterizza per la presenza di
deliri di persecuzione o di grandezza, e
allucinazioni uditive. esordio più tardivo e
prognosi migliore.
¢ I pazienti con schizofrenia paranoide mostrano
una minore regressione delle facoltà mentali,
delle risposte emozionali e del comportamento
rispetto ad altri tipi di schizofrenia.
¢ Si presentano tesi, sospettosi, cauti, riservati , a
volte ostili o aggressivi, possono
occasionalmente comportarsi in modo adeguato
in situazioni sociali. L’intelligenza tende a
rimanere integra.
¢ –
¢ Disorganizzato:
si riscontra in individui con
eloquio e comportamento disorganizzati, che si
esprimono con modalità fatua e mostrano
affettività appiattita o inadeguata, e uno scarso
contatto con la realtà. esordio precoce con
decorso cronico e progressivo.
¢ L’aspetto personale e il comportamento sociale
sono disgregati, le risposte emozionali sono
inappropriate e spesso i pazienti scoppiano a
ridere senza ragione apparente.
¢ Sono comuni in questi soggetti le smorfie e i
sorrisi vacui e il loro comportamento viene
definito fatuo.
¢ Catatonico:
in cui sono presenti alterazioni
dell’attività motoria: stupor, negativismo, rigidità
articolare, posture bizzarre e eccitamento non
finalizzato.
¢ Indifferenziato: predominanza di deliri, allucinazioni, incoerenza e disorganizzazione
comportamentale. Non soddisfa pienamente i
sottotipi precedenti.
¢ Residuo: predominanza di sintomi negativi:
appiatti- mento affettivo, isolamento sociale,
debole organizzazione sequenziale delle idee.
Assenti generalmente deliri e allucinazioni.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
L’approccio psicodinamico:
è essenziale poiché le ricerche dimostrano che nella
maggior parte dei casi la sola cura farmacologica non basta.
Comprende vari interventi:
• farmacoterapia psicodinamica,
• terapia individuale e di gruppo,
• intervento sulla famiglia,
• trattamento ospedaliero psicodinamicamente orientato.
Tutti gli interventi verranno confezionati in base alle
caratteristiche del paziente: non esiste un unico protocollo
poiché i sintomi della schizofrenia sono tra i più vari e
disparati.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
COMPRENSIONE PSICODINAMICA
¢
¢
¢
Freud era convinto che lo psicotico è una persona che, di
fronte a un conflitto tra le pulsioni dell’Es e le esigenze
della realtà, si schiera a fovore dell’Es, cioè delle proprie
pulsioni e ritira l’investimento libidico dalla realtà esterna
( sintomi negativi) per concentrarlo su di sé ( delirio di
grandezza). La definì come una regressione ad uno stadio
di sviluppo primitivo in risposta ad un’intensa frustrazione
e al conflitto con le altre persone, in cui la carica energetica
veniva reinvestita sul Sé o sull’Io.
Nel modello freudiano le allucinazioni e i deliri
rappresentano un tentativo di costruire una realtà più
soddisfacente di quella data; sono un paradossale tentativo
di guarigione.
A causa del ritiro, gli schizofrenici erano per lui incapaci di
sviluppare il transfert.
SVILUPPI SUCCESSIVI DEL MODELLO
FREUDIANO ( SEARLES , PING-NIE PAO ..)
¢ Questi
autori hanno approfondito la relazione
simbiotica tra madre e bambino e la difficoltà di
inserire un elemento terzo, in genere il padre, che
crei lo spazio mentale e fisico necessario alla
formazione del pensiero simbolico.
¢ Secondo Searles il paziente schizofrenico è stato
vittima di un tentativo precoce di farlo impazzire
da parte delle figure importanti del suo
ambiente.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
COMPRENSIONE PSICODINAMICA
¢
Sullivan, e la su allieva Fromm-Reichmann, lavorando
tutta la vita con gli schizofrenici individuarono l’eziologia
della malattia nelle precoci difficoltà interpersonali,
soprattutto nella relazione bambino-genitori. Le
inadeguate cure materne provocano al Sé un grosso carico
di angoscia che impedisce al bambino di ricevere
soddisfazione ai propri bisogni. Anche se l’esperienza di
angoscia viene superata, rimane una forte ferita
all’autostima. L’esordio della malattia schizofrenica si ha
nel momento in cui si riattiva il Sé dissociato che provoca
panico e disorganizzazione psicotica.
Sullivan sostiene che gli schizofrenici conservano la
capacità di rapporto interpersonale e che nel loro stato non
siano per nulla contenti, tanto da essere persone sole che
non riescono a fidarsi degli altri a causa delle loro
esperienze avverse.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
COMPRENSIONE PSICODINAMICA
¢ Gli
psicologi dell’Io sostengono che gli
schizofrenici abbiano un sostanziale deficit del
confine dell’Io che non è investito
psicologicamente: sono privi della barriera che
divide quello che è dentro da quello che è fuori.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
LA RICERCA
Un lavoro di osservazione di numerosi casi di
schizofrenici ha evidenziato come i bambini che
finiscono per sviluppare la schizofrenia di solito
hanno un avversione per le relazioni oggettuali, che
rende difficile il legame, e un’ipersensibilità agli
stimoli, un deficit del filtro sensoriale che non riesce a
differenziare gli stimoli rilevanti da quelli irrilevanti,
portando ad un conseguente sovraccarico sensoriale.
Da un punto di vista neurologico, i soggetti
schizofrenici presentano un’atrofia corticale e una
diminuita attività dei lobi frontali che sembra essere
correlata con gli stati emozionali dell’oblio.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
LA RICERCA
I fattori genetici giocano un ruolo chiave: in loro assenza,
neanche la situazione familiare più disfunzionale potrebbe
produrre una prole schizofrenica.
La stessa cosa non vale però al contrario, poiché tali geni
non sono predittivi della malattia.
Tali geni controllano il grado di sensibilità individuale agli
aspetti ambientali predisponenti(aumento del rischio di
schizofrenia) e a quelli protettivi(riducono il rischio). Delle
ricerche dimostrano come bambini con familiarità con la
malattia ma adottati da famiglie funzionali non abbiano
sviluppato la sintomatologia, mentre quelli inseriti in
ambienti disfunzionali hanno sviluppato la malattia.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
APPROCCI TERAPEUTICI
Gli Approcci Terapeutici sono:
¢ Farmacoterapia
¢ Psicoterapia
individuale
¢ Psicoterapia di gruppo
¢ Interventi sulla famiglia
¢ Interventi per lo sviluppo delle capacità
psicosociali
¢ Trattamento ospedaliero
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
APPROCCI TERAPEUTICI
¢
Farmacoterapia
I farmaci antipsicotici sono altamente efficaci nel
trattamento dei sintomi positivi, mentre quelli negativi non
vengono intaccati dai farmaci e quindi richiedono un
approccio psicoterapeutico; è pur vero però che l’assenza dei
sintomi positivi, contrastati dai farmaci è la conditio sine
qua non per il trattamento psicoterapeutico.
Nei pazienti schizofrenici esiste un grande tasso di
mancanza di aderenza alla terapia farmacologica.
Per questo motivo, deve essere accompagnata da una
compliance farmacologica che si costruisce pian piano:
il paziente deve essere informato riguardo ai rischi di
ricaduta in caso di interruzione, sulla possibile mancanza
di coordinazione e sui vari effetti collaterali anche benigni;
bisogna poi esplorare il significato che il farmaco assume
per il soggetto.
TRATTAMENTO
ANTIPSICOTICI
¢ chiamati
anche neurolettici o tranquillanti maggiori, sono
usati per il trattamento della schizofrenia, delle fasi
maniacali del disturbo bipolare, e di quei disturbi in cui
sono presenti sintomi psicotici. Gli antipsicotici sono:
¢ capaci di migliorare sensibilmente la sintomatologia
(allucinazioni e deliri), ma provocano anche
¢ effetti collaterali
di regola reversibili,
eccezione: discinesia tardiva
¢ non
creano dipendenza. L’uso di alcuni antipsicotici
comporta controlli periodici.
¢ Aloperidolo, Clorpromazina, Risperidone, Olanzapina…
Tratto da: SR Pathare, C Paton, ABC of mental health:Psychotropic drug treatment, BMJ,
1997; 315:661-664
TRATTAMENTO
¢ Efficaci
nel ridurre la sintomatologia, aiutano la riabilitazione,
non sono terapie definitive!
¢ effetti collaterali, sintomi neurologici (es., rigidità muscolare,
agitazione, tremori, movimenti involontari nelle estremità come
delle ditta delle mani e dei piedi o della regione ora-facciale)
Tratto da: T Turner. ABC of mental health:
Schizophrenia. BMJ, Jul 1997; 315: 108 – 111;
E da: Kim T Mueser, Susan R McGurk.
Schizophrenia. Lancet 2004; 363: 2063–72
FARMACOTERAPIA DELLA SCHIZOFRENIA
¢
¢
¢
¢
¢
¢
Da un punto di vista farmacologico il trattamento prevede l’impiego
di antipsicotici tipici e atipici.
I primi risultano efficaci nella risoluzione psicotica ma spesso poco
tollerati per la presenza di effetti collaterali a breve e a lungo
termine (Serenase, Aloperidolo 3-10 mg/die; Prozin, clorpromazina
100-300 mg/die).Gli effetti collaterali più frequenti sono
caratterizzati da sintomi extrapiramidali
Per ovviare a ciò, recentemente hanno trovato largo uso gli
antipsicotici atipici nella cura della schizofrenia, tra cui i più efficaci
risultano essere: Invega, Paliperidone 3-12 mg/die; Abilify,
Aripiprazolo 10-30 mg/die; olanzapina 10-30 mg/die; Leponex,
clozapina 100-600 mg/ die.
Se non si ottiene una remissione completa o persiste il discontrollo
degli impulsi, può essere utile l’associazione a uno stabilizzatore
dell’umore come i Sali di litio (carbolithium 450-900 mg/die) o l’Acido
Valproico (Depakin 750-2000 mg/die).
Per il sottotipo catatonico ha dato buoni risultati l’impiego della
terapia elettroconvulsivante.
Infine per quei pazienti con scarsa aderenza ai trattamenti
farmacologici e senza consapevolezza di malattia è necessario
l’utilizzo degli antipsicotici a lunga durata d’azione iniettabili come
l’haldol Decanoas o il risperdal long-acting.
PRINCIPALI EFFETTI COLLATERALI NEUROLOGICI
DEGLI ANTIPSICOTICI
Effetto collaterale
Periodo di
maggiore rischio
dall’inizio della
terapia
Prevalenza
approssimativa
Distonia acuta
Giovane età, sesso
Spasmo dei muscoli maschile
della lingua, volto,
collo, tronco.
1-5 giorni
10-15
Acatisia
Irrequietezza
motoria associata a
tensione emotiva
50-60 giorni
5-10
5-30 giorni
10-30
Parkinsonismo
Bradicinesia,
rigidità, tremore
Fattori di rischio
Tarda età, sesso
femminile
TRATTAMENTO
EFFETTI COLLATERALI AP I GENERAZIONE
¢ EPS
(Sintomi extrapiramidali, Distonie acute,
Acatisia, Discinesie tardive)
¢ Iperprolattinemia, Galattorrea , Amenorrea
¢ Ipotensione
¢ Aritmie cardiache, alterazioni cardiache (QTc)
¢ Sedazione
¢ Aumento ponderale
¢ Fotosensibilità, Orticaria
¢ Retinite pigmentosa
¢ Glossite
TRATTAMENTO
Effetti collaterali AP nuova generazione
• Incremento di peso
• Diabete
• Dislipidemie
• Iperprolattinemia
• EPS e Discinesia tardiva
• Disturbi anticolinergici, adrenolitici,
antistaminici
• Alterazioni cardiache (QTc)
• Alterazioni ematologiche
• Rischio di convulsioni
TRATTAMENTO
EFFETTI COLLATERALI GRAVI
Sindrome maligna da neurolettici
¢ Crisi epilettiche
¢ Ittero
¢ Agranulocitosi, leucopenia
¢
TRATTAMENTO
SINDROME MALIGNA DA NEUROLETTICI
¢ Ipertermia
¢ Pronunciati
effetti extrapiramidali: rigidità muscolare a
tubo di piombo, segno della ruota dentata, scialorrea, crisi
oculogire, opistotono, trisma, disfagia, movimenti
coreiformi, festinazione.
¢ Disfunzione neurovegetativa: ipertensione arteriosa
(aumento di almeno 20 mm/hg della pressione diastolica),
tachicardia (aumento di almeno 30 battiti/minuto),
sudorazione profusa, incontinenza.
¢ Coscienza offuscata: delirium, stupore, mutismo.
¢ Test di laboratorio abnormi: leucocitosi (> 15000/mm3),
livelli di CPK serica superiori a 1000 IU/ml.
TRATTAMENTO
RISPOSTA ALLA TERAPIA
ANTIPSICOTICA
¢ primi
giorni: effetto calmante e sono utili nel ridurre
l’eccitabilità
¢ inizio
di risposta terapeutica: di solito dopo una settimana
¢ piena
risposta terapeutica: durante le prime 6 settimane
Tratto da: SR Pathare, C Paton, ABC of mental health:Psychotropic drug treatment, BMJ,
1997; 315:661-664
TRATTAMENTO
Durata del trattamento
farmacologico
¢ primo
episodio di schizofrenia:
da uno a due anni dopo la completa remissione dei
sintomi
¢ episodi
ripetuti di psicosi:
proseguire il trattamento per almeno 5 anni ed in
alcuni casi per tutta la vita
Tratto da: SR Pathare, C Paton, ABC of mental health:Psychotropic drug treatment, BMJ,
1997; 315:661-664
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
APPROCCI TERAPEUTICI
¢
Farmacoterapia
Recentemente si è diffuso l’uso di nuovi antipsicotipi
atipici, che permetteno di contrastare sia i sintomi
positivi che quelli negativi, aumentando l’efficacia dei
trattamenti psicoterapeutici: molti di questi farmaci
aumentano le capacità di memoria di lavoro verbale e
dunque la possibilità di trarre beneficio da un lavoro
analitico. Questi farmaci sono stati, inoltre un’utile
risorsa per quei casi cronici che non rispondevano ai
vecchi farmaci: con queste nuove terapie si è assistito a
dei veri e propri “risvegli”.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
APPROCCI TERAPEUTICI
¢
Farmacoterapia
Il risveglio di per sé non è sempre positivo: il paziente si
abitua ad avere un’identità di soggetto malato cronico, e
quando si ritrova in una mente non più psicotica va
incontro ad una crisi esistenziale e di identità. Inoltre, il
soggetto dovrà ricominciare ad avvicinarsi agli altri
nonché al mondo del lavoro, e cogliere il rischio di
andare incontro a quelle che sono le normali sconfitte e
rifiuti sentimentali della vita. Per questo motivo, essi
hanno bisogno di avere comunque una figura di
riferimento con cui sperimentare il proprio nuovo
adattamento.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
APPROCCI TERAPEUTICI
Psicoterapia individuale
Gli studi sull’efficacia della psicoterapia individuale nella cura
della schizofrenia sono tanti. Il più accreditato è il Boston
Psychoterapy Study, condotto da Stanton, che indaga
l’efficacia di due forme di psicoterapia:
• Una supportiva mirata all’adattamento alla realtà,
• una espressiva esplorativa mirata all’insight.
I risultati hanno dimostrato come quella supportiva porti a
minori recidive e ad un buon adattamento sociale, mentre
quella esplorativa porta a migliori condizioni cognitive e di
funzionamento dell’Io. Poiché una psicoterapia non può essere
solo espressiva o solo supportiva, tali benefici si congiungono.
In realtà, i risultati di questo studio sono in parte stati messi
in discussione perchè non tutti i pazienti hanno concluso la
terapia, poiché non sono state considerate le variabili della
motivazione conscia al trattamento, ecc.
¢
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
APPROCCI TERAPEUTICI
¢
Psicoterapia individuale
In generale, si è osservato come i pazienti tendono ad
abbandonare una psicoterapia a lungo termine, ma vengono
maggiormente coinvolti nel processo terapeutico se inseriti in
una struttura ospedaliera a lungo tempo. Inoltre, i pazienti
emotivamente distanti, con disturbo di pensiero e una visione
ottimistica della malattia hanno maggiori benefici da una
terapia supportiva, mentre soggetti con un sufficiente esame
di realtà e capacità di relazionarsi e con una visione
pessimistica della malattia preferiscono un approccio
espressivo poiché curiosi di scoprire i significati dei propri
sintomi. Proprio questi ultimi soggetti sono coloro che riescono
ad integrare l’esperienza psicotica nella loro vita traendo
vantaggio dal lavoro esplorativo, mentre coloro che “sono
contenti” della malattia rimarranno sigillati all’interno
dell’episodio psicotico non permettendo un lavoro esplorativo.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
APPROCCI TERAPEUTICI
¢
•
•
•
Psicoterapia individuale
Un tipo di terapia individuale è la terapia personale.
Comprende varie fasi:
Iniziale: stabilizzazione dei sintomi, alleanza terapeutica e
interventi su base psico-educativa
Intermedia: aiutare il paziente ad essere consapevole dei
legami interni affettivi associati con fattori stressanti,
incremento delle abilità sociali
Avanzata: possibilità di introspezione, indicazioni per
risolvere conflitti e gestire le critiche
La terapia personale deve essere svolta una volta che il paziente
ha raggiunto una stabilità abitativa e un miglioramento
sintomatologico. È utile poiché, basandosi sulla specifica
situazione del soggetto, aiuta a comprendere la sua personale
dimensione e quindi fornisce utili indicazioni sui vari metodi
di terapia da utilizzare.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
APPROCCI TERAPEUTICI
¢
Psicoterapia individuale
Andando al concreto, una volta controllati i sintomi con i
farmaci, il terapeuta deve cominciare a costruire l’alleanza
terapeutica, difficile da trovare poiché difficilmente si trova
un punto in comune. Non serve mettere in discussione i
deliri poiché i pazienti sono assolutamente convinti che essi
siano verità, mentre è più utile esplorare tali deliri come se
fossero metafore, mandando però il messaggio al paziente
che i suoi contenuti di pensiero vengono quantomeno
accettati, a differenza di tutti gli altri.
Il terapeuta può aiutare il paziente a comprendere come gli
altri percepiscono i suoi comportamenti, aiutandolo a
capire che evitare certi atteggiamenti gli permette di non
rischiare di essere ospedalizzato. E’ proprio su questo che si
crea un’iniziale alleanza.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
APPROCCI TERAPEUTICI
¢
Psicoterapia individuale
Il transfert dello schizofrenico sarà un transfert di terrore,
sentimento che dovrà essere adeguatamente integrato dal
terapeuta senza esserne distrutto.
Bion spiega come nel soggetto ci siano componenti psicotiche
e non psicotiche della personalità: le prime attaccano i
processi di pensiero razionale e legato alla realtà tipiche
delle seconde. I sentimenti disturbanti vengono proiettati
sul terapeuta a causa delle componenti psicotiche che non
sono in grado di tollerare la frustrazione.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
APPROCCI TERAPEUTICI
¢
Psicoterapia di gruppo
E’ utile ma quando i sintomi positivi sono stati stabilizzati
farmacologicamente. Prima di allora, i pazienti non sono in
grado di selezionare gli stimoli ambientali e i molteplici
input del setting gruppale vanno a sopraffare un Io già
debilitato. I gruppi possono essere di grande sostegno
poiché si incontrano soggetti che stanno già uscendo dalla
malattia e portano speranza, o perché si ha la possibilità di
confrontarsi con soggetti che hanno i nostri stessi problemi,
con cui possiamo confidarci ed esprimere le nostre
preoccupazioni.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
APPROCCI TERAPEUTICI
¢
Interventi sulla famiglia
L’efficacia della terapia della famiglia associata alla
farmacoterapia nella prevenzione delle ricadute è tre volte
maggiore di quella della sola terapia farmacologica.
Il fattore determinante è l’emozione espressa(EE), ossia uno
stile di interazione familiare caratterizzato da intenso
coinvolgimento e critica eccessiva. L’EE sembra essere un
fattore predittivo di ricadute. Per contrastarla, si utilizzano
degli interventi di tipo psicoeducativo diretto ai singoli
membri della famiglia che vengono così preparati a
riconoscere i segni e i sintomi di una imminente ricaduta, a
ridurre le critiche e l’ipercoinvolgimento, a conoscere e
gestire gli effetti collaterali dei farmaci, le basi genetiche
della malattia e a gestire la terapia a lungo termine.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
APPROCCI TERAPEUTICI
¢
Interventi sulla famiglia
Un altro fattore predittivo sembra essere un nucleo
familiare caratterizzato da un solo genitore e precedente
decorso negativo della malattia: un decorso sfavorevole,
infatti, evoca nei parenti una risposta con alto grado di EE,
soprattutto nei casi in cui tutto il peso della situazione
grava su un sol genitore. In realtà non si sa se è la
schizofrenia del paziente a provocare le risposte di elevata
EE o se le ricadute del paziente siano il risultato di risposte
di eccessiva EE.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
APPROCCI TERAPEUTICI
¢
Interventi per lo sviluppo delle capacità psicosociali
La riabilitazione psicosociale, la psychosocial skills
training, è un approccio terapeutico che incoraggia il
paziente a sviluppare al massimo le proprie capacità
attraverso il supporto dell’ambiente e l’apprendimento di
procedure. Le strategie mirano all’incremento delle forze e
delle competenze del paziente, a ridargli speranza, a
incoraggiare il suo coinvolgimento attivo con gli altri, a
sviluppare abilità sociali. E’ compresa anche una
riabilitazione cognitiva per mezzo del role-playing.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
APPROCCI TERAPEUTICI
¢
Trattamento ospedaliero
Per un paziente che presenta un crollo psicotico acuto è
necessario un breve ricovero che offre una “pausa” al
paziente per una riorganizzazione di sé; l’ospedale è un
luogo sicuro che impedisce ai pazienti di recare danno a se
stessi e agli altri. I componenti dello staff infermieristico
svolgono funzioni ausiliarie dell’Io mentre l’equipe
terapeutica può fare una diagnosi dei fattori stressanti che
hanno portato alla ricaduta. Si lavorerà con la famiglia per
ottenere un ambiente post-ospedaliero ottimale: si
aiuteranno il paziente e la famiglia a comprendere che la
schizofrenia è una malattia che dura tutta la vita e che
l’obiettivo terapeutico non è la cura ma la riduzione della
disabilità provocata dai sintomi.
DISTURBI DELL’ASSE I DEL DSM-IV
LA SCHIZOFRENIA
APPROCCI TERAPEUTICI
¢
Trattamento ospedaliero
L’onnipotenza del paziente, legata al fatto di rifiutare la realtà
e di creare una realtà alternativa da lui gestita, viene sfidata
dalla necessità di adeguarsi ai bisogni altrui e soprattutto
della struttura: l’entrare nella routine del programma
terapeutico inevitabilmente porta alla frustrazione di alcuni
bisogni e desideri del paziente. Tale livello ottimale di
frustrazione, però, aiuta il paziente a raggiungere un migliore
esame di realtà e di funzionalità dell’Io. Durante il ricovero,
verranno creati interventi psico-educativi riguardanti anche
delle abilità di base come il camminare, essere educati, fare
conversazione, come mangiare, ecc.
Le tecniche usate riguardano l’approccio comportamentale.
L’addestramento nelle diverse abilità migliorerà la capacità di
intrattenere relazioni interpersonali: questo farà sentire dei
cambiamenti anche nelle relazioni oggettuali fornendo nuovo
materiale di discussione nell’ambito della psicoterapia.
CLINICA
UN CASO DI SCHIZOFRENIA LIEVE
Alessandra è una ragazza carina, timida e un po’ remissiva che oggi ha 30 anni.
E’ molto legata alla giovane madre, ma non vuole che questa la ‘invada’. Ha poche
amiche. Ha un ragazzo fin da quando aveva 16 anni, ma con lui ‘non si diverte.’
Nel ’97 si diploma logopedista ed inizia delle sostituzioni. Viaggiare e cambiare
ambienti la stanca molto, ma è determinata a progredire nel lavoro.
A Natale ‘98 va a Parigi con il ragazzo ‘per capire se lo amava’ ma dopo pochi giorni
la riportano a casa delirante, allucinata, confusa e terrorizzata. Non sa spiegare cosa
sia accaduto.
Sottoposta ad un programma intenso di cure ambulatoriali guarisce presto dai sintomi
psicotici. Non ha ‘soft signs’. Rimane una difficoltà nei rapporti sociali ancora
maggiori che in passato. E’ spaventata dagli ambienti che non conosce ed ha
difficoltà ad inserirsi nei gruppi.
Ha ripreso il lavoro adattandosi ad una mansione poco gratificante ma poco faticosa, è
rimasta con il suo ragazzo ma vive ancora dalla madre.
Periodicamente momenti di crisi in cui si sente perseguitata e in difficoltà nelle
relazioni interpersonali, in parte critica verso queste fasi
CLINICA
UN CASO DI SCHIZOFRENIA GRAVE
Marco studia ingegneria. Si è trasferito da sud in una grande ci3à del nord. E’ un ragazzo che non ha mai avuto problemi, di buon cara3ere. E’ figlio unico ed ha buoni rapporti con i genitori.
Nel corso degli studi inizia a ridurre la frequenza alle lezioni e i rapporti con gli amici. Inizia anche ad avere difficoltà a concentrarsi. Passa la maggior parte del suo tempo in camera, trascorre sveglio la maggior parte della no3e e dorme durante il giorno. Dopo qualche mese ha la sensazione che gli insegnanti ed i compagni ‘ce l’hanno con lui’, litiga spesso e finisce per avere comportamenti inadeguati. Compare un franco delirio di persecuzione: prima è convinto che la mafia lo tenga so3o controllo e voglia ucciderlo, poi il delirio muta ed è la polizia a sorvegliarlo in quanto pensano abbia rapporti con la mafia.
Con il tra3amento le idee deliranti migliorano ma senza scomparire del tu3o. Inizia ad avere strane idee sulla anatomia umana e sulla propria mala3ia. Trascorre molto tempo chiuso nella sua stanza ed ha pochissimi rapporti con gli altri (nel fra3empo si è trasferito a Bologna e vive con la sorella). CLINICA
UN CASO DI SCHIZOFRENIA MOLTO GRAVE
Ma3eo viene segnalato ai Servizi di salute mentale all’età di 17 anni da parte dei servizi sociali. A scuola presenta infa3i comportamenti anomali e preoccupanti, fa molte assenze, ride senza motivo, non studia ed è evidentemente disturbato.
La madre è una giovane donna recentemente immigrata dal meridione, separata dal padre di Ma3eo già da molti anni. Svolge lavori umili, è sostenuta dai servizi sociali ed appare fortemente provata. Ma3eo ha avuto difficoltà di ada3amento alla scuola fin dalle medie, è buono, ma chiuso e strano ed ha serie difficoltà a concentrarsi e studiare.
Inizia ad avere strane idee sulla telepatia ed a pensare che i vicini di casa leggano il suo pensiero; angosciato, assediato, si chiude in bagno con la radio ad alto volume. Anche la radio e la televisione però parlano di lui.
Al culmine della psicosi scrive biglie3i di autodenigrazione ed autoaccusa, per togliere ai suoi persecutori la soddisfazione di svergognarlo. Le terapia sono poco efficaci e non riescono a ridurre in maniera significativa i sintomi. E’ necessario pensare ad un inserimento in comunità.
CASO CLINICO
¢
Il Sig.R è un uomo di 50 anni , trasandato nella
persona; viene trovato dalla polizia a girovagare su un
treno in cui tiene i suoi effetti personali. Racconta di
essere in fuga da un complotto ordito dai suoi parenti
allo scopo di diseredarlo: questi avrebbero congegnato
un piano secondo il quale spilli invisibili e carichi di
elettricità cadrebbero dalle nuvole per infilarsi sotto
la sua pelle al fine di farlo morire progressivamente. I
suoi movimenti sarebbero controllati da telecamere e
dalle espressioni dei passanti sarebbe evidente che
molti sarebbero a conoscenza di questo complotto e ne
sarebbero complici. Anche la televisione parlerebbe di
lui. Una voce senza sosta ripete nella sua mente “ il
momento è giunto”. Dice che dei dottori non
credendogli lo hanno rinchiuso in manicomio.
VERIFICA
1.
a.
b.
c.
d.
2.
a.
b.
c.
d.
Che cosa si intende per delirio?
Un giudizio patologicamente falsato
Un’idea prevalente
Un pensiero fastidioso
Una convinzione ossessiva
Il delirio di influenzamento:
non è mai associato a quello di persecuzione
È costituito dalla convinzione che estranei
controllino la propria mente
È costituito dalla convinzione di poter influenzare
gli altri attraverso il pensiero
Si associa a quello di persecuzione solo in pazienti
femmine
VERIFICA
3.
a.
b.
c.
d.
4.
a.
b.
c.
d.
Quali delle seguenti può rappresentare una
fase del quadro schizofrenico?
La fase premorbosa
La fase prodromica, e l’esordio
La fase degli esiti
Tutte le precedenti
La caratteristica fondamentale dei disturbi
psicotici è:
Un profondo disturbo dell’affettività
Un’agitazione psicomotoria intensa
Un’importante compromissione dell’esame di realtà
La bizzarria dell’eloquio
VERIFICA
5.
a.
b.
c.
d.
6.
a.
b.
c.
d.
Le allucinazioni più frequenti nella
schizofrenia sono:
Visive
Olfattive
Uditive
Cenestesiche
Nella personalità premorbosa sono
presenti:
Deliri
Allucinazioni
Scarso contatto emotivo, stranezza
Agitazione psicomotoria
sindromi psicotiche che non soddisfano i criteri
per la schizofrenia o i disturbi dell’umore con
caratteristiche psicotiche sono:
•
•
•
•
•
•
•
Disturbo Schizofreniforme;
Disturbo Schizoaffettivo;
Disturbo Delirante;
Disturbo Psicotico Breve;
Disturbo Psicotico condiviso;
Disturbo Psicotico Non Altrimenti Specificato;
Disturbo Psicotico dovuto a condizione medica generale, o indotto da sostanze.
DISTURBO SCHIZOFRENIFORME
¢ Il
termine schizofreniforme venne introdotto nel
1939 dallo psichiatra Gabriel Langfeldt, per
individuare quei pazienti schizofrenici che avevano
un buon funzionamento premorboso, esordio
improvviso dei sintomi, durata di malattia inferiore a
6 mesi e una buona prognosi. Anche il DSM-IV ha
mantenuto tale inquadramento, indicando una
sovrapponibilità sintomatologica con la schizofrenia,
dalla quale il disturbo schizofreniforme si differenzia
per la durata e per il recupero del livello di
funzionamento originario.
¢ Se i sintomi persistono oltre i sei mesi si pone
diagnosi di schizofrenia
DISTURBO SCHIZOAFFETTIVO
¢
¢
Il disturbo schizoaffettivo si esprime attraverso la comparsa di
sintomi psicotici (deliri e allucinazioni) associati a disturbi della
sfera affettiva, quali: depressione, mania e stato misto. Lo
stato psicotico deve durare almeno 2 settimane consecutive
in assenza di rilevanti sintomi affettivi.
È in pratica un disturbo in cui sono contemporaneamente
presenti aspetti sia della schizofrenia sia dei disturbi
dell’umore, ma che non soddisfa pienamente i criteri
diagnostici per una delle due patologie. Il termine
schizoaffettivo fu coniato da Jacob Kasanin nel 1933 per
identificare quei soggetti con un buon adattamento nei vari
ambiti della vita che a seguito di un evento stressante
manifestavano sintomi della schizofrenia e dei disturbi
dell’umore, e che rispondevano ai Sali di litio
DISTURBO DELIRANTE
¢
¢
¢
¢
¢
La caratteristica principale del disturbo delirante è la presenza di
un delirio fisso, incrollabile e ben strutturato, della durata di almeno 1
mese. Il contenuto delirante è uno soltanto e non bizzarro,
prevalgono le tematiche di grandezza, erotomaniche, somatiche, di
gelosia e di persecuzione.
La mancanza di bizzarria, delle allucinazioni, dell’appiattimento
affettivo e la minore riduzione del funzionamento sociale distinguono
il disturbo delirante dalla schizofrenia.
Generalmente la personalità rimane intatta o si deteriora solo
marginalmente e la risposta emotiva del paziente al sistema
delirante è appropriata al contenuto del delirio.
Può esordire a qualsiasi età (18-80 anni) in maniera acuta o
graduale, e tende a cronicizzare nel 30- 50% dei casi.
I disturbi deliranti tendono a essere presenti negli individui con
disturbo borderline di personalità di basso livello
Disturbo delirante secondo il DSM
¢
A.
Deliri non bizzarri (cioè, concernenti situazioni che ricorrono nella vita
reale, come essere inseguito, avvelenato, infettato, amato a distanza, tradito
dal coniuge o dall’amante, o di avere una malattia) che durano almeno 1
mese.
¢
B.
¢
Nota: Nel Disturbo Delirante possono essere presenti alluci- nazioni tattili o
olfattive se sono correlate al tema delirante.
¢
C.
Il funzionamento, a parte per quanto consegue al (ai) delirio(i), non
risulta compromesso in modo rilevante, e il com- portamento non è
eccessivamente stravagante o bizzarro.
¢
D.
Se gli episodi di alterazione dell’umore si sono verificati in
concomitanza ai deliri, la loro durata totale è stata breve rela- tivamente alla
durata dei periodi deliranti.
E.
Il disturbo non è dovuto agli effetti fisiologici diretti di una sostanza
(per es., una sostanza di abuso, un farmaco), o a una condizione medica
generale.
¢
Il Criterio A per la Schizofrenia non è risultato soddisfatto.
¢
Specificare il tipo (i seguenti tipi sono assegnati sulla base del tema
delirante prevalente):
¢
Ð
Tipo Erotomanico: convinzione delirante che un’altra per- sona,
generalmente di rango superiore, sia innamorata del sog- getto.
Ð
Tipo di Grandezza: convinzione delirante del soggetto di avere
un esagerato valore, potere, conoscenze, o una speciale identità, o
una speciale relazione con una divinità o con una persona famosa.
Ð
Tipo di Gelosia: convinzione delirante del soggetto che il
proprio partner sessuale sia infedele.
Ð
Tipo di Persecuzione: convinzione delirante del soggetto di
essere in qualche modo trattato male (lui stesso o qualche per- sona
intima).
Ð
Tipo Somatico: convinzione delirante del soggetto di avere un
qualche difetto fisico o malattia.
Ð
Tipo misto: convinzioni deliranti caratteristiche di più di uno
dei tipi sopra menzionati, ma senza prevalenza di alcun tema.
¢
¢
¢
¢
¢
¢
Ð
Tipo Non Specificato.
DISTURBO PSICOTICO BREVE
¢ Il
disturbo psicotico breve è caratterizzato dalla comparsa di sintomi psicotici (deliri, allucinazioni, eloquio
disorganizzato, comportamento disorganizzato o catatonico) della durata di almeno 1 giorno ma al massimo di 1
mese. concomitano inoltre labilità emotiva, confusione
mentale e sintomi affettivi. L’esordio sintomatologico è
solitamente brusco e in relazione temporale ad un evento
vitale stressante. L’umore subisce repentine oscillazioni e
il paziente manifesta una intensa partecipazione affettiva.
Altrettanto rapida è la remissione clinica e il ritorno al
funzionamento globale premorboso. tuttavia durante la
fase acuta di malattia il rischio di suicidio può divenire
elevato
DISTURBO PSICOTICO BREVE
¢
.I
soggetti maggiormente colpiti sembrano essere
quelli esposti a stress importanti come disastri o
drammatiche modificazioni strutturali, ma anche la
presenza di disturbi di personalità (come lo
schizoide) rappresenta un fattore di rischio per lo
sviluppo di un disturbo psicotico breve. Inoltre la
gravidanza e il post partum sono due pe- riodi di
maggior rischio per le donne predisposte, ovvero il
disturbo si manifesta in quei soggetti dove la psicosi
si delinea come risposta di difesa all’incapacità di
affrontare le situazioni.
PSICOSI POSTPARTUM
Si manifesta nelle donne cha hanno appena partorito.
¢ La sindrome è caratterizzata da depressione, delirio e timore
da parte della madre di fare del male al bambino oppure a se
stessa.
¢ Queste idee di suicidio o infanticidio vanno tenute sotto
controllo perché alcune madri hanno agito in conseguenza di
tali idee.
¢ La donna può avere la sensazione di non volersi prendere
cura del bambino, di non amarlo e/o di voler fare le male al
bambino a sé o a entrambi.
¢ I contenuti deliranti possono comprendere l’idea che il piccolo
sia morto o malato. Può negare la nascita e affermare di non
essere sposata o di essere vergine o di essere perseguitata
¢ Le successive gravidanze sono associate a un maggior rischio
di ricadute
¢
DISTURBO PSICOTICO CONDIVISO
¢
¢
¢
¢
¢
Precedentemente definito disturbo paranoide con- diviso e folie à
deux, è caratterizzato da un sistema delirante condiviso da 2 o più
persone.
I deliri più comuni hanno contenuto persecutorio e l’aspetto clinico
peculiare è la condivisione e la cieca accettazione di questi deliri da
parte di 2 persone, di cui uno è sottomesso all’altro.
È più frequente fra le donne e fra individui con disabilità fisiche o
psichiche che li rendono dipendenti da un’altra persona che invece è
dominante.
Nel 95% dei casi si osserva fra familiari e il rapporto di parentela più
comune è fra sorelle.
La personalità psicotica dominante mantiene un certo contatto con la
realtà attraverso il partner sotto- messo, mentre il sottomesso è
disperatamente ansioso di essere accudito dal partner dominante.
DISTURBO PSICOTICO NON ALTRIMENTI SPECIFICATO
¢
¢
¢
¢
Detto anche disturbo psicotico atipico è caratterizzato da
sintomi psicotici che non sono ascrivibili a nessun quadro
clinico sopradescritto, ovvero a quadri clinici che non
soddisfano i criteri per il DSM-IV dei disturbi psicotici.
comprende anche forme rare come:
Ð
Psicosi Autoscopica: il paziente vede una immagine
doppia del proprio corpo; spesso è di origine psicogena, ma
si osserva in soggetti con lesioni cerebrali a livello parietale e
temporale.
Ð
Sindrome di Capgras: il paziente considera la persona
che ha di fronte un impostore che imita qualcun altro.
Ð
Sindrome di Cotard: il paziente manifesta deliri di
nichilismo (ad esempio «nulla esiste», «il corpo si sta per
disintegrare»). Può essere un segno precoce di Alzheimer.