Capitolo 1 - Introduzione
19
CAPITOLO 3
I rischi in fitoterapia: l’entità del problema
Che l’uso di piante medicinali, come di qualsiasi farmaco, possa provocare dei danni all’organismo umano, è, come abbiamo già detto in
precedenza, un fatto ben noto che si fa addirittura risalire ai tempi
antichi. Quando l’uomo cominciò ad utilizzare le piante a scopo terapeutico6 si suppone che, ben presto, abbia realizzato che alcune di queste fossero completamente tossiche mentre altre potessero lenire, non
senza rischi, le sofferenze umane. Sta di fatto che già i greci del periodo omerico (1000 a.C.) con il nome “farmaco” indicavano sia un veleno che un medicamento. Anche Ovidio, a distanza di tempo, ripeteva
ai suoi allievi “nulla è così buono che in eccesso non possa nuocere”.
Questo concetto sarà ripreso da Ippocrate (460-370 a.C.), universalmente riconosciuto come il padre della medicina. In questo periodo
inizia pure la prima rudimentale sperimentazione dei tossici e dei
medicamenti con l’intento di precisarne l’azione e di aumentarne la
possibilità d’impiego. Molto più tardi Paracelso (1493-1541), considerato il Lutero della medicina, sostenne che la droga vegetale non era
un’entità terapeutica inscindibile e che essa agiva per una quinta
essenza che poteva essere estratta ed usata come e meglio della droga;
inoltre ricordava che tutte le sostanze sono dei veleni, nessuna è innocua e la mancanza di effetti tossici dipende sempre dalla dose.
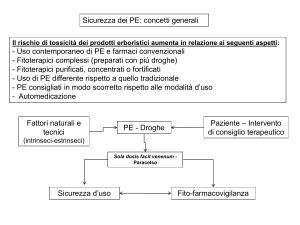
L’affermazione di Paracelso (dosis sola facet venenum) è ancora uno dei
capisaldi della tossicologia moderna, anche se oggi sappiamo che alcuni effetti tossici non dipendono dalla dose.
Comunque nel secolo scorso (1960-1962) la tossicità delle sostanze
medicamentose è prepotentemente balzata all’attenzione dell’opinione
pubblica in seguito ad alcune situazioni drammatiche, come ad esempio
la nascita di bambini focomelici (circa 10 000) da madri che avevano
6 Qualsiasi
civiltà ha esplorato ed usato piante per scopi medicinali. La presenza di diverse
piante con proprietà medicinali nella tomba di Neanderthal in Iraq lascia supporre che
queste venivano impiegate gia 60.000 anni fa. La prima testimonianza scritta dell’uso di
piante medicinali risale invece al 3000 a.C. e ci viene fornita dall’imperatore Shen Nung con
il suo libro Pen Tsao (detto anche il Grande Erbario), considerato per secoli la Materia
Medica Cinese.
20
Fitofarmacovigilanza - Vigilanza sulla sicurezza dei prodotti fitoterapici
assunto un antiemetico, la talidomide7. I disastri provocati dalla talidomide hanno insegnato che l’osservazione attenta e continua e il sospetto clinico (di grado elevato) sono d’importanza cruciale nell’identificare la tossicità di un farmaco e che un farmaco in commercio da anni,
può manifestare reazioni avverse mai sospettate prima. Questi insegnamenti hanno avviato una procedura chiamata più tardi post-marketing
drug surveillance. Comunque non è semplice quantificare i danni derivanti dall’uso dei farmaci, sia naturali (fitoterapici) che convenzionali,
anche se le poche stime effettuate concordano sulla rilevanza del problema, almeno per quanto riguarda i farmaci convenzionali. Infatti un
articolo pubblicato nel 1998 su JAMA, un’autorevole rivista medica,
afferma che il 5% dei farmaci (convenzionali) commercializzati producono gravi effetti collaterali, difficili da evidenziare prima dell’autorizzazione all’immissione sul mercato. L’identificazione degli effetti collaterali non è di per sé sufficiente a proteggere il pubblico; anzi i danni
arrecati dalla terapia farmacologica richiedono ospedalizzazione o addirittura causano morte. Inoltre gli Autori di una metanalisi, comparsa
sulla stessa rivista, stimano che le ADRs da farmaci convenzionali rappresentano la quarta causa di morte negli USA e che l’incidenza delle
ADRs è rimasta costante nel periodo considerato (1960-1996).
La realtà è che esiste più di un problema:
• le malattie iatrogene (da farmaci o medeligene) esistono da sempre,
ma solo da alcuni anni emergono dati sulla loro prevalenza;
• le malattie iatrogene comportano un costo sociale ed economico
(assenza dal lavoro, visite mediche, giorni di degenza ospedaliera,
ricorso a terapie addizionali, ecc.) non di poco conto. Basti considerare che negli USA il costo delle patologie iatrogene supera quello
della patologia diabetica;
• le malattie iatrogene non vengono prese in considerazione nelle aule
universitarie, forse perché considerate poco rilevanti ed in un certo
senso imbarazzanti (colpevolizzanti) per il medico che prescrive farmaci. Sembra che circa il 5% dei pazienti trattati con farmaci manifesti ADRs e che il 2%-5% dei ricoveri in ospedale siano una conseguenza delle reazioni avverse ai farmaci;
• gli effetti negativi delle ADRs, diretti ed indiretti (Tab. 3.1) non hanno ancora ricevuto una giusta attenzione dai sanitari (medico di
base, farmacista) e dagli organi preposti a vigilare sulla sicurezza dei
farmaci.
7 La
talidomide fu introdotta sul mercato farmaceutico come farmaco antiemetico, sedativo e ipnotico, efficace e sicuro, e divenne rapidamente popolare per il trattamento della
nausea e del vomito nel primo periodo di gravidanza.
Capitolo 3 - I rischi in fitoterapia: l’entità del problema
21
Tabella 3.1 Effetti diretti ed indiretti delle reazioni avverse
•
•
•
•
•
•
•
•
Causano ospedalizzazione o il ricorso a cure intensive
Causano morte
Incrementano i giorni di degenza in ospedale
Incrementano la spesa sanitaria (ospedaliera)
Maggiore onere economico sulla spesa farmaceutica
Influenzano la qualità della vita del paziente
Compromettono il rapporto paziente/medico
Le reazioni avverse che si manifestano in pochi pazienti precludono l’uso del medicamento da parte di un fascia più ampia di pazienti
• Mimano la malattia e richiedono indagini non necessarie o ritardano il trattamento
Un altro problema è rappresentato dal fatto che è molto difficile la stima dei danni derivanti dall’uso di fitoterapici, anche perché non è previsto per molti di questi prodotti l’obbligo di prescrizione medica e questo porta a non associare una eventuale ADR al fitoterapico e comunque
a non informare il medico dell’uso del fitoterapico. Uno studio condotto sul comportamento di pazienti che facevano uso di fitoterapici OTC,
in caso d’insorgenza di una ADR ha evidenziato che circa il 43% non
consulterebbe il medico curante in nessun caso, il 26% consulterebbe il
medico in caso di una ADR grave mentre solo lo 0,8% lo consulterebbe
per una ADR da fitoterapico. Un altro studio riporta che il 72% degli
utilizzatori di fitoterapici non informa di ciò il medico curante.
Uno studio pilota, coordinato dall’Istituto Superiore di Sanità e promosso dall’Agenzia Italiana del Farmaco (AIFA) ha raccolto, nel periodo aprile 2002-gennaio 2005, 124 segnalazioni di reazioni avverse da
fitoterapici e da altri prodotti. L’età media dei pazienti interessati dalle
segnalazioni era 41 anni (45 per le donne e 33 per gli uomini). I pazienti ospedalizzati sono stati il 65%; nel 77% dei casi si è registrata una
risoluzione completa, mentre nel 6% dei casi c’è stata una risoluzione
con postumi. La causa della reazione avversa dovuta al fitoterapico è
stata considerata certa nel 31% dei casi e probabile nel 45%. Le ADRs
hanno interessato la cute (dermatite, atopia, ecc.) nel 31% dei casi, il
gastrointestinale (nausea, crampi ecc.) nel 18% dei casi, quindi eventi
neurologici (10%), cardiovascolari (13%), respiratori (9%), ginecologici (3%), ematologici (3%) ed infine metabolici (2%) (Fig. 3.1). I prodotti in questione sono stati 106: fitoterapici (33%), preparazioni galeniche (19%), integratori alimentari (19%), 11 prodotti omeopatici
(contenenti dosi ponderali di farmaci). Le segnalazioni raccolte sono
state inviate da medici ospedalieri, da medici di medicina generale
(20%), da farmacisti (14%) ed anche da erboristi (9%) e pazienti (un
22
Fitofarmacovigilanza - Vigilanza sulla sicurezza dei prodotti fitoterapici
paio). I prodotti sospettati di aver causato reazioni avverse erano stati
utilizzati per disturbi psico-fisici (insonnia, depressione), gastrointestinali e cutanei, per infezioni dell’albero respiratorio, come antidolorifici e come dimagranti [Newsletter del Ministero della Salute, Agenzia
Italiana del Farmaco, (n. 12/13, giugno 2005)].
Il numero di segnalazioni raccolte è comparabile con quello di altri
Paesi europei. Per esempio nel Regno Unito la raccolta di segnalazioni
di ADRs da fitoterapici è partita nel 1996. Fino al 2002 le segnalazioni
sono state 67 per anno.
Le segnalazioni raccolte sono comunque incomplete: non riportano
il meccanismo della reazione avversa e non fanno alcun riferimento ai
componenti (ed alla loro concentrazione) presenti nel preparato fitoterapico. Inoltre, con una certa frequenza, si attribuisce all’uso del fitoterapico l’evento avverso perché non si riescono a trovare altre cause e la
natura aneddotica della segnalazione non consente di definire quello
che gli anglosassoni chiamano incidence figures.
Ma la domanda da porsi è la seguente: abbiamo raggiunto livelli
preoccupanti nonostante l’uso indiscriminato di fitoterapici? Se consideriamo lo studio pilota poc’anzi riferito ed i casi clinici (case reports)
che riporteremo più avanti, la risposta è negativa anche se ci sono dei
segnali che devono farci preoccupare come: il numero sempre crescente di fitoterapeuti che spesso consigliano con leggerezza fitoterapici
anche quando non sarebbe il caso; la complessità dei fitoterapici presenti sul mercato; il numero esiguo di studi clinici eseguiti per verificare la sicurezza dei fitoterapici; l’abitudine diffusa di somministrare fitoterapici e nello stesso tempo farmaci convenzionali; gli scarsi controlli
sulla qualità del prodotto fitoterapico finito; l’automedicazione; la
mancanza in letteratura di dati significativi sulle ADRs. Questi ed altri
fattori ancora (Tab. 3.2) possono incrementare il rischio di ADRs da
Tabella 3.2 Altri fattori che incrementano il rischio di ADRs da fitoterapici
• I mass media tendono a favorire l’uso di fitoterapici ed il ricorso a medicine alternative
• Le ADRs da fitoterapici hanno minore probabilità di essere denunciate rispetto alle
stesse ADRs prodotte da farmaci convenzionali
• I fitoterapici sono in larga parte venduti come integratori alimentari per i quali non
è ancora richiesta una dimostrazione di efficacia, sicurezza e qualità come per i farmaci convenzionali
• I pazienti spesso utilizzano fitoterapici in associazione con farmaci convenzionali con
possibili interazioni fitoterapico/farmaco
• La vendita via internet di fitoterapici che può vanificare qualunque iniziativa legislativa rivolta a tutelare la salute del paziente
• Presenza di contaminanti ed adulteranti nei prodotti fitoterapici
Capitolo 3 - I rischi in fitoterapia: l’entità del problema
Ematico 3%
23
Metabolico 2%
Ginecologico 3%
Altro 11%
Respiratorio 9%
Cardiovascolare 13%
Cutaneo 31%
Nervoso 10%
Gastrointestinale 18%
Fig. 3.1 ADRs da fitoterapici: sistemi interessati
fitoterapici nella pratica clinica. Per questo da una parte bisogna individuare le possibili cause ed eliminarle, dall’altra monitorare la sicurezza del fitoterapico senza creare inutili allarmismi. Ad ogni modo,
anche se non esistono dati significativi e certi sull’entità del fenomeno,
è chiaro che non bisogna sottovalutare il problema, visto anche che l’uso dei fitoterapici come rimedi per i disturbi minori ad alta prevalenza
va sempre più diffondendosi in Italia.
Bibliografia
Barnes J, Mills SY, Abbot NC, Willoughby M, Ernst E (1998) Different standards for
reporting ADRs to herbal remedies and conventional OTC medicines: face-to-face
interviews with 515 users of herbal remedies. Br J Clin Pharmacol 45:496-500
De Smet PAGM (2004) Health risks of herbal remedies: an update. Clin Pharmacol
Ther 76:1-17
Eisenberg JM (2000) Continuing education meets the learning organisation: the
challenge of a systems approach to patients safety. J Contin Educ Health Prof
20:197-207
Eisenberg L (1999) Does social medicine still matter in an era of molecular medicine? J Urban Healh 76:164-175
Ernst E (1998) Harmles herbs? A review of the recent literature. Am J Med
104:170-178
Friedman MA, Woodcock J, Lumpkin MM, Shuren JE, Hass AE, Thompson LJ
(1999) The Safety of Newly Approved Medicines: Do Recent Market Removals
Mean There Is a Problem? JAMA 281:1728-1734
Lazarou J, Pomeranz BJ, Corey PN (1998) Incidence of Adverse Drug Reactions in
Hospitalized Patients: A Meta-analysis of Prospective Studies. JAMA 279:12001205
Moore TJ, Psaty BM, Furberg CD (1998) Time to Act on Drug Safety. JAMA
279:1571-1573
Morris CA, Avorn J (2003) Internet marketing of herbal products. JAMA
290:1505-1509