IL TRATTAMENTO FARMACOLOGICO STABILE
Il trattamento farmacologico stabile nella BPCO ha l’obiettivo di ridurre o abolire i sintomi,
migliorare la capacità di esercizio fisico e diminuire la frequenza e la gravità delle riacutizzazioni,
migliorando così lo stato globale di salute e la qualità di vita di questi pazienti. Molti aspetti del
trattamento della malattia possono essere standardizzati, ma ogni paziente può avere caratteristiche
diverse dagli altri. L’approccio terapeutico dovrebbe essere personalizzato su ogni singolo paziente
non tralasciando di considerare la gravità della malattia, che deve essere valutata non solo sulla
quantificazione del dato funzionale respiratorio di ostruzione del flusso nelle vie aeree, ma anche
sulla qualità e intensità dei sintomi percepiti dal paziente e l’impatto che possono avere sulla qualità
di vita, sulla frequenza delle riacutizzazioni e sulla presenza di complicazioni sistemiche e/o
comorbidità (1,2).
I Broncodilatatori
I broncodilatatori rappresentano il cardine del trattamento nei pazienti con BPCO (1,2). I
farmaci appartenenti a questa classe attualmente disponibili sono rappresentati dai beta2-agonisti a
lunga durata d’azione (LABA) e a breve durata d’azione (SABA), dagli anticolinergici a lunga
durata d’azione (LAMA) e a breve durata d’azione (SAMA) e dalla teofillina a lento rilascio. Questi
farmaci migliorano il calibro delle vie aeree riducendo l’iperinsufflazione polmonare e le resistenze
a carico delle vie aeree migliorando, attraverso questi meccanismi, i sintomi, la tolleranza allo
sforzo e la qualità della vita dei pazienti con BPCO. L’uso regolare dei broncodilatatori a lunga
durata d’azione è inoltre in grado di ridurre la frequenza delle riacutizzazioni nella BPCO, uno dei
principali eventi clinici che caratterizzano la storia naturale della malattia. Possono essere prescritti
sia al bisogno che in maniera regolare con la finalità di alleviare e/o prevenire i sintomi respiratori e
la scelta a del trattamento dipende sia dalla disponibilità dei farmaci che dalla risposta individuale
sia in termini di efficacia che di effetti collaterali (1-3).
Broncodilatatori per via inalatoria a breve durata di azione
Beta-2 agonisti (SABA)
Fanno parte di questa categoria di farmaci il salbutamolo, il fenoterolo e la terbutalina. Tali farmaci
agiscono sui recettori beta-2 adrenergici del muscolo liscio bronchiale determinando aumento del
calibro delle vie aeree e riducendo di conseguenza la dispnea e migliorando la qualità di vita dei
pazienti, mentre determinano solo un modesto miglioramento della funzionalità respiratoria (4). La
broncodilatazione ottenuta è rapida e la durata d’azione massima è di 4-6 ore, pertanto sono
prevalentemente indicati come farmaci al bisogno in tutti gli stadi della malattia.
Gli effetti collaterali provocati da tali farmaci, più o meno rilevanti, dipendono molto dell’età e
dalle comorbidità presenti nei pazienti affetti da BPCO. Uno degli effetti collaterali più frequenti in
relazione al loro uso è sicuramente la comparsa di episodi di tremore degli arti e/o di tachicardia
dose-dipendente. Altri effetti collaterali legati al loro utilizzo sono l’ipokaliemia (5) e l’aumento del
consumo di ossigeno (6) ma comunque non è stata dimostrata alcuna responsabilità di questi
farmaci riguardo all’aumento della mortalità nella BPCO.
Anticolinergici (SAMA)
Fanno parte di questa categoria di farmaci l’ipratropio bromuro e l’ossitropio bromuro. Tali farmaci
agiscono bloccando l’azione dell’acetilcolina sui recettori colinergici e determinando di
conseguenza broncodilatazione, riduzione della dispnea ed una migliore qualità di vita per i pazienti
affetti da BPCO. La durata di azione di questi farmaci è un po' più lunga di quella dei SABA ed è di
circa 8 ore (7). Gli effetti collaterali provocati da tali farmaci possono essere secchezza delle fauci,
possibili disturbi prostatici ed talvolta effetti negativi in portatori di glaucoma acuto.
Associazioni con i broncodilatatori a breve durata d’azione
La somministrazione combinata di due broncodilatatori a breve durata di azione con meccanismo di
azione differenziato (beta-2 adrenergico e anticolinergico) determina una maggiore variazione
positiva dei parametri spirometrici rispetto a ognuno dei due componenti da soli, una minore
necessità di SABA al bisogno e un miglioramento della qualità di vita (8).
Broncodilatatori per via inalatoria a lunga durata di azione
Beta due agonisti a lunga durata d’azione (LABA)
I broncodilatatori beta-2 adrenergici a lunga durata di azione attualmente disponibili sono
formoterolo, salmeterolo e indacaterolo. Vari studi di confronto negli anni hanno dimostrato che tali
farmaci migliorano la funzionalità respiratoria, riducono la dispnea, e la necessità di SABA al
bisogno, migliorando pertanto la qualità di vita nei pazienti affetti da BPCO. Inoltre è stato
dimostrato che l’uso regolare di broncodilatatori a lunga durata d’azione riduce l’incidenza di
riacutizzazioni nella storia naturale di questa patologia (9-11).
L’effetto dei LABA è di durata maggiore rispetto ai SABA. La durata d’azione è di circa 12
ore per il formoterolo e il salmeterolo e di più di 24 ore per indacaterolo. In particolare Indacaterolo
ha mostrato in recenti studi un’azione broncodilatatrice più rapida che si sviluppa entro 5 minuti
dall’inalazione e una superiorità come LABA in termini di funzionalità respiratoria, qualità di vita e
controllo della dispnea, rispetto al Formoterolo (12) e al Salmeterolo (13).
Anticolinergici a lunga durata d’azione (LAMA)
Gli anticolinergici a lunga durata d’azione hanno una maggiore selettività per i recettori colinergici
M3, che sono localizzati nel polmone sulla muscolatura liscia bronchiale, a livello endoteliale e
sulle ghiandole mucipare sottomucose e mediano la broncocostrizione, la produzione di muco e la
vasodilatazione. Tali farmaci agiscono riducendo il tono vagale colinergico che è aumentato nelle
vie aeree del paziente con BPCO e determinando pertanto broncodilatazione (14).
I LAMA attualmente disponibili sono il tiotropio bromuro, il glicopirronio e l’aclidinium.
Il tiotropio bromuro ha una durata di azione superiore alle 24 ore e agisce antagonizzando
competitivamente e reversibilmente soprattutto i recettori colinergici M1 e M3, ma anche gli M2 da
cui però si dissocia più rapidamente. Il suo uso regolare migliora la funzione respiratoria valutata in
termini di FEV1 e FVC, riduce i sintomi respiratori e la necessità di SABA al bisogno e migliora la
qualità di vita dei pazienti affetti da BPCO (15-17). Inoltre revisioni sistematiche (18) hanno
dimostrato che il tiotropio è in grado di ridurre significativamente il rischio di riacutizzazione e di
ricovero per questa causa rispetto al placebo e dell’ipratropio bromuro, ma non diversamente dai
LABA, in pazienti con BPCO da moderata a grave. Nello studio Upflit (17), durato quattro anni,
che ha coinvolto un totale di quasi seimila pazienti BPCO è stato a sua volta confermata l’efficacia
del tiotropio, nei confronti del placebo, nel migliorare la funzionalità respiratoria e la qualità della
vita e nel ridurre l’incidenza delle riacutizzazioni e dei ricoveri correlati a tale patologia, sebbene
non si sia dimostrata una riduzione statisticamente significativa del declino del FEV1 funzione
respiratoria che si ha nella BPCO. Per quanto riguarda gli effetti collaterali della somministrazione
di tiotropio, nei vari studi gli eventi avversi sono risultati paragonabili a quelli registrati nei soggetti
di controllo che non assumevano tiotropio.
Tra l’altro il recentissimo studio Tiospir, uno dei più ampi studi internazionali mai condotti,
ha confermato l’equivalenza, in termini di sicurezza e di efficacia, per entrambe le formulazioni
disponibili di tiotropio, tiotropio handihalear 18 µg 1 erogazione o.d. e tiotropio respimat 2.5µg due
erogazoni o.d (19).
Il glicopirronio, altro LAMA approvato dall’EMEA nel 2012, mostra una spiccata selettività
per i recettori M3 rispetto gli M2 (quattro volte maggiore) ed è in grado di raggiungere una
concentrazione plasmatica di picco (C max) entro 5 minuti dall’assunzione del farmaco. Il
glicopirronio ha una lunga durata d’azione (24 ore) con una sola somministrazione giornaliera. In
due importanti studi di fase III randomizzati (20-21) e controllati con placebo e con tiotropio (22), è
stata dimostrata la superiorità di glicopirronio versus placebo in termini di miglioramento della
funzionalità respiratoria, sia per quanto concerne l’end point primario (trough FEV1) che per quanto
concerne gli end point secondari funzionali. Inoltre si è riscontrato un miglioramento
statisticamente significativo per quanto concerne il SGRQ e il TDi rispetto placebo. Nei trial clinici
il glicopirronio ha diminuito l’uso di farmaci al bisogno e ha ridotto in maniera statisticamente
significativa il rischio di riacutizzazioni moderate severe del 34% (p= 0.001) di rispetto placebo.
Infine nello studio GLOW III (23), questo nuovo LAMA ha mostrato miglioramenti significativi
rispetto placebo in termini di tolleranza all’esercizio dopo 3 settimane di trattamento. Anche per
questo la maggior parte degli eventi avversi sono risultati di lieve-moderata gravità. L’incidenza di
eventi avversi anticolinergici e cardiaci è risultata bassa e simile al gruppo placebo.
Aclidinio è un anticolinergico a lunga durata d’azione approvato nel luglio 2012 per la
terapia dei paziente BPCO. Il dosaggio raccomandato è 400µg t.d. Questa nuova molecola ha
mostrato una maggiore selettività per i recettori M3 rispetto agli M2 determinando un significativo
effetto broncodilatatore con un numero non significativo di effetti avversi cardiovascolari. La
bronco dilatazione viene ottenuta già dopo 10-15 minuti dall’assunzione del farmaco e due recenti
studi, ATTAIN (24) e ACCORD COPD I (25), hanno di fatto dimostrato l’efficacia della molecola
in termini di bronco dilatazione e controllo della dispnea nonché nel miglioramento della qualità di
vita rispetto placebo nei pazienti con BPCO da moderata e grave. Inoltre l’analisi combinata dei due
studi di fase III sopra citati ha evidenziato che aclidinium ha diminuito in maniera significativa le
esacerbazioni moderate-severe del 29% (p=0.01) Il farmaco inoltre è risultato ben tollerato e la
maggior parte degli eventi avversi sono risultati di lieve –moderata gravità. L’incidenza di eventi
avversi anticolinergici e cardiaci è risultata bassa e simile al gruppo placebo.
Broncodilatatoria per via orale: Metilxantine a lento rilascio
Oltre al rilascio del muscolo liscio bronchiale, i teofillinici, in genere somministrati come
formulazioni orali a lento rilascio, possono aumentare la forza di contrazione del diaframma,
interferire positivamente con la clearance delle vie aeree e aumentare l’output cardiaco, con benefici
per lo stato di salute nei pazienti con BPCO, ma il loro margine terapeutico è piuttosto ristretto a
causa della potenziale tossicità e delle interazioni con altri farmaci, per cui essi debbono essere
considerati di seconda scelta nel trattamento della fase stabile della malattia. Le metilxantine
possono essere indicate solamente nei pazienti che rimangono sintomatici nonostante la terapia con
broncodilatatori inalatori (1-2).
Inibitori delle fosfodiesterasi 4 (PDE-4)
Questa categoria di farmaci agisce aumentando la concentrazione cellulare dell’AMP ciclico e
riducendo l’infiammazione bronchiale. Roflumilast è il primo inibitore della fosfodiesterasi 4
approvato dall’EMEA, è un farmaco orale in monosomministrazione giornaliera, che pur non
avendo una azione broncodilatatrice diretta, migliora la funzionalità respiratoria (FEV1 e FVC) sia
in pazienti non trattati con broncodilatatori (26) che in pazienti in trattamento con salmeterolo e
tiotropio (27). Al momento è indicato nel trattamento di pazienti BPCO in stadio III – in stadio IV,
con storia di bronchite cronica e frequenti riacutizzazioni poiché, oltre ad esplicare un’azione
antiinfiammatoria, riduce le riacutizzazione nei pazienti BPCO con tali caratteristiche. Tuttavia la
terapia con tale farmaco è associata a significativi effetti collaterali, in particolare diarrea, perdita di
peso (1-2).
Corticosteroidi
Il documento GOLD e le linee guida AGENAS sconsigliano la somministrazione dei soli
corticosteroidi inalatori nella BPCO e vengono raccomandati solo in combinazione con bronco
dilatatoria a lunga durata d’azione nei pazienti BPCO (1-2). Le associazioni al momento a
disposizione per il trattamento della BPCO sono Fluticasone /salmeterolo e Budesonide
/formoterolo.
I dati più solidi, sui quali si basano le attuali indicazioni delle linee guida si basano su numerosi
studi nei quali gli steroidi inalatori sono stati studiati in associazione con i LABA e confrontati con i
singoli monocomponenti (ICS e LABA) ed il placebo. Tra i primi Mahler e coll. (28) hanno
evidenziato che il trattamento con l’associazione fluticasone proprionato e salmeterolo
somministrati con lo stesso erogatore induceva un incremento della funzionalità respiratoria
maggiore di quello indotto dagli stessi farmaci somministrati singolarmente. Analoghi risultati a
favore della combinazione sono stati anche evidenziati in altri studi in cui l’associazione
salmeterolo 50 μg/fluticasone 500 μg, era in grado di incrementare maggiormente la funzione
respiratoria e di ridurre i sintomi e il numero di riacutizzazioni di più rispetto al trattamento con ì
singoli componenti somministrati da soli nei pazienti con BPCO (29).
Tuttavia la nuova prospettiva per il trattamento della BPCO nasce con lo studio TORCH
(Towards a Revolution in COPD Health) (30). Nessun studio sino ad allora aveva valutato l’effetto
della terapia inalatori nella BPCO sui parametri fondamentali della malattia, come la mortalità. Lo
studio TORCH è stato condotto per valutare se il trattamento con la combinazione salmeterolo 50
μg più fluticasone propionato μg, due volte al giorno riducesse la mortalità per qualsiasi causa nei
pazienti affetti da BPCO, rispetto al placebo. Nello studio è stato comparato il trattamento
con salmeterolo 50 mcg più fluticasone propionato 500 mcg (in regime di combinazione) con
ciascuno dei componenti dell’associazione somministrati singolarmente e con il placebo per ha
valutato per un periodo di 3 anni in pazienti BPCO con VEMS pre-broncodilatatore < 60%. Il dato
più rilevante riguarda la riduzione del rischio di mortalità relativa che è del 17.5% nel gruppo in
trattamento con l’associazione rispetto al placebo, ancorché ai limiti della significatività statistica
(P=0.052) . Tale riduzione del rischio di mortalità relativa è particolarmente rilevante se si
considera che la riduzione di mortalità ottenibile con la sospensione del fumo di sigaretta sia intorno
al 12% e che l’effetto di riduzione della mortalità data dalle statine sia del 12.8%. Lo studio ha
confermato l’efficacia della combinazione Fluticasione/salmeterolo nel ridurre la frequenza delle
riacutizzazioni, comprese quelle riacutizzazioni che richiedono l’ospedalizzazione, nel migliorare la
sintomatologia e la qualità della vita nonché la funzione respiratoria. Tali effetti sono risultati
migliori non solo rispetto al placebo ma anche rispetto ai gruppi trattati con i singoli componenti
dell’associazione (salmeterolo o fluticasone solamente) indicando che la combinazione dei 2
farmaci (ICS e LABA) è più vantaggiosa dei singoli componenti. Un’analisi post hoc del TORCH
ha inoltre evidenziato che il trattamento farmacologico con l’associazione steroide-broncodilatatore
a lunga durata d’azione per via inalatoria è in grado di ridurre il declino della funzione respiratoria
(in termini di VEMS, cioè volume di aria espirata nel primo secondo) nei pazienti con BPCO da
moderata o grave rallentando così la progressione della malattia. Si è evidenziato che Salmeterolo la
combinazione riduce il declino del VEMS di 16 ml/anno rispetto al placebo (p< 0,001). I dati
ottenuti hanno quindi supportato l’uso di questa terapia in pazienti con gravità spirometrica minore
(VEMS prebroncodilatore <60% predetto) rispetto a quelli indicati Sulla base di tali studi pertanto
le linee guida attualmente consigliano l’utilizzo degli steroidi in associazione ad broncodilatatori a
lunga durata d’azione in pazienti con VEMS ≤ 50% del teorico (VEMS < 60% pre broncodilatatore
se si utilizza Fluticasone propionato + salmeterolo) e storia di frequenti riacutizzazioni (1 o più
all’anno negli ultimi 3 anni).
Per quanto concerne gli effetti collaterali della terapia con steroidi inalatori a lungo termine,
dati solidi sulla safety arrivano, ancora una volta, dallo studio TORCH, che per numerosità
coinvolge un numero di pazienti superiore a tutti gli studi precedenti con la stessa combinazione
ICS/LABA. In tale studio per quanto concerne l’associazione steroide-broncodilatatore a lunga
durata d’azione non sono emerse differenze rispetto al placebo riguardo al rischio di eventi
cardiovascolari, insorgenza di cataratta, fratture e variazioni in termini di osteopenia/osteoporosi
alla densitometria ossea (31-33).
In uno studio randomizzato di 12 mesi, anche l’associazione budesonide/formoterolo
(160/4.5 mcg) ha ridotto il numero di severe esacerbazioni per paziente/anno del 24 % versus
placebo e 23 % versus formoterolo (34). L’incremento del FEV1 è risultato del 15% versus placebo
e 9% versus budesonide. Il miglioramento del PEF a favore dell’associazione si è mantenuto per
tutti i 12 mesi di osservazione. Budesonide/formoterolo ha ridotto i sintomi e l’uso di
broncodilatatori al bisogno e migliorato la qualità di vita.
In un ulteriore trial di 12 mesi (35), i soggetti trattati con Budesonide/formoterolo avevavo
un tempo prolungato alla prima esacerbazione (254 versus 96 giorni) ed un miglioramento
significativo del FEV1 rispetto al placebo. La terapia di associazione si confermava in grado di
ridurre le esacerbazioni (1.38 versus 1.80 per paziente per anno) e di migliorare la qualità di vita.
Particolarmente discusso è stato il rischio di polmonite del trattamento prolungato con ICS,
che è emerso dallo studio TORCH (30), date le dimensioni del campione analizzato. L’incidenza
delle polmoniti nello studio, peraltro non confermate radiograficamente, non ha tuttavia determinato
un aumento nel numero dei decessi. Quantificando nel dettaglio il rischio pro-infettivo di un
trattamento cronico con una combinazione Fluticasone/Salmeterolo nei pazienti con BPCO dai
risultati dello studio TORCH emerge inoltre un dato contrastante: in corso di terapia con steroidi vi
è si un aumento di patologie infettive come le polmoniti (3 su 100 pazienti/anno nel gruppo placebo
contro 7 su 100 pazienti nel gruppo trattato con la combinazione) ma si osserva anche una marcata
riduzione delle riacutizzazioni (92/100 pazienti/anno nel gruppo placebo contro 67/100
pazienti/anno nel gruppo in trattamento con la combinazione steroide–broncodilatatore a lunga
durata d’azione) (31). Un'analisi a posteriori dello studio ha rilevato inoltre che i pazienti a
maggiore rischio di sviluppare polmonite, sono i soggetti più anziani, quelli con un indice di massa
corporea più basso (<25kg/m2) ed i pazienti affetti da una forma grave della malattia (VEMS<50%
del teorico) (36).
I risultati dello studio osservazionale “real-life” PATHOS (37) hanno dimostrato che il
trattamento con la combinazione fissa budesonide/formoterolo si associa ad una minore incidenza di
polmonite e decessi correlati, rispetto alla terapia a base di fluticasone/salmeterolo (37).
Il gruppo di pazienti trattati con fluticasone/salmeterolo ha avuto un’incidenza di polmoniti
superiore del 73%, con un numero di eventi pari ad 11,0 per 100 pazienti-anni in confronto a 6,4 per
100 pazienti-anni nel gruppo budesonide/formoterolo. Inoltre, la terapia con fluticasone/salmeterolo
è associata al 74% in più di ospedalizzazioni per polmonite rispetto al trattamento con
budesonide/formoterolo, con 7,4 ricoveri ospedalieri per 100 pazienti-anni nel gruppo trattato con
fluticasone/salmeterolo, rispetto a 4,3 ricoveri ospedalieri per 100 pazienti-anni nel gruppo trattato
con budesonide/formoterolo.
BPCO STABILE: LA SCELTA TERAPEUTICA
Tradizionalmente la classificazione di gravità è sempre stata basata sul livello di ostruzione
misurato con la spirometria e la scelta terapeutica si è per molti anni basata solamente su tale
classificazione. Tuttavia il solo FEV1 non permette di valutare la complessità della patologia. Il
nuovo documento GOLD rappresenta comunque un passo in avanti, visto che non tengono conto
solamente della gravità funzionale dell’ostruzione ma anche della sintomi del paziente, misurati
possibilmente mediante questionari standardizzati (MRC, CAT) e la frequenza delle riacutizzazioni
e il rischio di riacutizzazioni future.
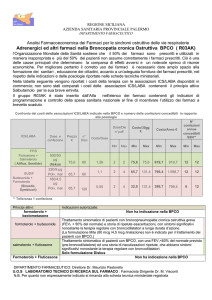
Ne deriva così uno schema a riquadri che combina la sintomatologia del paziente sulle
ascisse, e la severità dell’ostruzione e il rischio di riacutizzazione future sulle ordinate (Fig.1).
Gruppo C:pazienti con sintomi lievi,
alto rischio di riacutizzazione
Gruppo D: pazienti Sintomi gravi,
alto rischio di riacutizzazione
(C)
(D)
>2
(A)
(B)
1
Rischio
3
2
1
(Anamnesi di riacutizzazioni)
Rischio
(Classificazione GOLD di gravità
della ostruzione bronchiale)
4
0
mMRC 0-1
CAT < 10
mMRC > 2
CAT > 10
Sintomi
Nel valutare il rischio,
tenere in considerazione il
valore più alto fra gravità
della ostruzione bronchiale
e storia di riacutizzazioni
(punteggio mMRC o CAT))
Gruppo A: pazienti con pochi sintomi
e basso rischio riacutizzazioni
Gruppo B: pazienti con sintomi gravi,
basso rischio di riacutizzazioni
Inoltre le linee guida attuali GOLD ritengono utile che anche il trattamento farmacologico della
BPCO stabile tenga conto, oltre alla gravità dell’ostruzione bronchiale, dei sintomi riferiti dal
paziente e alla storia di riacutizzazioni e venga modulata anche alla luce di tali dati. Ne derivano
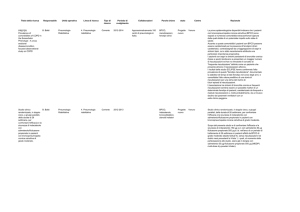
pertanto le seguenti tabelle (GOLD 2013):
TIPO CARATTERISTICH
E
Classificazion
Riacutizzazioni/Ann
e
o
mMRC
CAT
spirometrica
A
Basso rischio,
VEMS > 50%
0-1
0-1
<10
VEMS> 50%
0-1
>2
> 10
VEMS < 50%
>2
0-1
<10
VEMS < 50%
>2
>2
> 10
paucisintomatico
B
Basso rischio
molto sintomatico
C
Alto rischio
paucisintomatico
D
Alto rischio
molto sintomatico
TIP
O
A
B
FARMACO DI PRIMA
SCELTA
SABA o SAMA prn
LABA o LAMA
FARMACO DI SECONDA
SCELTA
SABA + SAMA o LABA o LAMA
LABA +LAMA
C
ICS/LABA o LAMA
LAMA+ LABA
LAMA + PDE4-inh
LAMA + PDE4-inh
D
ICS/LABA o/e LAMA
ICS/LABA + LAMA
ICS/LABA + PDE4-inh
LAMA + PDE4-inh
LAMA+ LABA
ALTERNATIV
E
Teofillina
Teofillina
SABA e/o
SAMA
Teofillina
SABA e/o
SAMA
Da
considararePDE4
-inh
Teofillina
SABA e/o
SAMA
Carbocisteina
Pazienti Gruppo A
Il Paziente A non presenta molti sintomi né rischio di riacutizzazioni. Gli studi clinici su
pazienti che appartengono a questo gruppo sono scarsi o non disponibili. La prima scelta
farmacologica è costituita da un broncodilatatore a breve durata d’azione da usare solo al bisogno.
Come seconda scelta vi sono le combinazioni di 2 broncodilatatori a breve durata d’azione oppure
un broncodilatatore a lunga durata d’azione. L’evidenza a supporto di queste seconde scelte è
debole, in quanto pochi sono gli studi disponibili.
Pazienti Gruppo B
Questi pazienti lamentano sintomi importanti, ma non vi è un alto rischio di riacutizzazioni.
In questi casi i broncodilatatori a lunga durata d’azione, più efficaci dei broncodilatatori a breve
durata d’azione, sono pertanto preferibili. Non esiste evidenza per raccomandare una classe di
broncodilatatori a lunga durata d’azione rispetto a un’altra nel trattamento iniziale. Nel singolo
paziente, la preferenza dovrebbe essere determinata sulla base della percezione del sollievo dai
sintomi da parte del paziente. Per pazienti con dispnea grave, come seconda scelta si può
considerare una combinazione di broncodilatatori a lunga durata d’azione, la cui efficacia
sintomatica va periodicamente rivalutata. Scelte alternative comprendono la teofillina che però
dovrebbe essere utilizzata se i broncodilatatori per via inalatoria non sono disponibili oppure non
sono convenienti.
Pazienti Gruppo C
Solitamente lamentano pochi sintomi, ma hanno un rischio elevato di riacutizzazioni. La
prima scelta raccomandata è una combinazione fissa di ICS/LABA oppure un LAMA. Come
seconda scelta può essere utilizzata una combinazione di 2 broncodilatatori a lunga durata d’azione
mentre un inibitore delle PDE4 (roflumilast) può essere preso in considerazione se il paziente
lamenta anche sintomi di bronchite cronica.
Pazienti Gruppo D
Questi pazienti manifestano molti sintomi e hanno un alto rischio di riacutizzazioni. Il
razionale per la prima scelta di terapia segue quello del Paziente C poiché la riduzione del rischio
viene considerata più importante. Come seconda scelta è raccomandata una triplice combinazione,
associando ICS/LABA e LAMA, anche se vi sono ancora risultati contrastanti e l’evidenza di
efficacia deriva principalmente da studi a breve termine. Un inibitore delle PDE4 (roflumilast) può
essere preso in considerazione se il paziente lamenta anche sintomi di bronchite cronica mentre
teofillina e carbocisteina possono essere utilizzate se i broncodilatatori per via inalatoria non sono
disponibili oppure risultano essere troppo costosi.
Bibliografia
1. La gestione clinica integrata della BPCO. Ducomento dell’Agenzia Nazionale per i Servizi
Sanitari Nazionali 2013.
2. Vestbo J, Hurd SS, Agusti AA, et al. Global Strategy for the Diagnosis, management, and
Prevention of Chronic Obstructive Pulmonary Disease. GOLD Executive Summary. Am J
Resp Crit Care Med 2013; 187:347-365.
3. Guyatt GH, Townscend M, Pugsley SO, et al. Bronchodilators in chronic airflow limitation.
.Am Rev Respir Dis 1987;135:1069-1074
4. Liesker JJW, Wijkstra PJ, Ten Hacken NHT, et al. A systematic review of the effects of
bronchodilators on exercise capacity in patients with COPD. Chest 2002;121:597-608.
5. Lipworth BJ, McDavitt DG, Struthers AD. Hypokalemic and ECG sequelae of combined
beta-agonist/diuretic therapy. Chest 1990;98 (4): 811-815.
6. Uren NG, Davies SW, Jordan SL, Lipkin DP. Inhaled bronchodilators increase maximum
oxygen consumption in chronic left ventricular failure. Eur Heart J 1993;14:744–50.
7. Gross Ng, Petty TL, Friedman M, et al. Dose response to ipratropium as a nebulized solution
in patients with COPD. Am Rev Resp Dis 1989; 139: 1188-91.
8. In chronic obstructive pulmonary disease, a combination of ipratropium and albuterol is
more effective than either agent alone. An 85-day multicenter trial. COMBIVENT
Inhalation Aerosol Study Group. Chest 1994;105:1411-1419.
9. Appleton S, Poole P, Smith BJ, et al. Long-acting beta2-agonists for poorly reversible
chronic obstructive pulmonary disease. Cochrane Database of Systematic Reviews 2006,
Issue 3.
10. Rennard SI, Anderson W, ZuWallack R, et al. Use of a long acting inhaled beta2-adrenergic
agonist, salmeterol xinafoate, in patients with chronic obstructive pulmonary disease. Am J
Respir Crit Care Med 2001; 163: 1087-92.
11. Dahl R, Greefhorst LA, Nowak D, et al. Formoterol in chronic obstructive pulmonary
disease. Am J Respir Crit Care Med 2001;164:778-784.
12. Dahl R, Chung KF, Buhl R, et al. Efficacy of a new once-daily long-acting inhaled β2agonist indacaterol versus twice-daily formoterol in COPD. Thorax 2010; 65:473-479.
13. Kornmann O, Dahl R, Centanni S, et al. et al. Once-daily indacaterol versus twice-daily
salmeterol for COPD: a placebo-controlled comparison. Eur Respir J 2011; 27:273-279.
14. Montuschi P. Inhaled muscarinic acetylcholine receptor antagonists for treatment of COPD.
Curr Med Chem 2013; 20(12): 1464-76.
15. Tashkin DP, Pearle J, Iezzoni D, Varghese ST. Formoterol and tiotropium compared with
tiotropium alone for treatment of COPD. COPD 2009;6:17–25.
16. Niewoehner DE, Rice K, Cote C, et al. Prevention of exacerbations of chronic obstructive
pulmonary disease with tiotropium, a once-daily inhaled anticholinergic bronchodilator: a
randomized trial. Ann Intern Med 2005;143:317–326.
17. Tashkin DP, Celli B, Senn S, et al. A 4-year trial of tiotropium in chronic obstructive
pulmonary disease. N Engl J Med 2008;359:1543–1554.
18. Barr RG, Bourbeau J, Camargo CA, Ram FS. Inhaled tiotropium for stable chronic
obstructive pulmonary disease. Cochrane Database Syst Rev 2005;CD002876.
19. Wise RA, Anzueto A, Cotton D, et al. Tiotropium Respimat Inhaler and the risk of death in
COPD. N Eng J Med 2013;369:1491-1501.
20. D’Urzo A, Ferguson GT, van Noord JA, et al. Efficacy and safety of once-daily NVA237 in
patients with moderate-to-severe COPD: the GLOW1 trial. Respir Res 2011; 7: 156-169.
21. van Noord JA, Buhl R, Laforce C, et al. QVA149 demonstrates superior bronchodilation
compared with indacaterol or placebo in patients with chronic obstructive pulmonary
disease. Thorax 2010; 65(12):1086-91.
22. Kerwin E, Hébert J, Gallagher N, et al. Efficacy and safety of NVA237 versus placebo and
tiotropium in patients with COPD: the GLOW2 study. Eur Respir J 2012; 40:1106-1114
23. Beeh KM, Singh D, Di Scala L, Drollmann A. Once-daily NVA237 improves exercise
tolerance from the first dose in patients with COPD: the GLOW3 trial. Int J COPD 2012;
7:503-523
24. Jones P, Singh D, Bateman E, et al. Efficacy and safety of twice-daily aclidinium bromide in
COPD patients: The ATTAIN study. Eur Respir J 2012;40:830–836.
25. Kerwin EM, D’Urzo AD, Gelb AF, et al. Efficacy and safety of a 12-week treatment with
twice-daily aclidinium bromide in COPD patients. ACCORD COPD I. COPD 2012;9:90–
101
26. Calverley PM, Rabe KF, Goehring UM, et al. Roflumilast in symptomatic COPD: two
randomized clinical trials. Lancet 2009; 374 (9691): 685-694.
27. Fabbri LM, Calverley PM, Izquierdo-Alonso JL, et al. Roflumilast in moderate-to-severe
COPD treated with long-acting bronchodilators: two randomized clinical trials. Lancet
2009; 374 (9691): 695-703.
28. Mahler DA, Wire P, Horstman D, et al. Effectiveness of fluticasone propionate and
salmeterol combination delivered via the Diskus device in the treatment of chronic
obstructive pulmonary disease. Am J Resp Crit Care Med 2002;166:1084-1091.
29. Calverley P, Pauwels R, Vestbo J, et al. Combined salmeterol and fluticasone in the
treatment of chronic obstructive pulmonary disease: a randomized controlled trial. Lancet
2003;361:449-456.
30. Celli BR, Thomas NE, Anderson Ja, et al. Effect of pharmacotherapy on rate of decline of
lung function in COPD: results from the TORCH study. Am J Respir Crit Care Med
2008;178:332–338.
31. Calverly PMA, Anderson Ja, Celli B, et al. Salmeterol and Fluticasone Propionate and
Survival in Chronic Obstructive Pulmonary Disease. N Engl J Med 2007;356:775–89
32. Ferguson GT, Calverley PM, Anderson JA, et al. Prevalence and progression of osteoporosis
in patients with COPD: results from TORCH. Chest 2009;136:1456–1465.
33. Calverley PMA, Anderson JA, Celli B, et al. Cardiovascular events in patients with COPD:
TORCH Study results. Thorax 2010;65:719–725.
34. Szafranski W, Cukier A, Ramirez A, et al. Efficacy and safety of budesonide/formoterol in
the management of chronic obstructive pulmonary disease. Eur Respir J 2003;21:74-81.
35. Calverley PM, Boonsawat W, Cseke Z, et al. Maintenance therapy with budesonide and
formoterol in chronic obstructive pulmonary disease. Eur Respir J 2003; 22: 912-919.
36. Crim C, Calverley PMA, Anderson JA, et al. Pneumonia risk in COPD patient receiving
inhaled corticosteroids alone or in combination: TORCH study result. Eur Respir J
2009;34:641–647
37. Janson C, Larsson K, Ställberg B, et al. Pneumonia and pneumonia related mortality in
patients with COPD treated with fixed combinations of inhaled corticosteroid and long
acting β2 agonist: observational matched cohort study (PATHOS). BMJ 2013; 346:f3306