“Per una vita come prima”
Negrar,19 aprile 2008
“Esiste un dolore refrattario
agli oppioidi”?
Prof. Gianfranco Maffezzoli
Giorgio de Chirico: L’ènigme de l’oracle (1909)
L’enigma del dolore, un male contrapposto
al bene che fa dell’uomo una creatura
infelice: il mito di Pandora ( Esiodo ).
“Il dolore è sempre un dono funesto che
debilita il soggetto e lo rende più
ammalato di quanto lo sarebbe senza di
esso”.
Renè Leriche:
Chirurgia del dolore, 1939
MELZACK
L’enigma del dolore, 1976
Dolore: esperienza percettiva
complessa
Pain. The Science of
Suffering
Patrick Wall, 1999
Un percorso fra
“medical humanities”,
“neuroscienze”,
“evidence based medicine”.
Il tema del dolore-sofferenza, invita a
riflessioni etico-antropologiche
sulla vita e la morte, su salute e malattia.
La malattia oncologica
° Un evento drammatico.
• Il dolore totale.
• Il cammino verso la fine della vita.
“La malattia è il lato notturno della vita”.
Susan Sontag: Malattia come metafora
(1992)
“Quando la malattia entra in una casa
non si impossessa soltanto di un corpo,
ma tesse tra i cuori un’oscura rete che
seppellisce la speranza”.
Muriel Barbery: L’eleganza del riccio.
Edizioni e/o 2006
Salute e malattia,
dolore e sofferenza,
quali metafore della vita e della società,
non appartengono esclusivamente
al corpus delle attività mediche
e alla pratica clinica
ma si intersecano con aspetti
antropologici, etici ed organizzativi.
Profilo antropologico
Il dolore coinvolge l’ intero complesso sensoriale
ed emozionale dell’esperienza della persona.
In questa concezione totalizzante, il dolore
può essere compiutamente compreso nel suo
triplice aspetto e significato:
fisico, morale, psichico.
Profilo etico
Il dolore non controllato svela
comportamenti incongrui, non assicura il
diritto alla cura, priva i malati del
fondamentale diritto a non soffrire
inutilmente.
Pain control as a moral
obligation
Fiona Randal: Cancer pain.
Ed. Arnold, 2003
Dal punto di vista organizzativo, gestire il “dolore
malattia” richiede programmi di cura per
aumentare le conoscenze, le competenze, i
comportamenti non solo degli operatori ma anche
a livello di sistema: sono necessari interventi di
integrazione fra strutture sanitarie e territorio.
“Continuty of care” ( WHO )
Il dolore oncologico
Il dolore oncologico va oltre la
dimensione fisica assumendo i
connotati del dolore-sofferenza
o dolore totale (Cecily
Saunders), quale epifenomeno
della dimensione personale,
psichica, esistenziale e sociale
dell’ uomo di fronte all’
inguaribilità della malattia.
DOLORE
FISICO
DOLORE
PSICOLOGICO
DOLORE
TOTALE
DOLORE
SOCIOECONOMICO
DOLORE
SPIRITUALE
Le basi razionali della terapia
con oppioidi.
Lo sviluppo delle neuroscienze.
Fu determinante il contributo scientifico
di due grandi scuole di fisiologia:
all’Università di Oxford il gruppo del prof.
Charles Sherrington e all’Università di
Cambrige il gruppo del prof. Edgar
Douglas Adrian.
Sherrington
• Fisiologia del
riflesso
• Sinapsi
• Integrazione
Eccles, Hodgking, Huxley
(Nobel 1963)
• Conduzione assonica
• Trasmissione
sinaptica
• Sinapsi inibitorie
• Sinapsi eccitatorie
La sinapsi: sede del linguaggio neuronale
L’epopea della ricerca sugli oppioidi
Gli studi di neurobiologia del dolore e
dell’analgesia derivano da due filoni distinti
di ricerca: elettrofisiologia del dolore e
farmacologia degli oppiati.
La nerobiologia del dolore deriva dalla ricerca di
una sostanza analgesica potente come la morfina
ma priva del potenziale di abuso e dalla ricerca
di farmaci per il trattamento della dipendenza
da oppioidi.
Oppioidi endogeni e
recettori oppioidi
Pert e Snyder, 1973
Kosterlitz, 1975
Chang KJ: Opioid receptors.
Pain, 1984
Il recettore per gli oppioidi svolge
due funzioni:
a) Riconoscimento chimico
b) Azione biologica
Il concetto di un recettore oppiaceo
distinto e specifico viene confermato
dall’esistenza di antagonisti oppiacei
altamente specifici (Naloxone )
Gli oppioidi agiscono attraverso
l’interazione con recettori specifici
solitamente occupati da peptidi endogeni
(encefaline, endorfine,dinorfine,
endomorfine) distribuiti nel SNC e
periferico.
Dinorfine
Encefaline
RECETTORI OPPIOIDI
• Analgesia
Sopraspinale
• Euforia
•Dipendenza
Fisica
•Depressione
respiratoria
•Analgesia
Spinale
•Sedazione
•Miosi
-Endorfine
Disforia
Allucinazioni
Analgesia
spinale
Azione neurotrasmettitore—recettore
Interazioni stereospecifiche
(Ipotesi recettoriale. Becket, Londra ’50)
• Si forma il complesso neurotrasmettitore-
ricettore:
• Apertura canali Na+ e Ca++ nelle sinapsi
eccitatorie
• Apertura canali K+ o Cl- nelle sinapsi
inibitorie
Neurotrasmettitori
Eccitatori
Inibitori
• Acetilcolina
• Glutammato
• Serotonina
• GABA
• Glicina
Entrata Cl-
Entrata Na+
Siti di azione degli oppioidi
Mesencefalo
Bulbo
Midollo
Sostanza grigia
periacqueduttale
Nucleo
del rafe magno
Funicolo
postero-laterale
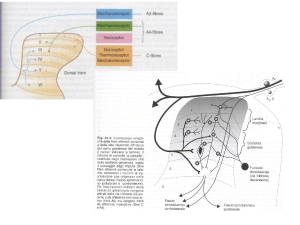
Pain System
Sistema algico:
Sistema neuro-ormonale complesso a
proiezione diffusa costituito da:
1) Sistema afferenziale
2) Sistema di riconoscimento
3) Sistema di modulazione e controllo
Il dolore costituisce il sintomo più importante nei
malati di cancro, sia per la sua elevata frequenza
che per il rilevante impatto sulla qualità di vita dei
pazienti.
Cancro e Dolore
Il dolore rappresenta il sintomo prevalente nel
70-90% dei pazienti affetti da tumore
Il 45% dei pazienti nelle fasi iniziali e
il 75% nelle fasi avanzate manifestano un
inadeguato controllo del dolore
WHO, Geneva 1986
Bruera E. et al, Acta Anaesthesiol Scand
1997
Twycross R., Acta Anaesthesiol Scand
1997
CANCER AND PAIN
• L’incidenza di dolore nei pazienti con cancro in vari
stadi di malattia è del 51%
• Il 30% dei pazienti affetti da neoplasia lamenta dolore
al momento della diagnosi
• Nei pazienti con neoplasia in fase avanzata o terminale
l’incidenza di dolore è del 74%
Bonica Management of Pain, 2001
“ “ nel paz.oncologico
John J. Bonica: The management of Pain
(1953)
L’approccio al dolore da
cancro è stato sottovalutato
fino agli inizi degli anni ‘80
Foley K: The treatment of cancer pain. N
Engl J Med, 1985
Linee guida per il controllo del dolore
Scala analgesica OMS (1986)
Proposte SIAARTI
Edmonton staging system (1989)
Linee guida EAPC (2001)
TERAPIA FARMACOLOGICA
SCALA ANALGESICA
DEL W.H.O.
Linee guida validate su 30.000 paz.
Zech D. et al: Pain, 1995
Validation of WHO GUIDELINES
“ Analgesics, as proposed by WHO, are the most suitable
treatment arm in controlling pain in palliative treatment for
advanced cancer patients. The analgesic ladder proved
efficacious in 71% of the cases.”
Ventafridda V et al, Cancer 1987
“ Over the whole treatment period, good pain relief was
reported in 76%, satisfactory in 12% and inadequate
efficacy in 12% of patients.”
Zech DF et al, Pain 1995
Linee guida WHO (Cancer Pain Relief, 1986)
1. by mouth:
ove possibile, i farmaci analgesici dovrebbero essere
somministrati per via orale; nei casi in cui questa via non
è praticabile la somministrazione sottocutanea
(continua o intermittente) rappresenta una valida alternativa
2. by the clock:
gli analgesici debbono essere somministrati
ad orari fissi rispettando le caratteristiche farmacocinetiche
delle singole molecole. In aggiunta alla terapia di base è
consigliabile prescrivere al paziente un analgesico a
immediato rilascio per far fronte ad eventuali episodi di
dolore episodico intenso (breakthrough pain)
Linee guida WHO (Cancer Pain Relief, 1986)
3. for the individual:
non esistono delle dosi standard relativamente ai farmaci
oppioidi: la dose dovrebbe essere titolata fino all’ottenimento
della dose minima efficace
4. attention to detail:
è buona regola lasciare al paziente uno schema scritto
della terapia che deve assumere, riportando l’orario di
assunzione, il nome del farmaco e la dose. Inoltre, il paziente
deve essere avvertito dei possibili effetti collaterali dei farmaci
che assumerà.
Terapia farmacologica secondo la scala
OMS
A FAVORE
Applicabile in tutte le regioni del mondo
Applicabile da tutti i medici
CONTRO
Valutazione solo quantitativa del dolore
Non spinge il medico ad indagare la vera
tipologia del dolore
Espone il paziente a trattamenti talora
inefficaci
VANTAGGI DELLA SCALA
WHO
• applicabilità su scala mondiale
• economicità
• realizzabilità in qualsiasi contesto
assistenziale (ospedale, domicilio,
hospice)
• successo terapeutico nell’80-90% dei
casi
Modifiche OMS
The Ladder into the 21st Century
WHO Pain
Pyramid
Neurolytic block
Intrathecal pump
IV, SC PCA
5%
10-20%
TD Fent,
Strong Op
Opioids
+/adjuvants
NSAIDs
75-85%
switching
degli oppioidi
Il miglioramento dei risultati ottenuti con la
scala a tre gradini dell’WHO sono dovuti a:
• Impiego di dosaggi più elevati di oppioidi;
• Utilizzo di oppioidi a lento e controllato rilascio;
• Disponibilità di nuove vie di somministrazione dei
farmaci analgesici, soprattutto oppioidi:
sottocute, sublinguale, transdermica, transmucosa
(lecca-lecca) ed endovena;
• Utilizzo della modalità di infusione continua
e/o a domanda dei farmaci;
• Maggiore compliance all’impiego degli oppioidi
tra pazienti e medici.
Edmonton Staging System
per il dolore da cancro
Nel 1989 Bruera e coll. hanno proposto un
sistema di stadiazione clinica per il dolore da
cancro che prendeva in considerazione tutti i
fattori predittivi del risultato antalgico
conosciuti in letteratura (Bruera E et al., Pain
1989;37:203-9)
New Edmonton Staging System
Fattori prognostici negativi
• Dolore neuropatico
• Dolore incidente
• Distress psicologici maggiori (depressione,
ostilità, nevrosi)
• Rapida tolleranza agli oppioidi
• Abuso di farmaci o alcool
(Bruera E et al., 1997)
Morfina e oppioidi alternativi nel dolore da
cancro: le raccomandazioni della EAPC.
Gruppo di lavoro del Network di ricerca
dell’ European Association
for Palliative Care, Br J Cancer 2001
Il trattamento del dolore con oppiacei forti nel
paziente oncologico.
Mercadante S el al.: RiCP, 2006
1) Paz. non responsivo I° step:
MSIR 12-30mg/die (2-5mgx6)
2) Paz. non responsivo II°step (tramadolo
400mg/die, codeina 240mg/die):
MSIR 60mg/die (10mgx6)
3) Morfina sc: titolazione come per MSIR
con dosaggio equipotente 1:2-1:3
(10mg MSIR=5-3,3mg SC)
Dolore refrattario agli
oppioidi
Quali meccanismi?
Trattamento inadeguato
Tolleranza
Plasticità del SNC
Nonostante corretti
comportamenti clinici alcuni
pazienti non ottengono un
soddisfacente pain relief con la
sola terapia farmacologica.
Cancer Pain: Drug Responsivenes
GOOD
RESPONSE
POOR
RESPONSE
85-90%
10-15%
Opioid sensitivity
Twycross e Mc Quay, 1987
Opioid-insensitive pain: deafferentazione,
Pancoast, spasmi muscolari
Opioid-partially sensitive pain:
compressione nervi, m.s.,ipertensione
endocranica, cancro invasivo capo-collo,
pelvi congelata
Opioid-sensitive pain: dolore nocicettivo da
moderato a severo
Opioid-sensitive but opioids inappropriate:
dolore viscerale da distensione
Hanks GW, Forbes K: Opioid responsiveness.
1997
La definizione di “opioid-poorly-responsive
pain” riguarda il dolore non adeguatamente
controllato dai farmaci oppiacei alla dose in
cui provoca effetti collaterali indesiderati,
nonostante una adeguata prevenzione e
cura.
In questi casi appare opportuno o il cambio di
farmaco o il passaggio ad altra via di
somministrazione.
Responsività agli oppioidi
Differenze genetiche
Distribuzione e numero dei recettori
Capacità di reagire con oppioidi
Polimorfismo metabolico
(Mogill,1996)
biodisponibilità
Differenze in base all’oppioide
Biodisponibilità
Lipofilia
Affinità recettoriale
Azione combinata su vari sottotipi di
OR
Potenza farmacologia
Vie metaboliche
Cataboliti attivi e loro azioni
Vie di eliminazione
Risposta inadeguata dovuta a varie
cause:
Medico
Paziente
Farmaco
Vie e modalità di somministrazione
Tipo di dolore
variabilità in base ai pazienti
Età
Sesso
Possibilità di assunzione orale
Funzionalità renale
Funzionalità epatica
Varianti geniche
Cause di inadeguato trattamento del dolore
da cancro
• Insufficente preparazione
degli operatori
• Diagnosi non corrette
• Scarsa comunicazione fra
paziente e medico
• Scarsa conoscenza circa
l’azione degli oppioidi
• Sottodosaggio dei
farmaci
• Errata prescrizione
• Regime terapeutico non
personalizzato
• Mancato coordinamento
nel passaggio di cura
• Oppiofobia
• Rigidità legislativa
Aspetti critici nel trattamento
cronico del dolore con oppioidi:
• perdita col tempo di efficacia analgesica
(> tolleranza)
• comparsa di effetti collaterali importanti
• entrambe le situazioni (bassa responsività)
La tolleranza si verifica quando sono necessarie
alte dosi di farmaco per produrre lo stesso effetto o
quando la stessa dose ha perso efficacia.
( O’Brien CP, 1996)
La tolleranza è l’effetto biologico prodotto dalla
precedente esposizione al farmaco e quando si
instaura è una tolleranza crociata verso gli altri
oppiacei.
( Field H. Pain, 1987)
•
•
•
•
TOLLERANZA agli Oppioidi
Consiste nella diminuzione dell’efficacia e
della durata d’azione dopo somministrazione
prolungata
E’ dovuta alla desensibilizzazione
recettoriale
Farmacocinetica: legata alla cinetica del
farmaco
Farmacodinamica:dose dipendente, selettiva
per alcuni recettori,reversibile (Portenoy
RK,1994), aumenta l’input nocicettivo
(Schug S, 1992)
Tolleranza agli oppiacei : 1
Mancato accoppiamento tra Recettore
e proteina G
( guanine nucleotide binding protein )
che perde la capacità di trasformare
guanosina-difosfato in trifosfato
Tolleranza agli oppiacei: 2
• La proteina G è la struttura che consente
di trasferire all’interno della cellula gli
effetti del legame recettore-oppiodi
• Up-regolazione della via dell’AMPc
• Riduzione del Na+intracellulare > attività
Na-K-ATPasi indotta dai morfinici
connessa con alterazioni recettoriali
Tolleranza agli oppiacei: 3
• Desensibilizzazione e down regolazione
recettoriale per il mancato accoppiamento
tra R e proteina G = internalizzazione del
R da parte della membrana cellulare
• Pochi minuti dopo l’esposizione
all’agonista (morfina) = fosforilazione delle
“loops” intracellulari del R attivato =
diminuzione efficacia agonista oppioide
neurone prima del trattamento con oppiacei
popolazione
dei recettori
integra
neurone dopo trattamento
prolungato con oppiacei
internalizzazione
dei recettori e
downregulation
Downregulation dei recettori provoca:
•
•
•
•
Iperattivazione della via cAMP
Variazioni di conduttanza K+/Ca++
Attivazione dei recettori NMDA
Inibizione del complesso R-O
Switching degli oppioidi
Galer BS et al.
Pain, 1992
Presupposti per lo switch
• esistono diversi presupposti biochimici al fenomeno della
tolleranza
• ogni agonista agisce in modo diverso sui meccanismi
che la generano
• passando da una agonista ad un altro gli stimoli sul
neurone cambiano
• la “comparsa” di un nuovo agonista è vissuta dal
neurone come una situazione nuova (in cui le precedenti
modificazioni biochimiche sono azzerate)
rotazione
CAMBIO DELL’OPPIACEO
Switch da morfina orale a fentanyl TTS
Equianalgesia 100:1
•
•
•
•
25mcg/h = 0,6mg/die = 60mg morfina
50mcg/h = 1,2mg/die = 120mg morfina
75mcg/h = 1,8mg/die = 180mg morfina
100mcg/ = 2,4mg/die = 240mg morfina
Switch da morfina orale a buprenorfina TTS
• 35mcg/h = 0,8mg/die = 60mg morfina
• 52,5mcg/h = 1,2mg/die = 90mg morfina
• 70mcg/h = 1,6mg/die = 120mg morfina
Episodi di dolore intenso
Rescue dose
• MSIR os: 1/6 dose giornaliera
• Morfina sc/ev: 1/6 dose giornaliera
• OTFC fentanyl: dose iniziale 200mcg
Strategia antalgica (Saint Christopher’s Hospital)
• Riconoscere e trattare il
dolore fisico
• Prevenire piuttosto che
alleviare
• Adattare le dosi al paz. e
alla malattia
• Garantire la T.A. ottimale
• Inserire la T.farm.
all’interno di una forte
relazione
• Attenzione alle
componenti personali del
dolore
• Coinvolgere la famiglia
• Ricorrere alla sedazione
profonda solo quando
non esiste altra
alternativa
CONSIDERAZIONI FINALI
Le sindromi dolorose oncologiche sono
evolutive e presentano nel tempo diverse
tipologie di dolore e di diversa intensità in
relazione all’evoluzione della malattia
neoplastica.
STADIAZIONE DEL DOLORE
ONCOLOGICO
FENOMENO DINAMICO
INTERVENTI
FARMACOLOGICI
INTERVENTI
NEUROLESIVI
INTERVENTI
ASSISTENZIALI
Approccio al malato con
dolore
Alleanza terapeutica
I° Gradino: presa in carico
Rassicurare malato e familiari circa le
opzioni terapeutiche per il controllo del
dolore
II° Gradino: VAS
• Valutazione e monitoraggio costante
del dolore
III° Gradino
• Monitoraggio e controllo effetti
collaterali
• Alternative terapeutiche
“Non sapevo bene cosa dirgli.
Mi sentivo molto maldestro.
Non sapevo come toccarlo, come raggiungerlo.
Il paese delle lacrime è cosi’ misterioso”.
Il Piccolo Principe.
Antoine de Saint-Exupèry