Azienda Ospedaliero-Universitaria Careggi
SOD di Endocrinologia
TIROIDE
Dr.ssa Cinzia Pupilli
Anatomia
• Due lobi congiunti da un istmo
•Situata anteriormente rispetto alle
cartilagini della laringe e della trachea,
riccamente vascolarizzata
Arterie
tiroidee
superiore e
inferiore
5 ml/gr/min
La palpazione della tiroide è facile.
Difficile apprezzarla quando è di
dimensioni normali
LA TIROIDE AL MICROSCOPIO
capillari
colloide
c. follicolari
c. parafollicolari
Essa appare composta da tante unità sferiche
dette follicoli ripiene di un materiale chiaro,
gelatinoso e proteinaceo detto colloide
Il follicolo è costituito da un singolo strato di cellule
che circondano un lume ripieno di colloide
La colloide è il maggior costituente della massa tiroidea
e contiene soprattutto tireoglobulina
Cosa è necessario per produrre gli ormoni tiroidei?
Fonti
Acqua
ipotalamo
TRH
iodio
ipofisi
Alimenti:
pesce, sale marino
latte, uova,
carne, verdure
TSH
+
Composti contenenti iodio:
Farmaci, coloranti, conservanti,
prodotti per l’igiene personale
Metabolismo:
1) Assorbito dall’intestino
2) Concentrato dalla tiroide (95%)
3) Escreto dal rene
-
tiroide
Gradiente sangue:tiroide dello iodio =
1:25
Aumenta (1:250) in ipertiroidismo o
diminuisce (1:5) in ipotiroidismo
…DALLO IODIO AGLI ORMONI TIROIDEI
recettore del TSH
Na/I
symporter
Lo iodio penetra all’interno della cellula tramite il NIS e poi viene
1 trasportato verso l’apice dalla pendrina
2 ossidato tramite la perossidasi tiroidea (TPO) in iodio libero
3 liberato sull’interfaccia cellula colloide
4 accoppiato a residui tirosinici della tireoglobulina (TPO).
ORMONI TIROIDEI
STRUTTURA DEGLI ORMONI TIROIDEI
T4
iodio
T3
Ormoni Attivi
-
TRH
IPOTALAMO
+
-
IPOFISI
TSH
+
T4
99.5%
T4
T3
TIROIDE
T3
Thyroxine binding globulin
TBG
T4
T3 liberi
legati
sangue
T4
T4G
T4S
rT3S
Bile, urine
rT3
T3
T2
T1
T0
T3s
T-Rec
Effetti
Tessuti
periferici
Effetti biologici degli ormoni tiroidei
Crescita e maturazione tissutale
Tiroide fetale dalla 11a settimana di
gestazione
Fondamentale per lo sviluppo del SNC
nella vita fetale (cretinismo)
Dopo la nascita contribuisce allo sviluppo del
SNC e del sistema scheletrico
(cretinismo,ipoevolutismo)
Produzione di calore
Agiscono sul consumo di O2
Sistema cardiovascolare
Regolano la frequenza e la contrattilità
Sistema pilifero
Essenziali per lo sviluppo dei peli non sessuali
(capelli ciglia sopracciglia)
Ricambio di tutti i substrati
essenziali
Anabolico a concentrazioni fisiologiche
Catabolico a concentrazioni elevate
Mantengono la temperatura corporea e
regolano l’adattamento al freddo
Sintesi proteica
Gluconeogenesi e glicogenolisi
Sintesi, mobilizzazione, e catabolismo del
colesterolo
Diagnostica tiroidea
Per la misurazione della funzione
ghiandolare
Dosaggio del TSH (ultrasensibile)
Dosaggio frazioni libere T3 e T4
Scintigrafia (tecnezio o iodio radioattivi)
Ecografia
Per l’identificazione delle cause
di una disfunzione tiroidea
Esame citologico su agoaspirato con ago
sottile
Ricerca anticorpi antitiroidei:
antiperossidasi per la tiroiditi autoimmuni
anti recettori del TSH per il M. di
Basedow
Dosaggio I urinario, calcitonina,
tireoglobulina
IPOTIROIDISMO
“Condizione clinica che consegue ad un deficit di ormoni
tiroidei”
Le manifestazioni variano a seconda del periodo d’insorgenza
della patologia:
-periodo fetale/postnatale cretinismo (1:4000)
-periodo peripuberale nanismo disarmonico, infantilismo
sessuale, alterazioni neuropsichiche
-età adulta (prevalenza 0.6-0.8 %) manifestazioni cliniche
dipendenti da:
Più frequente :
nelle donne
causa dell’ipotiroidismo
in età avanzata
durata
“
nelle aree con carenza
iodica
gravità
“
Ipotiroidismo subclinico
clinico
coma mixedematoso
CAUSE DI IPOTIRODISMO
IPOTIROIDISMO PRIMITIVO
Perdita di tessuto tiroideo funzionante
Tiroidite cronica linfocitaria (autoimmune)
Forme iatrogene (terapia radiometabolica, terapia radiante, chirurgia,
farmaci)
Tiroidite subacuta, silente, post-partum (fase transitoria)
Agenesia/disgenesia tiroidea
Malattie infiltrative (amiloidosi, sarcoidosi, emocromatosi)
Difetti della biosintesi di ormoni tiroidei
Difetti congeniti (irresponsività TSH, difetti: trasporto I, organificazione, desiodasi, tireoglobulina, S.
Pendred)
Deficit di iodio (ma anche eccesso)
Iatrogena (farmaci antitiroidei: litio, amiodarone, interferone)
IPOTIROIDISMO CENTRALE
-deficit di TRH (congenito, acquisito)
-deficit di TSH (congenito acquisito)
RESISTENZA AGLI ORMONI TIROIDEI
-generalizzata
-tissutale
Tiroidite autoimmune (t. di Hashimoto)
Alterazioni del sistema immunitario
Predisposizione genetica
Fattori ambientali
Aggressione e distruzione delle cellule
tiroidee da parte del sistema immunitario: si
innesca un processo infiammatorio che
determina la progressiva distruzione della
ghiandola.
Positività degli Anticorpi antitireoperossidasi
La tiroidite autoimmune
Nella maggior parte dei casi
rimane una
patologia isolata
A malattie di altri organi endocrini:
● Pancreas
diabete mellito
● Surrene
m. di Addison
● Ovaio
scomparsa delle
mestruazioni
Malattie di organi non endocrini:
In una piccola percentuale
di casi
si può associare:
•
•
•
Pelle e capelli: vitiligine, alopecia
Apparato digerente: celiachia, gastrite
cronica atrofica, epatite autoimmune
Altre malattie: miastenia grave, LES,
artrite reumatoide, s. Sjogren
Sintomi e segni dell’ipotiroidismo
Sintomi:
• Stanchezza, debolezza
• difficoltà di apprendimento
• difficoltà a concentrarsi, perdita di memoria
• sensibilità al freddo
• perdita di capelli
• pelle secca
• stipsi
• peso, scarso appetito
• dispnea
• raucedine
• disturbi del ciclo mestruale
• parestesie
Segni:
• diminuzione dei riflessi
• pelle secca, ruvida
• estremità fredde
• alopecia
• bradicardia
• edema periferico
• mixedema (viso, estremità)
• sindrome del tunnel carpale
• effusione sierose nelle cavità
• ipercolesterolemia
• iponatriemia
Quadro terminale:
Coma mixedematoso
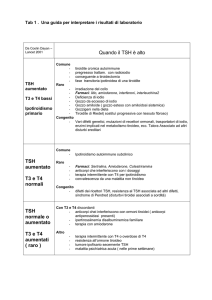
Sospetto ipotiroidismo
AUMENTATO
FT4
FT4
DIMINUITO
(o normale)
NORMALE
NO
FT4
RESISTENZA
IPOTIR. I
IPERTIR II
IPOTIR. II
Variante atrofica
TIROIDITE CRONICA AUTOIMMUNE (antiTPO +)
Variante con gozzo
(Hashimoto)
Dose: 1,6 μg/Kg peso/die
aumento graduale (25 g150 g).
Controllo periodico del TSH
In gravidanza si deve dosaggio
Tireotossicosi
AUMENTO DEGLI ORMONI TIROIDEI IN
CIRCOLO
Ipertiroidismo
TIREOCOSSICOSI CON IPERFUNZIONE TIROIDEA
Tireotossicosi
1) Associata ad iperfunzione tiroidea:
Morbo di Basedow (gozzo diffuso tossico)
Gozzo multinodulare tossico
Adenoma tossico
Da eccesso di iodio
Fase di ipertiroidismo nella tiroidite di Hashimoto
Adenoma ipofisario TSH secernente (secondario)
Resistenza agli ormoni tiroidei (?)
2) Senza iperfunzione tiroidea
Fase di tireotossicosi nelle tiroiditi subacuta (De
Quervain) e silente
Tiroidite da radiazioni
3) Tireotossicosi non di origine tiroidea
Assunzione factitia di ormoni tiroidei
Produzione da tessuto tiroideo ectopico (struma ovarico)
Metastasi di tumori tiroidei (rarissimo)
Segni e sintomi dell’ipertiroidismo
1. Manifestazioni cardiovascolari
• Tachicardia cardiopalmo
• Angina pectoris per riserva coronarica
• PA differenziale (differenza tra sistolica e distolica)
ECG
• Tachicardia sinusale
• Tachiaritmia sopraventricolare
2. Manifestazioni gastro-intestinali
diarrea e/o frequenza alvo
vomito
3. Manifestazioni metaboliche
del metabolismo basale, calo ponderale
della produzione di calore (febbricola,
intolleranza al caldo, sudorazione)
catabolismo proteico miopatia ipertiroidea
4. Manifestazioni neuropsichiche e neuromuscolari
nervosismo, insonnia
agitazione psico-motoria psicosi
fini tremori
astenia, facile stancabilità
retrazione palpebra superiore
Sospetta tireotossicosi
AUMENTATO
NORMALE
NO
FT4, FT3
DIMINUITO
FT4, FT3
IPERTIROIDISMO II
RESISTENZA
TIREOTOSSICOSI
Scintigrafia tiroidea
M. Di Graves
o M. di Basedow
Tireotossicosi associata a iperfunzione
tiroidea
Tiroide aumentata e con captazione
aumentata e diffusa del tracciante
Scintigrafia tiroidea
Adenoma e gozzo multinodulare tossico
Tireotossicosi associata a iperfunzione
tiroidea
La captazione è
limitata al nodulo
SCINTIGRAFIA TIROIDEA
Tireotossicosi non associata a iperfunzione
La tiroide non capta il tracciante
Tiroidite subacuta
Assunzione esterna di ormoni
Malattia di Basedow
(Morbo di Graves)
10 volte più frequente nella femmina
più frequente 40-60 anni
gozzo di dimensioni variabili
1-2% della popolazione
Presenza di anticorpi anti recettori TSH
Manifestazioni oculari
Dermatopatia
(mixedema pretibiale)
Gozzo diffuso
Tireotossicosi associata a iperfunzione tiroidea
M. Di Graves o M. di Basedow
Anticorpi
tireostimolanti
Oftalmopatia nel M. di Basedow
•Semplice protusione bulbo (estetica)
•Edema periorbitario
•Congestione congiuntivale (arrossamento
sensazione corpo estraneo, lacrimazione)
• Fotofobia
• Oftalmoplegia (paralisi dei movimenti oculari) con
diplopia
• Retrazione palpebrale cheratiti
pressione retrobulbare stasi venosa, neurite ottica,
atrofia del nervo ottica
• Dislocazione del bulbo (verso l’esterno)
Si può arrivare alla
riduzione o perdita
della vista
Terapia ipertiroidismo
1.Medica
Tireostatici: metimazolo, propiltiouracile
Beta-bloccanti
Cortisonici
2.
Chirurgica
Tiroidectomia totale o parziale
possibili danni al nervo laringeo ricorrente o
alle paratiroidi
3. Radiometabolica
I131
determina progressiva distruzione delle
cellule tiroidee iperattive
GOZZO
Aumento di volume della tiroide
non associato a malattie infiammatorie
o neoplastiche
Sintomatologia
compressiva:
DIFFUSO
NODULARE
NORMOFUNZIONANTE
IPERFUNZIONANTE
IPOFUNZIONANTE
Classificazione del gozzo
Gozzo endemico
(più del 5% della popolazione)
Da carenza iodica (+ agenti gozzigeni)
Gozzo sporadico
(0.4-5% della popolazione)
Da fattori genetici predisponenti
(+agenti gozzigeni)
Gozzo diffuso
Gozzo nodulare
Multinodulare
Uninodulare
Fabbisogno di iodio:
1) Adulti: 150 g/die
2) Bambini: 90-120 g/die
3) Gravidanza: 200 g/die
4) Allattamento: 200 g/die
CLASSIFICAZIONE DEL GRADO DI DEFICIT DI IODIO
in base all’escrezione urinaria giornaliera (secondo OMS)
Lieve
Moderato
Severo
50-99 μg/l
25-49 μg/l
< 20 μg/l
eutiroidismo
ipotiroidismo subclinico
ipotiroidismo
CARENZA IODICA NELL’ADULTO
In Italia nelle aree
alpine e appenniniche
la prevalenza del gozzo
era del 25-40%, in quelle
urbane del 5-10%
GOZZO ENDEMICO
IPOFISI
T4
TSH
IODIO
IPOFISI
TSH
T4
IODIO
Quando l’assunzione di iodio è ridotta la secrezione di T4 diminuisce e provoca
progressivo aumento del TSH che determina accrescimento della ghiandola, prima diffuso
poi nodulare
BAMBINI CON CARENZA IODICA
spesso nati da madri con carenza iodica
Oltre al gozzo
Se la carenza è:
CRETINISMO
IPOTIROIDISMO
SEVERA
LIEVE
Può
dare
RIDUZIONE DEL
Q.I.
Come si può prevenire la carenza iodica
Il metodo migliore per prevenire la carenza iodica nei
paesi industrializzati è l’uso del sale fortificato con
iodio.
1. E’ usato da tutti
2. Accessibile facilmente per basso costo
3. Processo di addizione dello iodio è efficace ed economico
La profilassi iodica in Italia è su base volontaria
1972:
Monopolio di Stato autorizza la produzione di sale iodurato e la sua
distribuzione nelle zone endemiche.
1977:
Liberalizzazione della produzione e distribuzione su tutto il
territorio nazionale
2005:
Dal 5 maggio (n. 55 del 21 marzo 2005) il sale iodato deve essere
disponibile nei bar e nei ristoranti e nell'ambito della ristorazione
collettiva (mense aziendali, scolastiche, ecc.). Potrà essere anche usato
nella preparazione e nella conservazione dei prodotti alimentari.
STUDIO CONOSCITIVO DELLA PRESENZA DI GOZZO
ENDEMICO E IODIOCARENZA NEL MUGELLO (1992-1993)
• Popolazione
studiata:
1426 bambini che
frequentavano la scuola
elementare nei comuni:
Marradi
Firenzuola
Palazzuolo sul Senio
Pontassieve
Rufina
Vicchio
Borgo S. Lorenzo
San Piero a Sieve
• Presenza di carenza
iodica:
Oltre il 60% dei bambini
presentava un insufficiente
apporto di iodio
• Presenza di endemia
gozzigena:
15.4% nell’intero campione
(23.6% Alto Mugello, 30% a
Marradi)
Avvio di Campagne di profilassi iodica
Obiettivi:
1. Garantire la reperibilità del sale iodato
2. Fornire informazioni specifiche alla popolazione
Stampa locale
Associazione
commercianti
Associazione
consumatori
Scuola
Mense
aziendali
Ufficio Educazione Sanitaria
Con la collaborazione di
U.O. Medicina
U.O. Pediatria
Medici di base
Comuni
Pediatri
Istituzioni
Valutazione degli effetti della campagna di iodio
profilassi (2004-2005)
Popolazione studiata
771 bambini (363 F e 408 M)
di età compresa tra gli 8 e i
13 anni che frequentavano la
4°e 5°elementare e la 1°
media
L’80% di questi bambini è nato
nel Mugello o vi risiede da
almeno 10 anni
Il 10% proviene da altre
nazioni
Valori di Iodio urinario
campione della popolazione scolare del Mugello
n=770
ug/gr creat
ug/L
mediana 142.5
121.4
> 100
69.2 %
62.3 %
50-99
24.5 %
29.8 %
20-49
4.5 %
7.5 %
<20
1.8 %
6.3 %
7.9 %
0.4 %
Indicazioni OMS: più del 50% della popolazione deve avere valori di iodio
urinario superiori a 100 ug/L.
I valori di iodio urinario inferiori a 50 ug/L non devono superare il 20%
La presenza di gozzo
% di bambini con gozzo
2004-2005
1992-93
Nell’intera
popolazione
7.9 %
15.4 %
Alto Mugello
9.8 %
23.6 %
Endemia gozzigena lieve: 5-19.9%
Endemia gozzigena moderata: 20-29.9%
Endemia gozzigena grave: < 30%
Indicazioni OMS: la percentuale di gozzo nella popolazione scolare deve
essere inferiore al 5%
Questionario sulle abitudini alimentari e uso sale iodato
Quante famiglie fanno uso di sale
iodato?
• Regolarmente 57%
76 %
• Saltuariamente 19%
• Mai
23%
Indicazioni OMS almeno il 90% delle famiglie dovrebbe fare uso di sale iodato
Classificazione dei tumori tiroidei
1.
•
•
•
•
2.
•
Tumori primitivi
(5% dei noduli)
Dalle cellule follicolari (95% di tutti i tumori tiroidei)
Benigni
Adenomi
Maligni
Differenziati: papillare (70%), follicolare (15%) soprav. a 10 aa 90%
Scarsamente differenziati: insulari, altri
Indifferenziati: anaplastici (5%)
Dalle cellule C
Carcinoma midollare (8%) aumento calcitonina
Dalle cellule follicolari e C
Carcinomi misti midollari-follicolari
Tumori primitivi non follicolari
Linfomi
Sarcomi
Altri
Tumori secondari
Metastasi di altri tumori
Criteri per l’ identificazione dei tumori
tiroidei
• Clinici consistenza dura, crescita rapida, adesione alle
strutture circostanti
• Ecografici caratteristiche sospette: ipoecogenicità,
margini irregolari, presenza di microcalcificazioni,
vascolarizzazione intranodulare
• Citologici cellule prelevate mediante agoaspirato.
Alta sensibilità e specificità per t. differenziati
Terapia dei tumori tiroidei
• Chirurgica (tiroidectomia totale)
• Iodio radioattivo per ablazione tessuto residuo e
trattamento delle metastasi nelle forme differenziate