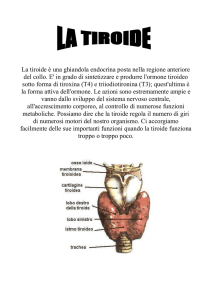
La tiroide
• Prima ghiandola endocrina identificata come tale
• Secerne tiroxina (T4) e triiodotironina (T3)
• I suoi ormoni:
– aumentano la velocità del metabolismo
– aumentano la produzione di calore
– aumentano il rifornimento di substrati ed il consumo di
O2 adeguandoli alle necessità energetiche, all’apporto
calorico e alla T ambientale
– Cooperano con il GH per la crescita di organi e tessuti
• La tiroide è già formata alla
12° settimana di gestazione
• Comincia subito a
secernere ormoni
indispensabili, insieme a
quelli dell’asse ipotalamoipofisario, per regolare lo
sviluppo intrauterino del
SNC e dello scheletro
• Infatti gli ormoni tiroidei e
l’ormone trofico materni non
possono raggiungere il feto
in quantità significativa dopo
il primo trimestre di
gravidanza
Struttura della ghiandola
• Cellule cubiche in singolo strato che poggiano sulla membrana basale e
che delimitano follicoli (o acini) circolari
• La cavità centrale del follicolo è occupata da una sostanza glicoproteica,
la colloide, costituita da una grande proteina, tireoglobulina, e da vari
enzimi necessari per la sintesi tiroidea
A seguito di
stimolazione la
ghiandola si
modifica:
– Le cellule
aumentano di
volume
– Il nucleo si sposta
verso la base
– Compaiono
microvilli sulla
membrana
luminale
Follicoli a riposo
Follicoli stimolati
Granuli di colloide
_ La
colloide si riassorbe
Gli ormoni tiroidei:
la molecola
• Caratteristica dell’ormone
tiroideo: capacità di incorporare
uno ione inorganico in una
molecola organica
• La molecola organica è
costituita da 2 molecole
dell’aminoacido tirosina
• Lo ione inorganico è lo Iodio,
assorbito sotto forma di ioduro
(I-) dal tratto digerente
(fabbisogno minimo = 100-200
μg/die)
Sintesi degli ormoni tiroidei
• I stadio: “intrappolamento” dello Iodio
• II stadio: formazione della tireoglobulina
• III stadio: sintesi T3 e T4
Primo stadio: intrappolamento dello
Iodio
• Il trasporto è attivo, contro gradiente chimico ed elettrico,
per azione di un cotrasportatore Na+-I- localizzato nella
membrana basale delle cellule tiroidee
• L’intrappolamento dello iodio è associato ad una Na+-K+ATPasi e necessita energia fornita dalla fosforilazione
ossidativa
• Sul bordo apicale delle cellule tiroidee è espressa una
proteina, la pendrina, che consente il trasporto dello ioduro
• Sempre nella membrana apicale, lo ioduro viene ossidato e
accoppiato alle tirosine presenti nella molecole di
tireoglobulina ad opera di una perossidasi tiroidea (TPO)
Trasporto dello Iodio dal plasma
alla tiroide
Lo iodio
• Lo iodio viene intrappolato in quantità 100 volte
superiore al fabbisogno giornaliero, per cui la
ghiandola ha riserve sufficienti a produrre ormone
per circa 2 mesi
• La carenza di Iodio stimola l’intrappolamento, ma se
è troppo intensa si ha una sua deplezione e quindi
inadeguata sintesi di ormoni
• Se l’apporto di Iodio è eccessivo, la concentrazione
ghiandolare dello iodio inibisce l’intrappolamento e
riduce la sintesi degli ormoni a livello normale
• Alcuni anioni come tiocianato (CNS-), perclorato
(ClO4-), biossido di N (NO2) agiscono come inibitori
competitivi del trasporto attivo di iodio
Secondo stadio: tireoglobulina
• Nel reticolo endoplasmatico della cellula follicolare, le
molecole di tirosina vengono unite a formare catene
• Nell’apparato di Golgi le catene sono glicosilate per
formare tireoglobulina che viene racchiusa in vescicole
• Le vescicole si versano nel follicolo per esocitosi
Terzo stadio: sintesi T3 e T4
• Grazie alla perossidasi tiroidea, lo iodio viene incorporato nella tirosina con
formazione di due iodotirosine (mono- e di-iodotirosina - MIT e DIT), con
un processo definito di organificazione
• La iodazione delle tirosine avviene nella tireoglobulina che si accumula nel
follicolo sotto forma di colloide. La tireoglobulina contiene 134 residui di
tirosina e 10% di carboidrati: solo 25-30 residui vengono iodati.
• Dei residui iodati, solo 8-10 si accoppiano per dare luogo a T3 e T4
T3 e T4
• La tetraiodotironina o tiroxina (T4) è attiva solo per il
25%, funge da riserva ed è praticamente una forma
di proormone
• La triiodotironina (T3) è secreta in dose minore ma
rappresenta il vero e proprio ormone, 5 volte più
attivo del T4
• Nei tessuti periferici circa l’85% della T4 è trasformata
in T3 da una deiodinasi cellulare
• Qualora nei tessuti periferici non sia necessaria una
elevata quantità di ormoni tiroidei, la T4 viene
trasformata in T3 inversa inattiva da una
monodeiodasi
monodeiodasi
deiodinasi
Gli ormoni tiroidei
3:3’:5’ triiodotironina = T3 inversa (T3i)
Liberazione degli ormoni
• La membrana apicale ingloba la tireoglobulina con
un processo di pinocitosi
• Le gocciole si fondono con lisosomi contenenti
proteasi che liberano T3 e T4 dalla tireoglobulina
• Gli ormoni, essendo lipofili, diffondono attraverso la
membrana basale e raggiungono il circolo
sanguigno
• Le molecole di MIT e DIT liberate dalle proteasi
lisosomiali e non accoppiate vengono deiodate da
deiodasi, cosicché lo iodio può essere recuperato e
riciclato
In sintesi:
Trasporto degli ormoni
• Essendo lipofili, per il trasporto degli ormoni in
circolo è necessaria una TBG (globulina di
trasporto) oppure una TBPA (proteina che lega sia
la tiroxina, sia la Vit. A. Anche l’albumina può
trasportare l’ormone
• Solo una piccola percentuale di ormoni risulta libera
e quindi attiva
• La produzione di proteine leganti è sotto controllo
ormonale (glicocorticoidi ed ormoni sessuali)
Eliminazione degli ormoni
• L’emivita della tiroxina è di circa 6-7 giorni
• L’emivita della triiodotironina è di circa 1
giorno
• La tiroxina è catabolizzata dal fegato che
la immette nell’intestino insieme alla bile,
legata all’ac. glucuronico
Interazione con le cellule bersaglio
• La maggior parte delle cellule dell’organismo presenta
recettori per gli ormoni tiroidei
• T3 e T4 entrano nelle cellule bersaglio per trasporto attivo
mediato da proteine trasportatrici e richiede ATP
• La T4 viene deiodurata tramite una deiodasi
• T3 e T4 vengono trasportate da proteine al nucleo, dove si
legano ai recettori specifici (la T3 ha una maggiore affinità)
• Il complesso ormone-recettore interagisce con il DNA
stimolando o inibendo la trascrizione di RNAm (di enzimi,
ormone della crescita, catene di miosina, lo stesso recettore
per T3…..). Sono quindi necessarie 12-48 h prima che se ne
vedano gli effetti
Controllo della
secrezione tiroidea (1)
• Il controllo è esercitato
dall’asse ipotalamo-ipofisitiroide
• Il TRH ipotalamico stimola
l’ipofisi a rilasciare il TSH
• Il TSH agisce sulla tiroide
stimolandola a secernere gli
ormoni
• TRH e TSH sono inibiti a
feedback dai livelli di T3 e T4
Controllo della secrezione tiroidea (2)
L’esposizione al freddo e lo stress
stimolano l’attività tiroidea
Il caldo, i traumi, l’immobilità forzata
inibiscono la tiroide
In entrambi i casi, le azioni si
espletano per il tramite dell’asse
ipotalamo ipofisario
Fattori che agiscono attivando
direttamente la tiroide sono:
prostaglandine, catecolamine,
immunoglobuline stimolanti la
tiroide e coriogonadotropina umana
Fattori che inibiscono la tiroide
attraverso l’ipofisi sono: cortisolo,
somatostatina, somatotropina
TRH
• Tripeptide che agisce sulle cellule tireotrope
dell’ipofisi stimolando l’adenilatociclasi
• L’adenilatociclasi induce la formazione di cAMP
• Il cAMP induce la liberazione di TSH
• Il TSH raggiunge la tiroide dove stimola La
formazione di cAMP
• Il cAMP stimola l’attivazione della colloide
attraverso l’attivazione di una proteina specifica
tramite un meccanismo a cascata
TSH
• Formato da 2 subunità (α, aspecifica, β, specifica) che
devono essere legate per poter stimolare la tiroide
• Utilizza come secondi messaggeri: Ca, IP3, cAMP
• Stimola: l’intrappolamento dello I, tutti gli stadi di
sintesi degli ormoni, l’endocitosi della colloide e la
liberazione proteolitica degli ormoni dalla ghiandola
• Una prolungata esposizione delle cellule tiroidee al
TSH induce ipertrofia e iperplasia
• Una ridotta esposizione, induce atrofia della ghiandola
Effetti del TSH sulle cellule e sugli ormoni tiroidei
Reticolo endoplasmatico
Apparato di Golgi
ribosomi
Azioni del TSH sulla tiroide
•
•
•
•
•
Aumento del consumo di O2 e di glucosio
Aumento del flusso ematico
Aumento della pompa ed organificazione dello iodio
Aumento del numero e dimensione delle cellule
Secrezione di T3 e T4
SIH= somatostatina
Effetti biologici
Gli effetti sono molteplici
– Stimola il consumo di ossigeno e dei substrati e la termogenesi
– Aumenta la frequenza respiratoria
– Aumenta l’apporto sanguigno ai tessuti e la massa circolante di
globuli rossi
– Stimola l’accrescimento e la maturazione ossea
– Favorisce lo sviluppo del SNC
– Controlla gli effetti di altri ormoni su proteolisi, lipolisi,
chetogenesi, gluconeogenesi
– Favorisce la ipocolesterolemia
– Aumenta i recettori β-adrenergici e quindi, la sensibilità
all’adrenalina
Aumento di consumo di O2 per aumento della
velocità del ricambio metabolico cellulare
Tutti i metabolismi (glicidico, lipidico, protidico) subiscono un
incremento della velocità di sintesi e di degradazione (turnover)
• L’aumento del turnover implica aumento di spesa energetica,
quindi, aumento di sintesi e di utilizzo di ATP
• Ciò comporta un aumento delle reazioni ossidative lungo la
catena respiratoria mitocondriale, quindi, aumento di consumo
di O2 (tranne nel cervello, gonadi, milza)
• L’incremento del consumo di O2 corrisponde ad un incremento
del metabolismo basale
• Quindi tra gli effetti principali della T3 c’è l’aumento del
metabolismo basale
Consumo di Ossigeno
• La T3, attraverso i suoi
recettori nucleari, regola i
livelli delle proteine implicate
nel turnover dei
macronutrienti, nel trasporto
ionico (Na+/K+/ATPasi), nella
contrazione muscolare. Sia la
sintesi, sia l’attività di queste
proteine implica consumo di
ATP e quindi stimola la
respirazione cellulare
• Influisce sulla funzione
mitocondriale in quanto
cambia la composizione dei
lipidi della loro membrana e
ne modifica il contenuto in
proteine codificate dai genomi
mitocondriale e nucleare
T3 e l’aumento della termogenesi
• Gli ormoni tiroidei sono in grado di stimolare la
produzione e l’attività di proteine disaccoppianti
nel muscolo e nel tessuto adiposo
• Queste interferiscono nelle reazioni di
fosforilazione a livello della catena respiratoria
mitocondriale
• Viene così prodotto meno ATP e viene liberata
più energia sotto forma di calore, che determina
aumento della temperatura corporea
Aumento dell’apporto sanguigno ai tessuti
• Per aumentare il consumo di O2, la T3 deve
contemporaneamente aumentare l’apporto di
sangue ai tessuti e il numero dei globuli rossi
circolanti. Quindi:
– Aumento della frequenza e della gittata sistolica,
della forza e della velocità di contrazione del
miocardio (= aumento gittata cardiaca) che si riflette
nell’aumento della P sistolica (Questi effetti sono
prodotti dall’ aumento dei recettori β-adrenergici)
– Aumento del metabolismo tissutale che induce una
diminuzione delle resistenze periferiche e quindi
una riduzione della P diastolica
Aumento della frequenza
respiratoria a riposo
• L’aumento della frequenza respiratoria
consente di
– mantenere normale nel sangue arterioso la
PO2 nonostante l’aumentato utilizzo
– Mantenere normale la PCO2 nel sangue
venoso nonostante l’aumentata produzione
Aumento dei recettori β-adrenergici
• La T3 diminuisce i livelli plasmatici di
adrenalina ma aumenta il numero dei recettori
β-adrenergici non solo a livello cardiaco, ma
anche in molti altri tessuti, in cui viene
potenziata la sensibilità all’adrenalina
• Ciò comporta aumento di attività lipolitica,
glicogenetica, gluconeogenetica,
termogenetica
La T3 potenzia gli effetti degli altri
ormoni
• Questo effetto è mirato a mettere a
disposizione dell’organismo i substrati
necessari all’ossidazione. Quindi verranno
influenzati tuti gli ormoni coinvolti nel
controllo di:
• Assorbimento intestinale soprattutto di
glucosio
• Lipolisi
• Chetogenesi
• gluconeogenesi
Riduzione della colesterolemia
• La T3 aumenta la ossidazione del
colesterolo e la sua conversione ad ac.
biliari, quindi
• Riduce la riserva corporea del colesterolo
e i suoi livelli plasmatici
Azioni sull’osso
• Il T3 stimola l’accrescimento lineare, lo sviluppo
e la maturazione delle ossa con una doppia
azione:
– Diretta, sui condrociti
– Indiretta, per stimolazione del GH e delle
somatomedine
• Stimola anche la regolare dentizione, la
maturazione dell’epidermide e dei follicoli piliferi
• T3 stimola anche la degradazione di questi
tessuti: infatti un suo eccesso può portare a
riassorbimento dell’osso, desquamazione della
pelle, caduta dei capelli
Azioni sul SNC
• Il T3 è critico per lo sviluppo del SNC una sua
carenza nell’embrione o nel neonato porta a
riduzione del contenuto di RNA e di proteine, della
sintesi proteica, degli enzimi per la sintesi degli ac.
nucleici, dei neurotrasmettitori e dei loro recettori,
del contenuto protidico e lipidico della mielina
• A tutte le età la sua carenza diminuisce l’attività del
SN centrale e vegetativo (simpatico), i livelli di
attenzione, l’ampiezza dei riflessi,la sensibilità a
stimoli di varia natura, l’apprendimento, la memoria
deiodinasi
Schema
riassuntivo
degli effetti
di T3 e T4
12-48 ore
Altri ormoni per
aumento disponobilità
dei substrati
Eritrociti circolanti
Ipertiroidismo
• Un aumento della
secrezione di ormoni
tiroidei, in genere è
conseguente ad una
ipertrofia della
ghiandola che può
arrivare a pesare
centinaia di grammi,
formando una massa
che circonda tutto il
collo, dando luogo al
gozzo
Morbo di Basedow
• Ipersecrezione da parte dell’organismo di anticorpi
(immunoglobuline) stimolanti la tiroide (TSI)
• Le TSI si legano ai recettori per il TSH sulla tiroide stimolando
la ghiandola e aumentando T3 e T4 in circolo
• L’aumento degli ormoni inibisce la secrezione di TSH, ma la
ghiandola continua a secernere perché stimolata dalle TSI
• Effetti: dimagrimento, tachicardia, alterazione del riflesso
achilleo, aumento del metabolismo basale e della produzione di
calore, esoftalmo per aumento dei tessuti retroorbitali
Gozzo come conseguenza dell’ipotiroidismo
primario
• La carenza di Iodio nella dieta determina
ipotiroidismo primario
• La ghiandola non sintetizza ormoni per
mancanza di Iodio
• La carenza di T3 e T4 stimola ipotalamo e
ipofisi a produrre TRH e TSH
• Il TSH induce una ipertrofia della tiroide che
però non secerne ormoni per mancanza di iodio
Ipotiroidismo
primario e
Morbo di
Basedow a
confronto
Ipotiroidismo
congenito
Bassa statura,
obesità, arti
malformati, ritardo
mentale, ritardo
puberale, debolezza
muscolare
6 anni
17 anni
Ipotiroidismo congenito
Ragazzo di 13 anni normale
Ragazzo di 13 anni affetto
da ipotiroidismo
Mixedema
• Nell’adulto l’ipotiroidismo prende il nome di mixedema:
è caratterizzato da ipertrofia del tessuto sottocutaneo
per accumulo di una mucoproteina, responsabile
dell’aspetto edematoso del tessuto. Inoltre:
– Il metabolismo basale è fortemente diminuito
– La cute è secca e giallastra per accumulo di carotene che non
viene trasformato in Vit. A nel fegato per mancanza di ormoni
tiroidei
– Il freddo è poco tollerato
– Le capacità intellettive, la memoria e la parola sono ridotte
Effetti dell’ipo- e dell’iper-tiroidismo
Effetti dell’ipo- e dell’iper-tiroidismo
Ipotiroidismo
Ipertiroidismo
Fattore determinante nella
sintesi degli ormoni tiroidei
Lo iodio
Assorbito sotto forma di
ioduro e trasportato nel
sangue
Concentrazione nel sangue
mediamente pari a 0,5-2
µg/lt ; emivita di circa 8 ore
17° elemento
70-80% depositato nella
tiroide, il resto distribuito in
tutti i tessuti, soprattutto
Eliminazione per via urinaria
ovaie, muscoli, sangue
Fabbisogno di iodio
In condizioni di equilibrio la sua eliminazione è
proporzionale all’ingestione, quindi, misurando
l’escrezione urinaria si valuta l’apporto
giornaliero
• Fabbisogno giornaliero: non meno di 100 µg/die
e non più di 2 mg/die (ha effetti tossici per
saturazione del meccanismo di trasporto attivo
dello iodio)
• La quota di 2 mg/die non viene raggiunta in
diete normali, tranne in diete particolarmente
ricche di pesce, alghe marine, o per ingestione
di alimenti contaminati da iodio
Metabolismo dello iodio
Contenuto in Iodio degli alimenti
• Dipende:
– dalle caratteristiche del suolo: terreni vicino al mare
hanno un maggior contenuto di I. Ciò accade
perché nell’acqua di mare esso è contenuto in
ragione di 20-30 mg/m3 ed è molto volatile, per cui
si trasferisce sui terreni adiacenti
– dai trattamenti subiti dagli alimenti: lo iodio
molecolare (I2) ha la più bassa energia di legame
della famiglia degli alogeni, quindi la cottura riduce
il contenuto in I: la frittura del 20%, la grigliatura del
23%, la bollitura fino al 60%
Sostanze antitiroidee
• Alcune sostanze interferiscono con
l’utilizzazione dello iodio o con la sintesi degli
ormoni tiroidei:
– Goitrine (derivano dai glucosinolati): impediscono
l’organicazione dello I. Presenti negli ortaggi ad
infiorescenza della famiglia delle Brassicacee:
cavoli, cavolfiori, broccoli….
– Tiocianato (deriva dai glucosinati): compete con il
trasporto di I e ne riduce l’intrappolamento.
Presente in radici e foglie di Brassicacee:
crescione, ravanelli, senape… e nelle radici (e
quindi farine) di tapioca e manioca
Sostanze antitiroidee
– Sostanze gozzigene: riducono lo I, quindi stimolano
il TSH inducendo aumento della tiroide. Presenti nel
miglio, in numerosi vegetali a foglia come bietole e
spinaci, in leguminose come fagioli, piselli, arachidi,
soia, in alcune ombrellifere come le carote, in
vegetali del genere Allium come aglio e cipolla, nel
mais, patate dolci….
– Ioni ad azione antitiroidea: Ca, Co, Cu









![Brochure GMT 2014[1]](http://s1.studylibit.com/store/data/005375626_1-dca19704fbc6fcdf1eb7a8efa2f37daa-300x300.png)