PSICHIATRIA
La psichiatria è una disciplina scientifica che si occupa
delle varie e multiformi manifestazioni del disagio psichico.
Per le differenti matrici sulle quali si struttura lo
psichismo:
• Biologia, matrice organica
• Relazione, matrice emotivo- affettiva
• Cultura, matrice micro e macro- sociale
la PSICHIATRIA è necessariamente interdisciplinare, non
potendo prescindere dall’approccio medico- biologico, ma
non potendo esaurirsi in questo.
PSICHIATRIA
Orientamento biologico- organicista
“Le malattie mentali sono malattie del cervello.”
Le cause delle alterazioni psicologiche andrebbero ricercate nelle
strutture micro e macroscopiche del cervello.
Nonostante la grande quantità di dati provenienti dalla ricerca:
- Neurochimica
- Genetica
- Neurofisiologica
- Neuroendocrinologica
fino ad oggi è possibile solo delineare una serie di probabili fattori di
predisposizione biologica ai disturbi del comportamento e della
personalità, mancando una precisa evidenza di fattori causali di natura
organica che possano univocamente, ed esclusivamente essere
considerati responsabili di disturbi psichiatrici.
PSICHIATRIA
Orientamento psicologico- dinamico
Tende alla comprensione psicologica del disagio psichico, attraverso una
serie di modelli ed ipotesi sul funzionamento mentale.
La ricerca delle componenti psicologiche, affettive e relazionali della
sofferenza psichica si sviluppa anche nella utilizzazione di metodologie
psicologiche messe al servizio della terapia.
Studi su:
- Le tappe e processi dello sviluppo affettivo
- La relazione madre- bambino
- I processi di attaccamento e di perdita
- Le fantasie inconsce e la conflittualità edipica
Sono alcuni esempi su cui si articola l’orientamento psicologico- dinamico
clinico in psichiatria.
PSICHIATRIA
Orientamento psicologico- dinamico
La storia di questa ricerche ebbe origine con Sigmund Freud (18561939) che, per primo, riuscì a proporre un modello abbastanza completo
del funzionamento mentale, basato sui dinamismi pulsionali e sui rapporti
di forza tra le istanze consce e quelle inconsce.
Dimostrando l’esistenza di processi psichici inconsci e la sua capacità di
influenzare nascostamente la psiche conscia, egli aprì la strada allo studio
sistematico della mente umana.
Con la nascita della psicoanalisi si avvia una rinnovato interesse umano e
scientifico per i disturbi psichiatrici. Il paziente non viene visto soltanto
nelle sue stranezze, paure o limitazioni ma come un soggetto che ha
qualcosa da dire, così come il soggetto sano.
Nel paziente vi sono analoghe potenzialità creative e ricostruttive, così
come nella persona apparentemente normale possono essere presenti
latenti modalità oscure o francamente malate ed irrisolte.
PSICHIATRIA
Orientamento psicologico- dinamico
La psicoanalisi introduce una valorizzazione della biografia individuale,
della storia personale, a partire dalle esperienze affettive precoci.
Da ciò ne deriva che l’approccio terapeutico conseguente è basato sul
tentativo di liberare il paziente dai condizionamenti del passato
aiutandolo a rivivere il senso delle sue esperienze trascorse.
I concetti di base della teoria psicoanalitica sono:
-La teoria dell’inconscio
-La teoria della libido e dello sviluppo psicosessuale
-La teoria del modello strutturale della mente
-La teoria dei meccanismi di difesa
PSICHIATRIA
Orientamento psicologico- dinamico
-La teoria dell’inconscio
Una larga parte della vita mentale sfugge al controllo della coscienza e
può dare segno di sé nei lapsus, negli atti mancati, nelle dimenticanze, può
esprimersi nei sogni ed infine può rappresentare la base su cui si
struttura il sintomo psicopatologico.
-La teoria della libido e dello sviluppo psicosessuale
Importanza decisiva al ruolo dell’istinto sessuale e della libido che lo
sottende nello sviluppo del carattere e della personalità.
La libido, nel corso dello sviluppo, investe progressivamente diverse zone,
attivando dei comportamenti specifici che caratterizzano le rispettive fasi:
orale, anale, fallica, genitale. Lo sviluppo normale di queste fasi termina
verso il 5°, 6° anno di età con l’elaborazione di sentimenti di amore per il
genitore di sesso opposto ed il superamento del complesso di Edipo.
PSICHIATRIA
Orientamento psicologico- dinamico
-La teoria del modello strutturale della mente
Le tre istanze psichiche fondamentali in reciproca articolazione sono
rappresentate dall’Io, l’Es ed il Super- Io.
•L’Io è sede dell’identità personale e del rapporto di realtà.
•L’Es è la sede dell’energia istintiva ed è regolato dal principio del piacere
•Il Super-Io rappresenta l’istanza censurante che regolamenta il rapporto tra Io ed
Es.
-La teoria dei meccanismi di difesa
L’Io ha la capacità di mettere in atto operazioni difensive inconsce nei confronti
dell’ansia causata da conflitti derivati dalla possibile contrapposizione delle istanze
psichiche tra loro e le richieste della realtà esterna.
•Rimozione (sana se di primo impiego o patologica se di secondo impiego)
•Spostamento, Negazione, Proiezione, Scissione, Introiezione, Regressione,
Conversione, Annullamento retroattivo, (meccanismi di difesa patologici che
stanno alla base di diversi sintomi)
•Sublimazione, trasformazione, umorismo, altruismo (meccanismi di difesa sani,
cosiddetti normali od adattativi).
PSICHIATRIA
Orientamento psicosociale
Studio dei fattori socio- ambientali che concorrono, con gradi differenti, al
determinismo, al mantenimento, al peggioramento o al miglioramento dei
disturbi psichici.
Questo tipo di rapporti tra malessere psichico e micro o macrogruppo
sociale tende anche ad avere un andamento a circolo vizioso, nel quale il
malessere psichico del singolo aumenta quella della comunità e ne è a sua
volta potenziato.
Ambiti di studio:
•Ambiente ed organizzazione del lavoro
•Organizzazione urbanistica e logistica delle città
•Ruolo ed uso dei mass- media.
PSICHIATRIA
IL COLLOQUIO CLINICO
E’ un particolare tipo di conversazione che sfrutta il canale della
comunicazione interpersonale e tenta di operare delle valutazioni
sullo stato mentale del paziente.
Il colloquio è, pertanto, il più diretto ed ampio strumento diagnostico
attraverso il quale possiamo entrare in contatto con il mondo interno
del paziente, sviluppando anche una comprensione empatica della sua
situazione affettiva, dei suoi sentimenti, delle sue emozioni e della sua
sofferenza.
E’ una sintesi di tre differenti aspetti:
•Ciò che il paziente dice di sé ed afferma riguardo ai suoi disagi e alle
sue problematiche;
•Ciò che lo psichiatra è in grado di osservare, obiettivamente,
riguardo a questa comunicazione e alle sue modalità;
•Ciò che lo psichiatra è in grado di percepire e di sentire riguardo alla
persona del paziente ed ai suoi disturbi.
PSICHIATRIA
IL COLLOQUIO CLINICO
Da una parte l’intervistatore
ha la funzione di osservatorerivelatore, dall’altro quella di partecipatore.
Quest’ultima funzione permette di elaborare un proprio vissuto del
paziente, sviluppando dentro di sé delle emozioni particolari relative a
quel particolare incontro con quella particolare persona.
Questa funzione risulta particolarmente influenzata dalla capacità
empatica dell’intervistatore, cioè l’essere in grado di capire i
sentimenti altrui, comprendere ciò che l’altro prova, come movimento
di avvicinamento all’altro.
Questo percorso implica conoscenza, esperienza, addestramento,
consentendo di favorire la ricezione delle informazioni necessarie
sulle caratteristiche e sulla intensità dei segnali che il paziente ci invia.
PSICHIATRIA
I neurotrasmettitori
I neuroni, collegati tra loro a rete, rappresentano il complesso sistema
cellulare da cui dipende il funzionamento del Sistema nervoso centrale.
Questa rete presenta dei punti di discontinuità che sono chiamate sinapsi,
le quali sono influenzate dal contributo regolatore fornito
dall’apprendimento, dalle esperienze e dall’ambiente. Nello spazio
intersinaptico, all’arrivo dell’impulso nervoso, vengono liberati i
neurotrasmettitori prodotti nell’elemento presinaptico.
Aceticolina, dopamina, noradrenalina, serotonina, acido gamma- aminobutirrico (GABA), glicina, glutammato, istamina, encefaline si legano a
specifici recettori postsinaptici e l’interazione tra recettore e
neurotrasmettitore mette in moto una serie di eventi a cascata che
conducono alla depolarizzazione nelle sinapsi eccitatorie o
all’iperpolarizzazione nelle sinapsi inibitorie della membrana postsinaptica.
PSICHIATRIA
I neurotrasmettitori
Sistema noradrenergico e serotininergico
Implicazioni di questi sistemi sono state dimostrate nei Disturbi
Affettivi.
Indagini postmortem in soggetti affetti da Disturbi Affettivi hanno
evidenziato una diminuita concentrazione cerebrale e liquorale di
noradrenalina, serotonina e dei loro metaboliti, rispetto alla
popolazione sana.
Ricerche nei suicidi hanno dimostrato un diminuito tasso di
serotonina cerebrale.
I farmaci antidepressivi agiscono in prevalenza su questi sistemi
recettoriali, aumentandone la disponibilità cerebrale, bloccando
selettivamente la ricaptazione (reuptake).
PSICHIATRIA
I neurotrasmettitori
Sistema dopaminergico
L’ipotesi che la dopamina svolga un ruolo nella patogenesi di alcuni
sintomi della schizofrenia è fondata sull’evidenza che i farmaci
neurolettici, che antagonizzano la trasmissione dopaminergica, attenuano i
sintomi positivi della schizofrenia, mentre l’anfetamina, che potenzia la
trasmissione dopaminergica, può provocare un quadro simil- psicotico in
soggetti sani e scatenare una sintomatologia florida in pazienti con
schizofrenia latente.
Sistema Gabaergico
Il GABA ha funzione inibitoria, per cui pare che la diminuzione deilla
funzionalità delle sinapsi Gabaergiche sia uno dei meccanismi
neurochimici patogenetici dei Disturbi d’Ansia, comprovato dal fatto che
le benzodiazepine (BZP), farmaci con funzione ansiolitica, miorilassante,
ipnoinducente, sedativa ed anticonvulsivante modulano positivamente la
trasmissione del GABA.
PSICHIATRIA
EPIDEMIOLOGIA, CRITERI DI CLASSIFICAZIONE E DI VALUTAZIONE
L’epidemiologia psichiatrica è quella branca che studia le modalità
secondo le quali le malattie mentali si verificano nella popolazione, ne
analizza i fattori ecologici umani di influenzamento, ne valuta l’andamento
e i risultati dei mezzi messi in atto per controllarne e modificarne
l’evoluzione.
Può orientarsi nei seguenti campi di studio:
•Identificazione e completamento dello spettro delle malattie;
•Determinazione degli esiti e della prognosi;
•Valutazione dei fattori di rischio;
•Valutazione dell’efficacia dei trattamenti;
•Contributo allo studio dei fondamenti concettuali della diagnosi e della
classificazione
PSICHIATRIA
EPIDEMIOLOGIA, CRITERI DI CLASSIFICAZIONE E DI VALUTAZIONE
I parametri di frequenza di una condizione morbosa che si usano in
epidemiologia psichiatrica sono la prevalenza e l’incidenza.
Il segmento di popolazione che presenta una data malattia in un certo
momento temporale è detto coefficiente di prevalenza; esso si calcola ponendo
a numeratore il numero dei malati in un determinato periodo di riferimento e
a denominatore la popolazione totale
Coefficiente di prevalenza = n° di malati nel periodo considerato
popolazione totale
Quel segmento di popolazione che inizia una malattia in un dato arco di
tempo (nuovi casi), rappresenta il coefficiente di incidenza ed indica il rischio di
ammalarsi di una data malattia in un determinato arco di tempo.
Coefficiente di incidenza = n° di nuovi casi in un dato arco di tempo
Pololazione totale
PSICHIATRIA
EPIDEMIOLOGIA, CRITERI DI CLASSIFICAZIONE E DI VALUTAZIONE
Criteri che consentono di evitare gli errori sono:
La sensibilità, probabilità di classificare un malato come tale, individuando quel
sintomo o quel corteo di sintomi che consentono di formulare una diagnosi
riconoscendo tutti i soggetti affetti da quella data malattia.
La specificità è la probabilità di classificare come sano un soggetto realmente
tale.
L’approccio epidemiologico ha spinto la psichiatria ufficiale ad eleborare un
sistema nosografico universale, che consentisse un’uniformità di linguaggio tra
psichiatri provenienti da realtà culturali diverse.
Ne sono derivati:
ICD (Classificazione Internazionale delle malattie), sezione psichiatrica, giunta
alla decima edizione
DSM (Manuale Diagnostico e Statistico dei Disturbi Mentali), oggi alla sua
quarta edizione.
PSICHIATRIA
EPIDEMIOLOGIA, CRITERI DI CLASSIFICAZIONE E DI VALUTAZIONE
Il DSM ha avuto più successo e a partire dalla terza edizione si passò da un sistema di
diagnosi per categoria o monoassiale ad un sistema pluriassiale (cinque assi), che
prevedeva diagnosi anche dimensionali.
Nella diagnosi categoriale si identificano alcuni quadri morbosi che presentano una
sintomatologia analoga e si considerano categoria quelle condizioni morbose che
presentano alcuni sintomi in comune.
Nella diagnosi dimensionale si pone uno o più sintomi lungo una retta al cui estremo si
situa la presenza di un detto sintomo e all’altro capo della retta l’assenza del sintomo o
il suo contrario.
Gli assi diagnostici del DSM IV sono:
•Asse I = Sindromi cliniche
•Asse II = Disturbi di personalità
•Asse III = Disturbi e condizioni fisiche concomitanti
•Asse IV = Gravità degli eventi stressanti nell’anno precedente la valutazione
•Asse V = Valutazione globale del funzionamento, al momento della valutazione e
durante l’ultimo anno.
PSICHIATRIA
EPIDEMIOLOGIA, CRITERI DI CLASSIFICAZIONE E DI VALUTAZIONE
In un Dipartimento di Salute Mentale, nell’inseguire gli obiettivi di
promozione e di miglioramento della salute mentale della popolazione servita
con costi di gestione che siano compatibili con i mezzi finanziari a
disposizione, i parametri che consentono di effettuare gli studi di valutazione
sono:
•Struttura (modalità organizzative, utilizzazione delle risorse, modalità di
impiego delle risorse per influire sul processo e sugli esiti)
•Processo (volume e natura delle prestazioni erogate, nonché i risultati
ottenuti con le stesse)
•Esiti (variazione sull’incidenza delle malattie, sul loro decorso e sul
miglioramento della qualità della vita dei pazienti e dei suoi familiari)
•Accessibilità (facilità e rapidità con cui un potenziale utente può accedere alla
struttura e ricevere le cure necessarie)
•Costi (efficienza operativa, ossia il rapporto tra il costo globale ed il volume
delle prestazioni erogate).
PSICHIATRIA
PSICOPATOLOGIA
Comprensione degli elementi di base delle sindromi psichiatriche.
COSCIENZA E SUOI DISTURBI
Aspetto dell’attività psichica che consiste nella consapevolezza che il
soggetto ha di sé e dell’ambiente circostante, nella capacità di rendersi
conto e di essere al corrente di ciò che accade nella dimensione
interiore, nella sfera somatica e nella dimensione esterna.
Questa funzione risulta modificabile da:
•alcool,
•traumi cranici,
•Traumi psichici;
•Processi organici patologici;
•Ipnosi, tecniche di rilassamento e meditazione.
PSICHIATRIA
PSICOPATOLOGIA
COSCIENZA E SUOI DISTURBI
Confusione mentale grave, grave e vistosa alterazione qualitativa della
coscienza con compromissione della maggior parte delle funzioni
psichiche.
Amenza, confusione mentale con iperpiressia, stato tossico o infettivo,
squilibri idro- elettrolitici e metabolici, turbe vegetative.
Delirium, confusione mentale con contenuti deliranti (tipico il delirium
tremens degli alcolisti).
Obnubilamento, compromissione minore dello stato confusionale
(torpore, sopore, precoma, coma)
Stato crepuscolare, restringimento della coscienza.
Stato oniroide, prevalgono produzioni deliranti fantastiche.
PSICHIATRIA
PSICOPATOLOGIA
ATTENZIONE E SUOI DISTURBI
E’ la risultante di un processo di intensificazione e di condensazione della
coscienza su alcuni dei suoi contenuti.
Esiste un’attenzione spontanea (involontaria) ed una conativa
(volontaria).
Alterazioni quantitative:
Iperprosessia (aumento)
Ipoprosessia (diminuizione)
Apoprosessia (assenza completa della capacità di mantenere
l’attenzione)
Distraibilità (incapacità di mantenere l’attenzione concentrata su uno
stimolo)
PSICHIATRIA
PSICOPATOLOGIA
MEMORIA E SUOI DISTURBI.
Facoltà psichica che consente l’immagazzinamento dei dati dell’esperienza
e la loro successiva riattualizzazione per mezzo del ricordo.
La memoria opera attraverso 5 fasi successive:
1.
Fissazione o registrazione;
2.
Conservazione o ritenzione;
3.
Rievocazione o riproduzione;
4.
riconoscimento:;
5.
Localizzazione temporo- spaziale.
PSICHIATRIA
PSICOPATOLOGIA
MEMORIA E SUOI DISTURBI.
Disturbi quantitativi:
a)
Ipomnesia (riduzione della capacità di fissazione o rievocazione);
b)
Amnesia (assenza della capacità di rievocazione o di fissazione)
c)
Ipermnesia (incremento)
Disturbi qualitativi:
a)
Illusioni della memoria o falsificazioni retrospettive;
b)
Pseudologia fantastica
c)
Déjà-vu e Déjà-vecu (già visto e già vissuto)
d)
Jamais-vu e Jamais-vecu (mai visto e mai vissuto)
e)
Criptomnesia
f)
Ecmnesia (ricordi vissuti come attuali)
g)
Confabulazioni (contenuti psichici elaborati in modo distorto)
PSICHIATRIA
PSICOPATOLOGIA
PERCEZIONE E SUOI DISTURBI
Il processo percettivo si svolge tramite tre momenti fondamentali:
I.
Sensazione, presa di contatto con un dato sensoriale;
II.
Percezione, riconoscimento attivo, identificazione, discriminazione, classificazione
del dato sensoriale;
III.
Rappresentazione, riproduzione mentale della percezione.
Disturbi quantitativi
Iperestesia, ipoestesia, anestesia.
Disturbi qualitativi
Illusioni, allucinazioni, allucinosi, pseudoallucinazioni, sinestesie.
ALLUCINAZIONI
Percezione senza oggetto, caratteristiche:
Assenza di stimolo esterno; Idoneità sensoriale; Proiezione spazio- temporale;
Mancanza di critica del disturbo; attivazione di comportamenti conseguenziali.
PSICHIATRIA
PSICOPATOLOGIA
PENSIERO E SUOI DISTURBI
Permette la formazione di concetti e di giudizi tramite l’analisi, la sintesi,
l’astrazione, l’induzione, la deduzione.
Le unità operative sono le idee che, tramite i legami associativi
permettono di ricavare dai dati reali, altri dati possibili nel rispetto della
coerenza tra premesse e conclusioni. Ne derivano scelte, decisioni,
valutazioni, condizionate dalle capacità di critica, di vagliare cioè le
conseguenze dei propri comportamenti e l’esito finale del processo di
ragionamento, discernendo il vero dal falso, il normale dal patologico.
Disturbi formali del pensiero
Tachipsichismo, bradipsichicsmo, prolissità, perseverazione, incoerenza,
blocco del pensiero, condensazione, iperinclusione.
PSICHIATRIA
PSICOPATOLOGIA
Disturbi del contenuto del pensiero.
I.
Idea fobica, idea di un evento o situazione temute;
II.
Idea ossessiva, persistenza di un contenuto ideativo
III.
Idea prevalente, persistenza di un contenuto ideativo vissuto come centrale
IV.
Idea delirante, convincimento patologico ed erroneo che non ha alcun riscontro
nella realtà.
CLASSIFICAZIONE DEI DELIRI
In relazione al contenuto:
Persecutori (di nocumento, di veneficio, di influenzamento, di riferimento, di
rivendicazione o di querela),
di grandezza (magalomanico, genealogico, di potenza, inventivo, di riforma,
erotomanico),
depressivi, (di rovina, ipocondriaci, di colpa, di indegnità, di autoaccusa, nichilistico o di
negazione)
di gelosia, mistico- religiosi.
PSICHIATRIA
PSICOPATOLOGIA
In relazione al decorso:
Acuti, cronici, episodici, ricorrente e residui.
In relazione alla comprensibilità:
Deliri primari e secondari.
In relazione alla stabilità:
Sistematizzato e non sistematizzato
In relazione allo stato di coscienza:
Delirio lucido, delirio confuso.
PSICHIATRIA
PSICOPATOLOGIA
AFFETTIVITA’ E SUOI DISTURBI
L’affettività si esprime tramite emozioni, desideri, passioni.
EMOZIONI
SENTIMENTI
PASSIONI
INTENSITA’
++
+
++
DURATA
+
++
++
ANSIA, sentimento di apprensione ed inquietudine.
DEPRESSIONE, stato di tristezza interna che causa una dimunuizione
dell’iniziativa e del livello di partecipazione all’ambiente.
IPERTIMIA, gaiezza ed intenso sentimento di benessere.
DISFORIA, irritabilità dell’umore.
PSICHIATRIA
PSICOPATOLOGIA
LABILITA’ AFFETTIVA, instabilità e variabilità dell’umore.
AMBIVALENZA AFFETTIVA, coesistenza di sentimenti opposti.
APATIA, completo distacco emotivo.
STUPORE EMOZIONALE, stato di indifferenza affettiva.
SENTIMENTO
svuotamento.
DELL’ASSENZA
DI
SENTIMENTO, sensazione
di
IPOCONDRIA, stato affettivo collegato al timore di ammalarsi.
INADEGUATEZZA, INCONGRUITA’, DISSOCIAZIONE AFFETTIVA,
gradi differenti di uno stesso sintomo che consiste nella discordanza tra
lo stato affettivo e gli eventi esterni.
PSICHIATRIA
PSICODIAGNOSTICA
1.
TEST NEUROPSICOLOGICI
2.
Test attitudinali, test per lo studio delle singole funzioni psichiche,
test psicofisiologici, test neurofisiologici.
3.
TEST DI INTELLIGENZA O DI LIVELLO
4.
TEST DI PERSONALITA’
a)
Obiettivi: MMPI, 16 PF di Cattell, EPI, Rating Scales
b)
Proiettivi: Rorschach, Zullinger, TAT, CAT, Rosenzweig, Favole di Luisa
Duss.
DISTURBI SCHIZOFRENICI
Gravi alterazioni che comportano una disgregazione della vita psichica
con interessamento globale della personalità, decorso cronico con
episodi di riacutizzazione piò o meno frequenti.
Forme cliniche differenti per età d’insorgenza, quadro
sintomatologico, decorso, possibili fattori etiopatogenetici.
E’ presente una cospicua alterazione del snso della realtà interiore ed
esteriore che finisce per coinvolgere, sempre, la maggior parte delle
funzioni psichiche che risultano compromesse in via definitiva o
transitoria, globale o parcellare, con una restitutio ad integrum,mai
completa.
Dato l’andamento cronico- processuale comportano un elevato
danno sociale, costituendo un impegno gravoso delle strutture
sanitarie psichiatriche, sia in termini terapeutici che riabilitativi.
DISTURBI SCHIZOFRENICI
Secondo Bleuler bisogna differenziare sintomi fondamentali,necessari
per porre la diagnosi di schizofrenia, da quelli secondari.
SINTOMI FONDAMENTALI:
1.
Ambivalenza, coesistenza di stati affettivi opposti;
2.
Autismo, chiusira in sé stessi con totale o parziale perdita della
relazione con il mondo esterno;
3.
Incongruenza affettiva;
4.
Disturbo dell’associazione delle idee.
SINTOMO SECONDARI:
1.
Deliri;
2.
Allucinazioni;
3.
Sintomi psicomotori.
DISTURBI SCHIZOFRENICI
Secondo Schneider:
SINTOMI DI PRIMO ORDINE
1.
Eco del pensiero;
2.
Voci dialoganti;
3.
Voci commentanti;
4.
Esperienze di influenzamento somatico;
5.
Furto ed influenzamento del pensiero;
6.
Diffusione del pensiero;
7.
Percezione delirante;
8.
Esperienze di influenzamento psichico.
DISTURBI SCHIZOFRENICI
SINTOMI DI SECONDO ORDINE:
1. Altri disturbi psicosensoriali;
2. Intuizioni deliranti;
3. Perplessità;
4. Alterazioni dell’umore;
5. Appiattimento affettivo
DISTURBI SCHIZOFRENICI
DATI ETIOPATOGENETICI
GENETICA
La frequenza del disturbo che è di poco inferiore all’1%
nella popolazione generale è triplicata nei parenti di
secondo grado dei pazienti schizofrenici, è da 8 a 15 volte
superiore nei parenti di primo grado, è di 40 volte più alta
se entrambi i genitori sono schizofrenici; nei gemelli
eterozigoti la concordanza è del 10- 15 %, sale al 50%
negli omozigoti.
Aumento della vulnerabilità del soggetto.
DISTURBI SCHIZOFRENICI
NEUROCHIMICA
Iperattività dopaminergica nella schizofrenia.
Siti recettoriali D2 dello striato e nelle strutture limbiche.
NEURORADIOLOGIA
Dilatazione dei ventricoli cerebrali laterali e del terzo
ventricolo, allrgamento del corno temporale del ventricolo
laterale e delle scissure interemisferiche e silviane ed un
interessamento del sistema limbico, del talamo e dei gangli della
base, le cui strutture dimostrano alterazioni della loro
architettura e/o riduzione di volume.
Asimmetria funzionale tra i due emisferi, con prevalenza del
sinstro sul destro, ridotta perfusione del lobo frontale.
DISTURBI SCHIZOFRENICI
ELETTROFISIOLOGIA
EEGramma: ridotta attività alfa ed aumento dell’attività
theta, talvolta attività epilettiforme, prevalenza sinistra.
Aumento dell’attività lenta di fronte a stimoli cognitivi.
SVILUPPO NEUROLOGICO
1. Maggiore frequenza di complicanze alla nascita
2. Maggiore concentrazione delle nascite nella stagione
invernale (infezioni virali precoci?)
3. Maggiore rischio in soggetti con misura ridotta del
cranio.
DISTURBI SCHIZOFRENICI
SVILUPPO PSICOLOGICO
1.
Secondo Freud, uso massivo della proiezione come meccanismo
di difesa
2.
Secondo Jung, disturbo dei complessi inconsci sul complesso
dell’Io
3.
Secondo Klein, prime fasi dell’interazione madre- bambino, non
superamento della posizione schizo- paranoidea
4.
Secondo Sullivan, carenza di esposizione a relazioni
interpersonali positive
5.
Secondo Ping Nie
Pao, teoria multifattoriale, fattori
erdocostituzionali, ambientali e rispsote psicologiche inadeguate.
6.
Comunicazione distorta nell’ambiente familiare (modalità
illogiche, tangenziali, imprecise e contraddittorie.
DISTURBI SCHIZOFRENICI
Expressed emotion.
Secondo questa teoria se i familiari esprimono
ipercoinvolgimento,
ipercriticismo,
ostilità
e
disapprovazione si parla di famiglie ad alta emotività
espressa ed il loro contesto viene considerato a rischio
per le ricadute, mentre quando esprimono comprensione,
empatia, tolleranza, messagi di rinforzo degli atteggiamenti
positivi si parla di famiglie a bassa emotività espressa che
favoriscono un decorso più favorevole.
Ne
risulta
un’indicazione
nel
trattamento
psicoeducazionale per le famiglie degli schizofrenici.
DISTURBI SCHIZOFRENICI
Qual è il decorso del disturbo?
Episodico?
Cronico?
Primo episodio?
• Con o senza sintomi residui interepisodici?
•
Da quanto tempo sono insorti i sintomi?
Com'era l'adattamento premorboso?
DISTURBI SCHIZOFRENICI
Criteri di maggiore gravità:
• inizio lento e andamento progressivo,
• età di esordio precoce,
• sesso maschile,
• sottotipi disorganizzato o catatonico,
• cattivo adattamento premorboso,
• familiarità positiva per disturbi psicotici.
DISTURBI SCHIZOFRENICI
La prevalenza durante la vita della schizofrenia è stimata tra lo 0,5%
e 1'1%, mentre i tassi di incidenza sono pari all'incirca a 1 per
10.000 per anno.
L'esordio si colloca in media tra i 15 e i 25 anni nel maschi e poco
prima dei 30 anni nelle femmine per il presupposto ruolo protettivo
degli estrogeni nei confronti della psicosi. Inoltre, nel sesso femminile
la frequenza di comparsa di schizofrenia ha un andamento bimodale,
con un primo picco nell'adolescenza, seguito da un secondo picco tra
i 40 e i 45 anni. I pazienti, soprattutto maschi, con esordio precoce,
presentano una sintomatologia meno specifica di quelli con esordio
tardivo. Inoltre, nei maschi la gravità dei sintomi diminuisce con
l'aumentare dell'età d'esordio mentre nelle donne resta stabile, con
una maggiore incidenza di sintomi negativi in caso di primo episodio
tardivo.
DISTURBI SCHIZOFRENICI
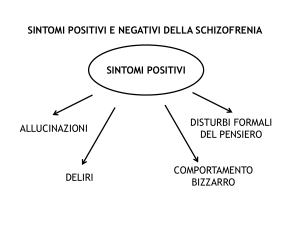
I sintomi caratteristici della schizofrenia sono concettualmente riconducibili a
due principali dimensioni: quella produttiva e quella negativa.
La prima (produttiva) è caratterizzata da una distorsione o esagerazione di:
• una funzione del pensiero (deliri),
• della percezione (allucinazioni)
• del linguaggio e del comportamento (disorganizzato o catatonico).
I sintomi negativi, più difficili da definire e identificare rispetto ai precedenti,
rappresentano invece una diminuzione o una perdita di una funzione
includendo:
• la povertà di contenuto del linguaggio (alogia),
• l'appiattimento affettivo,
• l'asocialità,
• 1'anedonia,
• l'abulia e
• il deficit dell'attenzione.
DISTURBI SCHIZOFRENICI
Per il DSM-IV la diagnosi dei sottotipi della schizofrenia viene formulata in
base ai sintomi predominanti al momento della valutazione più recente e
pertanto può modificarsi nel tempo.
I sottotípi includono:
• tipo paranoide, in cui predominano i deliri di tipo persecutorio o le
allucinazioni uditive
• tipo disorganizzato, in cui predominano l'eloquio, il comportamento
disorganizzato e l'affettività appiattita o inadeguata
• tipo catatonico, in cui predominano sintomi motori caratteristici
(catalessia o stupor, negativismo, stereotipie, manierismi, ecolalia o ecoprassia)
• tipo indifferenziato, categoria aspecifica utilizzata quando nessuna delle
caratteristiche degli altri sottogruppi è predominante
• tipo residuo, in cui sono assenti sintomi positivi rilevanti ma vi e
manifestazione continua del disturbo (presenza di sintomi negativi o sintomi
positivi attenuati)
DISTURBI SCHIZOFRENICI
La prima manifestazione evidente di malattia può essere rappresentata da una
serie di sintomi prodromici la cui importanza viene spesso riconosciuta solo
retrospettivamente: dopo un progressivo scadimento nelle attività scolastiche,
lavorative o ricreative possono essere presenti ritiro sociale, comportamento
particolarmente strano, affettività anomala, linguaggio insolito, idee bizzarre e
strane esperienze percettive.
Successivamente il decorso della schizofrenia è caratterizzato dall'alternanza
di episodi psicotici acuti e di fasi stabili di remissione parziale.
La fase di scompenso psicotico è caratterizzata dalla comparsa della
sintomatologia conclamata che differisce per il prevalere dell’una o dell'altra
dimensione (positiva o negativa) nei vari pazienti; in fase florida si raggiunge
l'acme di intensità delle manifestazioni di malattia, e solitamente è richiesto il
ricovero ospedaliero.
Il periodo di risoluzione inizia con il miglioramento dei sintomi. Si può
arrivare alla completa risoluzione del quadro, oppure a una remissione
parziale, o ancora a una situazione clinica permanentemente alterata, quando
s'instaura una forma cronica di schizofrenia.
DISTURBI SCHIZOFRENICI
DIAGNOSI DIFFERENZIALE
La diagnosi differenziale deve includere:
Disturbo psicotico dovuto a una condizione medica generale *
Anamnesi, esame obiettivo e/o analisi di laboratorio indicano che deliri
e allucinazioni sono la conseguenza di una patologia internistica.
Alterazioni dello stato di coscienza nel delirium.
Disturbo psicotico indotto da sostanze
Una sostanza è eziologicamente correlata ai sintomi psicotici.
* Sintomi psichiatrici, quali allucinazioni e deliri, possono comparire
precocemente nel corso di molte condizioni mediche, spesso prima
dell'insorgenza dei sintomi di natura somatica.
DISTURBI SCHIZOFRENICI
Disturbo dell'umore con manifestazioni psicotiche
I sintomi psicotici si presentano esclusivamente in concomitanza a
episodi di alterazione dell'umore. Esordio più tardivo. Decorso
episodico. Completo recupero interepisodico.
Disturbo schizoaffettivo
È presente un episodio di alterazione dell'umore in concomitanza ai
sintomi della fase attiva della schizofrenia. Decorso episodico.
Disturbo schizofreniforme
Durata dei sintomi inferiore a sei mesi.
Disturbo psicotico breve
Durata dei sintomi inferiore a un mese. Non vi è deterioramento
delle funzioni cognitive.
DISTURBI SCHIZOFRENICI
Disturbo delirante
Deliri non bizzarri. Assenza di allucinazioni, eloquio o comportamento disorganizzati, sintomi negativi.
Disturbi di personalità (schizoide, schizotipico, paranoide)
I sintomi non hanno una gravità tale da soddisfare i criteri del
DSM per schizofrenia e sono presenti per tutta la durata della vita
dell'individuo.
Disturbi pervasivi dello sviluppo
Esordio durante l'infanzia (in genere prima dei 3 anni). Non sono
presenti deliri e allucinazioni. Alterazioni più pronunciate
dell'affettività. Eloquio caratterizzato da stereotipie e alterazioni
nella prosodia.
DISTURBI SCHIZOFRENICI
Nella valutazione di un soggetto psicotico, il medico deve seguire le
linee generali per l'accertamento di una malattia non psichiatrica.
A tal proposito possono essere d'aiuto esami di laboratorio e/o
strumentali e una corretta anamnesi psicopatologica.
Depongono a favore di una genesi organica:
• il rilievo nell'anamnesi medica di malattie internistiche, epilessia o
altre malattie neurologiche e di abuso di sostanze, di gravità e durata
tale da poter sostenere il quadro psicopatologico.
• L’esordio tardivo della sintomatologia psichiatrica,
• l'assenza di precedenti anamnestici e di familiarità, come anche
l'incompletezza del quadro sintomatologico (ad es. mancanza di
sintomi negativi) e l'atipicità del decorso rappresentano
caratteristiche peculiari delle forme organiche rispetto ai corrispettivi
"funzionali".
DISTURBI SCHIZOFRENICI
Sintomi depressivi possono presentarsi in pazienti con
schizofrenia sia come prima manifestazione della psicosi che
come sequela di un episodio psicotico.
Nel DSM-IV è prevista una categoria per il disturbo depressivo
postpsicotico schizofrenico, per attribuirla però si richiede che
i sintomi depressivi si manifestino solo nella fase residua della
schizofrenia, che non siano dovuti agli effetti collaterali degli
antipsicotici e che non siano meglio giustificabili come sintomi
negativi.
I sintomi affettivi possono essere distinti dai sintomi negativi
della schizofrenia valutando la presenza di insonnia, anoressia,
sentimenti di colpa e bassa stima di sé che sono caratteristici di
depressione maggiore.
DISTURBI SCHIZOFRENICI
Nei disturbi dell'umore si possono riscontrare dei sintomi psicotici
quali allucinazioni e deliri che, nella maggior parte dei casi, sono
congrui rispetto alla tonalità affettiva del paziente e si manifestano
esclusivamente durante l'episodio di alterazione dell'umore.
Gli stati misti a volte rappresentano problemi diagnostici peculiari
per la rilevante instabilità del quadro clinico, la coesistenza di sintomi
affettivi delle due polarità e per il fatto che tendono a svilupparsi in
occasione dei più gravi stadi della mania nel corso dei quali si
riscontrano sintomi psicotici floridi.
A tale scopo è necessario tenere presente che i pazienti con disturbi
dell'umore tendono ad avere un'età d'esordio più tardiva rispetto alla
schizofrenia, mostrano un decorso multiepisodico con un
funzionamento intercritico normale e presentano spesso familiarità
positiva per disturbi affettivi.
DISTURBI SCHIZOFRENICI
Nel disturbo schizoaffettivo vi deve essere un episodio di alterazione
dell'umore concomitante ai sintomi della fase acuta della schizofrenia e i
sintomi affettivi devono essere presenti per una parte significativa della durata
del disturbo (DSM-IV).
Contrariamente, i sintomi depressivi in pazienti schizofrenici hanno una
durata breve rispetto a quella totale del disturbo e non soddisfano quasi mai i
criteri per un episodio di alterazione dell'umore.
Alcune caratteristiche dei disturbi di personalità schizotipico, schizoide o
paranoide possono essere condivisi dalla schizofrenia (ad es. evitamento
sociale, scelta di attività solitarie, appiattimento affettivo, ideazione paranoide,
povertà del pensiero, percezioni distorte).
La differenza risiede nel fatto che i disturbi di personalità presentano sintomi
più lievi rispetto alla schizofrenia senza né deliri né allucinazioni, inoltre, i
sintomi sono presenti per tutta la durata della vita dell’individuo e non hanno
un inizio ben identificabile.
DISTURBI SCHIZOFRENICI
PROGETTO TERAPEUTICO
Lo sviluppo di un piano terapeutico per un soggetto affetto da
schizofrenia richiede che vengano presi in considerazione
diversi fattori, inclusi gli aspetti trasversali (ad es. condizioni
cliniche attuali) e longitudinali (ad es. gravità, frequenza,
trattamenti ed esiti di episodi pregressi).
Il programma terapeutico dovrebbe coinvolgere il paziente e la
sua famiglia usando un approccio integrato che includa gli:
• interventi farmacologici,
• psicoterapeutici,
• psicosociali e riabilitativi, stabiliti di volta in volta in base alla
risposta e ai progressi del paziente stesso.
DISTURBI SCHIZOFRENICI
Gli obiettivi del trattamento consistono nel:
• diminuire la gravità, la frequenza e 1e conseguenze
psicosociali degli episodi,
• nell’elevare al massimo grado il funzionamento
psicosociale del soggetto negli intervalli tra i vari episodi.
La terapia farmacologica rappresenta una componente
critica del trattamento della schizofrenia e viene utilizzata:
• per ottenere la remissione degli episodi acuti,
• prevenire le ricadute e
• migliorare i sintomi nei periodi intercritici.
DISTURBI SCHIZOFRENICI
A tale scopo il trattamento della schizofrenia si articola in
tre fasi fondamentali:
• una fase acuta,
• una fase di stabilizzazione e
• una fase di mantenimento.
In genere la terapia farmacologica, una volta raggiunta la
stabilizzazione, dovrebbe protrarsi per almeno 5 anni nei
pazienti con una storia multiepisodica e in qualche caso
indefinitamente, soprattutto in caso di familiarità o
particolare gravità del quadro psicopatologico.
DISTURBI SCHIZOFRENICI
Fase acuta
1. Iniziare con un antipsicotico tradizionale o atipico da
scegliere in base a:
- precedente risposta
- suscettibilità a sviluppare effetti collaterali (sindrome
extrapiramidale (EPS), ipotensione, iperprolattinemia)
- rischio di sviluppare un deterioramento iatrogeno della
sintomatologia globale (effetti depressogeni dei
neurolettici)
- via di somministrazione prescelta
DISTURBI SCHIZOFRENICI
A. Se si ottiene risposta continuare per almeno 6-8 mesi.
Monitorare gli effetti collaterali:
- EPS: somministrare anticolinergici o benzodiazepine, oppure
passare a un composto atipico (quetiapina, olanzapina,
risperidone a basse dosi).
- aumento ponderale: consigliare dieta idonea ed esercizio
fisico; considerare il passaggio a un altro farmaco che causi
minor aumento di peso (ad es. amisulpride, sulpiride)
- iperprolattinemia: passare a olanzapina o quetiapina
- sedazione: ridurre la dose; passare a un farmaco meno
sedativo (es. risperidone, amisulpride, aloperidolo o altri
neurolettici ad alta potenza d'azione)
- ipotensione posturale: passare ad amisulpride e considerare
anche aloperidolo o trifluoperazina.
DISTURBI SCHIZOFRENICI
B. Se la risposta è scarsa
considerare la mancanza di compliance alla terapia e il
dosaggio del farmaco (per alcuni farmaci è possibile
stabilire la concentrazione plasmatica)
• Se la compliance è dubbia o scarsa valutare se:
- il paziente ha poco insight, considerare un farmaco
depot
- scarsa tollerabilità: discuterne con il paziente e/o passare
a un altro farmaco che il paziente accetti
• Se il dosaggio del farmaco non è appropriato: aumentare
DISTURBI SCHIZOFRENICI
C. Se la risposta è ancora scarsa valutare le seguenti possibilità:
- sostituire il neurolettico con un atipico o viceversa
- sostituire un atipico con un altro atipico
D. Se il paziente non ha risposto alle precedenti strategie
considerare
- clozapina
- strategie di incremento della risposta (farmaci aggiuntivi in
caso di sintomatologia affettiva, agitazione motoria, comorbilità
con altri disturbi psichiatrici)
- terapia elettroconvulsivante (in pazienti catatonici o gravemente depressi che non rispondono alla clozapina o non la
tollerano)
DISTURBI SCHIZOFRENICI
Farmacoresistenza: viene considerato "resistente" quel paziente
che ha portato a termine almeno tre periodi di trattamento
negli ultimi cinque anni con tre antipsicotici diversi,
appartenenti a due classi chimiche diverse, per un minimo di 6
settimane a un dosaggio equivalente a 1000mg/ die di
clorpromazina, senza una completa scomparsa dei sintomi.
I fattori che possono comportare una mancata risposta clinica
sono una maggiore latenza tra l'esordio della schizofrenia e
l'inizio del trattamento, la presenza di un disturbo di
personalità schizoide o schizotipico, la predominanza di sintomi
negativi un'importante componente genetica e il riscontro di
alterazioni neuromorfologiche (ad es. ipotrofia dei lobi frontali,
riduzione del volume del sistema limbico, alterazioni del flusso
ematico cerebrale).
DISTURBI SCHIZOFRENICI
La clozapina è un antipsicotico atipico che differisce dagli altri (tipici e
atipici) per la sua particolare efficacia nei. pazienti "farmacoresistenti".
Tuttavia, tale composto deve essere somministrato sotto una stretta
sorveglianza medica a causa del rischio di tossicità midollare
(agranulocitosi definita come una conta dei granulociti inferiore a
500/m3) che si verifica nell’1% dei soggetti trattati.
Altre strategie per i casi resistenti al trattamento sono le terapie
combinate (augmentation therapy) con antipsicotici più stabilizzanti
dell'umore o benzodiazepine. Tuttavia l'efficacia di questi farmaci
aggiuntivi non è stata chiaramente dimostrata, perciò è da riservare a
quei soggetti per i quali la clozapina non è indicata oltre che nei casi
in ci siano altre patologie concomitanti. I pazienti con comportamenti
violenti e agitazione motoria possono trarre beneficio
dall'associazione di lorazepam con un antipsicotico a bassa potenza o
di clonazepam, mentre nel caso di presenza di sintomi dello spettro
affettivo possono essere impiegati antidepressivi.
DISTURBI SCHIZOFRENICI
• Fase di stabilizzazione
a) Utilizzare lo stesso antipsicotico della fase acuta oppure composti
appartenenti ad altre classi chimiche in base a considerazioni di ordine:
- Clinico: vi sono variazioni della dimensione sintomatologica evolutiva
rispetto all'episodio acuto?
- Tossicologico: tendenza a sviluppare reazioni tardive di tipo distonico o
discinetico?
- Farmacocinetico: può essere utile l'utilizzo di farmaci "depot" a lunga durata
d'azione?
Da privilegiare i composti atipici (azione migliore sull'eterogeneità dei
sintomi, minore incidenza di effetti collaterali).
b) Associare interventi psicoterapeutici che forniscano un sostegno per il
paziente e informazioni ai familiari sul decorso della malattia e sui fattori che
possono influenzarla, compresa la compliance.
c) Ridurre al minimo gli eventi stressanti per il paziente e aiutarlo nel
reinserimento nella vita della comunità fissando degli obiettivi realistici.
DISTURBI SCHIZOFRENICI
• Fase di mantenimento
Una volta che il paziente raggiunga una fase di stabilità, è
necessario sviluppare un programma terapeutico a lungo
termine che in questa fase può includere trattamenti
farmacologici, psicoterapeutici e interventi di tipo psicosociale
riabilitativo.
Obiettivi fondamentali:
- prevenzione delle ricadute e delle loro eventuali conseguenze
- ottimizzazione del funzionamento e miglioramento della
qualità di vita
- monitoraggio degli effetti collaterali dei farmaci
DISTURBI SCHIZOFRENICI
Il trattamento farmacologico di mantenimento si basa
sulla chiara evidenza dell'efficacia degli antipsicotici nel
prevenire le ricadute cliniche benché, a causa
dell'eterogeneità patogenetica e clinica e dei problemi di
adesione al trattamento il valore profilattico di questi sia
limitato e non arrivi per esempio, ai risultati ottenibili con
i sali di litio nella patologia bipolare.
L’uso continuativo di antipsicotici atipici, sia in
preparazione tradizionale che "long-acting (per i
neurolettici), allo scopo di mantenere adeguati livelli di
funzionamento e di prevenire le ricadute, è con molta
probabilità una delle strategie terapeutiche meglio
supportate dai dati sperimentali.
DISTURBI SCHIZOFRENICI
Nel tentativo di ovviare ai problemi tossicologiciiatrogeni creati dalla terapia convenzionale protratta
a dosaggi standard, si sono cercate possibili pratiche
alternative:
• trattamento neurolettico a bassi dosaggi (da solo o
associato a varie strategie di incremento della
risposta)
•terapie combinate
•trattamenti antipsicotici "depot".
DISTURBI SCHIZOFRENICI
La strategia più. idonea e più agevolmente attuabile
sembrerebbe essere quella di impiegare dosaggi di
mantenimento ridotti rispetto a quelli della fase acuta
che andrebbero riportati sui livelli standard qualora si
presentassero segni prodromici di ricaduta.
Studi condotti sulle riduzioni delle dosi suggeriscono
di utilizzare la più bassa dose efficace di antipsicotico
(da raggiungere gradualmente riducendo la dose fino
ad almeno un quinto del consueto dosaggio di
mantenimento, purché il paziente rimanga stabile).
DISTURBI SCHIZOFRENICI
I farmaci e i dosaggi utilizzati devono interferire il meno
possibile con le residue capacità emozionali e cognitive (anche
per consentire al paziente di usufruire dei vantaggi dei
programmi di riabilitazione) e non devono esporre il paziente
al rischi di effetti collaterali gravi (discinesia tardiva) o ad una
sindrome negativa secondaria all'uso dei neurolettici stessi che
potrebbero compromettere la compliance. I composti atipici,
sulla base di evidenze in letteratura, sarebbero più idonei per il
trattamento a lungo termine grazie alla migliore tollerabilità e
alla maggiore efficacia nel prevenire le ricadute, essendo in
grado di agire sui fattori che predispongono alle ricadute
(scarsa adesione al trattamento, farmacoresistenza), oltre che di
modificare i tassi di ricaduta stessi.
DISTURBI SCHIZOFRENICI
COMORBILITÀ
La schizofrenia può presentarsi in comorbilità con altri disturbi
mentali e condizioni mediche generali. Sintomi ascrivibili ad altri
disturbi psichiatrici, in particolare l'abuso di sostanze, i disturbi
d'ansia e dello spettro depressivo, sono di frequente riscontro
nel paziente schizofrenico, benché frequentemente siano
sottodiagnosticati e di conseguenza non vengano
adeguatamente trattati. Proprio per queste ragioni, un'esatta
stima della prevalenza di sindromi psichiatriche che si
presentano in comorbilità con il disturbo schizofrenico non è a
tutt'oggi disponibile. La comorbilità rappresenta comunque un
importante fattore prognostico, potendo globalmente aggravare
il decorso del disturbo e influenzare la risposta al trattamento.
DISTURBI SCHIZOFRENICI
Recenti studi hanno evidenziato che 1'85% circa dei soggetti che
presentano una diagnosi di schizofrenia soddisfano i criteri diagnostici
anche per un altro disturbo psichiatrico di asse I: la prevalenza lifetime
del disturbo depressivo, del disturbo ossessivo compulsivo e del
disturbo di panico e rispettivamente del 54,2%, 59,2% e 29,5%. Altri
studi hanno esaminato campioni di soggetti con schizofrenia cronica
evidenziando che il 76% circa di essi presenta una o più sindromi
psichiatriche in comorbilità. L’abuso o la dipendenza da sostanze nei
soggetti schizofrenici è del 40% e 1'incidenza lifetime, in alcuni studi, è
pari al 60%. Come i disturbi dell'umore e 1'ansia., anche i disturbi
correlati all'uso di sostanze, quando coesistono con la schizofrenia,
rappresentano un importante fattore in g,rado di influenzare il tasso
di morbilità e si associano a periodi di ospedalizzazione più lunghi e
ad altri aspetti negativi quali il vagabondaggio, 1'incarcerazione, la
violenza e il suicidio.
DISTURBI SCHIZOFRENICI
Tutte queste condizioni, potendo significativamente
aggravare la prognosi, richiedono una particolare
attenzione ed un'adeguata pianificazine del trattamento.
Il problema fondamentale nel fornire una terapia corretta
a questi pazienti consiste nello sviluppo di un programma
terapeutico che integri il trattamento del disturbo
psichiatrico in comorbilità con quello della schizofrenia o
che consideri la possibilità di impiegare composti a più
ampio spettro farmacodinamico e in grado, quindi, di
controllare meglio un così vario spettro sintomatologico.
DISTURBI SCHIZOFRENICI
Linee guida del trattamento farmacologico della schizofrenia: schema riassuntivo
- preferire l'uso degli antipsicotici atipici non solo nei pazienti resistenti alla terapia ma
anche nel primo episodio di schizofrenia e in caso di effetti collaterali intollerabili con i
neurolettici
- prescrivere un solo antipsicotico, preferibilmente in un'unica dose giornaliera
- utilizzare la dose minima efficace
- valutare il paziente per un tempo sufficiente prima di aumentare il dosaggio del
farmaco
- in assenza di miglioramento clinico in pazienti che ricevono alti dosaggi (superiori a
15mg/die di aloperidolo o equivalenti), considerare il trattamento con clozapina
- non utilizzare gli antipsicotici come sedativi al bisogno, ma utilizzare brevi cicli di
benzodiazepine o farmaci sedativi quale la prometazina
- somministrare farmaci anticolinergici per gli EPS (come profilassi, se necessario) e
interromperli dopo 2-3 mesi trascorsi in assenza di EPS
- incoraggiare il dialogo con il paziente riguardo l'accettabilità del trattamento
farmacologico
- monitorare l'evoluzione dei sintomi attraverso scale di valutazione clinica
standardizzate (ad es. SANS, SAPS, BPRS, PANSS)