IL PROBLEMA DELLA
DIAGNOSI IN PSICHIATRIA
Formulare una diagnosi vuole
dire:
• Avere la capacità di riconoscere, attraverso
segni
e
sintomi,
una
malattia,
distinguendola da altre che possano
somigliarle
• Segni:sono elementi obiettivi che possiamo osservare “ dal
di fuori” ad es. macchie cutanee, ferite, ecc.
• Sintomi:sono riferiti dal soggetto ad es. vertigini, cefalea
ecc.
PERCHE’ FARE DIAGNOSI?
• 1) Per impostare una terapia adeguata
• 2) Per registare, archiviare, conservare dati
• 3) Per scambiare informazioni tra gli
“addetti ai lavori”
In psichiatria fare diagnosi è più
complicato che in altre branche
della medicina
• Perché i segni sono relativamente pochi e
non sono misurabili con strumenti ( rx,
esami del sangue ecc.
• Perché i sintomi talvolta non vengono
espressi correttamente dal paziente quando
non tenuti nascosti
MA SOPRATTUTTO
Perché manca la conoscenza delle
CAUSE
della maggior parte delle malattie psichiatriche
UN PO’ DI
STORIA
Ippocrate ( V secolo a.c.)
- Melancolia ( bile nera)
- Isteria ( malattia dell’utero)
CELSO ( I sec. d.c.)
GALENO ( II sec. d.c.)
Parlano di INSANIA che si presenta in tre
forme:
• Mania
• Melancolia
• Frenite
PREVALE UNA
CONCEZIONE
ORGANICISTICA
Per tutto il MEDIO EVO
Prevale una
concezione
demonologica
BACONE
DISTINGUE PER PRIMO
L’ANIMA DALLA MENTE
creando così la psiche e la psicologia
Nel ‘700
ILLUMINISMO
PINEL
“libera i malati dalle catene e li porta
in ospedale”
Nell’800
grazie ai progressi della scienza
•Si cominciano ad identificare le
cause della malattie ( Tabe dorsale =
treponema pallido)
•Si comincia a dare importanza ai
problemi sociali (solitudine,crisi
economiche)
KRAEPELIN (1856-1928)
Nel 1883 pubblica il suo trattato di
psichiatria
Fa una classificazione descrittiva delle malattie
mentali, basata sulla osservazione decennale dei
malati in O.P., aggiungendo, quando conosciuto,
l’agente eziologico.
Descrive due fondamentali malattie:
• Demenza precoce,ad indicare l’osservazione
della progressiva involuzione mentale dei pazienti
affetti da deliri ed allucinazioni.
•Malattia maniaco-depressiva
BLEULER (1857-1939)
Nel 1911 conia il termine di schizofrenia
(scissione della mente).
Già influenzato dalle teorie freudiane cioè dalla
psicologia, fa riferimento per la diagnosi non alla
descrizione pura dei sintomi ma al loro substrato
psicologico.Per fare diagnosi occorre la presenza
delle 4 A: Autismo, Ambivalenza, Associazioni
disturbate, Affettività inadeguata.
Deliri ed allucinazioni diventano sintomi
secondari.
TEORIE FREUDIANE
Si sviluppano rapidamente nella prima parte del
XX secolo,influenzando la diagnostica soprattutto
nei paesi anglosassoni.
Si torna al tentativo di classificazione secondo
l’eziologia, non più biologica (batteri), ma
psicologica (trauma psichico).
Si distinguono quindi sulla base della intensità e
precocità del trauma
•nevrosi
•psicosi
ANTIPSICHIATRIA
Si sviluppa un po’ in tutti i paesi intorno alla metà
del XX secolo (Laing 1960).
Fortemente influenzata dalla scoperta dei primi
neurolettici ed antidepressivi.
Nei suoi eccessi giunge alla negazione della
malattia psichiatrica.
Ha avuto l’indubbio valore di portare ad una
revisione e modernizzazione della assistenza
psichiatrica.In Italia la legge 180 (1968) che
dispone la chiusura dei manicomi e la nascita della
psichiatria territoriale.
Diagnostica neo-kraepeliniana
Si sviluppa a partire dagli Stati Uniti nella seconda
parte del ‘900,influenzata dalla drastica riduzione
dei fondi per la sanità dovuta alla crisi economica
degli anni ‘70, e quindi dalla necessità di porre
una diagnosi ed impostare una terapia
rapidamente.
Rappresenta il ritorno ad una diagnostica
descrittiva, con un’elencazione di sintomi, durata,
intensità, in presenza o assenza dei quali si può o
non si può porre una diagnosi di malattia.
E’ rappresentata dal D.S.M. e dal più largo utilizzo
dell’I.C.D. in ambito psichiatrico.
•I.C.D.
• (International Classification of
Diseases)
Giunto alla decima edizione
•D.S.M.
•(Diagnostic and Statistical Manual)
Giunto alla quarta edizione Text
Revised
I.C.D.,
pubblicato dall’O.M.S.,
indirizzato al clinico,
contiene criteri più flessibili
D.S.M., pubblicato dall’American
Psychiatric Association,
rivolto al ricercatore,
contiene criteri più rigidi e
più precisi
ALCUNE DEFINIZIONI
•
Allucinazione: percezione sensoriale cui non corrisponde uno stimolo esterno, possono riguardare tutti gli organi di
senso e si distinguono quindi in
uditive
visive
olfattive
gustative
tattili
cenestesiche
•Ansia: penoso sentimento di attesa di un evento che non accede mai
•Catatonia: rigidità del corpo, negativismo, stupor.
•Delirio: idea erronea, falsa convinzione, che non cede all’esame di realtà
•Illusione: percezione erronea, lo stimolo esiste ma viene percepito in maniera sbagliata ad es. una nuvola
assume un significato particolare
•Stupor: stato psichico in cui la persona è apparentemente incosciente, nel senso che non è conscia dell’ambiente
che la circonda
•Umore: tono dei sentimenti, modo in cui questi vengono avvertiti interiormente da un individuo
Schizofrenia I.C.D. 10
Criteri generali:
almeno uno dei sintomi, segni e sindromi elencati in A, o almeno due dei sintomi e segni elencati in B debbono essere
presenti per la maggior parte del tempo(oppure per qualche tempo per la maggior parte dei giorni)durante un episodio di
malattia psicotica della durata di almeno un mese
A
B
•Eco del pensiero, inserzione o furto del pensiero o diffusione del pensiero
•Deliri di controllo, influenzamento o passività, chiaramente riferiti al corpo o a movimenti degli arti o a specifici
pensieri, azioni o sensazioni;percezione delirante.
•Voci di natura allucinatoria che commentano continuamente il comportamento del paziente, o discutono del paziente
tra loro, o altri tipi di voci allucinatorie provenienti da qualche parte del corpo.
•Deliri persistenti di altro tipo che sono culturalmente inappropriati e assolutamente non plausibili
•Allucinazioni persistenti di qualsiasi tipo, quando esse si manifestano per almeno un mese, oppure sono
accompagnate da deliri senza chiaro contenuto affettivo, oppure quando sono accompagnate da idee prevalenti
persistenti.
•Neologismi, interruzioni o interpolazioni nel corso del pensiero, ch eproducono un eloquio incoerente o non
pertinente
•Comportamento catatonico, come eccitamento, postura rigida o flessibilità cerea, negativismo, mutacismo e stupore
•Sintomi “negativi”, come marcata apatia, povertà dell’eloquio,o risposte emozioneli appiattite o incongrue(deve
essere chiaro che queste manifestazioni non sono dovute a depressione o a trattamento con neurolettici
I.C.D. 10 - Schizofrenia: varietà
•
Schizofrenia paranoide:
A debbono essere soddisfatti i criteri per la schizofrenia
B debbono essere preminenti i deliri o le allucinazioni
C l'appiattimento o l’incongruenza affettiva, i sintomi catatonici o l'eloquio incoerente non debbono dominare il quadro
clinico
•Schizofrenia ebefrenica:
A debbono essere soddisfatti i criteri generali per la schizofrenia
B deve essere presente uno dei seguenti aspetti:
1) chiaro e prolungato appiattimento o superficialità dell’affettività
2) chiara e prolungata incongruenza o inadeguatezza dell’affettività
C) deve essere presente uno dei seguenti aspetti:
1) comportamento che appare privo di scopo e sconnesso
2) chiaro disturbo del pensiero, che si manifesta con eloquio disarticolato, sconnesso e incoerente
D) le allucinazioni e i deliri non debbono dominare il quadro clinico, per quanto possano essere presenti in misura lieve.
•Schizofrenia catatonica:
A debbono essere soddisfatti i criteri generali per la schizofrenia ma ciò può essere inizialmente non possibile se il paziente non è
comunicativo
B per un periodo di almeno due settimane debbono essere preminenti uno o più dei seguenti comportamenti di tipo catatonico:
1) Stupor ( marcata riduzione della reattività all’ambiente e dei movimenti e dall’attività spontanea) o mutacismo.
2) Eccitamento ( attività motoria apparentemente afinalistica, non influenzata da stimoli esterni)
3) Atteggiamenti bizzarri (assunzione e mantenimento volontario di posture inappropriate o bizzarre)
4) Negativismo ( una resistenza apparentemente immotivata a tutte le istruzioni o ai vari tentativi di produrre un movimento, o
attuazione del movimento in direzione opposta)
5) Rigidità (mantenimanto di una postura rigida contro ogni tentativo di modifacazione)
6) Flessibilità cerea (mantenimento degli arti e del corpo in posizioni immpose dall’esterno)
7) Automatismo su comando (adesione automatica alle istruzioni)
I.C.D.10Schizofrenia:varietà(segue)
•
Schizofrenia simplex:
A) Vi è stato uno sviluppo lentamente progressivo, in un periodo di almeno un anno, di tutti i seguenti aspetti:
1) un cambiamento significativo e costante della qualità di alcuni aspetti del comportamento personale, che si manifesta
come perdita di iniziativa e di interessi,comportamento futile e senza scopo, tendenza alla chiusura in se stesso e
all’isolamento sociale.
2) la graduale comparsa ed approfondimento di sintomi negativi come marcata apatia, povertà
dell’eloquio,ipoattività,ottundimento dell’affettività passività a mancanza di iniziativa e una comunicazione non
verbale povera nell’espressione facciale, nel contatto oculare, nella modulazione della voce o nella postura
3) un accentuato declino delle prestazioni sociali, scolastiche o lavorative
B) Nessuno dei sintomi elencati nei criteri generali per la schizofrenia è mai presente, né lo sono allucinazioni o deliri
strutturati di qualsiasi tipo.
C) Non vi è evidenza di demenza o di altre sindromi psichiche organiche.
•Schizofrenia residua:
A) i criteri generali per la schizofrenia debbono essere stati soddisfatti per qualche tempo nel passato, ma non lo sono al
momento attuale
B) almeno quattro dei seguenti sintomi “negativi” debbono essere stati presenti per tutta la durata negli ultimi dodici mesi:
1) rallentamento psicomotorio o ipoattività
2) chiaro ottundimento dell’affettività
3) passività e mancanza di iniziativa
4) povertà della quantità o del contenuto dell’eloquio
5) comunicazione non verbale povera nell’espressione facciale, nel contatto oculare, nella modulazione della voce o dei
gesti
6) cura di sé o funzionamento sociale scadente
ICD 10 Sindromi affettive
•
•
•
•
•
ipomania
mania senza sintomi psicotici
mania con sintomi psicotici
episodio maniacale di altro tipo
episodio maniacale non specificato
Sindrome affettiva bipolare
•
•
•
Attuale episodio maniacale
attuale episodio depressivo
attuale episodio misto
Episodio depressivo
•
•
•
Lieve
Medio
Grave
•
•
•
Lieve
Media
Grave
•
•
Ciclotimia
Distimia
Episodio maniacale
Sindrome depressiva ricorrente
Sindromi affettive persistenti
Altre sindromi affettive
Sindrome affettiva non specificata
congrui all’umore
incongrui all’umore
con sindrome biologica
senza sindrome biologica
con sindrome biologica
senza sindrome biologica
I.C.D. 10 : Episodio depressivo
A
•L’episodio depressivo deve durare almeno due settimane
•Il soggetto non ha mai presentato nella sua vita sintomi ipomaniacali o maniacali sufficienti
a soddisfare i criteri per un episodio ipomaniacale o maniacale
•L’episodio non è attribuibile all’uso di sostanze psicoattive o a qualunque malattia mentale
organica
B
Devono essere presenti almeno due dei seguenti tre sintomi:
• Umore depresso ad un livello abnorme per il soggetto presente per la maggior parte del giorno, quasi
ogni giorno, non influenzato dalle circostanze.
• Perdita di interesse o piacere per le attività che sono normalmente piacevoli.
• Diminuita energia o aumentata affaticabilità.
C
Debbono essere presenti uno o più sintomi addizionali della lista seguente in modo da
raggiungere un numero totale di almeno quattro - ( livello lieve )
sei ( livello medio )
tutti - ( livello grave ) :
• Perdita di sicurezza o di autostima.
• Sentimenti irragionevoli di autobiasimo o sentimenti di colpa eccessivi e inappropriati.
• Pensieri ricorrenti di morte o di suicidio o comportamento suicidario.
• Lamentazioni o evidenza di diminuita capacità di pensare o concentrarsi, come indecisione o
titubanza.
• Agitazione o rallentamento psicomotorio (soggettivo o oggettivo).
• Disturbi del sonno di qualsiasi tipo.
• Modificazioni dell’appetito (diminuzione o aumento) con conseguenti variazioni di peso.
I.C.D. 10 : Sindrome biologica
Per configurare la sindrome biologica debbono essere presenti
quattro dei seguenti sintomi:
• Marcata perdita di interesse o di piacere per attività che sono
normalmente piacevoli.
• Mancanza di reattività emozionale ad eventi o attività che
normalmente generano una risposta emozionale.
• Risveglio mattutino due ore o più prima dell’orario abituale.
• Peggioramento mattutino della depressione.
• Evidenza oggettiva di marcato rallentamento o agitazione
psicomotoria.
• Marcata perdita di appetito.
•Perdita di peso (5% o più del peso corporeo nell’ultimo
mese).
•Marcata riduzione della libido.
I.C.D. 10: Distimia
A
B
C
Vi deve essere un periodo di almeno due anni di umore depresso costante o costantemente ricorrente.I
periodi intervallari di umore normale durano raramente più di qualche settimana e non vi sono episodi
ipomaniacali.
Nessuno o molto pochi degli episodi depressivi, durante tale periodo di almeno due anni, sono di gravità
o durata tale da soddisfare i criteri per la sindrome depressiva ricorrente lieve.
Durante almeno alcuni dei periodi depressivi,debbono essere presenti almeno tre degli aspetti seguenti:
• energia o attività ridotta
• insonnia
• perdita di fiducia in se stesso o sentimenti di inadeguatezza
• difficoltà di concentrazione
• pianto frequente
• perdita di interesse o di piacere nell’attività sessuale e in altre attività piacevoli
• sentimenti di disperazione o di sconforto
• vissuto di incapacità di far fronte alle ordinarie responsabilità della vita quotidiana
• pessimismo circa il futuro o rimuginazioni sul passato
• isolamento sociale
• produzione verbale ridotta
DSM-IV-: criteri per la diagnosi di schizofrenia
A
Si devono avere due o più dei sintomi seguenti, ciascuno dei quali presente per un periodo di tempo
significativo durante un periodo di un mese(o meno se trattati con successo):
1)
Deliri
2)
Allucinazioni
3)
Eloquio disorganizzato
4)
Comportamento grossolanamente disorganizzato o catatonico
5)
Sintomi “negativi” cioè appiattimento della affettività, alogia, abulia
Nota: è richiesto un solo sintomo del criterio A se i deliri sono bizzarri, o se le allucinazioni consistono in
una voce che continua a commentare il comportamento o i pensieri del soggetto, o di due o più voci
che conversano tra loro.
B
Per un periodo significativo di tempo dall’esordio del disturbo,una o più delle principali aree di
funzionamento come il lavoro, le relazioni interpersonali, o la cura di sé si trovano notevolmente al di
sotto del livello raggiunto prima della malattia (oppure, quando l’esordio è nella infanzia o
nell’adolescenza, si manifesta una incapacità di raggiungere il livello di funzionamento interpersonale,
scolastico o lavorativo prevedibile.
C
Segni continuativi del disturbo persistono per almeno sei mesi.Questo periodo di sei mesi deve includere
almeno un mese si sintomi( o meno se trattati con successo), che soddisfino il criterio A(cioè sintomi
della fase attiva) e può includere periodi di sintomi prodromici o residui.Durante questi periodi
prodromici o residui, i segni del disturbo possono essere manifestati soltanto da sintomi negativi o da
due o più sintomi elencati nel criterio A presenti in forma attenuata(per es. convinzioni strane,
esperienze percettive inusuali)
D
Il disturbo schizoaffettivo e il disturbo dell’umore con manifestazioni psicotiche sono stati esclusi.
E
I sintomi non sono dovuti agli effetti diretti di una sostanza o ad una condizione medica generale
D.S.M. IV - Sottotipi della
schizofrenia
•
•
•
•
•
Tipo paranoide - risultano soddisfatti i seguenti criteri:
1)presenza di uno o più deliri o frequenti allucinazioni uditive
2)nessuno dei seguenti sintomi è rilevante:eloquio disorganizzato,comportamento disorganizzato o
catatonico,affettività appiattita o inadeguata
Tipo disorganizzato - risultano soddisfatti i seguenti criteri:
1)sono in primo piano tutti i seguenti:
A) eloquio disorganizzato
B) comportamento disorganizzato
C) affettività appiattita o inadeguata
2) non risultano soddisfatti i criteri per il tipo catatonico
Tipo catatonico – il quadro clinico è dominato da almeno due dei seguenti sintomi:
1)Arresto motorio come evidenziato da catalessia (inclusa flessibilità cerea) o da stupor
2)Eccessiva attività motoria (che è apparentemente senza scopo e non è influenzata da stimoli esterni)
3)Negativismo estremo(resistenza apparentemente senza motivo a tutti i comandi, o mantenimento di una postura
rigida contro i tentativi di mobilizzazione) o mutacismo
4)Peculiarità del movimento volontario, come evidenziato dalla tendenza alla postura fissa (assunzione volontaria
di pose inadeguate o bizzarre), da movimenti stereotipati, da rilevanti manierismi o smorfie
5)Ecolalia o ecoprassia
Tipo indifferenziato – sono presenti i sintomi che soddisfano il criterio A per la schizofrenia, ma non sono
soddisfatti i criteri per il tipo paranoide,disorganizzato o catatonico
Tipo residuo – risultano soddisfatti i seguenti criteri:
1)assenza di rilevanti deliri e allucinazioni, eloquio disorganizzato e comportamento grossolanamente
disorganizzato o catatonico
2)vi è manifestazione continua del disturbo, come indicato dalla presenza di sintomi negativi o di due o più
sintomi elencati nel criterio A per la schizofrenia, presenti in forma attenuata ( per es. convinzioni strane,
esperienze percettive inusuali)
DSM-IV-TR: disturbi dell’umore
DEPRESSIVO MAGGIORE, EPISODIO SINGOLO
DISTURBI
DEPRESSIVI
DEPRESSIVO MAGGIORE, RICORRENTE
DISTIMICO
DEPRESSIVO NON ALTRIMENTI SPECIFICATO
BIPOLARE I
DISTURBI
BIPOLARI
BIPOLARE II
CICLOTIMICO
BIPOLARE NON ALTRIMENTI SPECIFICATO
DOVUTO A CONDIZIONE MEDICA GENERALE
ALTRI DISTURBI
DELL’UMORE
INDOTTO DA SOSTANZE
NON ALTRIMENTI SPECIFICATO
DSM-IV-TR: criteri per l’episodio depressivo maggiore
A
Cinque o più dei seguenti sintomi sono stati contemporaneamente presenti durante un periodo di 2
settimane e rappresentano un peggioramento rispetto al precedente livello di funzionamento; almeno
uno dei sintomi è rappresentato da umore depresso o da perdita di interesse o piacere.
1) Umore depresso per la maggior parte del giorno quasi ogni giorno (come riferito dal soggetto o
osservato da altri
2) Marcata diminuzione di interesse o piacere per tutte, o quasi tutte, le attività per la maggior parte del
giorno, quasi ogni giorno (come riferito dal soggetto o osservato da altri)
3) Significativa perdita di peso senza essere a dieta o aumento di peso oppure diminuzione o aumento
dell’appetito quasi ogni giorno
4) Insonnia o ipersonnia quasi ogni giorno
5) Agitazione o rallentamento psicomotorio quasi ogni giorno (come osservato da altri)
6) Faticabilità o mancanza di energia quasi ogni giorno
7) Sentimenti di autosvalutazione o di colpa eccessivi o inappropriati quasi ogni giorno
8) Ridotta capacità di pensare o di concentrarsi o indecisione quasi ogni giorno
9) pensieri ricorrenti di morte o ricorrente ideazione suicidaria senza un piano specifico o un tentativo di
suicidio o l’ideazione di un piano specifico per commettere il suicidio
B
I sintomi non soddisfano i criteri per un Episodio Misto
C
I sintomi causano disagio clinicamente significativo o compromissione del funzionamento sociale,
lavorativo o di altre importanti aree
D
I sintomi non sono dovuti agli effetti fisiologici diretti di una sostanza o di una condizione medica
generale
E
I sintomi non sono meglio giustificati da lutto
DSM-IV-TR: criteri per il disturbo distimico
A
Umore depresso per la maggior parte del giorno quasi tutti i giorni per almeno 2 anni come riferito dal
soggetto ed osservato dagli altri
B
Presenza, quando è depresso di 2 o più dei seguenti sintomi:
1)
Scarso appetito o iperfagia
2)
Insonnia o ipersonnia
3)
Scarsa energia o astenia
4)
Bassa autostima
5)
Difficoltà di concentrazione o nel prendere decisioni
6)
Sentimenti di disperazione
C
Durante i 2 anni di malattia la persona non è mai stata priva dei sintomi riportati in A e B per più di 2
mesi alla volta
D
Durante i primi 2 anni di malattia non è stato presente un Episodio Depressivo Maggiore (a meno che
non ci sia stata una completa remissione dell’episodio
E
Non è mai stato presente un Episodio Maniacale, Misto o Ipomaniacale né sono stati mai soddisfatti i
criteri per il Disturbo Ciclotimico
F
La malattia non si manifesta esclusivamente durante il corso di un Disturbo Psicotico cronico, come
Schizofrenia o Disturbo Delirante
G
I sintomi non sono dovuti agli effetti fisiologici diretti di una sostanza o di una condizione medica
generale
H
I sintomi causano disagio clinicamente significativo o compromissione del funzionamento sociale,
lavorativo o di altre aree importanti
La schizofrenia:definizione,
epidemiologia
Malattia ad eziologia sconosciuta, caratterizzata da sintomi psicotici che
compromettono significativamente il funzionamento dell’individuo e
che comprende disturbi dell’affettività, del pensiero, del
comportamento.
Incidenza: 0,5/1% della popolazione senza sostanziale differenza tra classi
sociali.
Età di esordio 15 - 35 anni
Il disturbo è cronico e presenta tre andamenti distinti:
- fase prodromica
- fase attiva
- fase residuale
La schizofrenia: segni e sintomi
A) Compromissione globale del funzionamento
B) Anomalie del contenuto del pensiero (deliri, idee di riferimento, povertà
ideativa)
C) Anomalie della forma del pensiero (perdita dei nessi associativi,
incoerenza,neologismi, deragliamenti, intoppi)
D) Distorsioni della percezione ( allucinazioni)
E) modificazioni della affettività (appiattimento,ottundimento, superficialità,
labilità emotiva)
F) Modificazioni del senso di sé (perdita dei confini dell’Io, incapacità di
distinguere realtà interna da esterna)
G) Alterazioni della volontà ( inadeguatezza degli impulsi o delle motivazioni,
ambivalenza)
H) Compromissione del funzionamento interpersonale ( ritiro sociale, indifferenza
emotiva, aggressività inadeguatezza degli impulsi sessuali)
I) Modificazioni del comportamento psicomotorio ( agitazione o rallentamento,
smorfie del viso, catatonia)
L) Sensorio intatto ( conservazione dell’orientamento nel tempo, nello spazio e
per le persone, memoria intatta)
Schizofrenia: andamento
•
•
•
SEGNI PRODROMICI: ansia, confusione, terrore, depressione;esordio più
frequentemente subdolo e insidioso, talvolta improvviso e drammatico
FATTORI SCATENANTI: traumi emotivi, improvvisi cambiamenti di vita,
uso di droghe
DECORSO: progressivo deterioramento delle funzioni psichiche, del
comportamento delle capacità, con riesacerbazioni acute delle sintomatologia
che si sovrappongono al quadro cronico
Nella fase residua possono manifestarsi episodi depressivi post-psicotici.
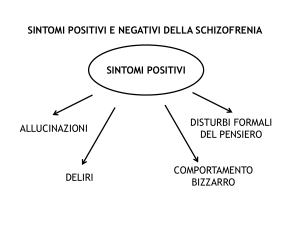
Nel corso della malattia i sintomi cosiddetti “positivi” ( come deliri bizzarri ed
allucinazioni), tendono a diminuire di intensità, mentre i sintomi cosiddetti
“negativi” ( come appiattimento delle risposte emotive, stranezze
comportamentali, scarsa igiene personale e cura di sé) possono aumentare.
N.B. è presente per tutta la vita una vulnerabilità allo stress superiore a quella di
un individuo sano.
Schizofrenia: andamento (2)
• Recidive: 40% in due anni in soggetti in trattamento
80% in due anni in soggetti non trattati
• Il suicidio è molto frequente nei soggetti affetti da
schizofrenia: il 50% dei pazienti lo tenta e nel 10% dei casi
il tentativo ha successo.
• La violenza del malato di schizofrenia NON è superiore a
quella del resto della popolazione
• Nei malati di schizofrenia vi è maggior rischio di morte
improvvisa, di malattie internistiche ed una riduzione in
generale della aspettativa di vita
Schizofrenia: trattamento
• TRATTAMENTO FARMACOLOGICO: rappresenta uno
dei cardini della cura della schizofrenia, è stato dimostrato
che un trattamento farmacologico riduce il rischio di
recidive.
• TERAPIE PSICOLOGICHE:
- terapia di gruppo
- psicoterapia individuale di appoggio
• TERAPIE SOCIALI E RIABILITATIVE: volte a
combattere e a riabilitare le alterazioni del funzionamento
interpersonale.
Schizofrenia: prognosi
In termini di prognosi globale, alcuni ricercatori hanno descritto una regola definita dei tre terzi: un terzo circa dei pazienti
conduce una vita praticamente normale, un terzo continua a presenatre significativi sintomi ma è in grado di vivere nella
società e il rimanenete etrzo ha una grave disfunzione e richiede frequenti ricoveri.Il 105 circa degli appartenenti a
quest’ultimo gruppo necessita di un ricovero cronico.
Fattori prognostici favorevoli
Fattori prognostici sfavorevoli
•
•
•
•
•
•
•
•
•
•
•
•
•
Esordio tardivo
Fattori precipitanti evidenti
Esordio acuto
Buona storia premorbosa sociale, sessuale
e lavorativa
Sintomi di disturbo dell’umore
(soprattutto disturbi depressivi)
Coniugato
Storia familiare di disturbo dell’umore
Buoni sistemi di sostegno
Sintomi “positivi”
•
•
•
•
•
•
•
•
•
•
Esordio in età giovanile
assenza di fattori precipitanti
Esordio insidioso
Cattiva storia premorbosa sociale,
sessuale e lavorativa
Ritiro, comportamento autistico
Single, divorziato o vedovo
Storia familiare di schizofrenia
Scarsi sistemi di sostegno
Sintomi negativi
Segni e sintomi neurologici
Storia di trauma perinatale
Nessuna remissione in tre anni
Numerose ricadute
Storia di aggressività
Disturbi dell’umore: definizione
ed epidemiologia
I disturbi dell’umore sono caratterizzati da sentimenti
anormali di depressione o euforia, nei casi più gravi
associati ad aspetti psicotici.
I disturbi dell’umore si dividono in disturbi bipolari e disturbi
depressivi
L’incidenza e la prevalenza sono variabili a seconda se si
considera la polarità del disturbo, la gravità e la durata.
Disturbi dell’umore, dati statistici
Disturbo depressivo
INCIDENZA:
1/100 M
1/300 F
SESSO:
F:M = 2:1
ETA DI ESORDIO:
40 aa
. Con ampie oscillazioni
DECORSO:
•
Il 15% dei depressi arriva al suicidio.
•
Se non trattato l’episodio depressivo
dura circa 10 mesi
•
Almeno il 75% ha un secondo episodio
•
Il numero medio di episodi nella vita è
di 5
Disturbo bipolare
INCIDENZA:
1,2/100 M
1;8/100 F
SESSO:
M=F con una
leggera prevalenza nelle femmine
ETA’ DI ESORDIO: 30 aa.
DECORSO:
• Se non trattato l’episodio bipolare dura
3/6 mesi
• Alto tasso di recidive
• L’ 80/90 % dei pazienti maniacali
presenta col tempo un episodio
depressivo
Disturbi dell’umore: depressione.
Segni e sintomi.
A) Incapacità a provare piacere ( anedonia)
B) Assenza di motivazioni
C) Ridotta tolleranza alle frustrazioni
D) Allontanamento da amici e famiglia
E) Segni vegetativi:
•
Perdita della libido
•
Aumento o perdita di peso
•
Scarsa energia, facile affaticabilità
•
Anomalie del ciclo mestruale
•
Risveglio precoce mattutino
•
Variazioni dei sintomi nell’arco della giornata
F) Aspetto triste, scarsa cura dell’aspetto personale,scarsi contatti oculari, rallentamento psicomotorio o
agitazione, ansia o irrequietezza
G) Linguaggio monotono, scarsa o nessuna spontaneità, risposte a monosillabi, lunghe pause tra una frase
e l’altra
H) Contenuto di pensiero povero, idee di inutilità, di colpa, di indegnità; sentimenti di disperazione,
preoccupazioni relative alla salute del corpo, indecisione.Idee di morte.Si arriva a veri e propri deliri:
di povertà, di colpa, di persecuzione meritata, di malattie fisiche( delirio ipocondriaco).
I) Difficoltà di concentrazione, deficit di memoria, distraibilità, disorientamento evidente.
Disturbi dell’umore: mania.
segni e sintomi.
A) Comportamento stravagante e disinibito, eccesso di prodigalità, ipersessualità,
promiscuità sessuale
B) Eccessivo ampliamento delle responsabilità e delle attività
C) Segni vegetativi:
• aumento della libido
• perdita di appetito e di peso
• insonnia
• eccessiva energia
•
agitazione psicomotoria
D) Aspetto talvolta bizzarro, atteggiamento seduttivo, trucco eccessivo, abbigliamento
appariscente, colori vivaci ed eccessivi
E) Comportamento invadente, ipereccitato, divertente, talora minaccioso
F) Linguaggio accelerato, incalzante, esagerato, può perdere le normali connessioni logiche
e diventare incoerente
G) Pensiero accelerato con idee di autostima elevata, grandiosità, egocentrismo, sino a veri e
propri deliri di potere, di grandezza, paranoidi. L’accelerazione determina fuga delle
idee, neologismi, associazioni per assonanza
H) Facile distraibilità, difficoltà di concentrazione.
Disturbi dell’umore: trattamento
• TRATTAMENTO FARMACOLOGICO: si usano farmaci
cosiddetti stabilizzatori dell’umore associati ad altri a seconda della
polarità della fase ( depressiva o maniacale)
• TRATTAMENTO PSICOTERAPICO: volto principalmente a
far comprendere al paziente il tipo di patologia di cui soffre e la
necessità del trattamento al fine di evitare pericolose discontinuità
della terapia
DISTURBI DELL’UMORE:
PROGNOSI
DISTURBO DEPRESSIVO
Prognosi globale buona
50% guarisce del tutto
30% guarisce parzialmente
20% presenta un decorso cronico
DISTURBO MANIACALE
Prognosi globale buona:
15% guarisce
50/60% guarisce
parzialmente(presenta cioè
recidive multiple con buon
funzionamento interepisodico)
30% circa presenta cronicizzazione
dei sintomi e deterioramento
sociale
Disturbi di
personalità:definizione ed
epidemiologia
Si tratta di modalità di comportamento pervasive, persistenti, inflessibili,
profondamente radicate, che determinano un disadattamento sociale, affettivo,
lavorativo.
Si tratta di disturbi di tratto ( carattere) più che di stato ( presenza di malattia).
I tratti di disadattamento possono essere:
• comportamentali ( atteggiamenti,modalità di relazione)
• Emotivi ( labilità o rigidità eccessive, mancanza di empatia)
EPIDEMIOLOGIA: colpiscono tra il 6 e il 9 % della popolazione senza
significative differenze tra maschi e femmine
Disturbo paranoide di personalità
• E’ rappresentato dalla tendenza ad attribuire
agli altri comportamenti ed atteggiamenti
malevoli
Disturbo schizoide di personalità
•E’ rappresentato da uno stile di vita solitario,
senza desiderio di contatto con gli altri, né
famiglia, né partner, né amicizie, né ambiente
di lavoro
Disturbo schizotipico di
personalità
• E’ rappresentato dalla presenza di molteplici
stranezze ed eccentricità di comportamento, di
pensiero, di manifestazione della affettività, di
linguaggio, di aspetto ( ad es. la presenza di
pensiero magico, di linguaggio eccessivamente
metaforico, iperelaborato oppure stereotipato ed
affettato).
Possono essere presenti un comportamento o un
abbigliamento eccessivamente vistoso o
eccentrico.
Le relazioni sociali sono strambe e poco congrue con
lo status del soggetto.
Disturbo antisociale di
personalità
• E’ rappresentato da un generale maladattamento
alla società per cui non vengono riconosciuti i
diritti degli altri.
Spesso il paziente incorre in violazioni della legge,
esprime aggressività anche fisica, si coinvolge in
attività che denotano una irresponsabilità di fondo,
racconta menzogne a proprio favore anche in
maniera smaccata, è coinvolto in truffe.
Caratteristica è la assoluta mancanza di rimorso per
quello che ha fatto, quando gli si fanno notare le
conseguenze del suo operato.
Disturbo borderline di personalità
E’ il più controverso e discusso tra i disturbi di personalità. Spesso
rappresenta una diagnosi “di esclusione” quando cioè non sono
presenti altre caratteristiche psicopatologiche che connotino in maniera
netta un altro disturbo.
E’ caratterizzato da:
• Instabilità sia nelle relazioni interpersonali che nella immagine di sé
• Impulsività, con comportamenti dannosi (ad es. sesso a rischio, abuso
di sostanze, guida spericolata, disordini alimentari)
• Ripetuti gesti o atteggiamenti suicidiari
• Difficoltà a controllare la rabbia (con accessi di ira, scontri fisici)
• Alterazioni della identità, con alternanza di idee di grandiosità e di
svalutazione
Disturbo istrionico di personalità
• E’ rappresentato da uno stile di comportamento
caratterizzato da teatralità, impressionismo,
drammaticità, emotività e superficialità.
Tutti gli accadimenti assumono per il soggetto un
“colorito” particolare, e paiono avere una
riverberazione interna esagerata, ma nel contempo
sembrano lasciare tracce molto poco evidenti.
Disturbo narcisistico di
personalità
• E’ rappresentato da un comportamento in cui sono
presenti sentimenti di grandezza immotivati, con
spiccato egocentrismo, insofferenza alla
frustrazione, assenza di empatia.
Sono presenti fantasie spesso incongrue di successo,
di potere, di fascino, di bellezza.
Il rapporto con gli altri è spesso improntato allo
“sfruttamento”, mentre ogni richiesta da parte di
terzi è sentita come inopportuna e fastidiosa.
Disturbo ossessivo-compulsivo di
personalità
• E’ rappresentato da un comportamento in cui
predominano il perfezionismo, spesso intollerante
degli errori altrui, per cui il soggetto si presenta
come “inflessibile”, “tutto di un pezzo”.
Non sono presenti veri e propri rituali che
connoterebbero altrimenti un disturbo ossessivocompulsivo, ma si tratta piuttosto di uno stile di
vita che riguarda tutto quanto il soggetto fa.
Disturbo evitante di personalità
• E’ rappresentato da un comportamento
costantemente timido e schivo, solitario per il
timore del contatto con gli altri.
Il soggetto teme la critica, la disapprovazione e il
rifiuto in maniera esagerata e per questo evita le
situazioni o rinuncia a possibilità che sarebbero
altrimenti a portata di mano.
E’ scialbo, incolore nella relazione interpersonale,
spesso accondiscendente in maniera irritante.
Disturbo dipendente di
personalità
• E’ rappresentato da una serie di atteggiamenti e di
comportamenti in cui predominano la dipendenza
e la sottomissione.
Sono soggetti sempre bisognosi di consigli anche per
le decisioni più banali, di rassicurazioni sul loro
comportamento e sul loro atteggiamento.
Evitano accuratamente ogni assunzione di
responsabilità per timore di sbagliare.
Disturbo passivo-aggressivo di
personalità
• E’ rappresentato da un comportamento in cui
domina stabilmente un atteggiamento oppositivo
ed ostruzionistico a qualunque proposta, anche se
visibilmente in loro favore.
Tratti comuni di questi soggetti sono la
maldisposizione , la litigiosità, la caparbietà, che li
portano spesso ad una evidente inefficienza sia sul
versante lavorativo che su quello relazionale.
Disturbo depressivo di
personalità
• E’ rappresentato da un atteggiamento
costantemente pessimista, negativo.
Questi soggetti sono eccessivamente legati ai
doveri, incapaci di slanci, di provare piacere
per qualsiasi cosa.Tutto viene vissuto come
un peso ineluttabile.
Spesso sono dubbiose di sé stesse, si
propongono come cronicamente infelici.
Disturbi di personalità:
trattamento
Il trattamento di questi disturbi si presenta come estremamente complesso. Infatti,
non esistendo dei sintomi marcati da trattare, spesso non esiste un farmaco
efficace.
Inoltre, essendo dei tratti integrati nel carattere frequentemente questi soggetti non
avvertono in loro alcunché che non va, si difendono dietro un generico “sono
fatto così”, e quindi non riconoscono alcuna necessità di trattamento.
Comunque si usano tutti i tipi di psicofarmaci a seconda del tipo di disturbo:
antidepressivi quando è presente un calo dell’umore, antipsicotici, specie
atipici di ultima generazione quando sono più massicce le anomalie
comportamentali, ansiolitici per diminuire il livello di tensione spesso presente
in questi soggetti, stabilizzatori dell’umore che talvolta si sono dimostrati
efficaci nel controllo della impulsività.
Le psicoterapie sono senz’altro indicate: trattandosi di disturbi fortemente radicati,
un intervento mirato ad agire nel profondo è senza dubbio efficace. Tuttavia
proprio per la mancata consapevolezza del problema, la ridotta tolleranza alla
frustrazione, la difficile sopportazione o viceversa l’eccessiva tendenza alla
dipendenza, spesso la relazione psicoterapica è molto difficile da gestire ed
anche il più esperto psicoterapeuta si trova in grossa difficoltà