I segni e i sintomi
Si sviluppano in un periodo di tempo dell’ordine di
ore,giorni o settimane
Disturbi della percezione (allucinazioni)
Disturbi dell’ideazione (deliri)
Disturbi dell’affettività (euforia, disforia, labilità
emozionale, appiattimento affettivo)
Disturbi del comportamento
(agitazione psicomotoria, blocco psicomotorio)
Disturbi dell’eloquio
(frasi sconnesse, incoerenti, incomprensibili)
Le cause più frequenti
Psichiatiche ( mania, depressione, schizofrenia, psicosi reattiva
breve )
Abuso di farmaci o droghe (allucinogeni, cocaina, anfetamina)
Astinenza da alcol o da sedativi
Reazioni tossiche da farmaci:
anticolinergici,antiparkinsoniani,antidepressivi
triciclici,agenti usati nella cura delle cinetosi,
antistaminici,
digitale, antinfiammatori steroidei e non steroidei
e…. decongestionanti “da banco”, pillole dimagranti e alcune
sostanze vegetali
ancora sulle cause
Esposizioni industriali (metalli pesanti, bisolfuro di carbonio)
Disturbi metabolici (ipoglicemia, ipo ed ipercalcemia, ipo ed
ipertiroidismo)
Deficit nutrizionali
psicosi di Korsacoff (deficit di tiamina)
pellagra (deficit niacina)
deficit vitamina B12
Disturbi neurologici
encefaliti, meningiti, ascessi, tumori
neurolue, AIDS
ictus
encefalopatie (ipossiche, epatiche)
Approccio al paziente
– Domande e richieste vanno fatte in modo semplice,
chiaro, diretto
– L’eccessiva stimolazione va evitata
– L’opportunità di assumere farmaci o di accettare altri
interventi va spiegata con chiarezza ma senza
lunghe argomentazioni
– Se il paziente è troppo agitato per venire esaminato,
va sedato con la minima dose utile di un farmaco
tranquillante e possono rendersi necessari sistemi di
contenzione meccanica
segue…..
Nonostante il colloquio possa continuare a
lungo senza successo, il paziente può
apparire ancora avvicinabile sul piano
della comunicazione, aderendo al tema
proposto e accettando il dialogo. E’ questo
esile legame che deve essere sfruttato nel
tentativo di convincere il paziente della
necessità del trattamento e del ricovero
Il paziente psicotico acuto è difficile da
valutare e trattare in quanto, spesso:
– è eccitato e distruttivo
– riferisce una storia clinica frammentaria e non
si sottopone spontaneamente agli esami
clinici
– lo staff di pronto soccorso e i familiari
insistono perché venga sedato e trasferito in
ambiente psichiatrico
La valutazione
Esame obiettivo
Esame psichico
Anamnesi personale e familiare
Analisi di laboratorio
Trattamento
Il trattamento delle psicosi dipende dalla loro
eziologia
Terapia specifica del disturbo di base
Ambiente sicuro e scarse stimolazioni per le
psicosi acute
Riabilitazione per le psicosi croniche
Farmacoterapia
In alcuni casi è necessario il ricovero in
ambiente ospedaliero (volontario o con
T.S.O.)
SCHIZOFRENIA: DATI GENERALI
FATTORI BIOLOGICI
genetici, danni intrauterini e/o perinatali, infezioni del SNC, ecc.
FATTORI COGNITIVI E NEUROPSICOLOGICO-SENSORIALI
soglia della percezione, capacità verbali, funzioni esecutive,
working-memory, analisi della realtà, ecc.
FATTORI PSICOLOGICI
FATTORI SOCIOAMBIENTALI
malattie, droghe, life-events, problemi familiari, lutti, ecc.
SCHIZOFRENIA: DATI GENERALI
Fattori:
BIOLOGICI
COGNITIVI
NEUROPSICOLOGICO-SENSORIALI
PSICOLOGICI
SOCIOAMBIENTALI
VULNERABILITA’
PSICOBIOLOGICA
STRESS
AMBIENTALI
MALATTIA
CLINICA: SISTEMI DI CLASSIFICAZIONE PIU’ COMUNI
DSM-IV (Manuale Diagnostico e Statistico dei Disturbi
Mentali – American Psychiatric Association)
ICD-10 (Classificazione Internazionale delle Sindromi e
dei Disturbi Psichici e Comportamentali)
Criteri di base per la diagnosi di schizofrenia e dei
suoi sottotipi
Indicazioni sul loro decorso
Criteri di base per la diagnosi degli altri
disturbi psicotici
CLINICA: ESORDIO
ESORDIO
Età:
femmine 15 - 25 anni
maschi 15 - 30 anni
Prevalenza: 1% circa della popolazione generale
CLINICA: TIPOLOGIA DELL’ESORDIO
ACUTO
improvvisa comparsa di sintomi quali:
deliri evidenti ed allucinazioni
confusione mentale ed agitazione
psicomotoria
Netta frattura rispetto al passato
CLINICA: TIPOLOGIA DELL’ESORDIO
SUBDOLO, LENTO, INSIDIOSO
progressivo cambiamento del modo di essere con:
difficoltà di relazione
difficoltà di inserimento sociale
sospettosità e tendenza all’isolamento
progressivo calo dell’apprendimento,
dell’attenzione e della concentrazione
progressivo calo del rendimento scolastico e
lavorativo iniziali idee di riferimento
esordio spesso in età infantile o
adolescenziale
CLINICA: L’ESPERIENZA PSICOTICA
ESSENZA
DELL’ESPERIENZA PSICOTICA
Deliri
Allucinazioni
Compromesso esame della realtà
CLINICA: SINTOMI CARATTERISTICI
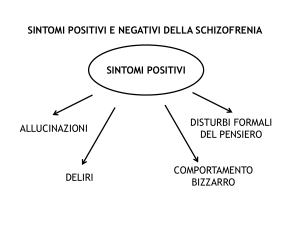
SINTOMI POSITIVI:
deliri
allucinazioni
eloquio disorganizzato
comportamento grossolanamente
disorganizzato o catatonico
SINTOMI NEGATIVI E COGNITIVI:
alogia
apatia
anedonia
ritiro sociale
abulia
disturbi dell’attenzione, memoria
esecutiva, pianificazione, ecc.
CLINICA: SINTOMI POSITIVI (I)
IL DELIRIO
Disturbo del contenuto del pensiero che consiste in
false convinzioni
Errore di giudizio nei confronti della realtà
Immodificabile anche di fronte all’evidenza
può essere:
di grandezza
di persecuzione
mistico
di gelosia
di influenzamento
di inserzione
nichilistico
di somatizzazione
di colpa o peccato
di riferimento
di lettura o di furto del pensiero
CLINICA: SINTOMI POSITIVI (II)
STRUTTURA DEL DELIRIO
Bizzarro:
pensiero incomprensibile e non plausibile
Strutturato:
pensiero riferito con chiarezza ed organizzato in modo
coerente intorno ad un tema (es. delirio di gelosia o di
persecuzione)
GRAVITA’ DEL DELIRIO
Intensità, durata e persistenza nel tempo
Grado di incidenza sulla vita del paziente
Grado di coinvolgimento emotivo del paziente
CLINICA: SINTOMI POSITIVI (III)
LE ALLUCINAZIONI
False percezioni in assenza di uno stimolo esterno
possono essere:
uditive
olfattive
somatiche o tattili
visive
gustative
GRAVITA’ DELLE ALLUCINAZIONI
Intensità, durata e persistenza nel tempo
Grado di incidenza sulla vita del paziente
Grado di coinvolgimento emotivo del paziente
CLINICA: SINTOMI POSITIVI (IV)
ELOQUIO DISORGANIZZATO
Disturbo della forma del pensiero, caratterizzato da un
allentamento dei nessi associativi
Incoerenza o “insalata” di parole
Deragliamento
Tangenzialità
il paziente può anche essere:
logorroico
distraibile
circostanziato
mutacico
CLINICA: SINTOMI POSITIVI (V)
COMPORTAMENTO GROSSOLANAMENTE
DISORGANIZZATO
Caratterizzato da vere bizzarrie riguardo
la persona: non lavarsi, vestirsi in modo inusuale,
compiere gesti ed azioni afinalizzate, impulsività
autodiretta, agitazione immotivata, ecc.
le relazioni familiari e sociali: impulsività eterodiretta,
comportamento sessuale inappropriato, agitarsi in
pubblico o in famiglia senza motivo, ecc.
COMPORTAMENTO CATATONICO
Caratterizzato da forte riduzione delle funzioni motorie
e della reattività ambientale:
immobilismo
negativismo catatonico
CLINICA: SINTOMI NEGATIVI
DEFICIT DELLE FUNZIONI MENTALI NORMALI
Appiattimento o ottundimento affettivo
Alogia
Abulia, perdita di progettualità
Anedonia
Asocialità
DEFICIT DELLE FUNZIONI COGNITIVE
Ridotta attenzione, facile distraibilità e scarsa
capacità di concentrazione
Ridotte funzioni visuo-spaziali
Ridotta capacità di astrazione, apprendimento,
pianificazione, esecuzione
GRAVE COMPROMISSIONE DEL SENSO DI SE’
CLINICA: I SOTTOTIPI DELLA SCHIZOFRENIA
I SOTTOTIPI
Paranoide
Catatonico
Residuo
Disorganizzato
Indifferenziato
Distinzione non rigida
Definizione in base alla sintomatologia
predominante al momento della valutazione
Identificazione sottotipo:
miglioramento della predittività prognostica
ottimizzazione della scelta del trattamento
CLINICA: I SOTTOTIPI DELLA SCHIZOFRENIA
TIPO PARANOIDE
Deliri rilevanti e ben strutturati
Allucinazioni uditive
Funzioni cognitive ed affettività generale
sufficientemente conservate
Frequente associazione con rabbia,
apparentemente immotivata ed esplosiva,
ansia o violenza
Prognosi migliore per il funzionamento
lavorativo e la capacità di autonomia del
paziente
CLINICA: I SOTTOTIPI DELLA SCHIZOFRENIA
TIPO DISORGANIZZATO
Eloquio disorganizzato
Comportamento disorganizzato
Affettività appiattita e/o inadeguata (non
soddisfa i criteri per il tipo catatonico)
Comportamento sciocco ed infantile
Grave compromissione del funzionamento
individuale e sociale del soggetto
Decorso continuo senza remissioni
significative
CLINICA: I SOTTOTIPI DELLA SCHIZOFRENIA
TIPO CATATONICO
Posture catatoniche
Stupore
Eccessiva attività motoria (non influenzata
da stimoli esterni e non finalizzata)
Negativismo estremo
Mutacismo, ecolalia, ecoprassia
Sottotipo meno frequente rispetto al
passato
CLINICA: I SOTTOTIPI DELLA SCHIZOFRENIA
TIPO INDIFFERENZIATO
Predominanza di deliri ed allucinazioni
Incoerenza o comportamento
grossolanamente disorganizzato
Non soddisfa i criteri diagnostici per il tipo
paranoide, disorganizzato e catatonico
CLINICA: I SOTTOTIPI DELLA SCHIZOFRENIA
TIPO RESIDUO
Assenza di rilevanti deliri e allucinazioni
Assenza di comportamento
grossolanamente disorganizzato
Presenza di sintomi negativi
e/o
almeno due sintomi positivi attenuati:
convinzioni stravaganti
esperienze percettive inusuali
comportamento eccentrico ma non bizzarro
eloquio lievemente disorganizzato
CLINICA: DIAGNOSI DIFFERENZIALE
DISTURBO SCHIZOFRENIFORME
Sintomi identici a quelli della schizofrenia
Durata: almeno 1 mese ma meno di 6 mesi
Deterioramento meno grave
Prognosi migliore della schizofrenia
CLINICA: DIAGNOSI DIFFERENZIALE
DISTURBO PSICOTICO BREVE
Sintomi identici a quelli della schizofrenia
Insorgenza improvvisa del quadro
psicotico, con confusione mentale ed
agitazione psicomotoria
Durata: almeno 1 giorno ma meno di 1
mese
Secondario a stress psicosociali
chiaramente identificabili
Prognosi favorevole
CLINICA: DIAGNOSI DIFFERENZIALE
DISTURBO SCHIZOAFFETTIVO
Alla sintomatologia schizofrenica si sovrappone
un disturbo dell’umore
Deliri ed allucinazioni presenti da almeno 2
settimane in assenza di preminenti sintomi
riferibili al disturbo dell’umore, nel corso di una
fase della malattia
Sintomi depressivi intensi
Rilevante diminuzione di interesse o piacere
verso le cose e l’ambiente
Prognosi migliore della schizofrenia ma peggiore di
quella dei disturbi dell’umore
CLINICA: DIAGNOSI DIFFERENZIALE
DISTURBO DELIRANTE
Deliri non bizzarri ma strutturati e collegati
alla vita reale
Durata: almeno 1 mese
Assenza di allucinazioni, comportamenti
disorganizzati o altri sintomi psicotici
Personalità e funzionamento globale non
compromessi
Esordio tardivo
CLINICA: DIAGNOSI DIFFERENZIALE
DISTURBI DELL’UMORE
Disturbo bipolare con sintomi psicotici
Depressione maggiore con sintomi psicotici
DISTURBI PSICOTICI INDOTTI DA SOSTANZE,
PATOLOGIE NEUROLOGICHE, CONDIZIONI
MEDICHE GENERALI
Allucinazioni visive
Memoria, orientamento e capacità cognitive
compromesse
Segni di danno del SNC
Conseguenti ad uso di sostanze, infezioni del
SNC, disturbi vascolari, crisi parziali complesse,
malattie degenerative
CLINICA: DIAGNOSI DIFFERENZIALE
DISTURBO PSICOTICO NON ALTRIMENTI
SPECIFICATO
Quadri psicotici di incerta diagnosi e collocazione
Quadri clinici non ben definiti
PSICOSI POST-PARTUM
Entro 4 settimane dal parto
Rischio di suicidio o infanticidio
Deliri
Allucinazioni, confusione mentale, sospettosità,
agitazione motoria
Prognosi favorevole, rischi di ricadute a 1-2 anni o
in seguito ad altra gravidanza
CLINICA: DECORSO
DECORSO
Completa remissione dei sintomi (25%)
buona ripresa del funzionamento psicosociale, ma
sempre inferiore a quello premorboso
Risoluzione con difetto (48%)
permanenza di sintomi attenuati con conseguente
condizionamento della vita del paziente
Deterioramento progressivo (27%)
sintomi costantemente presenti
Per una gestione ottimale del decorso della malattia
è necessario
PREVENIRE LE RICADUTE
La psicosi genera una profonda sofferenza nelle
persone che ne sono afflitte e nei loro familiari
Tale sofferenza è spesso amplificata dal
rifiuto e dall’emarginazione che la società mette in
atto nei confronti di coloro che ne sono colpiti