PROTOCOLLO RACHITISMI
Casi clinici del Mercoledi
Mercoledi 10/02/2015
AIF
Nicola Improda
Tutor
Prof.ssa Salerno
Asia
Età: 19 mesi,
Richiesta valutazione endocrinologica per:
-
Deambulazione autonoma ritardata
-
Incurvamento delle tibie
Storia personale
Nata a termine a 42 settimane da TC per pregressa miomectomia
Fenomeni perinatali normoevoluti e iniziale buona crescita
Deflessione della curva di crescita dal 50° al 3° percentile.
Anamnesi familiare
Sorella minore in abs (2 settimane di età )
Sorella gemella della madre con diagnosi di osteogenesi imperfetta
Madre e nonna materna con storia di rachitismo in età infantile e fratture
ricorrenti
Asia
Esame obiettivo
Peso: 12.6 kg, Altezza: 78.5 cm
Slargamento del polso,
Rosario rachitico bilaterale
Incurvamento delle tibie e ginocchia valghe
Radiografie
Radiografie
Radiografie
Esami di laboratorio
Età
Corr Ca, mg/dl (8-10)
2.07
8,2
fosforo, mg/dl (4-5,7)
1,9
25 OHD, nmol/l (50-200)
51
ALP, U/L (150–380)
1320
PTH, pg/ml (9-65)
50
CREATININA, mg/dl (<1,1)
0,6
CALCIURIA mg/kg/24h
-
Ca:Creat urinari (<0.35)
-
FOSFATURIA mg/kg/24 h
PO:Cr urinari (1.2-19)
Riassorbimento tubulare dei fosfati % (70-100)
-
Possibile rachitismo
ipofosfatemico
Inizia terapia con:
- Calcitriolo
- Soluzione Joulie
Genetica
Analisi molecolare del gene PHEX
Mutazione missenso in eterozigosi del gene PHEX.
- Sorella minore, madre, zia e
nonna materna presentano
la stessa mutazione .
- Prescrizione di Calcitriolo
alla sorella minore!
Follow-up clinico/laboratoristico
ETÀ
2.07
2.27
2.89
3.49
Ca, mg/dl (8-10)
8,2
8,9
9
9,3
FOSFORO, mg/dl (45,7)
25 OHD, nmol/L (50200)
ALP, U/L (150–380)
1,9
2,1
2,4
2,7
51
51
61
75
1320
1123
341
369
PTH, pg/mL (9-65)
50
42
41
32
CREATININA, mg/dL
0,6
0,5
0,4
0,3
CA:CREAT URINARI,
(<0.35)
-
0.6
1.0
0.2
PO:CR URINARI (1.219)
RIASSORBIMENTO
TUBULARE DEI
FOSFATI % (70-100)
-
-
30.04
22
-
-
52
61
Follow-up radiologico
Età: 3.49 anni
Follow-up radiologico
Nefrocalcinosi!
PATOGENESI DELLE
MANIFESTAZIONI CLINICHE
Rachitismo = Condizioni patologiche caratterizzate da
mancata mineralizzazione della matrice organica (tessuto
osteoide) dell’osso in fase di accrescimento
La perdita di rigidità da
scarsa mineralizzazioe
conduce a DEFORMITA'
sotto l'effetto del peso e
della tensione.
L'accumulo di tessuto
osteoide non
mineralizzato produce un
INGROSAMENTO
EPIFISARIO
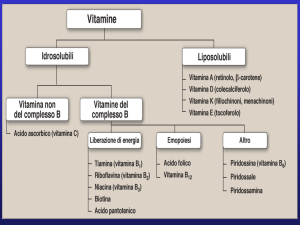
VITAMINA D
CONTENUTO DI VITAMINA D NEI LATTI FORMULATI:
400 - 560 UI/l nelle formule di partenza
400 - 600 UI/l nelle formule di proseguimento
440 - 840 UI/l nei latti di crescita.
METABOLISMO CALCIO-FOSFORO
CLASSIFICAZIONE DEI RACHITISMI
classica
RACHITISMO CARENZIALE
a. DEFICIT DI VITAMINA D
b. DEFICIT DI CALCIO
RACHITISMO NON CARENZIALE
a. FORME EREDITARIE
b. FORME ACQUISITE
CAUSE DI RACHITISMO CARENZIALE DA
DEFICIT DI VITAMINA D
•
RIDOTTA SINTESI CUTANEA
Uso di creme protettive
Iperpigmentazione cutanea
Stagione, latitudine, ora del giorno
Trapianto di cute per ustioni
•
RIDOTTA BIODISPONIBILITA’
Malassorbimento : FC, celiachia, Whipple, Crohn, anastomosi chirurgiche, medicamenti
Obesità: sequestro di vitamina D nel grasso
•
AUMENTATO CATABOLISMO
Anticonvulsivanti, corticosteroidi, HAART, farmaci antirigetto
•
GRAVIDANZA E ALLATTAMENTO
Scarso contenuto di vitamina D nel latte di donna
Scarso intake di vit D durante la gravidanza (soprattutto 3° trimestre)
•
•
PREMATURITÀ
RIDOTTA SINTESI DI 25-IDROSSIVITAMINA D
Insufficienza epatica
•
AUMENTATA PERDITA URINARIA DI 25-IDROSSIVITAMINA D
Sindrome nefrosica: perdita di vit D con la sua proteina legante
•
RIDOTTA SINTESI DI 1,25-DIIDROSSIVITAMINA D
Malattia cronica del rene
Iperfosfatemia
Deficit di 1-alfaidrossilasi
RACHITISMO NON CARENZIALE
a. FORME EREDITARIE
RACHITISMO VIT D DIPENDENTE
Rachitismo vitamina D dipendente tipo 1 (da pseudodeficit di
vitaminaD )
mutazione del gene (cyp27B1) dell’1-aidrossilasi renale
Rachitismo vitamina D dipendente tipo 2 (rachitismo vitamina D
resistente)
mutazione del recettore della vitamina D
Rachitismo vitamina D dipendente tipo 3
iperproduzione di proteine leganti l’elemento responsivo
dell’ormone
Rachitismo Ipofosfatemico
Rachitismo ipofosfatemico X-linked
mutazione inattivante di PHEX, con elevati livelli di FGF23
Rachitismo ipofosfatemico autosomico dominante
mutazione gain of function del gene codificante FGF23
Rachitismo ipofosfatemico autosomico recessivo
mutazione di DMP1
mutazione di NPP1
b. FORME ACQUISITE
Rachitismo indotto da tumore
secrezione tumorale di FGF23
e altre fosfatonine
Iperparatiroidismo primitivo
PTH
25-idrossivit.
1-25
diidrossivit. D
Malattie granulomatose, sarcoidosi,
TBC, linfomi ecc..
conversione macrofagica di 25-idrossivit.
in 1-25 diidrossivit. D
Ipertiroidismo
metabolismo della 25-idrossivit. D
CLASSIFICAZIONE DEI RACHITISMI
nuova classificazione semplificata
ALTERATO PATHWAY DELLA VIT D
Carenza nutrizionale di Vit D
Carenza calcio (paesi in via di sviluppo)
Deficit di Vit D acquisito (insufficienza
epatica/renale, malassorbimento,
anticonvulsivanti, iperparatiroidismo)
Difetto ereditario di azione della Vit D (Vit D
dipendente o vit D resistente)
RACHITISMO
IPOFOSFATEMICO
Ereditario con
aumentato FGF 23
(XL, AD, AR)
Ereditario,
senza aumento dell’FGF23
Altre cause di ipofosfatemia
CLINICA DEL RACHITISMO
MANIFESTAZIONI
SCHELETRICHE
• Cranio :
• Torace:
Craniotabe
Rosario rachitico
Aumento delle bozze frontali
Solco di Harrison
Appiattimento occipite
Gibbo rachitico
Ritardo della saldatura delle
fontanelle
• Arti inferiori::
Ginocchia valghe o vare
Aumento di spessore delle suture
MANIFESTAZIONI
EXTRA-SCHELETRICHE
Ritardata eruzione dentaria
Incurvamento delle tibie e dei
femori
Carie
Rare fratture spontanee (indolore)
• Arti superiori:
Ritardo deambulazione
Braccialetti rachitici
Doppio malleolo
Laringospasmo
Wheezing
Ipotonia
Debolezza muscolare
Riflessi vivaci
Periodi di apnea
Cardiomiopatia
Convulsioni Soprattutto in infanzia e adolescenza, anche
prima delle alterazioni radiologiche
Tetania
Anemia ipocromica
Sindrome di von Jaksch-Luzet
Alopecia
REPERTI RADIOGRAFICI
Osteopenia
Deformazioni ossee
Fratture da stress
Slargamento delle metafisi
Metafisi a coppa
Pattern trabecolare grossolano
delle metafisi
Perdita delle zone provvisorie di
calcificazione
Perdita di demarcazione tra
metafisi e margine di
accrescimento
Assottigliamento della corticale
delle ossa lunghe
PROTOCOLLO DIAGNOSTICO
ANAMNESI: gravidica, perinatale, nutrizionale, fisiologica, socioculturale,
patologica prossima e remota.
ALTO INDICE DI SOSPETTO IN:
- genitori consanguinei o con problemi ossei/dentari
- bambini di colore che vivono ad alte latitudini nei mesi invernali e primaverili
- bambini in terapia con anticonvulsivanti ed glucocorticoidi a lungo termine
- malattie croniche con malassorbimento
- prematuri
- allattamento esclusivo al seno, figli di madri con deficit di vitamina D
SEGNI E SINTOMI:
- classici: scheletrici ed extrascheletrici
- subdoli: dolore osseo agli arti inferiori, ritardo della deambulazione, cadute
frequenti, ritardo di crescita, irritabilità insolita, letargia, predisposizione ad
infezioni durante l’infanzia, convulsioni in epoca neonatale, alopecia e
cardiomiopatia (Vit D dipendente)
PROTOCOLLO DIAGNOSTICO
ESAMI DI LABORATORIO SU SANGUE:
ALP
esame di screening
Calcemia, fosforemia, PTH, EAB, Albumina, calcio corretto
glicemia, emocromo, ferritina, PCR, screening celiachia
AST, ALT, GGT, Bilirubina, Creatinina
25 Vit D / 1,25 Vit D
N.B. Assicurarsi che la metodica utilizzata misuri sia la vitamina D2 che D3
ESAMI DI LABORATORIO SU URINE:
Calciuria, Fosfaturia, Creatininuria, calciuria/creatininuria,
fosfaturia/creatininuria, Riassorbimento tubulare dei fosfati
Sodio, Potassio, glicosuria, aminoaciduria
screening tubulopatie
SOSPETTO MALASSORBIMENTO: Test del sudore, steatocrito
ESAMI STRUMENTALI (conferma diagnostica):
Radiografia di segmenti ossei interessati (rx polso come esame di screening)
UN PO’ DI FORMULE UTILI
Markers diagnostici
3 FASI
ALTERATO PATHWAY
DELLA VIT D
1.
IPOCALCEMICA NORMOFOSFATEMICA
Carenza nutrizionale
di Vit D
2.
NORMOCALCEMICA IPOFOSFATEMICA ( PTH)
3.
IPOCALCEMICA IPOFOSFATEMICA
M. Misra et al Pediatrics 2008;122; 398-417
Markers diagnostici
ALTERATO PATHWAY
DELLA VIT D
- Difetto dell’assorbimento e del
metabolismo della Vit D (insuff
epatica/renale, anticonvulsivanti,
iperparatiroidismo)
Calcio
Fosforo
ALP
PTH
25-OH-Vit.D
1,25(OH)2D
Causa epatica
No↓
No↓
↑
↑
↓
↓
Causa renale
No↓
No↑
↑
↑↑
N
↓
Markers diagnostici
ALTERATO PATHWAY
DELLA VIT D
Difetto ereditario di
azione della Vit D
(Vit D dipendente o
Vit D resistente)
Markers diagnostici
Non FGF23 mediated forms
RACHITISMO
IPOFOSFATEMICO
Ereditario con
aumentato FGF 23
(XL, AD, AR)
Ereditario,
senza aumento
dell’FGF23
Altre cause di
ipofosfatemia
Calcio
Rachitismo
ipofosfatemico
N
Fosforo
↓
ALP
PTH
↑
N
25-OH-Vit.D
N
1,25(OH)2D
↓
Cause rachitismo ipofosfatemico
DIAGNOSI DIFFERENZIALE DEI RACHITISMI IN BASE AI REPERTI
BIOCHIMICI
F
R
FLOW CHART DIAGNOSTICA
+
TERAPIA DEI RACHITISMI
TIPO
TERAPIA
Nutrizionale / Malassorbimento
Vitamina D 2/3(os o im) ± Calcio
Vitamina D dipendente tipo 1
Calcitriolo
Vitamina D resistente
Dosi massive di calcitriolo + Calcio
Ipofosfatemico ereditario
Fosfati orali + calcitriolo/alfacalcidolo
Ipofosfatemico associato a tumori (TIO)
Asportazione del tumore (LNS, McCune
Albright)
Insuff renale
Vitamina D e Chelanti dei fosfati
Restrizione alimentare del fosforo
Malattie epato-biliari / anticonvulsivanti
Calcifediolo / Calcitriolo
Nield et Al, Am Fam Physician, 2006;74: 619-26,629-30
INTEGRATORI DI VIT D DISPONIBILI IN
COMMERCIO
PRINCIPIO ATTIVO
NOME COMMERCIALE - FORMULAZIONE
Vit. D2 (ergocalciferolo)
Vit. D3 (colecalciferolo)
DIBASE
25 idrossicolecalciferolo
(calcifediolo)
DIDROGYL
1 alfa-idrossicolecalciferolo
(alfacalcidolo)
DEDIOL
os (gtt, flaconi)/IM
1 gtt = 250 UI
os (gtt)
1 gtt = 5 µg
os (cpr/gtt)
1 ml = 2 µg
FORMULA
CONVERSIONE:
1 mcg = 40 UI
1 mg = 40.000 UI
1,25 didrossicolecalciferolo
(calcitriolo)
ROCALTROL os (cps)
Vit D + calcio
CACIT VITAMINA D3 (880 UI + 1g) os (bust)
CALCIUM D3 SANDOZ (880 UI + 1 g) os (cpr)
NATECAL D3
(400 UI + 600 mg) os (cpr)
0.25 e 0.50 µg
TERAPIA DEL RACHITISMO CARENZIALE
Per 3 mesi
Valutaz stato
25-VIT D
(opzione)
Mantenimento/stop
CASI SPECIALI
Baroncelli 2010 (monografia)
TERAPIA MEDICA DEL RACHITISMO IPOFOSFATEMICO
Soluz di Joulie (vedi Maglietta):
Fosfato bibasico Na 136 g + ac.
Fosforico 58,8 g
1 ml = 30 mg P + 17,5-20 mg Na
In alternativa Calcitriolo
0,03-0,06 ug/kg/die
In 2 dosi giornaliere
Futuro:
Anticorpo monoclonale
anti-FGF-23
OUTCOME TERAPEUTICO DEL RACHITISMO
IPOFOSFATEMICO
Diarrea effetto collaterale più
comune dei fosfati
Ridurre dose!
OUTCOME TERAPEUTICO DEL
RACHITISMO CARENZIALE
OUTCOME TERAPEUTICO DEL
RACHITISMO IPOFOSFATEMICO
TERAPIE NON MEDICHE
TERAPIA CHIRURGICA IN CASO DI:
Mancato miglioramento delle
deformità con terapia medica
Deformita’ severe
Deformità sintomatiche cranio
APPROPRIATO FOLLOW-UP ODONTOIATRICO
FISIOTERAPIA