Farmaci antiepilettici
Epilessie
Epilessie
• Manifestazioni accessuali ricorrenti, clinicamente polimorfe, dovute ad una
scarica simultanea ed eccessiva di neuroni cerebrali.
In base all’eziopatogenesi si distinguono:
- epilessie idiopatiche
- epilessie secondarie o sintomatiche
Classificazione
• Crisi parziali
- semplici
- complesse
- secondariamente generalizzate
• Crisi generalizzate
- convulsive, tonico-cloniche o del tipo Grande Male
- assenze semplici o del tipo Piccolo Male
- miocloniche
Registrazioni elettroencefalografiche nell’epilessia
Farmaci antiepilettici
Antiepilettici tradizionali
Nuovi antiepilettici
•
•
•
•
•
•
•
•
•
•
•
•
•
•
•
Fenobarbital
Fenitoina
Carbamazepina
Acido valproico
Etosuccimide
Benzodiazepine
Vigabatrin
Gabapentina
Lamotrigina
Felbamato
Oxcarbazepina
Tiagabina
Topiramato
Levetiracetam
Zonisamide
Farmaci antiepilettici
Meccanismo generale d’azione
• riducono la diffusione dell’eccitamento da un focus epilettogeno che scarica in
modo anormale ai tessuti cerebrali adiacenti
Dal punto di vista neurochimico:
• stabilizzano le membrane neuronali, bloccando i canali del sodio e del calcio
• possono potenziare la neurotrasmissione inibitoria mediata dal GABA
• possono ridurre la neurotramissione eccitatoria mediata dagli aminoacidi
eccitatori
Antiepilettici e canali del sodio
Antiepilettici e canali del calcio
Antiepilettici e trasmissione GABAergica
Antiepilettici e trasmissione GABAergica
Antiepilettici e trasmissione glutammatergica
Meccanismo d’azione dei farmaci antiepilettici
Meccanismo d’azione
Farmaci
Blocco dei canali del Na+ voltaggio
dipendenti
Vecchi AEDs: Carbamazepina, Fenitoina
Nuovi AEDs: Felbamato, Lamotrigina,
Oxcarbazepina, Topiramato, Zonisamide
Blocco dei canali del Ca++ voltaggio
dipendenti
Vecchi AEDs: Acido valproico, Carbamazepina,
Etosuccimide
Nuovi AEDs: Gabapentin, Lamotrigina,
Oxcarbazepina, Pregabalin, Topiramato,
Zonisamide
Potenziamento dei sistemi inibitori
GABA-mediati
Vecchi AEDs: Acido valproico, Benzodiazepine,
Primidone, Fenobarbitale
Nuovi AEDs: Gabapentin, Pregabalin, Tiagabina,
Topiramato, Vigabatrin
Antagonismo dei recettori di aminoacidi
eccitatori
Nuovi AEDs: Felbamato, Topiramato
Antiepilettici tradizionali
FENOBARBITAL
Meccanismo d’azione
• aumenta l’attività inibitoria del GABA legandosi ad un sito recettoriale
collegato al complesso del GABA-A e determinando un aumento del tempo
di apertura dei canali del cloro
Farmacocinetica
• assorbimento lento ma completo, poco legato alle proteine plasmatiche (4060%)
• metabolizzato per via ossidativa; lunga emivita (60-180 ore)
• potente ed aspecifico induttore degli enzimi microsomiali epatici implicati nel
metabolismo di numerosi farmaci
Sistema gabaergico: recettore GABA-A
FENOBARBITAL
Effetti indesiderati
• sedazione, nistagmo, atassia, disartria, irritabilità ed iperattività nei bambini,
agitazione e confusione nell’anziano
• anemia megaloblastica, osteomalacia
Uso clinico
• crisi parziali e crisi generalizzate tonico-cloniche
• efficace nella profilassi e terapia delle convulsioni febbrili nei bambini
• livelli ematici terapeutici: 15-40 g/ml
FENITOINA
Meccanismo d’azione
• blocca i canali del sodio voltaggio-dipendenti (prolunga l’inattivazione dei canali
del sodio, limitando la scarica neuronale ripetitiva o ad alta frequenza),
stabilizzando la membrana neuronale
Farmacocinetica
• assorbimento lento, elevato grado di legame alle proteine plasmatiche
• metabolizzata mediante para-idrossilazione; questa via metabolica è saturabile
ed il farmaco ha una cinetica dose-dipendente; emivita plasmatica di circa 2030 ore
• induce gli enzimi microsomiali responsabili del metabolismo di numerosi
farmaci
Fenitoina: cinetica di saturazione
FENITOINA
Effetti indesiderati
• nistagmo, disartria, atassia, diplopia, vertigini
• disturbi gastrointestinali, acne, iperplasia gengivale, irsutismo,
osteomalacia, anemia megaloblastica, neuropatia periferica
• eritemi cutanei (sindrome di Stevens-Johnson), agranulocitosi
Uso clinico
• crisi parziali e crisi generalizzate tonico-cloniche
• livelli ematici terapeutici: 10-20 g/ml
Un caso di acne precipitata da trattamento con fenitoina
Ipertrofia Gengivale da Fenitoina
CARBAMAZEPINA
Meccanismo d’azione
• blocca i canali del sodio voltaggio-dipendenti, riducendo la scarica neuronale
ad alta frequenza e stabilizzando la membrana neuronale
Farmacocinetica
• assorbimento lento, non sempre completo
• poco legato alle proteine plasmatiche (75%)
• metabolizzato a 10,11-epossido, attivo
• emivita tra 15 e 20 ore
• induce gli enzimi microsomiali coinvolti nel metabolismo di numerosi farmaci,
incluso il proprio (autoinduzione)
CARBAMAZEPINA
Effetti indesiderati
• Neurologici: diplopia, vertigine, atassia, disartria
• Gastrointestinali ed epatici: nausea, vomito, diarrea, aumento degli enzimi
epatici
• Metabolici: ritenzione idrica con iponatremia
• Ematologici: discrasie ematiche (leucopenia, trombocitopenia, anemia
aplastica)
• Cutanei: rash cutanei, raramente sindrome di Lyell (necrosite epidermica
tossica) e sindrome di Stevens-Johnson (mucosite tossica)
• Potenzialmente teratogeno
Sindrome di Lyell o necrolisi epidermica tossica
Sindrome di Stevens-Johnson da antiepilettici
CARBAMAZEPINA
Uso clinico
• crisi parziali (soprattutto quelle complesse) e crisi generalizzate tonicocloniche
• efficace anche nella nevralgia del trigemino e nei disturbi bipolari, come
alternativa al litio
• livelli ematici terapeutici: 4-12 g/ml
ACIDO VALPROICO
Meccanismo d’azione
• riduce le correnti del calcio a bassa soglia (correnti T) nei neuroni talamici
• blocca i canali del sodio voltaggio-dipendenti, riducendo la scarica neuronale
ad alta frequenza e stabilizzando la membrana neuronale
• inibisce la GABA-transaminasi e la semialdeide succinico-deidrogenasi,
innalzando i livelli di GABA
Farmacocinetica
• assorbimento rapido, esteso metabolismo, emivita breve (10 ore), è un
debole inibitore enzimatico
ACIDO VALPROICO
Effetti indesiderati
• Neurologici: tremore, sedazione, atassia
• Gastrointestinali ed epatici: nausea, vomito, diarrea, aumento delle
transaminasi, epatotossicità
• Metabolici: aumento ponderale
• Ematologici: discrasie ematiche (leucopenia, trombocitopenia)
• Altri: iperammoniemia, alopecia
• Potenzialmente teratogeno
ACIDO VALPROICO
Uso clinico
• assenze semplici tipo Piccolo Male
• in associazione o in alternativa agli altri antiepilettici nelle crisi parziali e nelle
crisi convulsive generalizzate
• nei disturbi bipolari, come alternativa al litio
• livelli ematici terapeutici: 50-100 g/ml
ETOSUCCIMIDE
Meccanismo d’azione
• riduce le correnti del calcio a bassa soglia (correnti T) nei neuroni talamici
Effetti indesiderati
• disturbi gastrointestinali e sul SNC
Uso clinico
• assenze semplici tipo Piccolo Male
• dosaggio: 500-1500 mg/die
• livelli ematici terapeutici: 40-80 g/ml
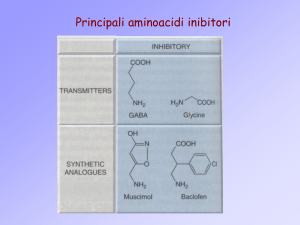
BENZODIAZEPINE
Meccanismo d’azione
• potenziano la trasmissione GABAergica
Uso clinico
• Clonazepam: assenze e crisi miocloniche
• Diazepam: stato di male epilettico
• Lorazepam: stato di male epilettico
Sistema gabaergico: recettore GABA-A
Nuovi antiepilettici
VIGABATRIN
Meccanismo d’azione
• inibizione della GABA-transaminasi
Effetti indesiderati
• Disturbi del campo visivo spesso irreversibili nel 30-40% dei pazienti
FELBAMATO
Meccanismo d’azione
• blocco dei recettori NMDA del glutamato
Effetti indesiderati
• Significativo rischio di reazioni idiosincrasiche: anemia aplastica
ed epatossocità
Uso clinico
• Efficace nella sindrome di Lennox-Gastaut
LAMOTRIGINA
Meccanismo d’azione
• blocco dei canali del sodio voltaggio-dipendenti con diminuito rilascio di
aminoacidi eccitatori
• inibizione dei canali del calcio ad alto voltaggio
Effetti indesiderati
• vertigini, tremore, sonnolenza, cefalea, diplopia, nausea, rash cutanei
Uso clinico
• crisi parziali o secondariamente generalizzate in associazione ad antiepilettici
tradizionali
• possibile efficacia nella fase depressione del disturbo bipolare
Rash cutanei da lamotrigina
• Si verificano nel 10% circa
dei pazienti, solitamente
nelle prime 8 settimane
• L’incidenza é maggiore se la
LTG é associata a VPA e se
l’incremento della posologia
é rapido
OXCARBAZEPINA
Meccanismo d’azione
• blocca i canali del sodio voltaggio-dipendenti, riducendo la scarica
neuronale ad alta frequenza e stabilizzando la membrana neuronale
• a differenza della carbamazepina non è un induttore enzimatico
Effetti indesiderati
• vertigine, sedazione, diplopia, disturbi gastrointestinali, iponatremia, rash
cutanei
Uso clinico
• crisi parziali o secondariamente generalizzate in associazione ad
antiepilettici tradizionali
• possibile efficacia nel disturbo bipolare
GABAPENTINA
Meccanismo d’azione
• aumento della sintesi e del rilascio di GABA
• legame con la subunità 2- del canale del calcio di tipo L
Effetti indesiderati
• sonnolenza, vertigini, tremore, astenia
Uso clinico
• crisi parziali o secondariamente generalizzate in associazione ad
antiepilettici tradizionali
• utilizzato nel trattamento del dolore neuropatico
• potenziale efficacia nel disturbo bipolare
TOPIRAMATO
Meccanismo d’azione
• blocco dei canali del sodio voltaggio-dipendenti con diminuito rilascio di
aminoacidi eccitatori
• blocco dei recettori AMPA del glutamato
• potenziamento della trasmissione GABAergica
Effetti indesiderati
• anoressia, perdita di peso, difficoltà di concentrazione e di memoria,
nervosismo, depressione
Uso clinico
• crisi parziali o secondariamente generalizzate in associazione ad
antiepilettici tradizionali
• potenziale efficacia nel disturbo bipolare
LEVETIRACETAM
Meccanismo d’azione
• Legame con alcuni canali del calcio
Effetti indesiderati
• sonnolenza, astenia, vertigini, cefalea
Uso clinico
• crisi parziali o secondariamente generalizzate in associazione ad
antiepilettici tradizionali
Criteri generali di terapia antiepilettica (1)
INIZIO DELLA TERAPIA
•
La terapia deve iniziare subito dopo la prima crisi riconosciuta come epilettica
SCELTA DEL FARMACO
•
Crisi parziali e generalizzate tonico-cloniche
- carbamazepina, fenitoina, acido valproico o fenobarbital
- nelle forme resistenti si possono associare i nuovi antiepilettici
•
Assenze semplici
- acido valproico, etosuccimide
•
Trattamento di forme particolari
- Assenze atipiche, miocloniche ed atoniche: acido valproico o clonazepam
- Spasmi infantili o Sindrome di West: ACTH
- Sindrome di Lennox-Gastaut: felbamato
- Stato di male: diazepam o lorazepam e.v.
fenitoina o fenobarbital e.v.
anestesia generale con barbiturici ad azione rapida
- Convulsioni febbrili: fenobarbital o acido valproico
Criteri generali di terapia antiepilettica (2)
MONOTERAPIA O POLITERAPIA
•
Il trattamento si inizia con un solo farmaco; in caso di mancata risposta si prova un
altro farmaco; in caso di ulteriore insuccesso si ricorre alla politerapia
TERAPIA IN GRAVIDANZA
•
La terapia deve essere continuata durante la gravidanza, ma deve essere considerata
la potenziale teratogenicità dei farmaci antiepilettici, in particolare fenitoina (sindrome
fetale da idantoina), acido valproico (spina bifida) e carbamazepina
SOSPENSIONE DELLA TERAPIA
•
Se il paziente non ha presentato crisi per parecchi anni (almeno 2-5 anni) si può
gradualmente (2-3 mesi) sospendere il trattamento
PROFILASSI FARMACOLOGICA
•
Prevenzione dell’epilessia post-traumatica con basse dosi di fenobarbital o fenitoina
Antiepilettici in gravidanza
• Nei nati da madri affette da epilessia e trattate con farmaci antiepilettici in
corso di gravidanza il rischio di malformazioni congenite è 2-3 volte maggiore
rispetto ai nati da madri con epilessia non trattate ed ai nati da madri senza
epilessia
• L'incidenza di malformazioni (maggiori o minori) è associata:
- al numero di farmaci utilizzati (politerapia)
- alla dose del farmaco (documentato con l’acido valproico)
- al periodo gestazionale in cui il farmaco viene utilizzato
• L’acido valproico è il farmaco con il più elevato potenziale teratogeno,
seguito da fenobarbitale, fenitoina e carbamazepina; più limitato il rischio con
i nuovi antiepilettici
(Battino e Tomson, 2007)
Malformazioni fetali da antiepilettici
Spina bifida
Labiopalatoschisi
Antiepilettici in gravidanza
Meccanismi di teratogenesi degli antiepilettici:
• Deficit di folati
Nelle madri trattate con fenitoina, carbamazepina e barbiturici si osserva
una riduzione del livello di acido folico che può raggiungere il 90%.
L’acido valproico interferisce negativamente sul metabolismo dei folati
La lamotrigina inibisce la diidrofolato reduttasi con conseguente riduzione
dei livelli di folato
• Formazione di metaboliti embriotossici
Antiepilettici in gravidanza
Nel caso di una donna con epilessia che desideri affrontare una gravidanza, è
opportuno:
• garantire il controllo dell'attività convulsiva con un solo farmaco (monoterapia)
al dosaggio (efficace) minore possibile evitando, se possibile, l’ acido
valproico
• somministrare acido folico nei tre mesi precedenti il concepimento e durante il
primo trimestre di gravidanza
• effettuare un monitoraggio delle concentrazioni plasmatiche di antiepilettico
• effettuare controlli ecografici e un dosaggio dell'alfa-fetoproteina serica a 1518 settimane di gravidanza
• somministrare vitamina K per os nell’ ultimo mese di gravidanza
(Battino e Tomson, 2007)
Criteri generali di terapia antiepilettica (3)
UTILITA’ E LIMITI DEL MONITORAGGIO PLASMATICO
•
La misurazione dei livelli ematici di equilibrio dei farmaci antiepilettici può essere utile
per individualizzare lo schema di dosaggio:
- all’inizio del trattamento, quando si sia raggiunto lo “steady-state”
- in caso di inefficacia della terapia
- in caso di effetti indesiderati
- in caso di politerapia
- in tutte quelle condizioni che possono modificare l’eliminazione dei farmaci
antiepilettici (associazioni con altri farmaci, malattie epatiche e renali, ecc.)
•
La misurazione è inutile:
- in caso di efficacia della terapia
- nei giorni immediatamente successivi all’inizio del trattamento




![Allegato 2 [file]](http://s1.studylibit.com/store/data/006526328_1-6722d1b7671939b0f2fe27dee762b2fc-300x300.png)