DefInizione ed obiettivi
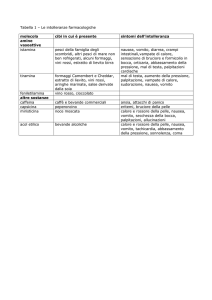
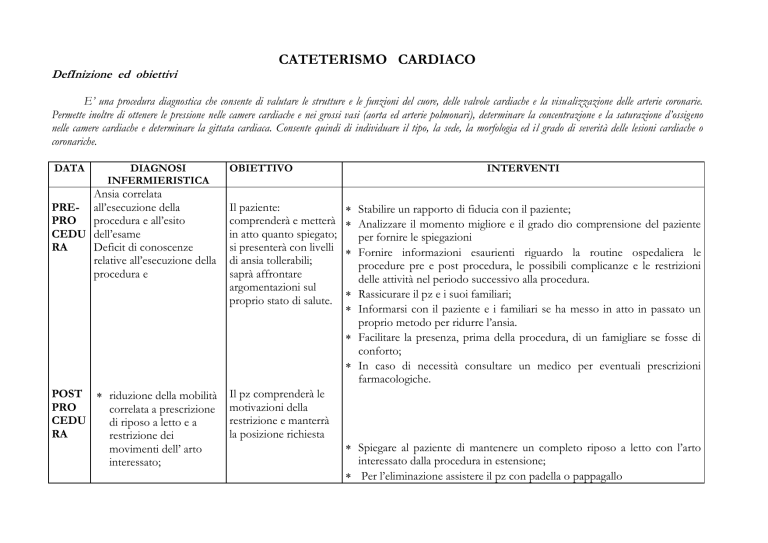
CATETERISMO CARDIACO
E’ una procedura diagnostica che consente di valutare le strutture e le funzioni del cuore, delle valvole cardiache e la visualizzazione delle arterie coronarie.
Permette inoltre di ottenere le pressione nelle camere cardiache e nei grossi vasi (aorta ed arterie polmonari), determinare la concentrazione e la saturazione d’ossigeno
nelle camere cardiache e determinare la gittata cardiaca. Consente quindi di individuare il tipo, la sede, la morfologia ed il grado di severità delle lesioni cardiache o
coronariche.
DATA
PREPRO
CEDU
RA
DIAGNOSI
INFERMIERISTICA
Ansia correlata
all’esecuzione della
procedura e all’esito
dell’esame
Deficit di conoscenze
relative all’esecuzione della
procedura e
POST riduzione della mobilità
PRO
correlata a prescrizione
CEDU
di riposo a letto e a
RA
restrizione dei
movimenti dell’ arto
interessato;
OBIETTIVO
Il paziente:
comprenderà e metterà
in atto quanto spiegato;
si presenterà con livelli
di ansia tollerabili;
saprà affrontare
argomentazioni sul
proprio stato di salute.
Il pz comprenderà le
motivazioni della
restrizione e manterrà
la posizione richiesta
INTERVENTI
Stabilire un rapporto di fiducia con il paziente;
Analizzare il momento migliore e il grado dio comprensione del paziente
per fornire le spiegazioni
Fornire informazioni esaurienti riguardo la routine ospedaliera le
procedure pre e post procedura, le possibili complicanze e le restrizioni
delle attività nel periodo successivo alla procedura.
Rassicurare il pz e i suoi familiari;
Informarsi con il paziente e i familiari se ha messo in atto in passato un
proprio metodo per ridurre l’ansia.
Facilitare la presenza, prima della procedura, di un famigliare se fosse di
conforto;
In caso di necessità consultare un medico per eventuali prescrizioni
farmacologiche.
Spiegare al paziente di mantenere un completo riposo a letto con l’arto
interessato dalla procedura in estensione;
Per l’eliminazione assistere il pz con padella o pappagallo
* Rischio di squilibrio
idrico correlato a:
- ritenzione urinaria da
globo vescicole;
- diaforesi
- uso di alte dosi di diuretici;
- emesi importante da mdc.
* Rischio di nausea e/o
vomito correlato ad uso del
mezzo di contrasto o crisi
vasovagale
Rischio di crisi vaso
vagale secondaria a:
1. uso del mezzo di
Aiutare il pz a mangiare imboccandolo se necessario
vietare qualunque movimento che possa generare un aumento della
pressione nel sito di inserzione del catetere;
Si spiegherà al paziente di non sollevare la testa dal cuscino per non la
pressione intraaddominale;
Avrà un bilancio idrico
Favorire la presenza di un familiare se gradita.
non superiore a più di
un litro
Il pz. Non presenterà
nausea;
Il pz non presenterà
vomito.
Il pz non presenterà
una riduzione della
pressione arteriosa
Mantenere l’infusione di liquidi a velocità costante conteggiandoli
nelle entrate;
Controllare e conteggiare la diuresi;
Monitorare il bilancio idrico secondo protocollo;
Valutare l’insorgenza di globo vescicale dopo 3-4 ore dalla procedura;
Adottare accorgimenti che favoriscano lo svuotamento della vescica;
Ricorrere a cateterismo vescicale se necessario;
Valutare l’aumento dei lq di infusione in caso di emesi abbondante o
diaforesi eccessiva;
Mantenere il pz digiuno per un’ora dopo la procedura;
Il pz verrà invitato a bere a piccoli sorsi ed infine a mangiare;
In caso di vomito sollevare la testata del letto per un massimo di 30°,
ruotare la testa su di un lato per facilitare il vomito, prolungare il
digiuno fino a scomparsa dei sintomi:
Esercitare una pressione sul punto di inserzione del catetere arterioso
onde evitare la frantumazione del coagulo;
Invitare il pz a respirare lentamente e a rilassarsi, somministrare
eventuale antiemetitico se prescritto;
2.
3.
4.
5.
contrasto e/o vaso- superiore al 10-15%.
dilatatori,
Il pz non riferirà
sudorazione algida,
rimozione degli
bradicardia, dolore
introduttori;
toracico, nausea e
ritenzione urinaria lipotimia .
acuta;
sanguinamento
este-rno o sottocutaneo;
Ipoglicemia.
* Rischi di oligoanuria
correlato ad I.R.A. da
effetto tossico del mezzo di
contrasto.
Rischio di sanguinamento correlato alla
riapertura dell’accesso
vascolare dovuto a cause
Il pz assumerà ed
eliminerà liquidi in
maniera bilanciata;
Il pz. Manterrà
parametri vitali stabili
ed emodinamici nella
norma.
Il pz. Metterà in pratica
tutti gli accorgimenti
che lo tutelano da
possibili complicanze;
Monitorare la PA come da protocollo;
Ristabilire il bilancio idrico con la somministrazioni di lq ev fino al
ripristino dei valori normali;
Se il pz ha una storia di insufficienza congestizia , consultare il medico
prima di insistere con la fluido terapia;
Sospendere l’eventuale uso di vaso-dilatatori( nitrati transdermici ed in
vena);
Sollevare la pediera del letto;
Se l’ipotensione è accompagnata da altri segni(bradicardia, dolore
toracico…) consultare il medico;
Se persistono pallore, nausea, bradicardia(polso inferiore ai 50
battiti/m) preparare per la somministrazione di atropina ev.
Nei pz diabetici eseguire controlli programmati dei destrostick; in caso
di ipoglicemia infondere sol glucosate e.v. o zuccheri ad assorbimento
rapido per os;
In caso di dolore documentare ed informare il medico su: descrizione
del dolore toracico, durata e fattori che ne influiscono;
Eseguire E.C.G. a 12 derivazioni ;
Individuare nel pre-procedura i pz con storia di insufficienza renale;
Eseguire un prelievo di controllo per i valori di creatinina e/o
elettroliti;
Eventualmente spm provvedere alla somministrazione continua di SF
0,9% alla velocità di 100 ml/h continuare nel post-procedura fino al
successivo controllo ematico;
Somministrare integratori elettrolitici per bocca o endovena spm;
accidentali( movimenti
bruschi, vomito, tosse
violenta…) o a trattamento anticoagulante.
Rischio di alterazione
dell’integrità circolatoria
nella zona di
introduzione del catetere
correlato al rischio di
complicanze procedurali:
Aneurisma o pseudo.aneurisma
Collaborerà ad individuare segni e sintomi di
sanguinamento, .
IL pz contribuirà a
rilevare eventuali manifestazioni di complicazioni tromboemboliche.
Il pz manterrà la cute
integra e rosea.
Monitorare il sito di inserzione del catetere ogni ora nelle prime 4 ore,
poi ogni 4 ore;
Valutare che non compaiano lividi che tendono ad estendersi,
epistassi o sanguinamenti anomali;
Evitare traumi che possano provocare eventuali sanguinamenti;
Se la medicazione è sporca, circoscrivere la zona per valutare la
velocità e l’entità della soffusione emorragica;
In caso di sanguinamento nel punto di inserzione, eseguire
compressione sull’arteria con entrambe le mani a piatto a monte del
foro, oppure con una mano a monte e l’altra sul foro cutaneo;
In caso di terapia anticoagulante valutare l’insorgenza di emorragie
spontanee;
Se si rilevano sanguinamenti sospendere eventuale terapia e.v. con
anticoagulanti e avvisare il medico
Consigliare al pz di comprimere con la mano il sito per starnutire,
ridere o cambiare posizione;
Mantenere una compressione meccanica del sito per almeno 7 ore
dopo la procedura per mezzo di un sacchetto di sabbia da 1 kg;
Rilevare segni eventuali quali: diminuzione della diuresi, tachicardia,
ipotensione;
Monitorare i valori ematici della coagulazione, spm, in caso di
trattamento anticoagulante;
Rilevare segni quali: sensazioni di svenimento, di stordimento, di
eccessiva debolezza.
Osservare il punto di entrata del catetere o l’aspetto dell’arto in
questione;
Valutare eventuali emorragie, tumefazioni, dolorabilità ;
Trombosi arteriosa;
Embolia polmonare.
Rischio di gestione
inefficace del regime
terapeutico, correlato a
insufficiente conoscienza delle cure del sito
di inserzione, del-le
attività alla dimissi-one,
della dieta, dei farmaci
dei segni e sintomi di
complicanze, degli
esercizi fisici e del
follow-up.
Il pz sarà in grado di
spiegare gli accorgimenti a cui dovrà
attenersi motivandone
la necessità;
Spiegherà l’azione , il
dosaggio, gli effetti dei
farmaci prescritti;
Spiegherà in che modo
la dieta incide sui fattori
di rischio cardiocircolatori;
Si mostrerà convinto a
cambiare stile di vita se
necessario;
Sa riconoscere segni e
sintomi da riferire
tempestivamente;
Parteciperà ai programmi di follow-up
Confrontare i polsi arteriosi nella sede di entrata e nella regione
distale, con i polsi dell’arto opposto e con quelli prima dell’esame;
Valutare prurito o torpore ai piedi nonché temperatura e colore;
Avvertire il medico se il pz ha le dita fredde, la cute pallida, torpore,
prurito o dolore al piede, se i polsi pedidei sono assenti o il pz non
può muovere le dita;
Rilevare la presenza di un soffio o di una massa pulsante in
espansione all’altezza dell’inguine;
Si forniscono al pz delle istruzioni per la gestione a domicilio:
per le prime 48 ore post-procedura si consiglierà al pz. di evitare di
sollevare, tirare o spingere oggetti pesanti, di salire le scale, evitare di
tenere la coscia flessa sull’anca per periodi prolungati. Nella posizione
seduta dovrà mantenere l’arto inferiore esteso.
si consiglierà di detergere il sito di inserzione con acqua e sapone
lasciandolo poi scoperto perché il punto è ormai completamente chiuso.
si inviterà il paziente a riferire la comparsa di : - TC > di 37.5° potrebbe
essere indice di una possibile infezione; - gonfiore, arrossamento, dolore
acuto, intorpidimento o sensazione di freddo dell’arto interessato.
Riferirà eventuale comparsa di tachicardia o bradicardia, dispnea ed
affanno, nausea o vomito dopo sforzo, pallore e senso di svenimento,
disturbi dell’equilibrio o della deambulazione, affaticamento prolungato
dopo sforzo;
Si educherà il pz a mettere in atto alcune norme igenico-dietetiche quali:
controllo del peso, del consumo di alcool, del consumo di colesterolo
negli alimenti e quello del sale; inoltre ridurre o meglio abolire il fumo;
Invitare il pz ad incrementare l’attività fisica fino a raggiungere una
tolleranza allo sforzo compatibile con il proprio stile di vita;
Fornire al pz dei numeri telefonici di riferimento cui rivolgersi per ogni
evenienza