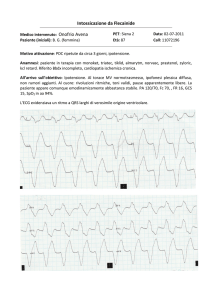
IL DEFIBRILLATORE IMPIANTABILE NELLA
PRATICA CLINICA
Dott. Pietro Grieco UTIC / ARITMOLOGIA AZ.OSP.S.CARLO - POTENZA
La morte improvvisa ( MI ) rappresenta oggi un problema a percezione sempre
più diffusa, ed un numero crescente di pazienti sopravvive ad un primo episodio
di tachicardia ventricolare maligna.
In assenza di infarto miocardico concomitante vi sono molte probabilità di
ulteriori episodi aritmici in chi ne abbia presentato un primo, ed in tal caso
un Defibrillatore Automatico (AICD) impiantato ad un paziente con queste
caratteristiche rappresenta un presidio terapeutico fondamentale per la
prevenzione secondaria degli eventi fatali.
Negli ultimi anni vi è stata una evidenza sempre maggiore della necessità di
impiantare un AICD anche a pazienti che mai avessero “ancora” presentato
episodi aritmici maligni ( Fibrillazione ventricolare - FV, Tachicardia ventricolare
sostenuta - TV ) in prevenzione primaria, laddove numerosi trials hanno
dimostrato l’utilità di impianto in caso di cardiomiopatia ischemica ( MADIT I ,
MUSTT e MADIT II ) e di miocardiopatia dilatativa ( SCDHeft).
In queste situazioni la frazione di eiezione del ventricolo sinistro minore del
35% rappresenta il punto di partenza fondamentale per un decisione terapeutica
di utilizzo di questi dispositivi che presentano sempre maggior diffusione
presso i centri di aritmologia nonchè nella stessa cultura odierna sanitaria e
non.
Si ritiene che l’insufficienza ventricolare sinistra coinvolga circa 6.5 milioni di
persone nella sola Europa e molti di questi pazienti presentano forte
propensione a MI.
In risposta a tali situazioni le nuove linee guida Europee ed Americane
Statunitensi raccomandano l’impianto di un dispositivo antitachicardico e/o di
stimolazione in resincronizzazione cardiaca ( CRT ),ove indicata, nelle scompenso
cardiaco da moderato a severo.
La procedura di impianto di AICD presenta analogìe con quella di un
pacemaker e di solito l’intervento comporta l’introduzione venosa di due
cateteri in ventricolo destro ed atrio destro collegati ad un “can” attivo
posizionato in regione subclaveare prepettorale sinistra. Molto utile risulta il
catetere atriale non solo per una stimolazione sequenziale adeguata, ma anche
per un’ottimale discriminazione aritmica atrio-ventricolare.
Laddove l’attivazione ventricolare fosse necessariamente elettroindotta, oppure
vi fosse la necessità comunque di resincronizzazione cardiaca inter e/o
intraventricolare, vi è di solito anche indicazione all’impianto di un terzo
catetere epicardico, ventricolare sinistro, posizionato in un affluente del seno
venoso coronarico. Trials importanti quali il “Companion” hanno dimostrato
l’utilità di questi sistemi “biventricolari” alla riduzione della mortalità come
delle ospedalizzazioni dei pazienti scompensati, con notevoli vantaggi rispetto alla
sola terapia medica ottimale.
Il costo di un apparecchio si aggira oggi di solito attorno a 20.000 Euro, con
una durata della batteria che dipende dal numero di terapie erogate ed in
particolare degli shocks endocardici .
Si calcola che in prevenzione primaria un anno di vita salvato ad un paziente si
aggiri nei costi attorno a 16.000 Euro.
L’impianto di un AICD non ha una funzione “curativa” in quanto dopo
l’impianto possono presentarsi episodi di aritmie maligne sintomatiche o
addirittura sincopali, seppur non mortali , e ciò si traduce nella necessità da
parte del paziente di dover accettare sia una protesi, sia la sintomatologia che
nel bene (MI abortita) o nel male (terapie elettriche inopportune come gli shocks
inappropriati ) può essere ad essa corrrelata.
Anche per queste motivazioni il paziente impiantato trae comunque beneficio
da una terapia medica antiaritmica che riduce il numero degli episodi trattati
con terapia appropriata e non; e ancora tutto ciò giova in senso favorevole
all’impatto psicologico di esser “portatore” di AICD.
Le dimensioni di un “Device” sono oggi molto contenute, con un peso che di
solito è minore di 90 g., e che è determinato in buona parte da cassa attiva in
titanio, condensatori e batteria.
Il cervello di tutto il sistema risiede praticamente in un microprocessore
( “chip” ) di dimensioni di circa 1 cm2.
La batteria al litio possiede cariche a 3,5 V circa, mentre i condensatori sono in
grado, una volta caricati per 6 - 10 secondi, di erogare uno shock ad energie di
20 -30 Joules con una tensione di circa 600 Volts.
Di particolare importanza è la necessità, in caso di aritmie ventricolari molto
veloci, che trascorrino almeno 6 - 10 secondi dopo l’inizio dell’episodio prima che
venga erogata una scarica elettrica : ciò se da un lato consiste in una necessità
elettrofisica dovuta alla carica dei condensatori, dall’altro consente una “rinuncia”
al trattamento di aritmie che seppur severe ( ad es. brevi episodi di torsioni di
punta), possono presentare regressione spontanea.
COMPONENTI AICD
BATTERIA : Litio Mn O2 6,3V ( BTK)
LiJ
2,7 V (BTK)
Li-AgO2 3,2V ( MDTR)
Guidant BOL > 3 V (ERI <2,4 EOL<2,1)
MDTR
BOL 3,2 V (ERI < 2,5V)
CONDENSATORI : SHOCK 600 V BIFASICO ms.
(carica autom. / 3 mesi )
CHIP : programmabilità, trasmissione,controllo stimolo,
sensing,terapie, etc.
TRASFORMATORE : da 3 – 6 V x 6 secondi - batteria
a 600V x 4 – 5 ms.- condensatori
L’utilizzo di programmatori esterni che con onde elettromagnetiche
“comunicano” con il defibrillatore attraverso i tessuti, consente di impostare
tutto il programma delle funzioni pacemaker dell’apparecchio, nonchè di quelle
di riconoscimento e di trattamento delle tachicardie.
Ancora con tali “computers” è possibile interrogare l’archivio dell’AICD per
poter estrarre tutte le registrazioni degli episodi aritmici con le relative terapie,
nonchè per verificare l’appropriatezza degli interventi.
La frequenza ventricolare è sempre il principale criterio di “allerta” di un
defibrillatore per il riconoscimento di TV ed FV, mentre altre raffinatezze dei
software di riconoscimento sono utili ad una diagnosi differenziale tra aritmìe
sopraventricolari e ventricolari.
Gli attuali apparecchi tra l’altro non solo discriminano ma addirittura trattano
con ATP (antitachicardia pacing) e shock endocardico, le tachicardìe
sopraventricolari in tutto il loro spettro, compresi flutter e fibrillazione atriale.
Inoltre con complessi algoritmi di stimolazione antibradicardica è possibile una
prevenzione tipo pacemaker della stessa fibrillazione atriale spesso favorita da
bradicardia sinusale e/o extrasistolìa atriale.
Ancora sono entrati in uso, per gli apparecchi di ultima generazione, dei
dispositivi (tipo telecomando), di cui può essere fornito il paziente, che
consentono di programmare interventi elettrici su tachicardie atriali come la
fibrillazione, nonchè di memorizzare episodi sintomatici indipendentemente dalla
loro specificità.
Il Follow-Up
Tipologie di Follow-Up
• Fw-Up ordinario: ogni 3,4,6 mesi
• FwFw-Up straordinario: in corrispondenza di shock o
sintomi avvertiti dal paziente
• Fw-Up fine vita (in prossimità ERI):
intensificazione della frequenza dei controlli
• SEF non invasivo: studio elettrofisiologico non
invasivo con induzione VT o VF
A un mese dall’impianto
Dopo wash-out farmacologico
In risposta a rilevanza diagnostica di terapie inefficaci
Il Follow-Up
Interferenze elettromagnetiche (EMI)
• Possono interferire con le capacità di
sensing del dispositivo
• Possono condurre all’inibizione del
dispositivo
• Possono impedire all’ICD di erogare la
terapia
• Possono condurre all’erogazione di
shock inappropriati
Il Follow-Up
Interferenze elettromagnetiche (EMI)
• Sono sicuri tutti gli elettrodomestici
correttamente installati, i forni a
microonde e le comuni attrezzature da
officina
• I telefoni cellulari vanno utilizzati con
precauzione anche se gli ICD sono
immuni da queste tipologie di EMI; è
buona norma mantenere una distanza
di circa 15 centimetri tra l’ICD e il
telefono cellulare.
Scarica con
DEFIBRILLATORE ESTERNO
• Gli ICD sono normalmente protetti da
scariche di defibrillazione esterna fino a 400
Joules
• E’ consigliabile seguire queste precauzioni:
Cambiare posizione in caso di inefficacia
Posizionare le placche il più lontano possibile
dalla cassa dello stimolatore e perpendicolari
al sistema di elettrocateteri
Verificare le condizioni dell’ICD in un centro
attrezzato dopo la scarica esterna
CONCLUSIONI :
L’impianto di AICD è oggi il sistema più efficace alla prevenzione di morte
improvvisa in prevenzione secondaria e primaria in pazienti con pregresse
aritmie ventricolari maligne o con ridotta funzione ventricolare sinistra
rispettivamente.
L’impianto di dispositivi almeno bicamerali consente una buona specificità di
trattamento delle tachicardie ventricolari rispetto alle sopraventricolari.
La possibilità di CRT con un terzo catetere può migliorare in maniera decisiva
la prognosi e la qualità di vita dei pazienti che si possono giovare di tale
trattamento.
I trials randomizzati degli ultimi anni hanno determinato una notevole
espansione dell’indicazione all’impianto in prevenzione primaria e ciò porterà
nei prossimi anni ad ulteriori incrementi numerici degli impianti, come ad una
modificazione dei loro costi in senso facilitativo.