ALGORITMO ALS
CIRCOSTANZE
SPECIALI
LETTURA ECG
• Algoritmo ALS
• Trattamento ritmi shock e noshock
• Cause potenzialmente
reversibile di ACC
ALGORITMO
ALS
Confermare
l’ACC
Confermare
l’ACC
Ad ACC
confermato…
Shock
No-Shock
FV
Onde irregolari e bizzarre Complessi
QRS non riconoscibili Frequenza ed
ampiezza variabile
Attività elettrica non coordinata
Può essere di ampiezza molto esigua
Escludere movimentie artefatti
Shock
si
VT MONOMORFA
Complessi QRS larghi Frequenza
rapida Morfologia del QRS costante
VT POLIMORFA
Torsione di punta
TV
Shock
si
• Energia per la defib: 150-360 J bif,
360 J mon
• Se non conosci le caratteristiche del
defib dai il massimo
• Non ritardare lo shock
• Minimizza le interruzioni del
massaggio
MEMO
Se VT/FV persistono…
Se VT/FV persistono…
No shock
Asistolia
Attività ventricolare assente (QRS) L’attività atriale
(onda P) può persistere Raramente c’è una linea
retta. L’adrenalina può essere somministrata ogni 35 minuti
PEA
Shock no
Considerare le caratteristiche cliniche dell’arresto cardiaco
E’ un tracciato ECG normalmente associato ad una gittata cardiaca
L’adrenalina può essere somministrata ogni 3-5 minuti
DURANTE LA CPR
Assicura l’alta qualità delle compressioni
Minimizza le interruzioni
Somministra ossigeno
Usa la capnografia
Non appena assicurate le vie aeree provvedi a
compressioni continue
• Provvedi ad un accesso (ev o io)
• Dai adrenalina ogni 3-5 min
• Dai amiodarone dopo il terzo shock
•
•
•
•
•
MEMO
IL TEAM
• I ruoli vanno definiti prima
dell’arrivo del paziente se
possibile
• Necessario identificare un team
leader
• Non technical skills
o Task Management
o Team working
o Situational awareness
o Decision making
• La comunicazione deve essere
strutturata
Quali di nostro
interesse?
Cause
reversibili
• Assicura le vie aeree
• Evita l’iperventilazione
• Somministra ossigeno ad
alto flusso
Ipossia
• Conferma l’ipovolemia
o Storia
o Esame clinico
❖ Emorragia interna
❖ Emorragia interna
❖ Drenaggi
• Controllare eventuale emorragia evidentilto flusso
• Somministrare liquidi nel rispetto della Damage
Control resuscitation
Ipovolemia
Spostare la persona dal freddo
Proteggere la persona dal vento o tentare di isolarla dal freddo quanto possibile
Rimuovere gli indumenti bagnati
Sostituire con indumenti asciutti
Non applicare calore diretto
Non usare acqua calda, una piastra elettrica o una lampada di riscaldamento per scaldare il
paziente. Applicare impacchi caldi al centro del corpo testa, collo, parete toracica e
all’inguine. Non tentare di riscaldare le braccia e le gambe. Il calore applicato alle braccia e
alle gambe forze il sangue freddo a tornare verso il cuore, i polmoni e il cervello, provocando
una diminuzione della temperatura corporea Questo può essere fatale.
• Non dare alcool
• Non massaggiare o sfregare la persona
•
o
•
o
•
o
Ipotermia
• Conferma clinica
• Ausilio ecografico
• Grave instabilità emodinamica
• •Trattamento
Conferma con toracostomia
d’emergenza
clinica
Pneumotorace iperteso
• Sospetta quando c’è un trauma
penetrante
• Sospetta su storia clinica
• Importante l’ecocardiografia
• Pericardiocentesi o rianimazione
toracotomica
Tamponamento cardiaco
• Non interrompere
la CPR
• Si possono ottenere immagini durante il controllo
del polso e del ritmo
• In mani esperte può identificare le cause reversibili
Il ruolo dell’ecografia
Trattamento immediato post-arresto
Trauma
Damage Control Resuscitation
Riferimenti – Linee Guida ERC-IRC 2015
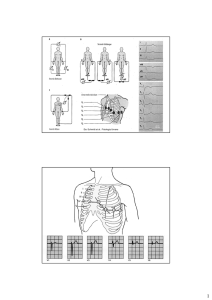
Lettura dell’ECG
• Piastre adesive
• Monitoraggio a 3
derivazioni
• Monitoraggio a 12derivazioni
1. C’è attività elettrica?
2. Qual è la frequenza ventricolare (QRS)?
3. Il ritmo (QRS) è regolare o irregolare?
4. Il QRS è normale (stretto) o largo?
5. E’ presente attività atriale? (se presente, di
che tipo: onde P? Altra attività atriale ?)
6. Come sono correlate le attività atriale e
quella ventricolare?
La lettura a sei passi…